Что такое реактивный панкреатит питание


Реактивный панкреатит – это патологический процесс воспаления поджелудочной железы, органа, который выполняет в организме человека две невероятно важные функции: секрецию большинства пищеварительных ферментов и выработку инсулина – гормона, регулирующего уровень сахара в крови. При лечении такого заболевания, как панкреатит, применяется не только медикаментозная терапия, но и специально подобранная диета, которой специалисты придают огромное значение в скорейшем выздоровлении и последующей долгосрочной ремиссии.
Принципы диеты
Диета при реактивном панкреатите являет собой одну из основных составляющих лечения, которое направлено на восстановление нормального функционирования поджелудочной железы.
При этом в рационе учитываются сопутствующие заболевания ЖКТ, которые привели к развитию такого заболевания, как реактивный панкреатит: это могут быть гепатит, гастрит, болезни желчного пузыря и печени.
Для составления меню при реактивном панкреатите используется диета № 5П.
В основу питания при этом положен принцип, заключающийся в создании полного физиологического покоя поврежденного органа, что влечет за собой обязательное соблюдение больным следующих положений:
- Питание должно быть частым и добрым – не менее 5 раз в день. Это не даст желудочному соку, накапливаясь, раздражать желудок и позволит снизить нагрузку как на поврежденную поджелудочную железу, так и на другие органы ЖКТ.
- Предпочтение следует отдавать теплым, протертым блюдам из овощей, приготовленных на пару или сваренных на воде, что позволит исключить раздражение слизистой желудка.
- При составлении меню рекомендуется предпочтительное употребление белковой пищи, сокращение до минимума углеводов и отказ от жиров. Причина этого кроется в том, что происходящий при панкреатите отек поджелудочной железы снижает выработку ею пищеварительных ферментов, однако, ферменты, которые участвуют в расщеплении белков, вырабатываются не только в этом испытывающем затруднения органе, но и в двенадцатиперстной кишке.
- Из рациона следует исключить блюда и продукты, обладающие высокими сокогонными свойствами.
Разрешенные продукты
Рацион питания при реактивном панкреатите может состоять из:
- супов овощных, крупяных и с макаронами;
- нежирных сортов птицы, мяса, рыбы;
- подсушенного белого хлеб, несладкого печенья, сухарей;
- нежирных кисломолочных продуктов;
- каш (овсяной, рисовой, манной, гречневой) и макарон;
- растительного (до 15 г в день) и сливочного (до 30 г) масла;
- отварных или запеченных картофеля, цветной капусты, свеклы, моркови, зеленого горошка, тыквы;
- белковых омлетов;
- некислых ягод и фруктов;
- отвара шиповника, некрепкого чая, соков, компотов, желе, муссов без сахара.
Запрещенные продукты
При реактивном панкреатите запрещено употреблять:
- алкоголь;
- свежий хлеб и сдобу;
- газированную воду, кофе, какао;
- колбасы, консервы, копчености;
- жирные сорта мяса и рыбы;
- мясные, грибные, рыбные бульоны;
- рассыпчатые каши (пшенную, перловую, ячневую, кукурузную);
- бобовые, редис, редьку, лук, чеснок, белокочанную капусту, грибы;
- виноград, инжир, бананы;
- шоколад, мороженое, варенье.
Диета в период обострения
Диета при реактивном панкреатите зависит от того, в какой фазе находится данное заболевание – обострения или ремиссии.
В острой стадии заболевания, во время которой больного беспокоят очень сильные болевые ощущения, на протяжении первых нескольких дней показано полное голодание. Разрешен только прием лечебных минеральных вод в небольшом количестве и маленькими глотками.
Созданный таким образом полный физиологический покой для поджелудочной железы способствует уменьшению желудочной и панкреатической секреции, что приводит к снятию клинических симптомов заболевания.
Прием пищи следует начинать постепенно и очень осторожно, не ранее четвертого дня, следя за тем, чтобы еда была максимально щадящей не только для поджелудочной железы, но и всей пищеварительной системы в целом и соответствовала лечебному столу № 5П.
Через неделю в меню больного с диагнозом «острый реактивный панкреатит» можно включать:
- кисели и слизистые супы;
- овощи в тушеном и отварном виде;
- жидкие каши;
- паровые котлеты из говядины, курицы и рыбы;
- кефир;
- слабо заваренный чай, отвар шиповника;
- печеные яблоки.
Суммарная калорийность рациона питания в это время не должна превышать 2500-2700 ккал в день, норма выпиваемой жидкости – 1,5 литра, потребляемой соли – 10 г (в первые 2 недели следует готовить без соли). Температура пищи должна быть в пределах от 45 до 60ºС, консистенция блюд – полужидкая или жидкая.
Диета при реактивном панкреатите в острой форме подразумевает на длительное время полное исключение из меню:
- копченых, жареных продуктов;
- маринадов, консервов и солений;
- сметаны и сливок;
- сала;
- сдобы и свежего хлеба;
- алкоголя.
Строгая диета и соблюдение всех рекомендаций способны предотвратить развитие такой болезни, как острый реактивный панкреатит, в хроническую форму.
Диета в период ремиссии
В фазе ремиссии реактивного панкреатита при организации питания за основу по-прежнему берется диета № 5П, основные принципы которой необходимо неукоснительно соблюдать.
Разрешенные продукты в этот период:
- молоко, кефир, простокваша, неострый сыр и творог;
- каши и макаронные изделия;
- овощи и овощные бульоны;
- черствый белый хлеб и сухари;
- мясо и рыба нежирных сортов;
- фруктовые желе и печеные яблоки;
- ромашковый чай, отвар овса, некислые соки, морс.
Запрещенные продукты:
- алкогольные, газированные и сладкие напитки;
- бульоны рыбные и мясные;
- пряности и специи;
- консервированные, копченые, жареные продукты;
- мороженое и сладости;
- свежая сдоба;
- бобовые, свежая капуста, щавель, редис и редька.
Примерное меню
Примерное меню на день человека, страдающего таким заболеванием, как реактивный панкреатит, может состоять из следующих продуктов и блюд:
- Первый завтрак: паровой омлет, овсяная каша на воде, стакан морковного сока. (Как сами овощи, так и соки из них богаты антиоксидантами и способны облегчить клинические симптомы при панкреатите.)
- Второй завтрак: порция нежирного йогурта с черникой, хлебец из цельного зерна. (Цельнозерновые продукты и свежие ягоды содержат мало жиров, что делает их употребление очень полезным.)
- Обед: гречневый суп, рагу из отварного мяса индейки, зерновой хлеб, яблочное желе, отвар шиповника. (Мясо нежирных сортов удовлетворяет потребность организма в легкоусвояемых белках, жирах, микроэлементах.)
- Ужин: запеченный минтай, картофельное пюре, салат с нежирной заправкой, некрепкий чай. (Щадящие способы приготовления еды – отваривание, запекание, обжаривание на гриле – делает прием пищи вкусным и полезным.)
- На ночь: кефир и несколько сухариков.
Реактивный панкреатит – серьезное и коварное заболевание, чреватое неоднократными рецидивами в случае несоблюдения принципов правильного питания. Только длительная диета и серьезное отношение к ней, грамотно подобранное меню питания и отказ от вредных привычек помогут избежать осложнений и новых приступов такой болезни, как панкреатит, и позволят сохранить здоровье на протяжении длительного времени.
Автор: Загороднюк Михаил Петрович,
специально для сайта Zhkt.ru
Полезное видео о панкреатите, его лечении и диете
Изменить город
Клиники Москвы
Он Клиник
Многопрофильный медицинский центр
Первичная стоимость приёма – низкая
МедЦентрСервис
медицинская клиника
Первичная стоимость приёма – высокая
Источник
Заболевания пищеварительной системы всегда оказывают значительное влияние на рацион больного. Так или иначе, ему нужно будет отказаться от ряда продуктов, избегать некоторых способов приготовления пищи. Эти изменения будут в сторону полезного питания, которое часто бывает не очень вкусным. Когда человеку диагностируют реактивный панкреатит, какая диета будет прописана, указывает врач. Существуют целые комплексы, разработанные специально для таких случаев, это диетические столы, где составляется индивидуальное меню.
Общие принципы питания
Реактивный панкреатит – это воспалительный процесс в поджелудочной железе, который может быть спровоцирован неправильным питанием и увлечение вредными привычками. Гистология и функции поджелудочной железы очень разнообразны. При таком диагнозе по рекомендациям лечащего врача пациент должен соблюдать лечебную диету и придерживаться следующих принципов в питании:
- необходимо соблюдать режим дня и в том числе режим питания, для того чтобы работа желудочно-кишечного тракта нормализовалась;
- важно, чтобы питание было дробным, то есть прием пищи будет осуществляться 4-5 раз за день, но при этом самый поздний перекус должен быть не позже чем за 2,5 часа до сна;
- если заболевание обостряется, то вся еда, поступающая в организм, должна быть тщательно перетерта, лучше всего измельчить её с помощью блендера;
- готовить блюда необходимо на пару или методом варки, допускаются в период ремиссии тушеные овощи, но жареное запрещено на любой стадии панкреатита;
- рекомендовано за один раз съедать в общей сложности не более 300 г пищи;
- суточная калорийность не должна быть более 2900 ккал, кроме того, важно соблюдать баланс жиров, белков и углеводов в соотношении 80, 250 и 150 г соответственно;
- в день следует выпивать не менее 1,7 л жидкости;
- утро начинается с того, что больной выпивает стакан теплой воды и лишь через час приступает к завтраку;
- важно помнить, что процесс поглощения еды должен быть медленным, при сильном чувстве голода допускается перекус, но очень легкий;
- температура еды должна быть чуть выше температуры тела, нельзя кушать горячую или холодную пищу.

Во время обострения панкреатита необходимо сократить употребление пищи к минимуму — больше жидкости и зеленого чая
Запрещены переедания и голодания, исключением являются первые 2 дня после приступа болезни, в эти дни врачи рекомендуют сократить употребление пищи до минимума. В меню должно быть много травяных чаев и минеральной щелочной воды комнатной температуры. После такого голодания на 3 день можно включить в рацион овощной супчик или жидкую овсяную кашку. Затем постепенно добавляются кисломолочные продукты, а через неделю пациенту можно кушать нежирные виды мяса и рыбы. Фрукты и овощи в свежем виде разрешены лишь через 2 недели после приступа панкреатита.
Какие продукты разрешены?
Диета и питание при реактивном панкреатите – неотъемлемая часть лечения. Естественно, не все продукты разрешено употреблять. Первый этап после обострения болезни сопровождается приемом медикаментов. Именно поэтому в течение двух дней стоит пить лишь воду и травяные чаи. Их рекомендуют употреблять на протяжении всего периода реабилитации. Врач назначит индивидуальную диету, в которой будет прописано, что можно употреблять пациенту. В перечень входят:
- овощные супы с добавлением небольшого количества крупы, отвары из овощей;
- постное мясо и нежирная рыба;
- тефтели, котлеты и мусс из мяса птицы, желательно домашнего разведения;
- нежирные кисломолочные напитки;
- каши из разных круп на воде;
- несладкие сухари, сухое печенье, белый хлеб, подсушенный или полежавший 2-3 дня после выпечки;
- не кислые фрукты, ягоды;
- макаронные изделия из твердых сортов пшеницы;
- небольшое количество растительного и сливочного масла – 15 и 10 г соответственно;
- желе и муссы из не кислых ягод и компотов;
- отвары из ягод, компот, соки, но не фреши;
- из овощей можно морковку, тыкву, цветную капусту, свеклу, зеленый горошек;
- яйца употребляют в виде легких воздушных омлетов.
Что категорически запрещено?
Реактивный панкреатит предполагает полное исключение из рациона следующих продуктов:
- сдобна выпечка;
- сладкое (пирожные, торты, шоколад);
- свежий батон и хлеб;
- жирные сорта мяса;
- наваристый бульон;
- консервированные продукты;
- соления;
- жирная рыба;
- острое и копченое;
- колбасные изделия;
- из круп – перловка, пшено, кукуруза;
- маринованные продукты;
- кислые овощи и фрукты;
- фаст-фуд;
- полуфабрикаты;
- крепкие чай и кофе;
- какао;
- кисломолочные напитки с жирностью выше 2,5%;
- газированные напитки;
- алкогольная продукция;
- из овощей – капуста, лук, чеснок, шпинат, бобовые, щавель, репа, грибы.
Любой из запрещенных продуктов, даже в малом количестве, способен спровоцировать очередной приступ реактивного панкреатита. Соблюдение диеты – обязательно для пациента.
Диета в период обострения
В зависимости от того в какой форме протекает заболевание и имеются ли очаговые образования в поджелудочной, больному назначается разная диета, по составу продуктов отличная друг от друга. В период обострения рассчитывать на употребление еды не приходится, так как все это провоцирует сильнейшую боль и очередной приступ.
К сожалению, реактивная стадия панкреатита при частых приступах приводит к разрушению поджелудочной железы. Если же пациент будет следовать рекомендациям лечащего врача, то излечение заболевания возможно в 80% случаев.
Важным фактором является отказ в период обострения от пищи, допускается лишь теплое питье. В этот период щелочная вода и травяные чаи станут помощниками. За 2-3 дня организм не успеет ослабнуть или авитаминизироваться, поэтому голодание допускается в любом возрасте. Очень сложно проходит этот процесс у детей, важно отвлечь ребенка от мыслей о еде и максимально организовать развлечения, найти любимое занятие.
Как питаться во время ремиссии?
Когда заболевание переходит в стадию ремиссии, чаще всего доктор назначает диету лечебного стола №5, блюда могут варьироваться и видоизменяться по вкусу пациента. Разрешено употребление таких продуктов:
- творог, молоко, кисломолочные напитки, сыр;
- макаронные изделия;
- молочные каши, но в жидком виде;
- запеченные и тушеные овощи;
- легкие супы на постном мясе;
- сухарики, хлебцы;
- мусс и желе из яблок, груш и киви;
- морсы из не кислых ягод;
- мясо и рыба остаются в очень малых количествах и обязательно нежирных сортов.
Период ремиссии чрезвычайно важен для тех, кто намерен избавиться от болезни навсегда. Если соблюдать диету, не переедать, кушать все только в теплом виде, то момент исцеления не заставит себя ждать. Любое нарушение режима в будущем вновь может спровоцировать появление реактивного панкреатита. Очередной приступ будет гораздо сильнее по сравнению с предыдущим, потому что с каждым разом разрушение железы прогрессирует. Это четко видно во время томографии поджелудочной.

Если у ребенка диагностировали панкреатит, то из его рациона необходимо убрать все сладости — они принесут лишь вред!
Питание при реактивном панкреатите у ребенка
Взрослому человеку отказаться от переедания довольно просто, особенно в период обострения болезни. А вот с детьми все обстоит гораздо сложнее. Ребенку трудно объяснить, что у него болит живот именно от того, что он ест то, что ему хочется.
Так или иначе, диета при реактивном панкреатите у детей должна быть соблюдена. Малышу придется отказаться от любимых сладостей:
- сгущенного молока;
- сдобной выпечки;
- шоколада;
- конфет;
- мармелада и пастилы;
- пряников, вафель;
- газированных напитков;
- йогуртов с наполнителями.
Соблюдение диеты будет таким же, как и у взрослых, основной рацион должны составить каши, овощные супы, нежирное мясо и рыба, допускаются запеченные овощи, гарниры из круп на воде. Никаких маринованных продуктов, соленого, копченого и острого ребенку нельзя. Если терпение на исходе, то можно дать ягоды, не кислые фрукты, небольшое количество сухофруктов. Часто родителей при таком диагнозе у малыша выручают желе и муссы, которые могут стать настоящими сладостями, особенно если подавать их в игровой форме. Помочь могут и напитки на сыворотке с добавлением сока.
Именно родители должны строго следить за диетой ребенка и контролировать, чтобы он ничего запретного не съел. Рекомендуется убрать из холодильника все сладости, если вся семья будет придерживаться диетического меню – это оправданно, ребенок почувствует поддержку со стороны близких, и у него не будет соблазнов нарушить свой рацион. Ведь малышу не всегда очевидна связь между развитием болезни и питанием. Кстати, полезно знать, что для диагностики панкреатита часто проводится биопсия поджелудочной железы: https://metod-diagnostiki.ru/zhkt/vidy-procedur/biopsiya-podzheludochnoy-zhelezy/
Источник
Реактивный панкреатит – это воспаление поджелудочной железы, спровоцированное другими болезнями. Далее о том что такое реактивный панкреатит подробно. Каковы симптомы реактивного ранкреатита. Лечение, диета, фитотерапия реактивного панкреатита.
Реактивный панкреатит — что это за заболевание?

Содержание этой страницы:
Панкреатит — это воспаление поджелудочной железы (pancreas — поджелудочная железа, itis — воспаление).
Реактивный панкреатит. Слово «реактивный» переводится так — наступающий как ответ на какое-либо воздействие. (первичный фактор)
Первичный процесс (фактор) провоцирует начало процесса вторичного. Первичным фактором может быть алкоголь, ЖКБ, гастрит и т.д.
Панкреатит реактивный — это воспаление поджелудочной железы, спровоцированное другим заболеванием или фактором (первичным заболеванием)
Таким образом,
РЕАКТИВНЫЙ панкреатит — это ответная реакция поджелудочной железы на другие заболевания, на погрешности питания, на алкоголь, медикаменты, неблагоприятные факторы и стрессы.
Причины реактивного панкреатита
Далее разговор пойдет о том, что может спровоцировать развитие реактивного панкреатита:
- алкоголь и не обязательно крепкие напитки
- хронические заболевания (алкогоизм, ЖКБ, гастрит,заболевания двенадцатиперстной кишки и т.д. )
- переедание;
- пищевые нарушения (жирная и острая пища, сильногазированные напитки, хотдоги и фастфуды) ;
- бесконтрольное применение медпрепаратов (например, парацитомол, метронидазол, фуросемид и др);
- табакокурение;
- частые и продолжительные стрессы;
- травмы живота, в результате которых происходит разрыв тканей.
Реактивный панкреатит Симптомы

Симптомы панкреатита реактивного типа сходны с симптомами острого панкреатита
- внезапная боль жгучего характера;
- локализация боли — выше пупка, в левом подреберье, под ложечкой, чаще опоясывающего характера.
Локализация боли зависит от места воспалительного процесса в поджелудочной железе:
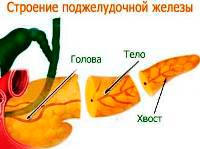
- при воспалении тела поджелудочной железы — боль в эпигастрии,
- при воспалении головы поджелудочной железы- боль в правом подреберье,
- при воспалении хвоста поджелудочной железы- боль в левом подреберье.
- боль уменьшается, если принять положение сидя и при наклоне туловища вперед ;
- наблюдается отрыжка, состояние тошноты, рвоты желудочным содержимым;
- озноб и повышение температуры тела в первые часы после начала заболевания;
- аппетит отсутствует, наблюдается отвращение к острой и жирной пище.
В домашних условиях преодолеть приступ панкреатита реактивного типа сложно. Требуется лечение в медицинском учреждении.
Диагностика реактивного панкреатита
 Диагностика реактивного панкреатита производится через опрос пациента, медицинский осмотр, и несколько тестов, в том числе крови, кала, компьютерная томография (КТ), эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) и магнитно-резонансная томография (МРТ).
Диагностика реактивного панкреатита производится через опрос пациента, медицинский осмотр, и несколько тестов, в том числе крови, кала, компьютерная томография (КТ), эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) и магнитно-резонансная томография (МРТ).
1. Сбор анамнеза является одним из главных методов медицинского обследования. Путем расспроса пациента или лиц, знающих пациента составляется медицинский анамнез. В данные анамнеза входят сведения о проявлении болезни и о текущих заболеваниях, об имеющихся хронических и аллергических заболеваниях, об условиях жизни, о наследственных факторах. Медицинский анамнез, совокупность сведений, получаемых при медицинском обследовании путём расспроса самого обследуемого и/или знающих его лиц. Анамнез проводится с целью определения методов диагностики и лечения пациентов.
Медицинский работник выясняет о наличии ЖКБ, воспаления желчного пузыря, поджелудочной железы. Выясняет какие лекарства применялись пациентом ранее. О пристрастии к алкогольным напиткам. Были или нет ранее операции на брюшной полости, операции на сердце или травмы живота
2. Анализы крови. Клинический и биохимический анализы крови.
Если повышен уровень лейкоцитов, то это говорит о воспалительном процессе в организме.
Если повышен уровень амилазы и липазы (это ферменты поджелудочной железы, участвующие в пищеварении), то это говорит о патологических процессах в поджелудочной железе.
3. Компьютерная томография (КТ) — это наиболее точный и информативный метод исследования поджелудочной железы. Компьютерная томография — это есть рентгенологический метод исследования. Но, компьютерная томограмма более информативна по сравнению с обычным рентгеновским снимком в 1000 раз. С помощью рентгена получается статический снимок. С помощью компьютерной томограммы получаются послойные снимки с шагом 0,8 мм. В конечном итоге на мониторе компьютера получаются черно-белые снимки-срезы в любой необходимой проекции.
Существует методика «усиления» изображения, томограммы КТ. Для этого используют внутривенное введение рентгеноконтрастных препаратов.
4. УЗИ.. Камни в желчном пузыре не всегда появляются на КТ. С целью обнаружения камней в желчном пузыре обычно врач назначает УЗИ — ультразвуковое исследование.
5. Эндоскопическая Ретроградная Холангиопанкреатография (ЭРХПГ)
ЭРХПГ, или специализированный рентген желчных протоков, дает возможность врачу диагностировать проблемы в печени, желчных протоков, желчного пузыря и поджелудочной железы, включая панкреатит. ЭРХПГ используется с целью определения причины воспаления поджелудочной железы и предотвращения возможных обострений панкреатита.
Эндоскоп оснащен источником света, камерой и рабочий канал. Через рабочий канал в целевой орган можно вводить небольшие инструменты для различных необходимых манипуляций (взять образцы ткани на биопсию, устранить жидкость и др.) При проведении ЭРХПГ вводится контрастное вещество, которое хорошо видно на рентгене.
6. Фиброэзофагогастродуоденоскопия. С помощью фиброэзофагогастродуоденоскопии возможно определить степень воспаления и необходимость биопсии. Проводится под местной или общей анестезией.
7. Рентгеноскопия брюшной полости.
8. Анализ мочи.
Все эти процедуры важны, и каждый из них помогает определить степень поражения брюшной полости. Клинический анализ крови необходим для выявления количества лейкоцитов, при заболевании его уровень повышается. Биохимический анализ крови показывает, на сколько повышен уровень фермента амилазы и позволяет поставить окончательный диагноз.
С помощью гастроскопии врач может взять материал для биопсии, а так же установить степень воспаления желудка и двенадцатиперстной кишки. УЗИ брюшной полости применяется для того, чтобы определить какие изменения от нормы произошли в двенадцатиперстной кишке и органах желудочно-кишечного тракта. Для общей оценки состояния организма врачи проводят компьютерную томографию.
Лечение реактивного панкреатита
РЕАКТИВНЫЙ панкреатит требует безотлагательного лечения.
Лечение следует проводить под наблюдением врача.
Самостоятельное лечение заболевания часто приводит к переходу данной формы заболевания к хронической
I. Лечение реактивного панкреатита начинается с установления причин, вызвавших воспаление поджелудочной железы (анамнез).
И это понятно, что лечение больного органа невозможно без устранения первопричины, вызвавшей это заболевание — удаление камней при ЖКБ, снятие интоксикации или лечение алкоголизма при алкогольном первопричине, консультация психолога или психиатра при стрессовых состояниях и т.д
II. Медикаментозное лечение: обезболивающие, спазмолитики, ферменты.
Основная тактика лечения реактивного панкреатита:
- устранение болевого синдрома;
- предоставление покоя воспаленной поджелудочной железе;
- назначение ферментов, заменяющих ферменты поджелудочного сока при нормальном функционировании поджелудочной железы;
- диета №5п при панкреатите
Диета при реактивном панкреатите
III. Следует строго соблюдать диету. Диета при реактивном панкреатите выполняет лечебную роль.
Принципы диетического питания при реактивном панкреатите остаются те же, что и при остром и хроническом панкреатите. Об этом подробно было написано в статье » Диета № 5п при панкреатите»
Необходимо следить за качеством рациона, по содержанию жиров, белков, углеводов:
Пища должна быть маложирной (до 70-80 г), низкокалорийной, порции должны быть небольшими, температура блюда 40-60 град. Принимайте пищу регулярно, 5-6 раз в день. Запрещенные блюда и продукты: жирные, острые, содержащие грубую клетчатку. Читайте принципы диетического питания при панкреатите подробнее >>
В диетическом питании при реактивном панкреатите руководствуйтесь ПАМЯТКОЙ.
Можно ли вылечить реактивный панкреатит народными средствами?
Реактивный панкреатит вылечить полностью народными средствами не возможно. Однако зная целебную силу растений можно поддерживать состояние ремиссии и хронического и панкреатита реактивного типа.
Для того, чтобы эффективно использовать народную медицину в борьбе с реактивным панкреатитом нужно подбирать сборы таким образом, чтобы они оказывали целебное воздействие и на поджелудочную железу и на первопричину реактивного панкреатита.
Какие растения исцеляют поджелудочную железу Вы можете в статье «Лечение народными средствами»
С помощью фитотерапии можно добиться длительной ремиссии. при реактивном панкреатите.
Источник
