Дырка в желудке не язва
Перфорация желудка – образование сквозного отверстия в стенке желудка, сопровождающееся попаданием его содержимого в свободную брюшную полость. Критериями прободения стенки желудка являются острая боль в животе, перитонеальные симптомы, явления шока. В диагностике решающее значение имеют эзофагогастродуоденоскопия, УЗИ и обзорная рентгенография органов брюшной полости, диагностическая лапароскопия. Лечение только хирургическое; может осуществляться как открытым, так и лапароскопическим методом. Если во время операции не производится ваготомия, пациент в дальнейшем нуждается в длительном медикаментозном лечении.
Общие сведения
Перфорация желудка является частым осложнением язвенной болезни, шоковых состояний, злоупотребления алкоголем и приемом некоторых лекарственных средств. Частота прободения желудка составляет примерно 1 случай на 5000 взрослого населения. Данное осложнение развивается у каждого десятого пациента с язвенной болезнью желудка и двенадцатиперстной кишки, а среди всех осложнений язвенной болезни составляет не менее 15%.
Мужчины сталкиваются с перфорацией в 15-20 раз чаще, чем женщины; как правило, это осложнение возникает у молодых мужчин трудоспособного возраста (20-40 лет). Из-за сезонных обострений пептических язв прободение чаще всего происходит весной или осенью. Перфорации желудка неязвенной этиологии встречаются примерно в 10% случаев, практические всегда пациенты – это дети и молодые люди.
Перфорация желудка
Причины
Перфорация желудка может произойти на фоне обострения язвенной болезни, приема алкоголя, лечения некоторыми медикаментами, переедания, физического и морального перенапряжения. У пожилых пациентов язвенный анамнез может отсутствовать, так как для них характерна стертая картина заболевания. Для формирования сквозного отверстия в стенке желудка имеет значение разрушение всех ее слоев соляной кислотой, повышение давления в полости желудка. Наиболее вероятные причины:
- H.pylori. Острые язвы желудка чаще всего никак не связаны с инфицированием H.pylori. Верификация же пептической язвы в 95% случаев говорит о ее хеликобактерной этиологии. В этом случае острая язва является одним из этапов развития язвенной болезни желудка.
- Острые язвы неинфекционной этиологии. Основой для перфорации желудка могут служить лекарственные язвы, синдром Золлингера-Эллисона и другие эндокринные нарушения, гепатогенные, панкреатогенные и другие виды острых язв (например, при болезни Крона).
- Осложнение другой патологии. Острая перфоративная язва желудка может осложнить течение инфаркта, ожоговой болезни, инсульта и других тяжелых состояний.
Хроническая перфоративная язва также является одним из этапов прогрессирования язвенной болезни желудка. Формируется она при отсутствии лечения острой язвы.
Классификация
По локализации перфорация желудка может произойти по передней или задней стенке, большой либо малой кривизне желудка. По течению выделяют:
- перфорацию желудка в типичной форме – излитие желудочного содержимого в брюшную полость с развитием разлитого перитонита
- перфорацию в атипичной форме – прикрытая перфорация желудка – сальником, поджелудочной железой и другими органами, складками самой слизистой желудка, пищей
- в виде пенетрации – дно перфорации открывается не в брюшную полость, а в соседние органы, в толще которых происходит дальнейший процесс разрушения тканей.
Симптомы перфорации желудка
В течении перфорации желудка выделяют три стадии: шока, ложного благополучия и перитонита. Стадия шока начинается в момент свершения перфорации и попадания содержимого желудка на листки брюшины. Пациент ощущает острую невыносимую боль, возникшую в верхних этажах брюшной полости и быстро распространившуюся на весь живот. Некоторые пациенты становятся возбужденными, кричат и мечутся. Тяжесть общего состояния быстро нарастает: кожные покровы становятся бледными и влажными, пульс замедляется, артериальное давление снижается. Передняя брюшная стенка значительно напряжена, больной занимает вынужденное положение с прижатыми к животу коленями, на боку.
Через некоторое время (около семи часов) боль начинает ослабевать, а иногда и совсем исчезает. Живот становится не таким напряженным, постепенно усиливается его вздутие. Кишечные шумы при аускультации исчезают («немой» живот). Начинает нарастать тахикардия, может возникнуть аритмия; сохраняется артериальная гипотензия. Период ложного благополучия может длиться до двенадцати часов.
В течение двух предыдущих стадий у пациента постепенно формируется перитонит. Тяжесть состояния снова начинает усугубляться: больной заторможен, кожные покровы землисто-серые, покрыты липким потом. Передняя брюшная стенка напряжена. Значительно снижается количество вырабатываемой мочи, вплоть до полной анурии.
При развитии атипичной формы заболевания возможна перфорация желудка в забрюшинную клетчатку, также отверстие может быть прикрыто окружающими органами, пищей в полости желудка; возможно отграничение процесса при наличии большого количества спаек. Прикрытие перфорации может быть кратковременным, длительным и постоянным. Такие формы перфорации желудка могут протекать намного легче, возможно даже самостоятельное излечение. Кроме перитонита, осложнять течение перфорации желудка могут сепсис, шок, гиповолемия.
Диагностика
Ведущую роль в постановке диагноза перфорации желудка играет правильно и точно собранный анамнез. Консультация гастроэнтеролога и врача-эндоскописта нужна всем пациентам с подозрением на это грозное состояние, особенно при возможном наличии прикрытой перфорации желудка. Лабораторные анализы не дают достоверной информации для установления диагноза, однако их проведение необходимо как часть подготовки к оперативному вмешательству. Основными методами выявления перфорации желудка являются:
- эзофагогастродуоденоскопия (позволяет визуализировать язву в желудке и обнаружить ее прободение)
- УЗИ органов брюшной полости (определяет выпот и признаки перитонита)
- обзорная рентгенография ОБП (выявляет свободный газ, выпот в брюшной полости).
- диагностическая операция. При затруднениях постановки диагноза, подозрении на прикрытую перфорацию желудка используется диагностическая лапароскопия.
Перфорация желудка входит в понятие «острого живота», поэтому ее следует дифференцировать с острым аппендицитом и холециститом, панкреатитом, почечной и печеночной коликой, распадом опухоли, тромбозом мезентериальных вен, разрывом аневризмы брюшной аорты, инфарктом миокарда, пневмонией, осложненной пневмотораксом либо плевритом.

1. КТ ОБП. Перфорация язвы желудка. У пациентки свободный газ в брюшной полости под диафрагмой.
Лечение перфорации желудка
Пациент нуждается в ургентной госпитализации в отделение интенсивной терапии. На сегодняшний день радикальные резекции желудка при его перфорации практически никогда не проводятся. В зависимости от клинической ситуации возможно использование различных методик ушивания перфорации желудка.
Простое ушивание язвы желудка проводится молодым пациентам без язвенного анамнеза, пожилым больным с высоким риском оперативного и анестезиологического пособия, при наличии разлитого перитонита. При отсутствии перитонита данная операция дополняется селективной проксимальной ваготомией, что позволяет избежать длительного лечения в отделении гастроэнтерологии в последующем.
При наличии язвы в пилорическом отделе желудка, сильном кровотечении, пенетрации язвы, стенозе выходного тракта желудка, а также ослабленным пациентам с высоким риском оперативного вмешательства производится иссечение язвенного дефекта, стволовая ваготомия и пилоропластика. Если у больного имеется сочетанная форма язвенной болезни, либо в анамнезе есть указания на повторную перфорацию желудка, данное оперативное вмешательство дополняется гемигастрэктомией.
Хорошие результаты наблюдаются на фоне эндоскопического и лапароскопического лечения. Дополнить оперативное лечение перфорации желудка могут эндоскопическое лечение язвы желудка, эндоскопическая ваготомия. Если требуется снизить риск хирургического вмешательства и летальности в послеоперационном периоде, возможно проведение лапароскопической тампонады перфорации желудка участком сальника, передней серомиотомии, дистальной резекции желудка. Подобные оперативные вмешательства лучше переносятся пациентами, обеспечивают более быстрое выздоровление.
После проведения оперативного лечения обязательным условием для выздоровления является консервативная эрадикация инфекционного агента (Н.pylori), отмена нестероидных противовоспалительных препаратов (если их назначение привело к формированию язвы желудка) или замена их на ингибиторы циклооксигеназы-2.
Прогноз и профилактика
Прогноз при перфорации желудка очень серьезный, так как несвоевременная диагностика этого состояния может приводить к смерти пациента. Среди молодых людей смертность составляет от 1 до 5% (в зависимости от клинической ситуации, времени обращения за медицинской помощью и многих других факторов), у пожилых пациентов этот показатель возрастает в несколько раз. Профилактика перфорации желудка вторична – необходимо вовремя диагностировать и лечить заболевания, которые могли привести к этому состоянию.
Источник
Среди всех хронических болезней органов, расположенных в брюшной полости, перфорация язвы желудка и двенадцатиперстной кишки составляет приблизительно 2%. По статистике, частота такого осложнения заболевания составляет 7-12% и происходит у пациентов, чей возраст составляет 25-35 лет. При этом у мужчин она появляется в 5 раз чаще, в отличие от женщин.
Причины появления перфорации
Перфорация желудка (прободение) появляется при снижении питания дна язвы и краев тканей. Возникает при разных дисфункциях проходимости сосудов через артерии. Это объяснение доказано тем, что во время прободения на участке поражения 12-перстной кишки или стенки желудка нет кровотечения. Перфорация язвы желудка имеет 3 формы:
- типичную (содержимое желудка изливается в брюшную полость, развивается перитонит);
- атипичную (перфорация оказывается прикрытой пищей, сальником, складками слизистой и т.п.);
- в виде пентрации (дно прободения открывается в соседние органы).
Как правило, такому явлению предшествует сильный болевой синдром, свойственный язвенному заболеванию, который длится на протяжении длительного периода. В этом случае возможен распад стенок её основания. Перфорация желудка может быть вызвана:
- эмоциональным и физическим напряжением;
- употреблением спиртного;
- обострением язвенного заболевания;
- перееданием;
- травмой;
- лечением определенными препаратами, которые вызывают такую патологию.
Нужно обращать внимание, что у пожилых людей в анамнезе язвы может не быть, поскольку для этих пациентов характерна скрытая картина болезни.

Что провоцирует перфорацию
Как правило, острые язвы никоим образом не связываются с заражением H.pylori. Подтверждение же пептической язвы в 95% указывает на ее хеликобактерную этиологию. Острую язву можно рассматривать как стадию язвенной болезни желудка. Кроме H.pylori, перфорация желудка может провоцироваться:
- синдромом Золингера-Элисона;
- лекарственными язвами и иными эндокринными заболеваниями;
- панкреатогенными, гепатогенными и иными разновидностями острых язв (к примеру, синдромом Крона).
Для появления отверстия в желудочной стенке большое значение имеет ее разрушение во всех слоях соляной кислотой и увеличение давления в области живота. Перформативная хроническая язва считается этапом прогрессирования язвенного заболевания желудка. Образуется эта патология во время отсутствия необходимой терапии.
Симптомы заболевания
Перфорация стенки желудка имеет 3 основных этапа:
- Шоковое состояние.
- Ложное благополучие.
- Перитонит.
Непосредственно этап шока происходит во время прободения и попадания желудочного содержимого на листки брюшины. Человек чувствует невыносимую “кинжальную” боль, появившуюся в верхних слоях брюшной полости, которая быстро распространяется на всю область брюшной полости. Большинство пациентов в этот момент начинают метаться и кричать. Общая тяжесть состояния быстро увеличивается:
- давление уменьшается;
- пульс замедляется;
- покровы кожи становятся влажными, холодными и бледными;
- больной принимает вынужденную позу – на боку, с подведенными к животу коленями.
Через некоторый промежуток времени (примерно 7 часов) боль ослабевает, а в некоторых случаях и полностью пропадает. Потихоньку повышается вздутие живота, он становится не настолько напряженным, исчезают при аускультации шумы в кишечнике. Сохраняется артериальная гипотензия, начинает появляться аритмия и нарастать тахикардия. Время этапа ложного благополучия может достигать до 12 часов.
Возможные последствия
На протяжении двух предыдущих этапов у человека постепенно развивается перитонит. Степень состояния опять усугубляется: пациент заторможен, покровы кожи приобретают землистый оттенок, становятся липкими от пота. Передняя стенка брюшины напряжена. Существенно уменьшается объем вырабатываемой мочи, иногда даже доходит до анурии.
Если у пациента язвенная болезнь желудка имеет атипичную форму, то перфорация возможна в забрюшинную ткань. Кроме того, отверстие может оказаться прикрытым пищей или окружающими органами. Возможно отграничение процесса при наличии множества спаек. Прикрытие перфорации бывает нескольких видов:
- постоянное;
- длительное;
- кратковременное.
Такие виды прободения протекают, как правило, значительно легче. Известны случаи самостоятельного излечения.
Помимо перитонита, осложнять прохождение заболевания желудка могут гиповолемия, шок и сепсис.
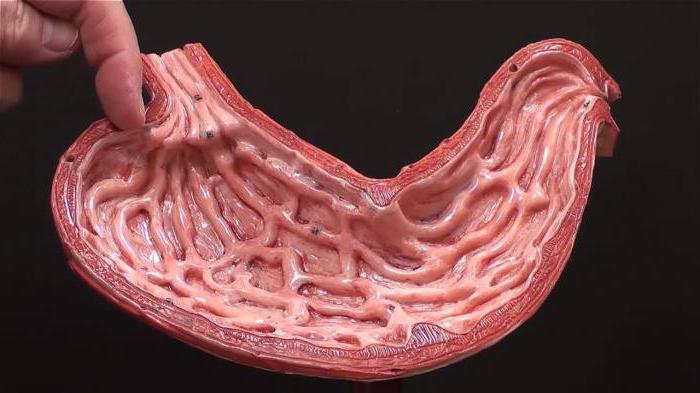
Диагностирование заболевания “язвенная болезнь желудка”
Перфорация желудка требует точного диагноза, который можно установить исключительно по правильно собранному анамнезу. Чтобы диагностировать болезнь нужно обязательно обратиться к специалисту. Такого рода проблемами занимаются врачи гастроэнтерологи и эндоскописты.
Очень важно своевременно обследоваться, если есть подозрение что у вас перфорация желудка. Симптомы ни в коем случае нельзя игнорировать, так как запущенная стадия болезни может привести к непоправимым последствиям. Обращение к эндоскописту и гастроэнтерологу требуется абсолютно каждому пациенту с подозрением на данное заболевание, тем более, при вероятном присутствии закрытой перфорации. При этом исследования не показывают полноценных данных для диагностирования, но их проведение нужно как часть подготовки к хирургической операции.
Перфорация желудка определяется такими способами:
- Обзорная рентгенография.
- УЗИ брюшной полости.
- Эзофагогастродуоденоскопия.
- При осложнении установления диагноза и подозрении на прикрытую перфорацию применяется лапароскопия.

Болезни, имеющие схожие симптомы
Перфорация желудка может быть отнесена к таким понятиям как «острый живот», потому это заболевание необходимо дифференцировать с:
- панкреатитом;
- холециститом и аппендицитом;
- опухолевым распадом;
- почечной и печеночной коликой;
- тромбозом мезентериальных вен;
- разрывом аневризмы аорты в брюшной полости;
- инфарктом;
- плевритом.
Своевременное обращение к специалисту и проведение диагностических мероприятий поможет установить точный диагноз и вовремя начать лечение опасного заболевания.
Как вылечить перфорацию?
В зависимости от клинической картины, помощь при перфорации желудка, оказывается несколькими методами.
- Обычное ушивание язвы. Оно производится молодым людям без анамнеза язвы, пожилым пациентам с повышенным риском анестезиологической и оперативной помощи, а также при имеющемся разлитом перитоните.
- Если нет перитонита, это вмешательство может быть дополнено проксимальной селективной ваготомией, что дает возможность не допустить продолжительного лечения в палате гастроэнтерологии в дальнейшем.
- При наличии язвы в пилорическом отделе, пенетрации язвы, значительном кровотечении, стенозе выходного тракта, а также ослабленным людям со значительным риском хирургической операции, проводится иссечение дефекта, пилоропластика и стволовая ваготомия.
- Когда у пациента имеется смешанный вид язвенного заболевания или в анамнезе находятся указания на дополнительную желудочную перфорацию, то эта хирургическая операция может быть дополнена гемигастрэктомией.
- Отличные результаты имеются на фоне лапароскопической и эндоскопической терапии. Дополнить хирургическое вмешательство перфорации желудка смогут эндоскопическая ваготомия и эндоскопическое лечение.
Если необходимо снизить риск оперативного вмешательства, возможна дистальная резекция желудка или лапароскопическая тампонада перфорации участком сальника. Эти манипуляции лучше всего переносятся пациентами, что может обеспечить выздоровление в гораздо быстрые сроки.
После выполнения хирургической операции непременным условием для полной поправки пациента является отмена нестероидных средств (когда назначение их допустило появления желудочной язвы) или их изменение на ингибиторы циклооксигеназы, а также консервативная эрадикация.
Профилактика и прогнозирование
Во время перфорации прогноз довольно тяжелый, поскольку несвоевременное диагностирование такого состояния иногда приводит к летальному исходу пациента. Среди юношей летальный исход составляет около 2-6% (с учетом клинической картины, времени оказанной помощи и некоторых иных факторов), у престарелых людей этот коэффициент повышается в несколько раз.
Профилактика заболевания является вторичной – требуется своевременно поставить диагноз и лечить те болезни, которые смогли довести пациента до этого состояния.
Источник
Что такое прободная язва желудка?
Прободная язва желудка относится к категории тяжёлых, опасных для жизни человека заболеваний. Происходит перфорация в стенке органа и содержимое напрямую вытекает в брюшную полость. В результате развивается перитонит, который требует немедленного вмешательства хирурга.
В настоящее время в России перфоративная язва диагностирована почти у 3 миллионов людей. Рецидивы случаются у 6% пациентов. Заболеванию подвержены чаще мужчины. Вырабатываемый женским организмом гормон эстроген оказывает сдерживающее влияние на деятельность секреторных желез слизистой желудка.
Содержание:
- Причины прободной язва желудка
- Симптомы прободной язвы желудка
- Классификация прободной язвы
- Методы диагностики
- Лечение прободной язвы желудка
- Диета после операции прободной язвы желудка
Причины прободной язва желудка
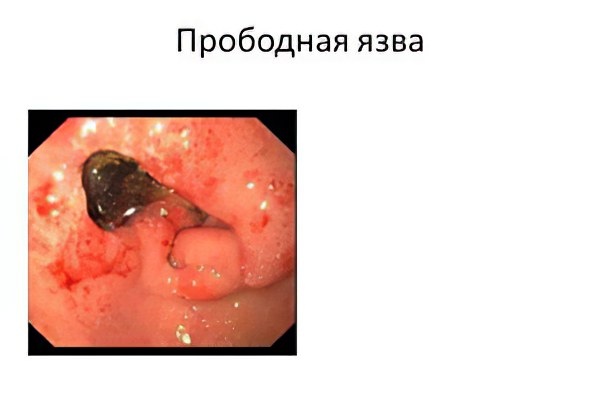
Риску возникновения перфоративного дефекта подвергаются люди, страдающие хронической язвенной болезнью, а также – перенёсшие острую форму заболевания.
Инициировать перфорацию могут:
Воспаления, возникающие вокруг основного очага повреждения слизистой;
Переедание (желудок не справляется с большим объёмом пищи);
Повышение кислотности желудочного сока (приводит к возникновению агрессивной среды);
Чрезмерное употребление пищи, приправленной специями и алкоголя;
Внезапная физическая нагрузка;
Современные исследования указывают, что возбудителем язвенной болезни является бактерия Helicobacterpylori (обладающая изначально агрессивными штаммами). Ею заражены почти 50% всего человечества. Но обсеменение не единственная причина возникновения язвенной болезни. Любое нарушение защитных функций организма активирует патогенное влияние микроорганизмов.
Факторы, повышающие риск заболевания язвенной болезнью:
Подавленное состояние иммунной системы;
Нарушение качества или продолжительности сна, работа в ночные смены;
Длительный стресс;
Приём некоторых лекарственных препаратов. Не допускается длительное лечение нестероидными противовоспалительными препаратами (включая аспирин), патогенное воздействие могут оказать приёмы, даже кратковременные антикоагулянтов (варфарина, гепарина), кортикостероидов (преднизолона), некоторых препаратов химиотерапии;
Курение (оказывает опосредованное влияние на повышение содержания соляной кислоты и нарушение микроциркуляции в слизистых оболочках);
Чрезмерное употребление алкоголя (приводит к непосредственному нарушению слизистых оболочек);
Нарушение режима приёма пищи и качества питания. Слишком низкая или высокая температура пищи, продукты с повышенной жирностью, копчености и т.п., еда всухомятку излишне нагружают желудок и провоцируют возникновение заболеваний;
Наследственные факторы;
Наличие других патологий желудочно-кишечного тракта (например, гастрита);
Симптомы прободной язвы желудка
Типичная форма протекания болезни сопровождается попаданием содержимого желудка в свободную брюшную область.
Существует три периода развития:
Период химического перитонита. Длительность течения по времени составляет от 3 до 6 часов. Зависит от диаметра отверстия и объёма выделений из желудка. Сопровождается острой болью в области желудка. Возможны сильные болевые ощущения в околопупочном сегменте и в правом подреберье. Охватывают впоследствии область всего живота.Перфорация передней стенки желудка может проявиться в болях области левой стороны живота и левого предплечья. Болевые ощущения характеризуются длительностью проявления. Рвота появляется редко. Артериальное давление снижено, но пульс обычно в пределах нормы. Дыхание становится поверхностным и учащённым. Кожные покровы бледнеют, повышается потоотделение. Мышцы передней части живота напряжены, в брюшной полости наблюдается скопление газов.
Период бактериального перитонита. Начинается, спустя 6 часов от прободения. Мышцы живота расслабляются, дыхание становится более глубоким и исчезают резкие боли. Человек чувствует облегчение. На этой фазе происходит повышение температуры, учащение пульса и дальнейшее изменение показателей артериального давления. Начинается период нарастающей токсикации, который приводит к увеличению объёма газов, параличу перистальтики. Язык становится сухим, с серым налётом на передней и боковых поверхностях. Меняется общее поведение больного. Он испытывает эйфорию и облегчение, становится некритичным к своему состоянию, не желает, чтобы его беспокоили. Если в период возросшей интоксикации не оказана скорая медицинская помощь, то человек переходит к третьей, самой тяжёлой стадии заболевания.
Период острой интоксикации. Начинается, как правило, по истечении 12-ти часов с момента заболевания. Основное проявление – это неукротимая рвота, приводящая к обезвоживанию организма. Визуально можно отметить изменения в кожных покровах. Они становятся сухими. Происходит резкий перепад температуры тела. Повышение до 38°-40° сменяется понижением до 36,6°. Пульс доходит до 120 ударов в минуту. Верхнее артериальное давление опускается до
100 мм
ртутного столба. Общее состояние больного характеризуется вялостью, безучастностью, замедленной реакцией на внешние раздражители. Происходит увеличение живота за счёт скопления свободного газа и жидкости. Нарушается процесс мочевыделения, со временем прекращается совсем. Если человек достиг этой фазы развития перитонита, то спасти ему жизнь практически невозможно.
Классификация прободной язвы

По клиническому протеканию заболевания:
Типичная форма. Характеризуется вытеканием содержимого желудка в брюшную полость;
Атипичная форма. Содержимое попадает в сальники или сальниковую сумку, возможно вытекание в забрюшинную клетчатку или межспаечную область;
Перфорация с кровотечением в брюшную полость или желудочно-кишечный тракт;
По стадиям развития перитонита:
Стадия первичного болевого шока;
Стадия развития бактериального перитонита, сопровождающаяся обсеменением микроорганизмами;
Стадия воспалительного процесса, сопровождающаяся ощущениями мнимого благополучия;
Стадия тяжёлого протекания заболевания, сопровождающаяся возникновением гнойных перитонитов;
По патолого-анатомическим признакам:
Прободение хронической язвы (осложнение язвенной болезни);
Прободение острой язвы;
Перфорация при поражении стенки полого органа опухолевым образованием;
Перфорация при паразитарных заболеваниях;
Возникновение дефекта из-за нарушения местного кровообращения;
По локализации очага:
Язва желудка (передней, задней стенки, малой или большой кривизны);
Язва двенадцатипёрстной кишки;
Пилородуоденальная язва;
Язва сочетанная (желудка и двенадцатипёрстной кишки);
Методы диагностики прободной язвы
Для прободения характерен приступ резкой, внезапной боли. Если имеется анамнез язвенной болезни, гастрита и пр., то задача облегчается. Как правило, для диагностики применяют дифференциальный метод.
Он состоит в обследовании организма с учётом наличия/отсутствия следующих патологий:
Острого аппендицита;
Острого холецистита;
Перфорации опухолевых образований;
Печёночной колики;
Острого панкреатита;
Тромбоза;
Расслаивающейся аневризмы аорты брюшного отдела;
Инфаркта миокарда;
Нижнедолевой пневмонии;
Плеврита;
Пневмоторакса;
Дополнительными методами исследования являются:
Рентгенологические. Эффективность диагностики заполнения воздухом брюшной полости доходит до 80%. Но подобная картина может наблюдаться и в случае завоздушенности кишечника или атонии маточных труб;
Электрогастроэнтерографические. Позволяют произвести качественный анализ эвакуационной функции желудка и двенадцатипёрстной кишки;
Эндоскопия. Применяется при отрицательных результатах рентгенологических исследований, но при подозрении на прободение. Позволяет определить наличие язвенной болезни, локализацию очага. Исследование проводится при помощи накачивания воздуха, что помогает определить истинную клиническую картину;
Общий анализ крови (показывает повышенное содержание лейкоцитов);
Лапароскопия. Помогает качественному и количественному анализу выпота в брюшной полости. Имеет противопоказания к применению;
Лапароскопия не применяется, если у пациента выявлены:
Ожирение;
Спаечные процессы в области живота;
Нарушение целостности диафрагмы;
Патология свёртываемости крови;
Наличие грыж больших размеров на передней стенке брюшинной области;
Общее тяжёлое состояние;
Лечение прободной язвы желудка
Прободные язвы лечатся хирургическим путём. Предоперационная подготовка заключается в выводе желудочного содержимого и восстановлении артериального давления. Также производится исследование для выбора дальнейших действий.
Оцениваются:
Время, прошедшее с начала заболевания;
Природа происхождения, размеры и локализация язвы;
Степень выраженности перитонита и область его распространения;
Возрастные особенности пациента;
Наличие/отсутствие дополнительных патологий;
Технические особенности стационара и уровень профессионализма врачей;
Разделяют органосохраняющие операции (ушивание) и радикальные (резекция, иссечение язвы и пр.).
Ушивание перфоративного отверстия показано при наличии распространенного перитонита, высоком операционном риске (связанном с наличием сопутствующих патологий или возрастом пациента), отсутствии язвенного анамнеза у лиц молодого возраста. Техника заключается в иссечении краёв язвы и последующем их сшивании двумя рядами швов. При таком способе решения проблемы сохраняются форма органа и диаметр его просвета. По окончании операции производится установка временных дренажей. Прописывается дальнейшее лечение противоязвенными препаратами.
Резекция желудка – операция, приводящая к потере значительной части органа. После перенесения её устанавливается инвалидность. Показаниями являются наличие хронических, большого диаметра язв, подозрения на наличие злокачественных опухолей, возраст больного менее 65 лет при отсутствии сопутствующих патологий в декомпрессионном периоде, развитие острого воспаления и гнойного перитонита, спустя 6-12 часов после начала заболевания.
При отсутствии перитонита можно проводить ушивание стенки перфорированного отверстия в сочетании с селективной проксимальной ваготомией.
Иссечение язвы с применением стволовой ваготомии и выполнением пиропластики используют при наличии язвы пилорического отдела желудка, сочетании перфорации с кровотечением, стенозом.
Отсутствие хирургического вмешательства обязательно приводит к летальному исходу в ближайшие недели после развития заболевания.
Статистика смертельных исходов после проведения операции показывает, что спустя 6 часов уходит не более 4% пациентов, спустя сутки – не более 40%.
Диета после операции прободной язвы желудка
Первое правило для выздоровления и снижения риска рецидива чёткое соблюдение предписаний врача. Исключение из правил «если нельзя, но очень хочется» не работает. В постоперационный период устанавливается строгая диета. Она может продолжаться от 3 до 6 месяцев. Рацион усложняется постепенно.
Основные принципы диеты:
Суточное количество приёмов пищи до 6 раз, небольшими порциями.
Все принимаемые продукты должны быть пюреобразными, либо полужидкими.
Готовить пищу следует на пару или отваривать
Соль следует принимать в ограниченном количестве
Также следует ограничить приём простых углеводов (сахар, шоколад, выпечка) и жидкости.
На 2-й день после операции к приёму разрешены минеральная вода, фруктовые кисели, некрепкий, немного подслащенный чай.
По истечении 2-3 суток рацион пополняется отваром из шиповника, протёртыми супами и кашами из риса и гречи. Овощными супами-пюре из отварных моркови, тыквы, кабачков, картофеля или свёклы. Разрешается к приёму яйцо всмятку и паровое суфле из протертого творога.
На 10-е сутки после операции в рацион вводят пюре из отварной моркови, тыквы, кабачка или картофеля. Постепенно вводят паровые котлеты, суфле, пюре, кнели, фрикадельки или зразы из нежирных сортов мяса или рыбы. Добавляют сырники, пудинги, запеканки из творога. Также можно употреблять свежий протертый творог. Кроме того, вводятся цельное молоко и некислые молочные продукты (ацидофилин, йогурт, мацони).
Только спустя месяц становится возможным приём хлебных изделий: сушек, чёрствого хлеба, сухарей.
Через 2 месяца разрешено добавлять в пищу свежую сметану и употреблять кефир.
По теме: Диета при язве желудка – что можно и что нельзя есть?
Что нельзя есть при прободной язве желудка?
При прободной язве желудка нельзя есть следующие продукты:
Субпродукты
Жирное мясо и рыбу
Бульоны
Сдобную выпечку
Острые, копченые, соленые, пряные блюда
Копчености
Консервы
Грибы
Бобовые
Маринады
Соусы
Варенье
Мед
Шоколад и какао
Мороженое
Газированную воду
Алкоголь
Овощи с грубой клетчаткой (капуста, шпинат, перец, редька, редис, щавель, репа).
По мере улучшения состояния после операции при прободной язве рацион питания можно расширять за счет новых блюд из мяса, овощей, круп и молочных продуктов. Все консервированные, острые и копченые продукты исключаются.
Автор статьи: Горшенина Елена Ивановна | Гастроэнтеролог
Образование:
Диплом по специальности «Лечебное дело» получен в РГМУ им. Н. И. Пирогова (2005 г.). Аспирантура по специальности “Гастроэнтерология” – учебно-научный медицинский центр.
Наши авторы
Источник
