Хронический панкреатит классификация шелагурова

Хронический панкреатит (ХП) – это группа хронических заболеваний поджелудочной железы (ПЖ) различной этиологии, преимущественно воспалительной природы, характеризующихся:
– фазовопрогрессирующими сегментарными или диффузными дегенеративными, деструктивными изменениями ее экзокринной части;
– атрофией железистых элементов (панкреоцитов) и замещением их соединительной (фиброзной) тканью;
– изменениями в протоковой системе ПЖ с образованием кист и конкрементов;
– различной степенью нарушений экзокринной и эндокринной функций ПЖ [1].
Важная медико-социальная значимость проблемы ХП обусловлена ее широким распространением среди трудоспособного населения (обычно ХП развивается в возрасте 35-50 лет).
Частота ХП во всем мире отчетливо увеличивается: за последние 30 лет отмечено более чем двукратное увеличение заболеваемости.
По данным многих авторов, распространенность ХП среди населения различных стран варьируется от 0,2 до 0,68%, а среди больных гастроэнтерологического профиля достигает 6-9%. Ежегодно ХП регистрируется у 8,2-10 человек на 100 тыс. населения. Распространенность заболевания в Европе составляет 25-26,4 случая на 100 тыс. взрослого населения. Значительный рост распространенности ХП зарегистрирован в России; уровень заболеваемости ХП среди лиц молодого возраста и подростков за последние 10 лет вырос в 4 раза. Заболеваемость ХП в России составляет 27,4-50 случаев на 100 тыс. взрослого населения и 9-25 случаев на 100 тыс. детей. В практике врача-гастроэнтеролога амбулаторной сети больные ХП составляют примерно 35-45%, в гастроэнтерологическом отделении стационара – до 20-45% [2].
По-видимому, данная тенденция обусловлена, во-первых, ростом употребления алкоголя и, соответственно, увеличением числа больных алкогольным ХП; во-вторых, нерациональным несбалансированным питанием и, вследствие этого, высокой частотой желчнокаменной болезни (ЖКБ).
Немаловажными в клиническом и социальном плане являются и такие особенности ХП, как прогрессирующее течение с постепенным нарастанием внешнесекреторной недостаточности; длительно сохраняющиеся и быстро рецидивирующие при любой погрешности в питании боль и диспепсия, обусловливающие, с одной стороны, необходимость частого проведения дорогостоящих лечебных мероприятий и диспансерного наблюдения, а с другой стороны, требующих от пациента постоянного соблюдения диеты и приема ферментных препаратов [3].
Внешнесекреторная недостаточность ПЖ трудно корригируется, нередко сохраняется и прогрессирует (несмотря на проведение ферментной заместительной терапии) и неминуемо приводит к нарушениям нутритивного статуса пациентов и дистрофическим изменениям внутренних органов.
Заболевание характеризуется длительным хроническим, прогредиентным течением, крайне негативно влияющим на качество жизни пациентов и приводящим к частичной или полной утрате трудоспособности. Инвалидизация при ХП достигает 15% [3].
Прогноз болезни определяется характером течения панкреатита: частые обострения болевой формы ХП сопровождаются высоким риском развития осложнений, летальность при которых достигает 5,5% [4].
В то же время имеет место и гипердиагностика ХП. Самые разнообразные нарушения пищеварения, нередко не связанные с ПЖ, в частности «эхогенная неоднородность» ПЖ, выявленная при УЗИ, часто рассматриваются в качестве необоснованных критериев постановки диагноза ХП.
В связи с этим вопросы классификации ХП имеют очень важное значение, так как отражают современные взгляды на этиологию и патогенез данной патологии, определяют клинические варианты болезни, современные диагностические и лечебные подходы.
Классификация хронического панкреатита
Длительное время в панкреатологии доминировали рекомендации экспертов I Международного симпозиума по панкреатиту (Марсель, 1962 г.) [5]. В принятой на нем классификации были выделены острый панкреатит (ОП) и ХП, который был разделен на формы – рецидивирующую безболевую с экзо- и эндокринной недостаточностью и болевую.
Эта классификация приближалась к классификации, предложенной Н.И. Лепорским в 1951 г. и принятой на пленуме Всесоюзного научного общества гастроэнтерологов (Черновцы, 1971 г.). Там же было рекомендовано дополнительно выделить псевдотуморозную форму ХП.
Дальнейшие разработчики классификации ХП, в основном хирурги, предлагали выделить паренхиматозный ХП без поражения протоков и протоковый ХП, протекающий с расширением и деформацией главного панкреатического протока.
На II Международном симпозиуме по панкреатиту (Марсель, 1983 г.) [5] вопросы классификации ХП были рассмотрены повторно. Было решено отказаться от формулировок «острый рецидивирующий панкреатит» и «хронический рецидивирующий панкреатит», поскольку в клинической практике их не удается четко дифференцировать. Тогда было принято решение выделить следующие формы ХП:
1. ХП с фокальным некрозом, сегментарным или диффузным фиброзом с наличием (или без):
а) кальцинатов;
б) расширения и деформации протоковой системы железы;
в) воспалительной инфильтрации, формирования кист.
2. ХП обструктивный, характеризующийся расширением и(или) деформацией протоковой системы, атрофией паренхимы и диффузным фиброзом проксимальнее места окклюзии протока.
В зависимости от клинической симптоматики выделили:
а) латентный, или субклинический, ХП, при котором в ПЖ обнаруживаются морфологические изменения, нарушения функции органа в отсутствиеотчетливых клинических симптомов болезни;
б) болевой ХП, характеризующийся наличием периодических или постоянных болей в животе;
в) безболевой ХП, протекающий с экзо- и(или) эндокринной недостаточностью ПЖ с осложнениями или без них.
При несомненном прогрессе и достоинствах
II марсельской классификации, она не актуальна для широкой клинической практики, поскольку ее использование требует выполнения эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) и биопсии ПЖ с последующим гистологическим исследованием, что сопряжено с большими трудностями.
В связи с этим возникла необходимость создания классификации, близкой к марсельской, но базирующейся в основном на клинико-лабораторных показателях и данных, полученных с помощью УЗИ и компьютерно-томографического исследования (КТ).
В этом отношении промежуточное значение имела Римская классификация ХП (Рим, 1989 г.) [5], которая предлагала выделить:
1) хронический кальцифицирующий панкреатит. Наиболее частая его причина – потребление алкоголя. В результате воспаления и изменения структуры мельчайших протоков ПЖ происходит сгущение секрета с образованием пробок, богатых белком и кальцием. В этом процессе важную роль играет понижение концентрации литостатина (белка, препятствующего камнеобразованию);
2) хронический обструктивный панкреатит. Он наблюдается при выраженных сужениях главного панкреатического протока или его крупных ветвей, либо Фатерова соска. Причины развития: алкоголь, ЖКБ, травма, опухоль, врожденные дефекты. Встречается нечасто;
3) хронический паренхиматозно-фиброзный (воспалительный) панкреатит. Он является сравнительно редкой формой заболевания.
Представленная классификация достаточно широко используется в развитых странах. Однако уязвимым местом в этой классификации стало выделение «кальцифицирующего панкреатита». К нему можно относить случаи как с наличием кальцинатов железы, так и с их отсутствием, допуская возможность их развития в будущем.
В Международной классификации болезней (МКБ-10, 1999 г.) выделяют:
1) ХП алкогольной этиологии (K 86.0);
2) другие ХП (ХП неустановленной этиологии, инфекционный, рецидивирующий) (K86.1).
Следует подчеркнуть, что данная международная классификация является статистической и представляет ХП предельно лаконично, не охватывая важные особенности заболевания. МКБ-10 не может заменить клиническую классификацию ХП [7].
В последние годы в нашей стране получила широкое распространение клиническая классификация ХП, предложенная В.Т. Ивашкиным и соавт. [6]. Основные варианты представлены в табл. 1.
Среди новых современных классификаций, учитывающих наиболее полно причины панкреатитов, необходимо выделить этиологическую классификацию TIGAR-O: Toxic-metabolic (токсико-метаболический), Idiopathic (идиопатический), Genetic (наследственный), Autoimmune (аутоиммунный), Recurrent and severe acute pancreatitis (рецидивирующий и тяжелый острый панкреатит), или Obstructive (обструктивный) [7] (табл. 2), а также многофакторную классификацию M-ANNHEIM: Multiple Alcohol (алкоголь), Nicotine (никотин), Nutrition (питание), Hereditary (наследственность), Efferent (выносящий), Immunological (иммунологический), Metabolic (метаболический) [8].
а также многофакторную классификацию M-ANNHEIM: Multiple Alcohol (алкоголь), Nicotine (никотин), Nutrition (питание), Hereditary (наследственность), Efferent (выносящий), Immunological (иммунологический), Metabolic (метаболический) [8].
Классификация TIGAR-O ориентирована на понимание причин, вызывающих ХП, и на выбор соответствующей диагностической и лечебной тактики. В этом ее основное достоинство и удобство для практических врачей.
В литературе описаны такие редкие формы ХП, как тропический и наследственный ХП, этиология и патогенез которых до конца не изучены. Наследственный панкреатит – аутосомно-доминантный тип наследования с неполной пенетрантностью. Этиологическая классификация TIGAR-O представляет четыре наиболее изученных гена, мутации которых предрасполагают к развитию наследственного панкреатита: ген катионического трипсиногена (PRSS1), ген муковисцидоза (CFTR), ген панкреатического секреторного ингибитора трипсина (SPINK) и ген полиморфизма α1-антитрипсина.
До последних лет тропический панкреатит ассоциировали с особенностями питания больных.
В связи с неясной этиологией тропического ХП классификация TIGAR-O рассматривает тропический ХП как вариант идиопатического ХП.
На сегодняшний день представления об этиологических факторах тропического ХП изменились. Исследователи все более склоняются к идее наследственной природы заболевания. Кроме того, развитию ХП способствует влияние невыявленных внешних факторов, поиск которых продолжается.
Классификация M-ANNHEIM предусматривает определение клинических стадий ХП [8].
Течение ХП разделяют на две фазы: бессимптомную и с наличием клинических проявлений. Последняя включает четыре стадии (I, II, III, IV), причем в каждой из них есть подстадии, включая развитие тяжелых осложнений.
Бессимптомная фаза ХП:
0 – субклинический ХП:
а) период без симптомов (определяется случайно, например, при аутопсии);
b) острый панкреатит (ОП) – первый эпизод (возможно, является началом ХП);
c) ОП с тяжелыми осложнениями.
ХП с клинической манифестацией:
I стадия – без недостаточности ПЖ:
1. Рецидив ОП (между эпизодами ОП боль отсутствует).
2. Рецидивирующая или постоянная абдоминальная боль (включая боль между эпизодами ОП).
3. I a/b с тяжелыми осложнениями.
II стадия – экзо- или эндокринная недостаточность ПЖ:
a) изолированная экзокринная (или эндокринная) недостаточность без боли;
b) изолированная экзокринная (или эндокринная) недостаточность с болью;
c) II a/b с тяжелыми осложнениями;
III стадия – экзо- и эндокринная недостаточность ПЖ в сочетании с болью:
a) экзокринная и эндокринная недостаточность ПЖ (с болью, в том числе требующая лечения анальгетиками);
b) III a с тяжелыми осложнениями;
IV стадия – уменьшение интенсивности боли (стадия «перегорания» ПЖ):
a) экзокринная и эндокринная недостаточность ПЖ при отсутствии боли, без тяжелых осложнений;
b) экзокринная и эндокринная недостаточность ПЖ при отсутствии боли, с тяжелыми осложнениями.
Преимуществами данной классификации является то, что она охватывает практически все стороны течения заболевания, не требует инвазивных, в частности, морфологических методов исследования, использует доступную и понятную терминологию, основана на практических критериях.
По интенсивности боли и длительности заболевания пациентов с ХП можно разделить на три группы. При сравнении этих двух параметров выявлена обратная зависимость между ними: чем длительнее заболевание, тем выраженность боли меньше.
В настоящее время для оценки наличия, степени и локализации боли в клинике используются психологические, психофизиологические и нейрофизиологические методы, большинство из которых основаны на субъективной оценке своих ощущений самими пациентами. Наиболее простым способом количественной характеристики боли является применение ранговой шкалы [2]. Числовая ранговая шкала состоит из последовательного ряда чисел от 0 до 10. Пациентам предлагается оценить свои болевые ощущения цифрами от 0 (нет боли) до 10 (максимально возможная боль).
При сопоставлении выявленных клинических, лабораторных и морфологических данных, выделили три варианта течения ХП [9]:
– вариант А – длительность заболевания менее 5 лет, выраженный болевой синдром, уровень панкреатической эластазы кала (Е-1) снижен незначительно, но достоверно (рv0,05), отмечается повышение содержания в крови ацетилхолина (Aх) (р<0,05) и серотонина (5-НТ) (р<0,05), высокий уровень провоспалительных цитокинов, умеренное повышение холецистокинина (ХЦК) и снижение секретина. В ткани ПЖ выявляются воспаление и отек;
– вариант В – длительность заболевания от 5 до 10 лет, значительно снижается уровень Е-1 (ниже 100 мкг/г), болевой синдром умеренный, начинает преобладать 5-НТ (р<0,05), как стимулятор секреторной активности ПЖ. Остаются высоким ХЦК и низким секретин. Прогрессируют фиброзные изменения, выявляется кальциноз в ткани ПЖ;
– вариант С – длительность заболевания от 10 и более лет, мало выраженный болевой синдром, наблюдается дальнейшее повышение концентрации 5-НТ, что приводит к декомпенсации регуляторных механизмов секреторной активности ПЖ. Сохраняется повышение ХЦК и уменьшение содержания секретина. Защитные свойства слизи двенадцатиперстной кишки снижаются. На фоне уменьшения уровня эндогенного инсулина в 30% случаев развивается клиническая картина сахарного диабета.
Данная классификация не имеет практического значения в связи со сложностью определения Aх, 5-НТ и ХЦК в повседневной практике врачей.
В 2009 г. M. Buchler и соавт. [10] предложили стадийную (А, В, С) систему классификации ХП, учитывающую как клинические проявления заболевания, так и результаты визуализации методов. Для классификации ХП, помимо учета этиологического фактора, авторы предлагают использовать один клинический критерий или наличие отчетливо выраженных осложнений заболевания в совокупности с патологическими изменениями, выявляемыми методами визуализации или с помощью прямых функциональных панкреатических тестов.
Стадия А. ХП определяется при начальных проявлениях заболевания, когда еще отсутствуют осложнения и нет клинических проявлений нарушения экзокринной и эндокринной функций (нет стеатореи, сахарного диабета). Однако при этом уже могут проявляться субклинические признаки заболевания (например, нарушение толерантности к глюкозе или снижение экзокринной функции без стеатореи).
Стадия В (промежуточная). Определяется у пациентов с выявленными осложнениями заболевания, но без признаков стеатореи или сахарного диабета. В диагнозе обязательно требуется указать вид осложнения.
Стадия С. Является конечной стадией ХП, когда наличие фиброза приводит к клиническим проявлениям экзокринной и эндокринной недостаточности, при этом осложнения могут не диагностироваться. Данная стадия подразделяется на подтипы:
– С1 (наличие эндокринных нарушений);
– С2 (наличие экзокринных нарушений);
– С3 (наличие экзо- или эндокринных нарушений и/или осложнений).
Недавно описана такая редкая форма ХП, как аутоиммунный панкреатит (АИП), при котором диагностика и выбор лечебной тактики представляют определенные трудности. АИП – вариант ХП, возникающего при отсутствии желчных камней, pancreas divisum (расщепленная ПЖ), злоупотребления алкоголем или других факторов, вызывающих ХП. При УЗИ может отмечаться диффузное или локальное увеличение ПЖ с диффузной гипоэхогенностью пораженных отделов. Классическим КТ-признаком АИП является «колбасообразное» утолщение ПЖ с гомогенным ослаблением, умеренным усилением при контрастировании, с периферическим гиподенсным ободком. При этой форме отмечается потеря дольчатой структуры, минимальная реакция перипанкреатического жира и увеличение регионарных лимфоузлов. При длительно существующем АИП практически всегда наблюдается атрофия хвоста поджелудочной железы. Типичные изменения серологических тестов включают повышение в плазме уровня 0xE3;-глобулинов или иммуноглобулинов, в частности IgG4, наличие антиядерных антител, а также антител к лактоферрину, карбоангидразе II, гладким мышцам. Гистологическими критериями АИП являются перидуктальная лимфоплазмоцитарная инфильтрация или фиброз, облитерирующий флебит, повышенное содержание IgG4-положительных плазматических клеток в тканях ПЖ.
В отечественной литературе имеются лишь отдельные сообщения о доказанных случаях АИП и эффективности его лечения [11, 12]. Это связано с относительной редкостью данного заболевания,
диагностическими трудностями, но главным образом с недостатком информации о существовании и возможности выявления и лечения этой формы ХП.
Существующие классификации, предложенные на основании анализа результатов огромного количества проведенных исследований и наблюдений, позволяют практикующему врачу приблизиться к этиотропному лечению.
Современная классификация ХП должна включать в себя этиологические данные, клинические проявления. Именно этиология панкреатита и выраженность клинической картины будут определять лечебную тактику.
Однако полноценные алгоритмы ведения больных ХП от момента скрининга до назначения лечения пока отсутствуют.
Работа выполнена при поддержке гранта РГНФ №10-06-00694а.
Источник
Хронический панкреатит является прогрессирующим заболеванием и характеризуется нарастающим замещением тканей поджелудочной железы соединительной тканью (склероз) и прогрессирующей очаговой, сегментарной или диффузной деструкцией экзокринной ткани.
Это заболевание встречается довольно часто, однако распознавание его представляет значительные трудности. Объясняется это тем, что хронический панкреатит не имеет характерной клинической картины, в результате чего он часто протекает под видом других заболеваний органов брюшной полости (язвы желудка или двенадцатиперстной кишки, гастрита, холецистита, гепатита и др.).
Классификация хронического панкреатита. Принято различать следующие формы хронического панкреатита:
- Рецидивирующий панкреатит. Эта форма встречается у большинства больных, перенесших острое воспаление поджелудочной железы. Суть ее заключается в периодически повторяющихся атаках острого панкреатита.
- Болевой панкреатит. Для этой формы панкреатита характерным является наличие постоянных, различной силы болей, локализующихся в эпигастрии и иррадиирующих в поясничную область и в левое подреберье. Боли часто сопровождаются диспепсическими расстройствами (тошнотой, рвотой).
- Псевдотуморозная (желтушная) форма хронического панкреатита характеризуется развитием значительного уплотнения ткани головки поджелудочной железы, что приводит к сдавлению желчного протока и возникновению механической желтухи. Основными признаками этой формы панкреатита являются небольшие болевые ощущения в области правого подреберья и эпигастральной области, похудание, диспепсические расстройства, медленно нарастающая желтушность кожи и склер.
- Склерозирующая (индуративная) форма хронического панкреатита развивается при желчнокаменной болезни, заболеваниях большого дуоденального сосочка, хроническом алкоголизме и протекает с нарушением внешней и внутренней секреторной функции поджелудочной железы.
- Калькулезная форма (панкреатолитиаз, калькулезный панкреатит) характеризуется образованием конкрементов в паренхиме поджелудочной железы или в ее протоковой системе. Проявления калькулезного панкреатита похожи на клиническую картину рецидивирующего панкреатита.
- Кистозная форма. При этой форме панкреатита в ткани поджелудочной железы образуются кисты. Принято различать истинные и ложные кисты поджелудочной железы.
Истинными называются кисты, внутренняя поверхность которых выстлана эпителием. Они развиваются при закупорке выводных протоков желез, а также в результате отшнуровывания отдельных долек и мелких ходов при хроническом панкреатите. К истинным кистам относятся цистаденомы и врожденные кисты поджелудочной железы.
Ложными называются кисты, капсула которых внутри не выстлана эпителием. Эти кисты встречаются чаще истинных и возникают на месте некроза ткани поджелудочной железы, развивающегося при остром воспалении ткани железы, а также после ее травматического повреждения. Величина таких кист различна — от небольших размеров до размеров головы взрослого человека. В полости кисты содержится желтого или шоколадного цвета жидкость, в которой обнаруживаются панкреатические ферменты.
Этиология хронического панкреатита.
По этиологическим факторам принято выделять первичные и вторичные панкреатиты. Для первичных хронических панкреатитов характерно развитие хронического воспалительного процесса первично в самой поджелудочной железе. Причиной развития первичного хронического панкреатита в большинстве случаев является длительное употребление алкоголя — алкоголизм.
Нарушение кровообращения в ткани поджелудочной железы приводит к развитию ишемического хронического панкреатита. Обычно такой панкреатит возникает у пожилых людей, страдающих атеросклерозом и гипертонической болезнью. Такой панкреатит принято называть идиопатическим. Приблизительно у 3,5% больных с гиперпаратиреодизмом встречается хронический панкреатит. В его патогенезе имеет значение увеличение содержания кальция и белка в панкреатическом соке.
Вторичные панкреатиты являются следствием патологических процессов, развивающихся в органах, находящихся в непосредственной близости к поджелудочной железе или функционально связанных с ней. К этим патологическим процессам относятся:
- желчнокаменная болезнь (калькулезный холецистит, холедохолитиаз);
- стеноз, воспаление (оддит), полиноз большого дуоденального сосочка;
- парапаниллярные дивертикулы;
- пенетрирующая язва желудка или двенадцатиперстной кишки.
Клиническая картина хронического панкреатита. Основными симптомами хронического панкреатита являются боли, диспепсические расстройства, похудание, нарушение функции кишечника. Боли характеризуются различной интенсивностью, локализуются в верхней половине живота, иррадиируют в поясничную область, нередко носят опоясывающий характер. Они обычно возникают после погрешностей в диете (обильной жирной или острой пищи, приема алкоголя).
Диспепсические расстройства проявляются ухудшением аппетита, появлением тошноты, отрыжки, метеоризма, нарушением функции кишечника (понос или запор). Стул у больных с хроническим панкреатитом может быть обильным, водянистым, с гнилостным запахом и содержать большое количество жира. Диспепсические расстройства обычно обусловлены недостаточностью экскреторной функции поджелудочной железы и плохим перевариванием жиров, белков и углеводов.
При осмотре больных с хроническим панкреатитом обращает на себя внимание их внешний вид. Часто выявляются похудание, сероватый или желтушный цвет кожи, осунувшиеся черты лица.
Пальпация живота больного с хроническим панкреатитом выявляет болезненность в эпигастральной области, а также атрофию мышц в области проекции поджелудочной железы (симптом Groth). Пальпация зоны расположения поджелудочной железы может установить наличие плотного поперечно расположенного тяжа. При образовании кисты поджелудочной железы в эпигастральной области пальпируется опухолевидное образование овальной формы, эластической консистенции, умеренно болезненное.
Диагностику хронического панкреатита условно можно разделить на 3 этапа:
- выявление этиологических факторов, при которых может развиться хронический панкреатит;
- обнаружение панкреатической недостаточности с помощью лабораторных методов исследования;
- установление морфологических изменений в поджелудочной железе.
Первый этап обусловлен тем, что хронический панкреатит чаще всего возникает как следствие патологического процесса, развивающегося в желчевыводящей системе, в желудке или двенадцатиперстной кишке. Поэтому у больных с желчнокаменной болезнью и ее осложнениями, а также у больных с язвенной болезнью желудка и двенадцатиперстной кишки, с парапапиллярными дивертикулами, дуоденитом и оддитом надо предполагать возможное наличие хронического панкреатита. О хроническом панкреатите следует думать в случаях, когда у пациентов имел место острый панкреатит или в анамнезе была травма живота (кистозные формы панкреатита).
Второй этап диагностики хронического панкреатита связан с лабораторными методами исследования, которые позволяют установить изменения, обусловленные нарушением внешней и внутренней функции поджелудочной железы.
Исследование внешней секреции поджелудочной железы производится путем определения ферментов поджелудочной железы в крови, моче и дуоденальном содержимом. Кроме этого исследуется кал на переваривание и всасывание жира и белка в кишечнике.
При хроническом панкреатите содержание ферментов поджелудочной железы (амилазы, липазы) в крови обычно нормальное или пониженное. Наиболее показательно для хронического панкреатита увеличение в крови трипсина.
Исследование панкреатических ферментов в дуоденальном содержимом наиболее точно можно определить с помощью стимулятора секреторной функции поджелудочной железы (соляной кислоты или секретина). У больных с хроническим панкреатитом выделение количества ферментов в дуоденальном содержимом часто бывает снижено. В связи с недостаточностью выделения ферментов в кишечнике нарушается процесс переваривания белков, жиров и углеводов. Это проявляется стеатореей (наличием большого количества непереваренного жира в кале), а также креатореей (наличием в кале непереваренных мышечных волокон).
Исследование внутренней секреции поджелудочной железы проводится путем определения количества сахара в крови и моче. При хроническом панкреатите отмечается нарушение углеводного обмена, проявляющееся увеличением сахара в крови и моче (инсулинозависимый диабет).
Третий этап предусматривает использование специальных методов исследования, которые дают возможность определить морфологическое состояние поджелудочной железы. Среди этих методов выделяют: рентгенологический, ультразвуковую томографию, радиоизотопный (сцинтиграфию).
Рентгенологический метод исследования поджелудочной железы включает в себя следующие методики:
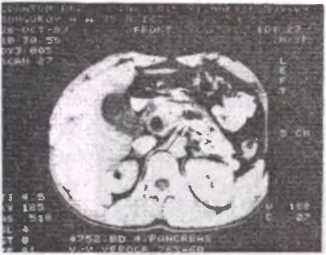
Рис. 53. Компьютерная томограмма при калькулезном панкреатите (стрелка указывает на обызвествленный участок железы)
- Обзорное рентгенографическое исследование брюшной полости, которое позволяет обнаружить очаги обызвествления, а также камни в поджелудочной железе.
- Рентгеноконтрастное исследование желудка и двенадцатиперстной кишки дает возможность обнаружить изменение контуров желудка и двенадцатиперстной кишки после введения в них бариевой взвеси (расширение разворота дуги двенадцатиперстной кишки, вызванное увеличением головки поджелудочной железы; оттеснение задней стенки желудка при исследовании его в боковой проекции по Дену за счет увеличения тела железы — расширение позади-желудочного пространства). Рентгеноконтрастное исследование двенадцатиперстной кишки лучше проводить в условиях искусственной гипотонии.
- Компьютерная томография позволяет определить не только размеры и форму поджелудочной железы, но и обнаружить изменения плотности органа (рис.53).
- Рентгенография поджелудочной железы после контрастирования панкреатического протока (эндоскопическая ретроградная панкреатикография) дает возможность выявить изменение ширины панкреатического протока и обнаружить наличие в нем конкрементов.
- Рентгенография контрастированных кровеносных сосудов поджелудочной железы (селективная ангиография по Seldinger и спленопортография) позволяет увидеть изменение сосудистой системы поджелудочной железы, что указывает на наличие патологического процесса в ней (рис.54).
- Фистулография (введение контрастного раствора в панкреатический свищ).
- Ультразвуковая томография является наиболее доступным, неинвазивным и достаточно информативным методом исследования поджелудочной железы. Она выявляет размеры органа, характер структурных изменений его ткани, наличие в ткани железы патологических образований (кист) и дает возможность видеть ширину панкреатического протока (рис.55).
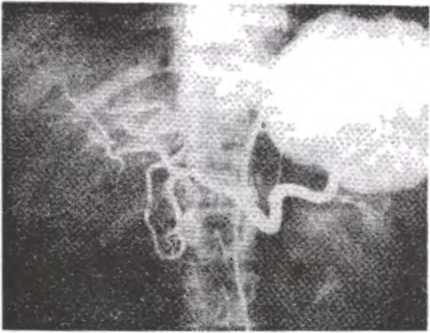
Рис. 54. Целиакограмма (артериальная фаза) при хроническом панкреатите, кисте тела и хвоста поджелудочной железы
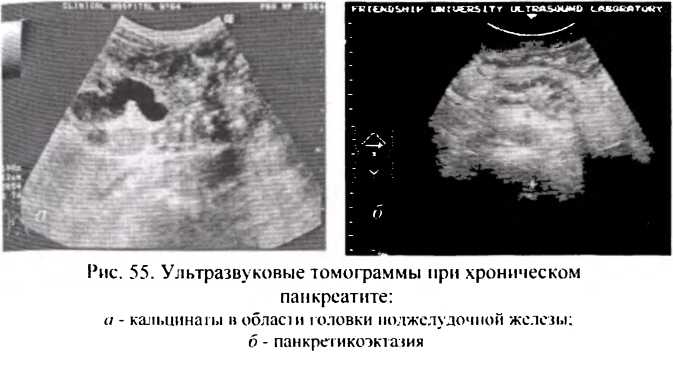
Ультразвуковые томограммы при хроническом панкреатите
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Страницы: 1 2
Источник
