Хронический панкреатит с увеличением головки
Виды воспаления поджелудочной железы.
Головчатый панкреатит выявляется назначением компьютерной томографии или УЗИ (ультразвукового исследования). Данный вид заболевания является разновидностью хронического панкреатита, и получил свое название из-за увеличившейся в результате патологии головки поджелудочной железы.
Для головчатого панкреатита характерен такие симптомы, как острый болевой синдром, осложнения поджелудочной железы, максимальное увеличение головки железы. Основным клиническим синдромом панкреатита головки поджелудочной выделена механическая прогрессирующая желтуха. Нарушения проходимости главного протока железы отсутствуют.
При анамнезе более пяти лет наблюдаются характерная экзокринная недостаточность. Чаще всего она проявляется при алкогольном панкреатите. Клиническая картина описывается похудением в течение относительно непродолжительного периода времени, при повышении, или, как минимум, сохранении аппетита и количестве употребляемых в пищу продуктов.

Характерными для головчатого панкреатита при ультразвуковом сканировании являются следующие признаки:
- Поджелудочная железа имеет неоднородную структуру.
- Ее головка имеет размер более четырех сантиметров.
- Наблюдается возникновение кист, локализованных вне паренхимы.
- Вирсунгов проток и общий желчный проток значительно расширены.
- Очевидные неровности контура головки железы.
Этиология головчатого панкреатита определяет две формы заболевания:
Протоковый головчатый панкреатит
Причина его возникновения – нарушение оттока панкреатического сока и ферментов из головки железы, обусловленное обтурацией устья дополнительного протока в случае, если этот проток не анастомозирован с основным протоком железы, либо обтурацией протока головки в месте его соединения с вирсунговым протоком. Как правило, обтурация вызвана опухолью, малый размер которой вызывает технические трудности для ее диагностики.
Холецистогенный головчатый панкреатит
Данная форма заболевания характеризуется индуративным воспалением головки поджелудочной железы, очаг которого расположен в желчных путях, и далее воспалительный процесс распространяется по прямым лимфатическим путям на поджелудочную железу.
Хирургическое лечение панкреатита головки поджелудочной железы
Лечение головчатого панкреатита в большинстве случаев производится путем оперативного вмешательства. Распространен хирургический способ терапии, включающий срединную лапаротомию с иммобилизацией головки железы по Кохеру. По передней поверхности головки производится вскрытие поверхностного слоя паренхимы и капсулы. Далее тканевая масса удаляется интрапаренхиматозно из головки. При этом оставляют капсулярно-паренхиматозный каркас. Для анастомозирования и выделения тонкой кишки вскрывают панкреатический проток. При таких условиях протоки поджелудочной железы возможно дренировать наиболее оптимальным образом, исключающим деформацию интрапанкреатической области холедоха, и сохраняющим сосуды поджелудочной железы.
Недостатком данного способа является: повышенная травматичность, сложность технического исполнения, а также неполное дренирование протоков и сдавливания двенадцатиперстной кишки и холедоха для обеспечения пассажа пищи.
Источник
Лучевая диагностика хронического панкреатита
а) Терминология:
1. Сокращения:
• Главный проток поджелудочной железы (ГППЖ)
• Общий желчный проток (ОЖП)
2. Определения:
• Прогрессирующее необратимое воспалительное и фиброзирующее заболевание поджелудочной железы
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Расширенный главный проток, содержащий конкременты
• Локализация:
о Диффузное или очаговое поражение паренхимы поджелудочной железы
• Размеры:
о Обычно атрофичная
о Фокальное увеличение на 30-40%, особенно головки железы; может симулировать аденокарциному
• Морфология:
о Воспалительное заболевание поджелудочной железы, характеризуемое необратимыми нарушениями морфологии и функции
о Кальцинаты поджелудочной железы:
– У 40-60% пациентов с алкогольным панкреатитом
– Около 90% кальцифицирующего панкреатита связано с алкоголизмом
о Псевдокисты формируются почти в 40% случаев
2. УЗИ при хроническом панкреатите:
• УЗИ в черно-белом режиме:
о Информативность только лишь ультразвукового исследования ограничена:
– Кальцинаты/конкременты: акустические тени частично скрывают поджелудочную железу и прилегающие структуры
– Края нечеткие, определение контуров железы затруднено о На ранних стадиях или во время обострений хронического панкреатита железа может быть увеличена; увеличение железы бывает фокальным или диффузным о Гетерогенная эхо-структура:
– Гипоэхогенная: воспаление
– Гиперэхогенная: фиброз и кальцификация
о Расширенный главный проток поджелудочной железы (контуры неровные, гладкие или четкообразные)-до 90% случаев
о Кальциноз поджелудочной железы:
– Конкременты в просвете протоков: отложения карбоната кальция во внутрипротоковых белковых пробках
– Кальцинаты паренхимы
о Неровные контуры поджелудочной железы
о Псевдокисга: однокамерная, анэхогенная, с четкими контурами
о Расширение общего желчного протока: 5-10%:
– Постепенное сужение гладких стенок, в отличие от аденокарциномы (резкое пресечение протока)
• Цветовая допплерография:
о Воротно-селезеночный венозный тромбоз: 5%
о Образование артериальной псевдоаневризмы

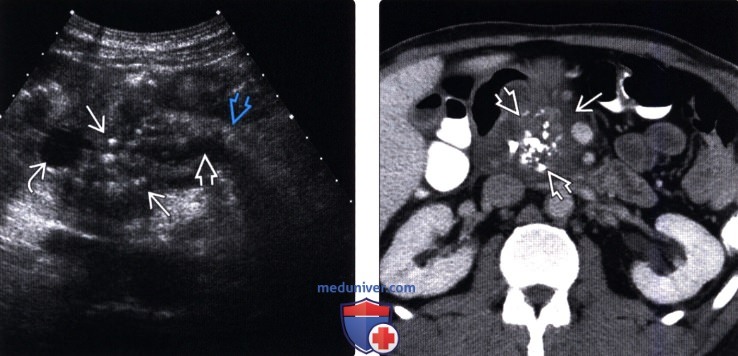
(Левый) На поперечном УЗ срезе определяются кальцинаты паренхимы увеличенной головки поджелудочной железы. Отмечается расширение протоков атрофичных тела и хвоста железы. Также обратите внимание на расширенный общий желчный проток. Края поджелудочной железы неразличимы.
(Правый) При КТ у этого же пациента определяется увеличенная головка поджелудочной железы с многочисленными кальцинатами паренхимы. Перипанкреатический отек BE и исчезновение четких контуров железы указывают на обострение хронического панкреатита.
3. Рентгенография при хроническом панкреатите:
• Мелкие кальцинаты неправильной формы (локальные или диффузные)
• Дилатация желудка вследствие обструкции двенадцатиперстной кишки
4. Рентгеноскопия при хроническом панкреатите:
• Верхние отделы ЖКТ:
о Утолщенные неправильной формы складки слизистой двенадцатиперстной кишки
о Стриктура и дилатация проксимального отдела двенадцатиперстной кишки
о Увеличение фатерова сосочка (симптом Поппеля)
• Эндогенная ретроградная холангиопанкреатография:
о Четкообразно расширенный деформированный главный проток поджелудочной железы и его боковые ветки
о Дефекты заполнения главного протока поджелудочной железы: внутрипротоковые конкременты
о Общий желчный проток может быть расширен и сужаться в дистальном направлении
5. КТ при хроническом панкреатите:
• Атрофия железистой ткани, кальцинаты паренхимы
• Расширенный главный проток поджелудочной железы, внутрипротоковые конкременты
• Интра- и перипанкреатические кисты
• Гетерогенное контрастирование
• Очаговое образование пониженной плотности (фиброз и некроз жировой клетчатки) вариабельной контрастности
6. МРТ при хроническом панкреатите:
• Т1-ВИ:
о Снижение интенсивности сигнала вследствие утраты белкового субстрата
• Т2-ВИ с подавлением жира:
о Псевдокиста, зоны некроза: гиперинтенсивны
о Конкременты желчного пузыря, внутрипротоковые конкременты: исчезновение сигнала в просвете протоков
• Т1-ВИ с контрастированием и подавлением жира:
о Гетерогенный характер контрастирования вследствие воспаления и фиброза
о Тромбоз сосудов: дефект заполнения или окклюзия
• МР холангиопанкреатография:
о Расширенный главный проток поджелудочной железы, обычно постепенно сужающийся
о В тяжелых случаях-расширение боковых ветвей протоков
о Деструкция протоков: главный проток поджелудочной железы сообщается с псевдокистой, кишкой или плевральной полостью
о Общий желчный проток может быть расширен, иметь гладкие стенки и сужающийся просвет
7. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о Для выявления заболевания на ранних стадиях – эндоскопическое ультразвуковое исследование; для оценки морфологических изменений – МР холангиопанкреатография, КТ с контрастным усилением
• Рекомендации по методике проведения исследования:
о МР холангиопанкреатография – наиболее информативный метод оценки главного протока поджелудочной железы и боковых ветвей
о МРТ с контрастированием помогает дифференцировать опухоль от увеличения железы вследствие воспаления
о КТ-наиболее информативный метод оценки распространенности кальциноза и воспалительных изменений при обострении хронического панкреатита
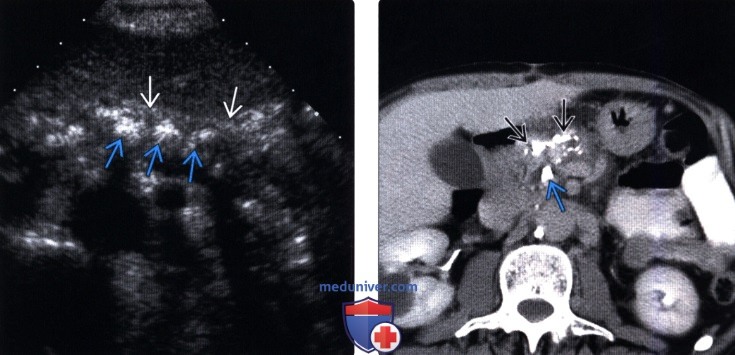
(Левый) На поперечном УЗ срезе определяются множественные крупные кальцинаты тела поджелудочной железы. Паренхима атрофична и гетерогенна, края железы неразличимы.
(Правый) У того же пациента при КТ определяются кальцинаты головки и шейки поджелудочной железы, а также крупный конкремент в просвете дистального отдела главного протока поджелудочной железы. Увеличение головки поджелудочной железы может симулировать опухоль.
в) Дифференциальная диагностика хронического панкреатита:
1. Инфильтративная карцинома поджелудочной железы:
• Неправильной формы гетерогенное гипоэхогенное объемное образование
• Резкая обструкция и расширение протока поджелудочной железы
• Метастазы в регионарных лимфоузлах ворот селезенки и печени
• Инвазия в соседние органы: двенадцатиперстную кишку, желудок, печень, брыжейку
2. Острый панкреатит:
• Диффузное/очаговое увеличение объема паренхимы
• Снижение эхогенности воспаленной паренхимы
• Расширение протоков поджелудочной железы наблюдается нечасто
• Отсутствие кальциноза поджелудочной железы
• Перипанкреатический отек и скопление жидкости
3. Внутрипротоковая папиллярная муцинозная опухоль поджелудочной железы:
• Низкозлокачественная опухоль, развивающаяся из главного протока поджелудочной железы или его ветвей
• Поражение главного протока поджелудочной железы может симулировать хронический панкреатит
• Расширение главного протока поджелудочной железы и атрофия паренхимы
4. Бороздковый панкреатит:
• Очаговый хронический панкреатит в области панкреатодуоденальной борозды
• Пласт фиброзной ткани между поджелудочной железой и утолщенной стенкой двенадцатиперстной кишки
• Сужение дистального отдела общего желчного протока с гладкими стенками
5. Аутоиммунный панкреатит:
• Фокальное или диффузное увеличение
• Суженный проток поджелудочной железы
• Отсутствие кальциноза и скоплений жидкости
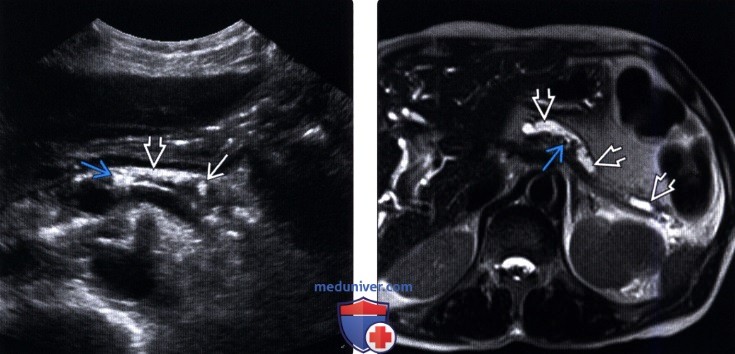
(Левый) На поперечном УЗ срезе визуализируется эхогенная атрофичная железа, внутрипротоковые и паренхимальные кальцинаты. Дистальная часть те-ла/хвост железы скрыты кишечными газами.
(Правый) У того же пациента на поперечной томограмме при Т2-взвешенной МРТ определяется расширение протоков тела и хвоста железы; эти изменения визуализируются лучше, чем при УЗИ. Внутрипротоковые конкременты определяются как очаги отсутствия сигнала.
г) Патология:
1. Общая характеристика:
• Этиология:
о Наиболее частая причина в США-злоупотребление алкоголем
о Гиперлипидемия, гиперпаратиреоз (гиперкальциемия), травма
о Идиопатический-до 40%
о Конкременты желчного пузыря не считаются фактором риска о Патогенез: хронический рефлюкс ферментов поджелудочной железы, желчи, содержимого двенадцатиперстной кишки и повышение давления в протоках:
– Блок главного или терминальных протоков поджелудочной железы
– Отек, спазм или недостаточность сфинктера Одди
– Перидуоденальный дивертикул или опухоль, вызывающие обструкцию
• Генетика:
о Кистозный фиброз
о Наследственный панкреатит: аутосомно-доминантный с неполной пенетрантностью
• Эмбриональная патология:
о Разделенная поджелудочная железа: малый сосок слишком мал, чтобы обеспечивать дренаж секрета поджелудочной железы, что приводит к хроническому стазу
о Кольцевидная поджелудочная железа: обструкция протоков и стаз секрета поджелудочной железы
2. Макроскопические и хирургические особенности:
• Тяжелая атрофия поджелудочной железы, расширенный главный проток железы, содержащий конкременты
• Участки множественных кальцинатов паренхимы
• Могут выявляться псевдокисты
3. Микроскопия:
• Атрофия и фиброз ацинусов и расширение протоков
• Мононуклеарная воспалительная реакция
• Иногда-плоская метаплазия эпителия протоков
д) Клинические особенности:
1. Проявления хронического панкреатита:
• Наиболее частые жалобы/симптомы:
о Рецидивирующие приступы болей в эпигастрии, иногда иррадиирующих в спину
о Диарея вследствие экзокринной недостаточности
о Потеря веса вследствие экзокринной дисфункции, болей или обструкции двенадцатиперстной кишки
• Клинический профиль:
о Пациент с хроническим алкоголизмом в анамнезе, рецидивирующими приступами болей в эпигастрии, диареей и потерей веса
о Диагноз обычно ставится лишь спустя несколько лет после появления первых симптомов
• Результаты лабораторных исследований:
о Анализы крови или кала нечувствительны или неспецифичны; они информативны лишь в далеко зашедших случаях
о На ранних стадиях заболевания информативны тесты гормональной стимуляции экзокринной функции поджелудочной железы
2. Демография:
• Возраст:
о Средний возраст: пятое десятилетие жизни
• Пол:
о Мужчины > женщины
3. Эпидемиология:
о Чаще встречается в развивающихся странах
4. Течение и прогноз:
• Формирование псевдокист
• Сахарный диабет приблизительно у 1/3 пациентов
• Тромбоз селезеночной вены, портальная гипертензия
• Высокая частота рака поджелудочной железы: около 4% в течение 20 лет
• Высокая смертность: 30% в течение 10 лет, 55% в течение 20 лет
5. Лечение хронического панкреатита:
• Хирургическое или эндоскопическое вмешательство:
о Обструкция протоков и желудочно-кишечного тракта
о Желудочно-кишечные кровотечения
о Крупная псевдокиста или персистирующие жалобы
• При отсутствии серьезных осложнений – консервативное лечение (например, контроль болей, медикаментозное лечение сахарного диабета, и т.д.)
е) Диагностическая памятка:
1. Следует учесть:
• Необходимо дифференцировать от других причин, вызывающих дилатацию главного протока и атрофию поджелудочной железы
• Может быть трудно дифференцировать хронический панкреатит с очаговым фиброзом и фокальным увеличением железы от аденокарциномы поджелудочной железы
2. Советы по интерпретации изображений:
• Атрофия железы, расширение главного панкреатического протока и внутрипротоковые конкременты/кальцинаты паренхимы-основные признаки хронического панкреатита
ж) Список использованной литературы:
1. Choueiri NE et al: Advanced imaging of chronic pancreatitis. Curr Gastroenterol Rep. 12(2):114-20, 2010
2. Siddiqi AJ et al: Chronic pancreatitis: ultrasound, computed tomography, and magnetic resonance imaging features. Semin Ultrasound CT MR. 28(5):384-94,2007
3. Bruno MJ: Chronic pancreatitis. Gastrointest EndoscClin N Am. 15(1):55-62, viii, 2005
4. Lankisch PG: The problem of diagnosing chronic pancreatitis. Dig Liver Dis. 35(3):131-4, 2003
5. VargheseJCet al: Value of MR pancreatography in the evaluation of patients with chronic pancreatitis. Clin Radiol. 57(5):393-401, 2002
– Также рекомендуем “УЗИ, КТ при муцинозной кистозной опухоли поджелудочной железы”
Редактор: Искандер Милевски. Дата публикации: 9.11.2019
Источник
24 января 20191472,9 тыс.
Хронический панкреатит (pancreatitis, лат.) – прогрессирующее воспалительное заболевание поджелудочной железы (pancreas, лат.), характеризующееся образованием множественных очагов деструкции в ткани органа, протекающее со снижением его пищеварительной функцией и симптомами внешне- и внутрисекреторной недостаточности.
Хронический панкреатит ежегодно делает инвалидами 0,5% населения России. Больные – люди в возрасте от 45 до 65 лет. Однако в последние годы отмечается тенденция к снижению возраста первичного установления диагноза. Такое «омоложение» заболевания поднимает большой интерес к данной патологии. Pancreatitis опасен своими осложнениями, лечение которых затруднительно. В течение первых 10 лет от осложнений погибает 20% больных, в течение 20 лет – больше половины. Вовремя установленный диагноз и своевременно начатое лечение поможет не только снизить летальность и инвалидизацию, но избежать тяжёлых осложнений, в отдельных случаях добиться стойкой ремиссии, предотвратить обострение.
Классификация
Попытки классифицировать панкреатит предпринимали сотни врачей. В результате до сих пор нет единого мнения о том, какая же классификация верна. Существуют десятки вариантов, вот некоторые из них.
| По стадии заболевания: | Морфологические варианты: | По форме течения: |
| Стадия обострения. | Обструктивный. | Отёчный. |
| Стадия ремиссии. | Кальцифицирующий. | Жировой панкреонекроз. |
| Воспалительный (паренхиматозный). | Геморрагический панкреонекроз. | |
| Фиброзно-индуративный. | Гнойный (инфицированный панкреонекроз). |
Этиология
Хронический панкреатит у взрослых людей развивается двумя путями:
- На фоне инфекционных заболеваний билиарной системы и желудочно-кишечного тракта (инфекция заносится гематогенным путём).
- На фоне длительного злоупотребления спиртными напитками и курения (прямое токсическое влияние).
Холецистопанкреатит
Развивается вторично, то есть на фоне хронических инфекционных заболеваний желчного пузыря и двенадцатиперстной кишки. В этиологии немаловажную роль играют нарушения питания (переедание, чрезмерное употребление жирной, жареной пищи, неправильное употребление витаминов и медикаментозных препаратов).
Чаще всего панкреатит развивается на фоне желчнокаменной болезни, когда в протоках образуются конкременты, мешающие нормальной циркуляции секрета поджелудочной железы. В результате этого развивается внутрипротоковая гипертензия и застой желчи, что ведёт к её обратному забрасыванию. Агрессивные вещества, содержащиеся в желчи и панкреатическом соке, токсически воздействуют на ткань органа, приводя к хроническому асептическому воспалению и отёку. Возникает первая стадия заболевания. При дальнейшем прогрессировании присоединяется инфекция, образуются гнойные очаги, болезнь принимает тяжёлое течение с характерными клиническими симптомами обострения.
Воспаление может развиться и на фоне холецистита (воспаление желчного пузыря) или хронического гастродуоденита. В этом случае отмечается стремительное течение болезни.
Алкогольный хронический панкреатит
Развивается после длительного употребления алкогольных и спиртных напитков в анамнезе. Здесь воспаление возникает на фоне хронической интоксикации организма. Алкоголь токсически воздействует на ткань железы (повышая её секреторную активность), слизистую оболочку желудка и печень. Всё это в условиях непрерывного воздействия приводит к постепенному угнетению всех функций органа из-за омертвения отдельных клеточных элементов. На их месте образуется фиброзная ткань, участок железы воспаляется. Постепенно процесс охватывает орган целиком, приводя к хроническому панкреатиту с возникновением клинических симптомов.
Важно! Pancreatitis развивается не только на фоне длительного злоупотребления алкоголем. Известны случаи, когда острый воспалительный процесс возникал после однократного приёма больших доз спиртных напитков. На фоне проводимого лечения острый процесс стихал и переходил в хронический.
Симптомы
Болевые симптомы
Особенно характерны для фазы обострения. Боли постоянные или рецидивирующие, колющего характера. Локализоваться могут по всему животу либо в эпигастральной области (правом или левом подреберье). Иррадиируют боли в лопатку, поясницу, вниз живота. Отличительный признак панкреатита у взрослых – опоясывающий характер болей. Зачастую только по этому симптому удаётся дифференцировать диагноз. Они как обруч сжимают верхнюю часть живота. Симптом усиливается после приёма обильной пищи либо после жирных блюд, но могут и не иметь связи с приёмом пищи.
В фазу обострения хронического процесса боли нестерпимые, не купируются приёмом анальгетиков. Больной не может найти себе покоя, принимает вынужденное положение (лежа на боку с приведёнными к телу ногами). Обострение возникает на фоне нарушений диеты или после длительного нервно-психического перенапряжения.
Диспепсические нарушения
На первый план при хроническом панкреатите выходит рвота и метеоризм. Рвота в фазу обострения возникает перед возникновением болей либо на высоте болевого синдрома. Отличительная особенность симптомов – рвота не приносит облегчения состояния, как при других патологиях.
Метеоризм, отрыжка горьким, горький привкус во рту – все это связано с трудностями пищеварения, которые возникают из-за снижения ферментативной функции поджелудочной железы при хроническом pancreatitis. Помимо этого наблюдается жидкий стул с увеличенным содержанием в нём жиров, потеря аппетита, снижение веса.
Общесоматические симптомы
Слабость, вялость, усталость. Повышение температуры тела, которое особенно отмечается при обострении заболевания, незначительное. При билиарнозависимом панкреатите может наблюдаться желтушное окрашивание склер, слизистых оболочек и кожи.
Важно! Подъём температуры до 39°-40° С говорит о присоединении инфекционных осложнений. Если в сочетании с этим симптомом больной находится в критическом состоянии (состоянии шока, коллапса, бред, галлюцинации и другие нарушения деятельности центральной нервной системы, поверхностное частое дыхание, слабый нитевидный пульс), то его нужно срочно госпитализировать в отделение интенсивной терапии и последующего лечения.
Диагностика
Для подтверждения диагноза врач собирает жалобы, анализирует симптомы, проводит осмотр и назначает следующие анализы:
- Общий анализ крови для подтверждения воспалительного процесса. В пользу панкреатита говорит увеличение количества лейкоцитов, С-реактивного белка, ускорение скорости оседания эритроцитов.
- Биохимический анализ крови, где определяют уровень амилазы, щелочной фосфатазы, АсАТ, АлАТ. Также обращают внимание на количество билирубина, фибриногена и общего белка. Основной признак обострения воспалительного процесса – пятикратное увеличение уровня амилазы в крови.
- Биохимический анализ мочи для определения уровня амилазы (диастазы).
- Ультразвуковое исследование, которое позволит не только визуализировать поджелудочную железу, но и другие органы брюшной полости (желчный пузырь и его протоки, печень, селезёнку).
- В случае если вопрос стоит о хирургическом вмешательстве, то назначается диагностическое МРТ, МСКТ или лапароскопия. Эти обследования позволяют судить о степени деструктивного процесса.
Медикаментозное лечение
В фазе ремиссии
Больной должен соблюдать только основные принципы щадящей диеты. Медикаментозное лечение в эту фазу не назначается. Диета должна стать своеобразным образом жизни для пациента. Если пациент строго придерживался правил, то правильное питание может вывести заболевание в период стойкой ремиссии, либо «оттянуть» следующее обострение, тем самым остановив дальнейшее разрушение ткани железы.
У взрослых людей при хроническом панкреатите питание должно быть пятиразовым в одно и то же время. В рацион включается больше белковой пищи, жирные, жареные, острые блюда исключаются, так как они увеличивают нагрузку на поджелудочную железу. Также исключаются газированные и спиртные напитки, кофе, квас. Пациенту рекомендуют полностью отказаться от курения.
На завтрак употребляют основную часть углеводных продуктов. Это различные каши на молоке, картофельное пюре с отварным мясом.
Обед должен состоять из двух блюд: первое и второе. Первое блюдо – суп. Его готовят на нежирном мясном или овощном бульоне. На второе отваривают или готовят на пару нежирное мясо или рыбу. В качестве гарнира подойдут овощи, которые также отваривают или готовят на пару.
Ужин состоит из кисломолочных продуктов, творожных запеканок, нежирных сортов рыбы. Он должен быть очень лёгким и легко усваиваемым.
В качестве второго завтрака и полдника отлично подойдёт печёные груши и яблоки, пудинги, запеканки, овощи. Из напитков употребляют чаи, компоты, отвары трав, кисели. За день можно употребить кусочек подсушенного несвежего хлеба и десертную ложку сахара. В качестве подсластителя используют мед, но в небольшом количестве. От употребления свежего молока лучше отказаться, так как оно затруднительно для пищеварения.
В фазе обострения
В первые дни острой симптоматики показан полный голод, затем щадящая диета. Диету сочетают с медикаментозным лечением.
Для лечения боли больному назначаются анальгетики. Препараты первой линии – нестероидные противовоспалительные препараты. Они одномоментно снимают воспаление и боль, не вызывая при этом привыкания. В тяжёлых случаях в качестве альтернативы в лечении могут быть использованы наркотические анальгетики и блокада нервных стволов и сплетения. Если болевой симптом вызван закупоркой протока камнем, то назначаются спазмолитики (но-шпа, папаверин, платифиллин).
Кроме этого, в лечение добавляют глюкокортикостероиды и антигистаминные препараты. Они подавляют иммунный ответ организма, что в итоге приводит к снижению аутоагрессии против своих же клеток поджелудочной железы.
Для профилактики инфекционных осложнений при обострении активно применяются антибиотики широкого спектра действия (цефалоспорины III поколения). С целью восстановления объёма циркулирующей крови и выведения воспалительных токсинов, назначаются инфузионные вливания в больших объёмах. В тяжёлых случаях инфузионную терапию заменяет форсированный диурез.
В случае тяжёлого состояния пациента, он срочно госпитализируется в отделение интенсивной терапии, где проводят реанимационные мероприятия по лечению и восстановлению деятельности жизненно важных органов и систем организма. После стабилизации состояния пациента, решается вопрос об оперативном вмешательстве.
Хирургическое лечение
Операция проводится строго по показаниям. Зачастую это является жизнесберегающим мероприятием.
В плановом порядке оперируются вторичные pancreatitis, которые возникли на фоне заболеваний билиарной системы. В этом случае лечится основное заболевание: холецистит либо желчнокаменную болезнь. После восстановительного периода симптомы исчезают, а заболевание переходит в стойкую ремиссию. Операции, проводимые при хроническом билиарнозависимом панкреатите:
- Холецистэктомия (лапароскопическим или лапаротомным доступом).
- Малоинвазивные вмешательства по поводу лечения и удаления конкрементов желчного пузыря. В условиях отсутствия оптической техники или при камнях больших размеров данное оперативное вмешательство проводится открытым лапаротомным доступом.
Экстренное оперативное вмешательство проводится при обширном панкреонекрозе, или при возникновении осложнений. В этом случае показания к операции следующие:
- Тотальный или субтотальный панкреонекроз.
- Подтверждённое данными КТ или МРТ наличие кист, абсцессов, псевдокист в ткани органа.
- Наличие сообщений (свищей) поджелудочной железы с соседними органами или с внешней средой.
- Подтверждённый данными КТ, МРТ и биопсией тканей рак поджелудочной железы.
После проведённого лечения пациенту назначается пожизненная заместительная ферментная терапия (Панкреатин и его аналоги), а также инсулинотерапия.
Образ жизни и режим питания
Обострение заболевания не имеет какой-либо периодичности и сезонности. Оно зависит от того, соблюдает ли пациент принципы диеты. Весь режим дня больного должен быть построен таким образом, чтобы он смог соблюдать основное время приёмов пищи, при этом готовить блюда согласно своему рациону питания. Отказ от жирных продуктов питания и блюд, увеличивающих нагрузку на железу, помогает устранить симптомы хронического панкреатита и его обострения.
Для скорейшего выздоровления, предотвращения очередного обострения и лечения в стационаре пациент должен полностью отказать от употребления алкоголя и курения сигарет, особенно если ему поставлен диагноз хронического алкогольного панкреатита. Раз в полгода проходите консультацию у своего лечащего врача, чтобы наблюдать в динамике за процессами, происходящими в поджелудочной железе. Эти простые советы помогут вам справиться с таким непростым недугом или предотвратить очередную госпитализацию в стационар.
Видео: Хронический панкреатит у взрослых
Источник
