Хронический панкреатит с внешнесекреторной недостаточностью прогноз

Хронический панкреатит с внешнесекреторной недостаточностью развивается при длительном воспалительном процессе в поджелудочной железе (свыше 10 лет). В результате замещения паренхимы соединительной тканью, орган теряет возможность выполнять в полной мере инкреторную и внешнесекреторную функцию.
Заболевание является очень серьезным, поскольку приводит к частичной либо полной утрате поджелудочной железы.
Главными симптомами патологии являются диспепсические расстройства, абдоминальные боли, приступы тошноты, бледность кожи, тахикардия, одышка, снижение трудоспособности и постоянная усталость.
Главный признак воспаления поджелудочной и нарушения ее функции – наличие в кале непереваренных частиц еды и примесь жира. Основу диагностики составляет исследование каловых масс. Составляющими эффективной терапии являются специальное питание, прием ферментативных средств и блокаторов протонового насоса.
Общие сведения о хроническом панкреатите
За последние 30 лет количество больных, страдающих панкреатитом, увеличилось более чем в 2 раза. Данное явление объясняется злоупотреблением алкоголя, желчнокаменной болезнью, малоактивным образом жизни, а также регулярным приемом жирной и жареной пищи. Медики отмечают, что панкреатит «помолодел»: теперь патология в среднем диагностируется в возрасте 39 лет, когда раньше средний возраст составлял 50 лет.
Поджелудочная железа является внешнесекреторным и внутрисекреторным органом. Внешняя секреция заключается в производстве панкреатического сока, а внутренняя – в выработке гормонов.
Панкреатит возникает при активизации пищеварительных ферментов в самой железе. В итоге орган начинает «самоперевариваться». Хронический панкреатит (ХП) – одна из форм заболеваний, для которого характерны дистрофические изменения поджелудочной железы. При постоянном прогрессировании патологии наблюдается фиброз, исчезновение или сморщивание ацинусов (структурных единиц поджелудочной), изменение структуры протоков, образование конкрементов в паренхиме.
 Согласно МКБ-10 выделяют ХП алкогольной этиологии и прочие. Согласно другим классификациям существует билиарнозависимый, паренхиматозно-фиброзный и обструктивный ХП.
Согласно МКБ-10 выделяют ХП алкогольной этиологии и прочие. Согласно другим классификациям существует билиарнозависимый, паренхиматозно-фиброзный и обструктивный ХП.
В отличие от острой, хроническая форма заболевания имеет слабо выраженную клиническую картину либо протекает вместе с сопутствующими болезнями, например, язвами желудка и 12-перстной кишки, хроническим холециститом, дискинезией желчевыводящих путей и т.д.
Жалобы больного, страдающего хроническим панкреатитом, могут быть связаны с:
- ноющими болями в правом подреберье;
- повышенным газообразованием;
- приступами тошноты и ощущением горечи;
- диспепсическим расстройством.
Нередко из-за нарушений правил диетотерапии на фоне хронического панкреатита появляется острый, при котором показано полное воздержание от пищи. Это заболевание неизлечимо, поэтому требует постоянного контроля и приема медикаментозных препаратов.
Большинство специалистов выделяет два этапа течения хронического панкреатита/
І этап (первые 10 лет) – чередующиеся обострения и ремиссия, диспепсические расстройства не выражены, ощущаются боли в области эпигастрии/
II этап (более 10 лет) – стихание болевого синдрома, усиление диспепсического расстройства.
Именно на втором этапе развивается хронический панкреатит с экскреторной недостаточностью, для которого свойственно существенное поражение поджелудочной железы.
Причины внешнесекреторной недостаточности
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Процесс «самопереваривания» приводит к дистрофическим изменениям паренхимы и нарушению оттока панкреатического сока. На фоне данных процессов секреторная, или железистая, ткань поджелудочной замещается рубцовой тканью. В итоге данные участки органа не могут выполнять внешнесекреторную функцию.
Стоит отметить, что хронический панкреатит – это не единственная причина развития внешнесекреторной недостаточности. Еще одной причиной этого явления может быть муковисцидоз – заболевание аутоиммунного характера, поражающее органы, которые производят биологическую жидкость. К ним относят пищеварительный тракт, дыхательные пути, поджелудочную железу, половые органы, потовые железы, ротовую и носовую полость.
 Хронический панкреатит и муковисцидоз являются первичными механизмами, при которых появляется внешнесекреторная недостаточность. К вторичным механизмам ее развития необходимо отнести патологический процесс, при котором поступление в 12-перстную кишку пищеварительных ферментов не улучшает процесс усвоения пищи.
Хронический панкреатит и муковисцидоз являются первичными механизмами, при которых появляется внешнесекреторная недостаточность. К вторичным механизмам ее развития необходимо отнести патологический процесс, при котором поступление в 12-перстную кишку пищеварительных ферментов не улучшает процесс усвоения пищи.
Это связано с их недостаточной активацией, инактивацией и нарушением сегрегации. Панкреатит с внешнесекреторной недостаточностью, возникающей по вторичным причинам, имеет определенные особенности. В основном течение данного заболевания происходит по следующему «сценарию»:
- На слизистую оболочку тонкого кишечника воздействует множество негативных факторов. Как результат, снижается продуцирование холецистокинина и секретина.
- Данный процесс провоцирует падение интрадуоденального рН ниже отметки 5,5. Это значит, что ферменты поджелудочной железы не будут активированы.
- Происходит нарушение продвижения еды по тонкому кишечнику. Не активированные пищеварительные ферменты начинают смешиваться с частичками поступающей пищи.
- В результате развивается процесс гниения – идеальное условие для патогенных бактерий. К размножению вредной микрофлоры присоединяются различные инфекции. Увеличение количества бактерий приводит к разрушению пищеварительных ферментов.
- Происходит застой панкреатического сока, что сопровождается дефицитом желчи и энтерокиназы.
Как правило, при тотальном удалении поджелудочной железы (гастрэктомии) задействованы как первичные, так и вторичные механизмы.
Классификация и признаки патологии
Внешнесекреторную недостаточность следует классифицировать по нескольким признакам – причины, вызывающие патологию и сопутствующие болезни.
| Классификационный признак | Виды патологии |
| Причины, провоцирующие заболевание | Врожденная – в результате генетических нарушений. Приобретенная – на фоне хронического панкреатита и пр. |
| Сопутствующие патологии | Первичная – нарушение секреции происходит из-за патологических изменений паренхимы. Вторичная – при нормальной выработке ферментов не происходит их активация в 12-перстной кишке. |
Основными проявлениями недостаточности внешней секреции являются:
- Непереносимость жирных, жареных и копченых продуктов. Если больной съест такую пищу, через некоторое время он почувствует тяжесть в животе. Затем добавляются коликообразные боли. После опорожнения желудка наблюдается кашицеобразный стул – главный симптом панкреатита. В нем можно увидеть примеси слизи (жира) и частицы непереваренной пищи. Частота похода в туалет составляет 3-6 раз в сутки. Жирность испражнений достаточно легко определить: частички кала часто оставляют следы на унитазе, поскольку их тяжело смыть водой.
- Признаки недостатка жирорастворимых витаминов. В результате их дефицита наблюдаются болевые ощущения в костях, они становятся более ломкими. Гиповитаминоз витамина Д приводит к судорогам, витамина К – нарушению свертываемости крови, витамина А – «куриной слепоте» и сухости кожных покровов, витамина Е – снижению либидо, инфекционным болезням.
- Симптомы, связанные с дефицитом панкреатических протеаз. Данные ферменты расщепляют белки. Их недостаток приводит к В12-дефицитной анемии, для которой свойственно снижение трудоспособности, одышка, бледность кожи, тахикардия и быстрое утомление. Вследствие недостаточного количества питательных компонентов наблюдается быстрое уменьшение массы тела.
Данные патологические процессы касаются в основном взрослых людей. В детском возрасте панкреатит с нарушением внешнесекреторной функции развивается крайне редко. Воспаление органа возникает по иным причинам – заболеваниям тонкого кишечника, желчнокаменной болезни, различным травмам абдоминальной области, дуоденальной непроходимости, нарушении развития поджелудочной железы и панкреатических протоков.
Методы диагностики и терапия
 Заметив у себя признаки экзокринной недостаточности поджелудочной железы, человеку необходимо обратиться за медицинской помощью.
Заметив у себя признаки экзокринной недостаточности поджелудочной железы, человеку необходимо обратиться за медицинской помощью.
Утрата драгоценного времени может привести к полному поражению поджелудочной железы и ее удалению.
Наиболее эффективным методом диагностики заболевания является анализ кала. Он помогает определить уровень панкреатической эластазы-1.
Результатами исследования могут быть:
- 200-500 мкг/г – нормальная экзокринная функция;
- 100-200 мкг/г – легкая и средняя степень внешнесекреторной недостаточности;
- Менее 100 мкг/г – тяжелая степень патологии.
Ключевую роль в лечении заболевания играет диета. Среди основных правил специального питания при экзокринной недостаточности необходимо выделить:
- Интервалы приема пищи не должны превышать 4 часа.
- Питаться нужно небольшими порциями по 5-6раз в день.
- Избегать избыточного потребления еды вечером и ночью.
- Исключить из рациона жареную, жирную и копченую пищу.
- Отдавать предпочтение еде растительного происхождения.
- Полностью отказаться от приема спиртных напитков.
Основу рациона составляют углеводсодержащие продукты – овощи, фрукты, злаковые культуры. Они являются источниками пищевых волокон, витаминов, важнейших микро- и макроэлементов. Не рекомендуется потребление таких продуктов, как бобовые, капуста, баклажаны, мучные изделия, так как они увеличивают газообразование в желудке.
Помимо диетотерапии пациенты должны принимать медикаментозные препараты. Основу терапии составляют такие лекарственные средства:
- Пищеварительные ферменты, улучшающие процесс усвоения еды (Мезим, Панкреатин 8000, Креон, Панзинорм). Их принимают во время трапезы, дозировка зависит от объема съеденной пищи и ее состава.
- Блокаторы протонового насоса, помогающие переваривать пищу (Ланзопразолол, Эзомепразол, Омепразол). Действие препаратов направлено на создание щелочной реакции в верхних отделах ЖКТ.
В данном случае заниматься самолечением ни в коем случае нельзя. Следуя всем указаниям врача можно добиться положительного терапевтического эффекта. Как результат, пройдут коликообразные боли и диарея, а в каловых массах не будет примеси жира и непереваренных частичек. Время от времени больной проходит повторное обследование. О нормализации пищеварительного процесса свидетельствует снижение содержания жира в кале до 7 г.
О хроническом панкреатите расскажут эксперты в видео в этой статье.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник
Хронический панкреатит представляет собой воспаление поджелудочной железы с образованием очагов омертвения и разрастанием волокнистой ткани. Заболевание прогрессирует медленно. Хронической форме болезни предшествует острый панкреатит.
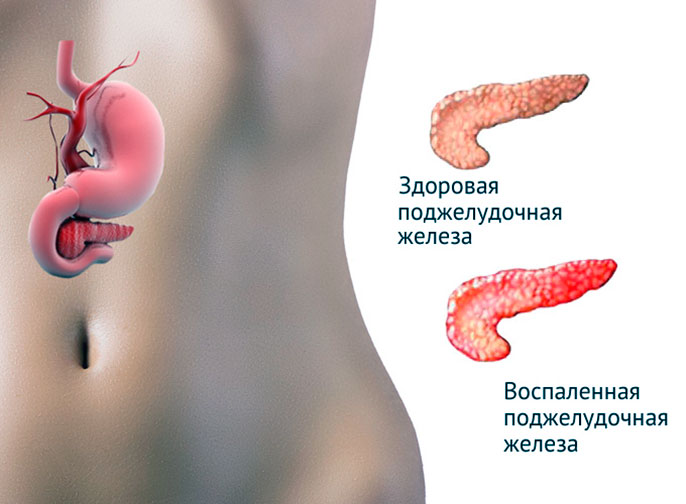
Эта патология опасна, так как при длительном течении ведет к серьезным расстройствам пищеварения из-за атрофии железы и тяжелым осложнениям.
Причины хронического панкреатита
Хронический панкреатит – это воспаление поджелудочной железы с появлением очагов омертвения тканей.
Существует множество болезней, из-за которых может возникнуть хронический панкреатит, причины воспалительного процесса в поджелудочной железе многообразны.
Часто к заболеванию приводит неправильное питание и злоупотребление спиртным.
В основном этот недуг наблюдается у людей среднего или пожилого возраста, но в последнее время болезни подвержены молодые люди и даже дети.
Патогенез заболевания до конца не изучен, но можно выделить следующие причины хронического панкреатита:
- Часто встречается у людей, злоупотребляющих спиртными напитками. Алкоголь вызывает спазм сфинктеров, отвечающих за подачу поджелудочного сока из железы в 12-перстную кишку. Этиловый спирт вызывает повышенное образование белков и кальция в панкреатическом соке, которые закупоривают проток железы. Все это провоцирует застойные явления и воспалительный процесс.
- Длительное курение тоже может вызывать патологические процессы в поджелудочной железе. Никотин и смолы способствуют усиленному слюнообразованию и ферментообразованию, как при еде. Органы пищеварения готовы принять пищу, однако в них ничего не поступает. Тогда ферменты начинают раздражать слизистую органов пищеварения, что и вызывает воспаление. У курящих людей из-за воздействия никотина происходит спазм отверстия между поджелудочной железой и кишечником, что приводит к застойным явлениям.
- Чрезмерное употребление жирной и острой пищи может со временем вызвать хронический панкреатит. Чтобы переварить такую еду, железе приходится усиленно работать и продуцировать большое количество ферментов. Эти вещества могут действовать разрушительно на ткани органа.
- Причиной хронического панкреатита может стать язвенная болезнь желудка. Язва может переходить с других органов пищеварения на область поджелудочной железы.
- Часто хронический панкреатит поджелудочной железы является следствием желчнокаменной болезни. Желчный пузырь и поджелудочная железа соединяются общим протоком. Если в это соединение попадают камни, то нарушается отток поджелудочного сока, и ткани воспаляются.
- Иногда воспаление железы возникает из-за энтерита или язвы 12-перстной кишки. Эти болезни вызывают отек тканей кишечника. Возникает препятствие для свободного оттока поджелудочного сока, а затем и воспаление вследствие застойных явлений.
- Патогенез панкреатита может определяться генной мутацией и врожденными дефектами строения железы. Наследственные болезни, такие как муковисцидоз или системный поликистоз, тоже могут спровоцировать воспаление органа.
- Сердечная недостаточность — это заболевание, приводящее к застою крови в железе, а затем к отеку и воспалению.
- Длительное употребление некоторых лекарственных препаратов иногда приводит к хроническому панкреатиту.
- Патогенез заболевания может быть связан с инфекционными болезнями, которые нарушают работу поджелудочной железы
- При аутоиммунных болезнях защитные клетки начинают бороться не против инфекций, а против собственных тканей и органов, в том числе и поджелудочной железы, что тоже может быть причиной панкреатита.
Формы
Что такое панкреатит в хронической форме, как отличить его от острого? Заболевание считается хроническим, если воспаление в поджелудочной железе продолжается больше 6 месяцев и имеет рецидивирующее течение.
При обструктивной форме хронического панкреатита нарушена проходимость протока железы, вследствие чего затруднен отток поджелудочного сока.
Знаете ли вы основные правила здорового питания?
Нам часто приходится видеть обобщенные рекомендации по составлению рациона. Побольше воды, поменьше углеводов, жирного, сладкого и фаст-фудов. Отчасти это так, однако каждый человек – это отдельный организм, и хотелось бы более конкретного понимания, какие же все таки продукты попадают под ту или иную категорию.
Мы подготовили для вас подборку продуктов, которые помогут вам увидеть, каких продуктов не стоит опасаться, какие достаточно ограничить, а от каких отказаться.
Каждая подборка позволит вам быстро сориентироваться в вашей корзине питания и понять основные приоритеты выбора. Забирайте правила прямо сейчас, кликнув на кнопку «скачать правила», делитесь им со своими друзьями (для этого на странице есть кнопки социальных сетей).
СКАЧАТЬ ПРАВИЛА ПИТАНИЯ
Это может произойти при опухоли или кисте, воспалительных болезнях желудка, закупорке протока камнями из желчного пузыря, врожденных аномалиях.
Такая форма панкреатита характеризуется резко выраженной болью, которая беспокоит пациента постоянно.
При кальцифицирующей форме в протоке железы обнаруживаются скопления белков, образования из кальция и камни.
Это результат изменения химического состава панкреатического сока. Часто возникают рецидивы болезни.
Другой причиной кальцифицирующего хронического панкреатита может стать воздействие лекарств или химикатов, которые влияют на состав поджелудочного сока.
Эта форма болезни может возникнуть из-за повышенной функции паращитовидных желез или перенесенных вирусных инфекций.
- Хронический панкреатит поджелудочной железы у детей часто бывает наследственным и протекает в кальцифицирующей форме.
При паренхиматозной форме хронического панкреатита ткань поджелудочной железы постепенно замещается соединительной тканью.
Проходимость протоков железы не нарушена и не наблюдается образований из кальция и камней.
При диагностическом обследовании выявляется диффузное изменение поджелудочной железы.
Этот вид заболевания может протекать без выраженного болевого синдрома.
При паренхиматозной форме хронического панкреатита осложнения возникают довольно часто.
Симптомы хронического панкреатита поджелудочной

Развитию ярко выраженных признаков хронического панкреатита может предшествовать период проявления стертой симптоматики.
На начальных этапах болезни наблюдается дискомфорт в области желудка, метеоризм, вздутие живота, понос с жиром или непереваренной пищей в каловых массах.
Затем проявляется болевая форма панкреатита со следующими симптомами:
- боли в абдоминальной области;
- явления внешнесекреторной недостаточности поджелудочной железы;
- диспепсические явления (диарея, тошнота, рвота);
- метеоризм;
- проявления, связанные с нарушением оттока желчи;
- нарушение деятельности железы как эндокринного органа.
Болевой абдоминальный синдром
Боль возникает не только в период обострения. Хронический панкреатит поджелудочной железы в стадии ремиссии тоже может сопровождаться болевым синдромом. Обычно беспокоит область посередине живота.
Это может быть вызвано следующими причинами:
- Воспаление и изменение в тканях поджелудочной железы.
- Давление увеличенной железы на сплетения нервов.
- Сдавливание нервов разросшейся соединительной тканью.
- Непроходимость протока поджелудочной железы.
- Образование ложных кист в железе.
Если болевой синдром вызван непроходимостью протока или ложными кистами, то обычно боли ощущаются во время или после приема пищи.
Обезболивающие при панкреатите такого типа не помогают.
Состояние улучшается после приема препаратов, понижающих секрецию поджелудочной железы.
Боли при хроническом панкреатите, вызванные непосредственно воспалением в железе, возникают независимо от еды и снимаются приемом анальгетиков.
В запущенных случаях хронического панкреатита болевой синдром уже не беспокоит пациента, так как большая часть железы уже замещена соединительной тканью.
На поздних этапах основным симптомом болезни являются проявления недостаточности железы.
Признаки внешнесекреторной недостаточности железы
Внешнесекреторная недостаточность поджелудочной проявляется в нарушениях процесса пищеварения и усвоения питательных веществ в кишечнике.
Больного беспокоят диспепсические явления:
- диарея (до 6 раз в течение дня);
- выделение жира с каловыми массами (фекалии при этом жидкие, блестящие и зловонные);
- тошнота, иногда рвота
- язык обложен серым налетом;
- слабость;
- падает масса тела;
- плохой аппетит.
Далее в кишечнике начинается усиленный рост бактерий, наблюдается метеоризм, отрыжка и урчание в животе.
Начинается авитаминоз: больной чувствует слабость, у него ухудшается состояние кожи и волос, нарастают явления анемии.
Если хроническое воспаление поджелудочной железы протекает с внешнесекреторной недостаточностью, то это может быть связано со следующими причинами:
- Поражение клеток железы, отвечающих за выработку пищеварительных ферментов;
- Непроходимость протока железы, что препятствует поступлению панкреатического сока в кишечник;
- Среда кишечника становится кислой, в ней происходит инактивация белковых ферментов.
Все эти факторы препятствуют процессу нормального пищеварения в кишечнике. В результате возникают диарея, тошнота и рвота.
Другие признаки хронического панкреатита
Примерно у трети больных возникает желтуха и воспаление желчных протоков, а в анализе крови повышен билирубин.
Воспаленная и увеличенная поджелудочная железа сдавливает желчный проток.
У части больных при панкреатите поражаются островковые клетки поджелудочной железы, которые отвечают за выработку инсулина и гликагона.
Это приводит к нарушению эндокринной функции органа. Развивается вторичный сахарный диабет.
У некоторых пациентов наблюдается высокая температура, слабость, тахикардия, снижение артериального давления, появление на коже мелких красных пятен, которые не исчезают при нажатии — это признаки хронического панкреатита, протекающего с явлениями интоксикации организма из-за ферментемии.
Осложнения хронического панкреатита
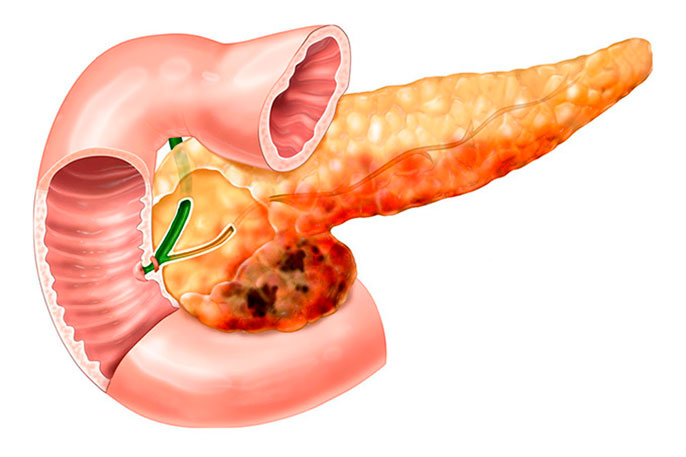
Опасен ли хронический рецидивирующий панкреатит
Без лечения эта болезнь может привести к тяжелым последствиям.
При осложнениях возникают отклонения в работе других органов пищеварения, нередко к воспалительному процессу присоединяется инфекция.
Возможны осложнения хронического панкреатита со стороны печени и желчных протоков, такие как холестаз и токсический гепатит.
При холестазе затрудняется выведение желчи в кишечник.
Кожные покровы приобретают желтый оттенок, каловые массы становятся бесцветными, больного беспокоит зуд.
В биохимическом анализе крови повышается уровень билирубина, холестерина и желчных кислот.
Токсический гепатит возникает как осложнение панкреатита, если в организм попадает ядовитое вещество, приводящее к отравлению.
В результате постоянных интоксикаций болезнь может перейти в цирроз печени.
Последствия хронического панкреатита опасны тем, что они могут привести к раку поджелудочной железы.
Клетки пораженных участков склонны к злокачественному перерождению.
В редких случаях осложнения хронического панкреатита сопровождаются образованием свищей в поджелудочной железе.
Синдром портальной гипертензии возникает из-за увеличения давления панкреатического сока на стенки протока.
Диагностика панкреатита поджелудочной
Диагностика панкреатита бывает сложной.
Острая боль в животе может наблюдаться и при других заболеваниях, поэтому важно провести дифдиагностику хронического панкреатита, чтобы отличить его от прободения язвы желудка, острого холецистита, кишечной непроходимости и инфаркта миокарда.
Применяются следующие лабораторные методы диагностики хронического панкреатита:
- клинический анализ крови
- биохимический анализ крови
- анализ мочи на амилазу (увеличение этого фермента означает обострение болезни)
- копрограмма
Инструментальная диагностика включает в себя:
- УЗИ поджелудочной железы, проводимое для выявления изменений в органе. Это обследование помогает провести дифференциальный диагноз с другими болезнями брюшной полости.
- Ретроградная панкреатохолангиография (рентгенологический метод диагностического обследования с введением контрастного вещества). Помогает диагностировать состояние не только поджелудочной железы, но и желчного пузыря.
- МРТ показывает изменение структуры протоков и наличие кист при хроническом панкреатите, диагностика с помощью этого метода является наиболее точной.
Лечение хронического панкреатита поджелудочной железы

Терапия хронического панкреатита включает в себя медикаментозное лечение и соблюдение диеты.
Проводятся следующие мероприятия:
- Назначаются препараты, которые заменяют ферменты поджелудочной железы (Панкреатин, Мезим, Креон). Больные панкреатитом часто резко худеют, и для них важно знать, как набрать вес. Именно эти лекарства будут способствовать увеличению массы тела за счет нормализации пищеварения.
- Чтобы обезболить поджелудочную железу, применяют анальгетики, спазмолитики и противовоспалительные средства (Диклофенак, Нош-па, Аспирин).
- Для защиты слизистой оболочки кишечника от повышенной кислотности выписывают антацидные препараты ( Алмагель, Грастал, Фосфалюгель) и антисекреторные средства (Омепразол, Фамотидин).
- Если болевой синдром не снимается анальгетиками и спазмолитиками, то показано назначение лекарств, уменьшающих секрецию железы. Применяют Сандостатин, Октреотид.
- Против тошноты и рвоты используют Церукал. Уменьшить метеоризм и вздутие живота поможет препарат Мотилиум.
- Витамины при хроническом панкреатите необходимы, так как строгая диета не всегда позволяет получить все полезные вещества с едой. Назначаются комплексы с содержанием витаминов группы В, С и Е.
При осложнениях хронического панкреатита прибегают к хирургическому лечению.
Если в протоках железы и желчных путях есть камни, то проводят операцию холецистэктомии.
После того как желчный пузырь удален, потребуется пожизненное соблюдение диеты.
Гомеопатия применяется как дополнительный метод лечения. Препарат Ирис Верзиколор влияет на поджелудочную железу.
Полезно и противовоспалительное средство Апис, от вздутия живота и поноса помогает Йодум.
Однако гомеопатия должна применяться только в комплексе с традиционными медикаментозными средствами.
Диета при хроническом панкреатите

Правильное питание является важной частью лечения хронического панкреатита.
Без соблюдения щадящей диеты возможны повторные обострения болезни.
Как правильно питаться, если болит в районе печени и поджелудочной железы?
Нельзя употреблять острую и жирную пищу, жареные и копченые продукты, кофе.
Категорически запрещается пить спиртные напитки. Ограничивается употребление соли.
Все первые блюда готовят только на овощных бульонах. Однако если у больного наблюдается диарея, то необходимо исключить капусту, фасоль, горох.
Эти продукты содержат много клетчатки и вызывают метеоризм. Следует употреблять преимущественно растительную пищу.
При этом блюда должны быть приготовлены на пару, с применением подсолнечного масла.
Еда подается в протертом виде. Мясо и рыбу употребляют только во время ремиссии.
Многие пациенты страдают от истощения. Их интересует вопрос о том, как набрать вес при такой строгой диете.
Полезно есть продукты детского питания: каши, мясные и овощные пюре.
Они хорошо усваиваются организмом. Питаться при хроническом панкреатите необходимо дробно.
Полезно употребление продуктов, которые замедляют процесс образования ферментов, благодаря чему уменьшается воспаление.
Это яичные белки, овсяная каша, блюда из картофеля. Если болезнь сопровождается истощением, эти продукты помогут постепенно набирать вес.
Врачи рекомендуют пить минеральные воды, понижающие кислотность (Ессентуки №17, Боржоми).
Чтобы предотвратить обострения болезни, важно наладить здоровый образ жизни.
Часто больные интересуются, можно ли курить при хроническом панкреатите.
На этот вопрос ответ может быть только отрицательным: от курения следует воздержаться.
Никотин не только может привести к обострению болезни, но и способствует возникновения самых тяжелых осложнений, таких как злокачественные опухоли поджелудочной железы.
Йога при панкреатите может использоваться как дополнительный метод профилактики обострений.
Умеренная физическая активность улучшает работу поджелудочной железы.
Но необходимо помнить, что гимнастикой можно заниматься только в периоды ремиссии.
Особенно полезны дыхательные упражнения, но если при их выполнении возникла даже небольшая боль в животе, то занятия необходимо прекратить.
Прогноз при хроническом панкреатите

После постановки диагноза перед больным встает вопрос: как жить с хроническим панкреатитом.
Ведь многие пациенты знают, насколько опасно это заболевание. Поэтому важно знать, сколько можно прожить с этой болезнью.
А также больных интересует то, как восстановить поджелудочную железу при хроническом панкреатите.
Сколько живут больные, точно вычислить невозможно.
Необходимо учитывать возраст и образ жизни человека, наличие вредных привычек, состояние поджелудочной железы и степень ее поражения.
Прогноз при хроническом панкреатите зависит от многих факторов.
Если больной среднего возраста неправильно питается и употребляет алкоголь, то он сокращает свою жизнь в среднем на 15 лет.
Молодой человек, соблюдающий все врачебные рекомендации при хроническом панкреатите, может прожить долго.
Заболевание никак не повлияет на продолжительность его жизни.
Intoxic — антигельминтное средство, которое безопасно выводит паразитов из организма.
Intoxic лучше антибиотиков, потому что:
1. В короткий срок убивает паразитов и мягко выводит их из организма.
2. Не вызывает побочных эффектов, восстанавливает органы и надежно защищает организм.
3. Имеет ряд врачебных рекомендаций, как безопасное средство.
4. Имеет полностью натуральный состав.
В среднем выживаемость пациентов в первые 10 лет около 70-75%. Течение хронического панкреатита во многом влияет на прогноз.
Если нет осложнений, то исход болезни благоприятный. Если же панкреатит сопровождается сахарным диабетом, кистами и опухолями, то ремиссии и высокой выживаемости иногда бывает трудно добиться даже при современных методах терапии.
Регенерируют ли пораженные ткани железы? Это возможно не во всех случаях.
Восстановлению подлежат только клетки, отвечающие за выработку ферментов, если же имеется поражение островковых клеток, то они практически не восстанавливаются.
При хроническом панкреатите прогноз во многом зависит от соблюдения здорового образа жизни.
Если больной отказался от употребления спиртного, курения и придерживается диеты, то это поможет ему восстанавливать ткани железы.
В этом случае в первые 10 лет выживаемость составляет 85%.
Профилактика

Она заключается в соблюдении следующих правил:
- отказ от вредных привычек;
- соблюдение умеренности в употреблении пищи (особенно острой и жирной);
- периодические разгрузочные дни;
- достаточное количество жидкости в рационе;
- ограничение продуктов с высоким содержанием жиров и холестерина.
Хронический панкреатит поджелудочной железы представляет собой опасность для здоровья и жизни, он может вызывать серьезные осложнения.
Но подобный диагноз не приговор. Все способы лечения должны быть под контролем специалиста.
Соблюдение рекомендаций лечащего врача поможет добиться стойкой ремиссии и продлить жизнь.
Источник
