Хронический паренхиматозный панкреатит рецидивирующее течение

 Хронический рецидивирующий панкреатит
Хронический рецидивирующий панкреатитВ 1963 году на Международной Марсельской конференции была принята классификация 5 видов панкреатита. Так, по соглашению ведущих специалистов в области гастроэнтерологии были выведены основные группы:
- Острый панкреатит.
- Острый рецидивирующий панкреатит с биологическим и клиническим восстановлением органа пищеварения.
- Хронический рецидивирующий панкреатит, характеризующийся острыми атаками и неполным восстановлением тканевой структуры поджелудочной железы.
- Обструктивный панкреатит, который обусловлен нарушением проходимости проточного железистого канала и наличием камнеобразования.
- Необструктивная хроническая форма панкреатита, которая характеризуется функциональным и/или анатомическим повреждением органа пищеварительной системы.
В этой статье мы постараемся дать полную оценочную характеристику всех клинических проявлений, причин, симптоматических признаков, методов диагностики и способах лечения одного из видов хронического течения заболевания – рецидивирующего панкреатита хронической формы.
 Диагностика панкреатита
Диагностика панкреатита
Причины и клиническое проявление болезни
Хронический рецидивирующий панкреатит наблюдается чаще всего при холелитиазе, или желчнокаменной болезни, которая характеризуется образованием конкрементов (камней) в жёлчном пузыре или желчевыводящих протоках. Причинно-следственным фактором возникновения хронической формы заболевания поджелудочной железы принято считать злоупотребление алкоголем в сочетании с обильным иррациональным питанием. К другим причинам хронического течения панкреатита можно отнести:
- вирусное поражение органа пищеварения;
- механическое повреждение, приводящее к сотрясению поджелудочной железы;
- эндоскопическое или хирургическое вмешательство, приводящее к травматическому состоянию;
- психогенное воздействие: нервное перенапряжение, стрессовая ситуация;
- спастическое состояние сосудов;
- мышечная атрофия на выходе панкреатических и/или желчных проточных каналов.
Немаловажное значение имеет отношение больного человека к курению.
Важно! По статистике Всемирной организации здоровья (ВОЗ), в 75% повышается риск заболевания у курящих людей.
При хроническом панкреатите, рецидивирующее течение болезни характеризуется экзокринной недостаточностью, то есть неполноценной выработкой поджелудочной железы внешнесекреторных железистых веществ (пищеварительных ферментов). Рецидивирующее состояние хронического панкреатита – это результат перенесенной острой формы заболевания, при которой в поджелудочной железе образуется псевдокиста. Накапливая жидкость, она увеличивается в размерах и за счёт сдавливания соседних анатомических органов вызывает болевой синдром, нарушая при этом функциональную работу двенадцатиперстной кишки, желудка и всей пищеварительной системы. Прогрессирование болезни приводит к истощению железистой ткани, разрастанию (фиброзу), замещению соединительных тканей паренхимы поджелудочной железы.
Важно! Хронический паренхиматозный панкреатит с рецидивирующим болевым синдромом может стать причиной повторного проявления острой формы панкреатита.
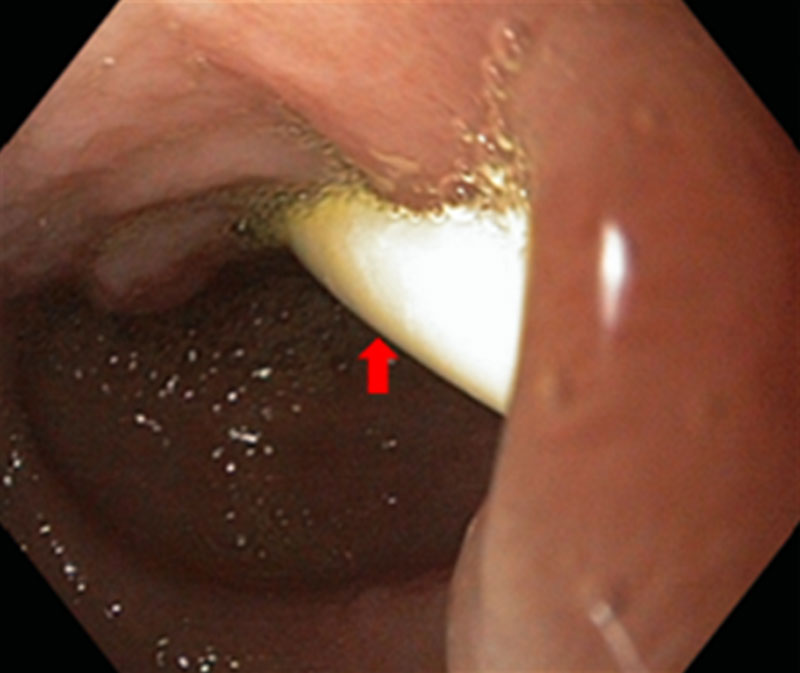 Псевдокиста поджелудочной железы
Псевдокиста поджелудочной железы
Как распознать хроническое течение болезни по симптоматическим признакам
Как правило, перед началом болевого синдрома у пациента наблюдается стеаторея, то есть каловые массы имеют жирный и блестящий окрас, зловонный запах и плохо смываются водой со стенок унитаза. Из-за нарушения желчного оттока у некоторых больных появляется так называемая механическая желтуха, которая окрашивает кожный покров в жёлтый цвет. В дальнейшем панкреатическая «драма» продолжает доставлять дискомфорт человеку. Болевой синдром имеет опоясывающий характер, который иррадиирует в левую часть спины, затрагивая область лопатки, подреберья и эпигастрия, то есть проекционную область желудка. При диагностическом осмотре в результате пальпации специалисты отмечают недвижимое уплотнение в околопупочной зоне, что может свидетельствовать о начале ракового новообразования на поджелудочной железе. К другим клиническим симптомам рецидивирующего панкреатита при хроническом течении относятся:
- ухудшение самочувствия больного;
- метеоризм, диарея, а также запор;
- тошнота и постоянные рвотные позывы;
- повышенное слюнотечение.
Нередко причиной такой симптоматики становится нарушение диетических норм питания и/или злоупотребление алкогольными напитками. Также эмоциональное перенапряжение и/или стрессовые ситуации могут вызвать очередной приступ хронического обострения органа пищеварения. Болевой синдром может доставлять дискомфорт человеку от нескольких часов до 5-7 дней.
Важно! При первых симптоматических признаках рецидивирующего хронического панкреатита следует немедленно обращаться к гастроэнтерологу или участковому терапевту, которые окажут квалифицированную медицинскую помощь и предложат дальнейшие лечебные действия.
Диагностика и комплексная терапия при рецидивирующем состоянии
Помимо стандартного диагностического обследования, которое включает в себя ультразвуковое сканирование (УЗИ) органов брюшной полости и компьютерную томографию, необходимо определить функциональное состояние экзокринной системы органа пищеварения. Обязателен лабораторный анализ экскрементов (копрограмма) — микроскопическое исследование на предмет выявления непереваренной пищи. Оценочное состояние экзокринной системы поджелудочной железы позволяет определить дальнейшие действия по эффективности заместительной ферментной терапии и подобрать соответствующую программу комплексного медицинского воздействия.
Лечение хронического рецидивирующего панкреатита требует индивидуального подхода к каждому больному, так как следует учитывать возрастные, половые и физиологические особенности пациента. К общей схеме комплексного лечения можно отнести лечебное голодание в первые 2-4 дня стационарного лечения и строгую диету в последующие дни. Наиболее распространённым и рациональным является диетическое питание по методике М. И. Певзнера (диета №5). Диета была разработана автором в середине XX столетия и пользуется популярностью в наши дни.
Важно! Диетический стол № 5 – это оптимальное количество органических компонентов (белков, жиров и углеводов), которые необходимы человеку по его физиологическим потребностям при заболеваниях органов пищеварительной системы, печени, жёлчного пузыря и желчевыводящих протоков при любых стадиях обострения.
Суточная энергетическая ценность употребляемых продуктов не должна превышать 2000-2500 ккал. Ежедневной нормой потребления органических веществ принято считать:
- углеводы – 250-350 г;
- жиры – 70-80 г;
- белки – 90-100 г.
 Правильное питание — залог успешного лечения панкреатита
Правильное питание — залог успешного лечения панкреатита
Все продукты питания должны быть термически обработаны, то есть запечены в духовке или отварены. Рекомендуемое суточное число приемов пищи должно быть не менее 5-6 раз. Традиционной схемой медикаментозного лечения, является диагностический стандарт № 125 от 17 апреля 1998 года, разработанный Министерством здравоохранения Российской Федерации, который предусматривает применение фармакологических лекарственных средств. Тактика терапевтического воздействия следующая:
- В случае хронического или острого течения заболевания необходима срочная и непрерывная аспирация панкреатического сока, а также внутривенное введение фармакологических препаратов, обеспечивающих секреторное снижение желудочного содержимого. К таковым относятся Ранитидин, Фамотидин и другие фармакологические комбинации.
- При необходимости во избежание гиповолемического шока больному вводится определённое количество инсулина.
- Для подавления желудочной и панкреатической секреции и для купирования болевого синдрома вводятся ингибиторы: Рабепразол, Омепразол, Эзомепразол и другие фармакологические лекарственные препараты.
- Ферментная токсемия, определяющая степень тяжести заболевания, устраняется форсирующими дозами диуретиков: Маннитол, Лазикс и прочие препараты.
Кроме этого, необходимо обеспечить снижение кровяного давления в желчевыводящей протоковой системе поджелудочной железы. Достигается это с помощью миотропных спазмолитиков (Мебеверин, Дротаверин и пр.) и холиблокаторов (Платифиллин, Гастроцепин и пр.). Все дальнейшие действия по медикаментозному лечению должны быть направлены на восстановление панкреатического секрета и качественное обеспечение оттока в желчевыводящих каналах. При необходимости применяется антибактериальная терапия. Показанием к оперативному вмешательству служит несостоятельность фармакологической коррекции органа пищеварения.
 При рецидивирующем панкреатите необходимо принимать комплекс медикаментов
При рецидивирующем панкреатите необходимо принимать комплекс медикаментов
Прогноз при хроническом панкреатите
Благоприятный прогноз выживаемости при хроническом состоянии можно обеспечить с помощью строгой диеты, отказа от курения и употребления алкоголя, адекватного и своевременного медицинского воздействия, а также при условии соблюдения всех рекомендаций лечащего врача. Тяжелые осложнения могут привести к летальному исходу.
Следите за собой и будьте всегда здоровы!
Источник
 Одним из осложнений острого панкреатита является хронический паренхиматозный панкреатит
Одним из осложнений острого панкреатита является хронический паренхиматозный панкреатитХронический паренхиматозный панкреатит – осложнение острого панкреатита. При этом недуге нарушается нормальный синтез гормонов поджелудочной железы и работа других органов желудочно-кишечного тракта. Иногда болезнь сочетается с недостаточной секрецией ферментов поджелудочной. В таком случае недуг протекает несколько сложнее.
Предрасполагающие факторы и симптомы болезни
Чаще всего хронический паренхиматозный панкреатит является осложнением сахарного диабета либо других заболеваний органов ЖКТ. Однако к воспалению паренхимы могут привести другие факторы. Среди причин возникновения болезни можно выделить:
- Несбалансированное питание. Болезнь часто возникает у людей, которые употребляют большое количество сладостей и вредной пищи.
- Недостаточное потребление белка. Если человек потребляет мало протеина, поджелудочная железа начинает неправильно работать, вследствие чего может воспалиться паренхима. Также недостаточное потребление белка приводит к развитию различных осложнений, в том числе, к сахарному диабету.
- Алкоголизм.
- Отравления. Болезнь часто развивается после отравления солями металлов или аммиаком.
- Инфекционные заболевания.
- Неправильное лечение.
Паренхима может воспалиться в случае, если человек пытался вылечить острый панкреатит при помощи неподходящих медикаментов или средств народной медицины.
 Использование народной медицины без консультации врача приводит к паренхиме
Использование народной медицины без консультации врача приводит к паренхиме
Симптомы хронического паренхиматозного панкреатита очень индивидуальны и будут зависеть от множества факторов. Среди характерных симптомов болезни можно выделить нарушения стула. Они проявляются в запорах или поносе. Также у больного возникает тошнота, которая значительно усиливается после употребления пищи. Иногда недуг сопровождается потерей веса и повышенным газообразованием.
Важно! Если у человека значительно снижается выработка трипсина, липазы или амилазы, то интенсивность клинических проявлений значительно увеличивается. К примеру, нарушения стула и тошнота могут сопровождать больного на протяжении всего дня.
Часто при паренхиматозном панкреатите у человека повышается слюноотделение. Это может свидетельствовать о прогрессировании сахарного диабета. Повышенное слюноотделение нередко сопровождается сильными болями в области правого эпигастрия. Иногда болевой синдром возникает в подреберье и даже в пояснице.
 Боль может ощущаться как в животе, так и рядом с позвоночником
Боль может ощущаться как в животе, так и рядом с позвоночником
Диагностика и консервативная терапия
При возникновении характерных симптомов паренхиматозной формы хронического панкреатита пациенту назначается диагностика. Сначала человеку нужно сдать биохимический анализ крови. При развитии болезни повышаются показатели амилазы, липазы и трипсина. Также диагностика включает в себя:
- Ультразвуковое исследование поджелудочной железы.
- Общий анализ крови. При возникновении болезни в крови повышается уровень глюкозы, глюкагона и инсулина.
- Ангиографию.
Лечение хронического паренхиматозного панкреатита направлено на устранение болевого синдрома и нормализацию секреции гормонов. Для устранения боли в области поджелудочной железы применяются спазмолитики. Чаще всего прибегают к использованию препаратов, в состав которых входит дротаверин. Если у больного наблюдается недостаточная секреция гормонов поджелудочной железы, ему надо пройти специальную заместительную терапию. В таком случае назначается Креон, Фестал или Панкреатит.
Иногда в процессе диагностики обнаруживается, что некоторые участи поджелудочной железы поражены и не могут нормально функционировать. В таком случае консервативная терапия дополняется Метилурацилом, Кобамамидом и Оротатом Калия.
Важно! Запрещено для лечения паренхиматозного панкреатита использовать средства народной медицины. Помните, что самолечение может привести к возникновению различных осложнений.
При развитии болезни организм не получает достаточного количества жирорастворимых витаминов. Именно поэтому назначаются специальные препараты, в состав которых входят витамины группы A, K, D, E. При острой нехватке жирорастворимых витаминов показано внутривенное введение эмульсий и аминокислот. Если обнаружена повышенная секреция гормонов, то нужно принимать антиферментные препараты, например, Контрикал или Гордокс.
После того как недуг перейдет в стадию ремиссии, показано санитарно-курортное лечение и диета. Если болезнь прогрессирует и не поддается консервативному лечению, показано хирургическое вмешательство, в ходе которого удаляются пораженные участки поджелудочной железы.
Диетотерапия при паренхиматозном панкреатите
При развитии хронического паренхиматозного панкреатита с внешнесекреторной недостаточностью больному показана диетотерапия. Если болезнь обостряется, запрещено употреблять пищу в первые несколько дней. Организм обеспечивается питательными веществами при помощи внутривенных инъекций. Вместо воды нужно пить 1% раствор специальной питьевой соды.
Через 3-4 дня после обострения следует употреблять пищу с высоким содержанием углеводов и аскорбиновой кислоты. Отлично подойдут фруктовые соки, ягоды и мед. Употреблять пищу нужно очень маленькими порциями 6-7 раз в сутки. Через неделю разрешено есть продукты с высоким содержанием белка. Овощи и фрукты, в состав которых входит грубая клетчатка употреблять не стоит, так как они приведут к рефлекторной возбудимости поджелудочной железы и желчного пузыря.
 После обострения на 4 день разрешены к употреблению ягоды и мед
После обострения на 4 день разрешены к употреблению ягоды и мед
В период ремиссии рацион претерпевает некоторые изменения.
Важно! Больному нужно ежедневно съедать не мене 150 г белков.
Количество углеводов уменьшается до 300-400 г. Жиры есть можно, но в ограниченном количестве (не более 50 г в день). Пить нужно щелочную воду или свежие морсы. Рацион должен состоять из:
- Нежирного мяса и рыбы. Большое количество белка и полезных аминокислот содержится в куриной грудке, индейке, треске, минтае, щуке, постной телятине.
- Кисломолочных изделий. Их нужно есть ежедневно, так как они способствуют нормализации работы кишечника и других органов ЖКТ. Рекомендуется употреблять творог жирностью 0-5%, некислый кефир, простоквашу и йогурты без красителей.
- Овощей. Отдавайте предпочтение овощам, в состав которых не входит грубая клетчатка. При хроническом паренхиматозном панкреатите разрешено употреблять цветную капусту, морковку, свеклу, огурцы и зрелые помидоры.
- Некислых фруктов.
- Круп. Гречка, перловка, макароны из твердых сортов пшеницы и рис – лучшие источники сложных углеводов, поэтому их нужно есть ежедневно.
 Источником углеводов, так полезных при болезни, являются крупы
Источником углеводов, так полезных при болезни, являются крупы
После того, как болезнь перешла в стадию ремиссии, нельзя употреблять продукты, провоцирующие раздражение поджелудочной железы. Рекомендуется полностью отказаться от жирного мяса и жирных кисломолочных продуктов, острых специй, уксуса, соленой пищи и сладостей.
Источник
Паренхиматозный панкреатит — заболевание, которое характеризуется воспалительным процессом тканей поджелудочной железы. Считается одной из самых распространённых болезней этого органа. Исходя из клинической картины патологии, симптоматики и продолжительности течения, панкреатит имеет несколько видов, но главное место занимает хронический тип или паренхиматозный панкреатит.
Хронический панкреатит может обостряться несколько раз в год из-за постоянных недугов, инфекций, алкоголя и нарушения диеты. Заболевание может привести к атрофии органа и сбою во всех основных функциях.
Развиться хронический паренхиматозный панкреатит может по нескольким причинами, таким как:
- частое употребление алкоголя;
- запущенный острый панкреатит;
- инфекции;
- воспаления в жёлчном пузыре;
- курения;
- нестабильного питания;
- стрессов.

Причины паренхиматозного панкреатита
Заболевание может проявляться различной симптоматикой. Довольно часто оно никак не проявляет себя, и клиническая картина не выражена никакими признаками.
В период обострения патология характеризуется такими симптомами:
- боль в эпигастрии, под левым ребром;
- тошнота и рвота;
- неустойчивый стул;
- резкое похудение;
- прогрессирование сахарного диабета;
- повышенное выделение слюны.
Также больной может ощущать постоянную сонливость и слабость.
Для постановки правильного диагноза и назначения адекватной терапии доктору нужно обследовать больного.
Изначально пациенту нужно сдать анализ крови, мочи, кала. Это основные составляющие обследования.
Дополнительно назначаются:
- посев кала на наличие болезнетворных бактерий;
- УЗИ;
- рентген органов брюшной полости;
- томография;
- лапароскопия;
- ангиография (используется довольно редко).
Паренхиматозный панкреатит — патология, которая может протекать без проявлений и обостряться, поэтому лечение чаще всего направлено на предотвращение рецидивирования. Если же у пациента бывают частые обострения, то обязательно нужно придерживаться диеты. При хронической форме панкреатита есть ряд своих правил и особенностей терапии, которых нужно придерживаться как во время обострения, так и во время ремиссии, в целях профилактики.
Больному нужно соблюдать такие рекомендации доктора:
- не употреблять алкоголь;
- максимально убрать из рациона жиры;
- снизить калорийность продуктов за счёт уменьшения жиров;
- раздельное питание;
- пить много воды;
- умерить употребление солёного, острого и жареного, а лучше, вообще, исключить такие продукты из рациона.

Правила питания для восстановления поджелудочной железы
Все продукты нужно выбирать максимально щадящие для желудка, без специй, приправ и большого количества соли. Лучше употреблять варенную, тушенную и паровую пищу. Нежелательно употреблять:
- дрожжевые продукты;
- сладости;
- яйца;
- инжир;
- финики;
- бананы;
- грибы;
- бобовые.
На этапе ремиссии больному также нужно проводить санаторно-курортное лечение. Во время такой терапии пациенту нужно делать такие процедуры:
- пить много минеральной воды;
- придерживаться диеты;
- психотерапевтическое лечение.
В момент обострения диета у пациента становится более жёсткой. В первые несколько дней рецидива больному лучше полностью воздержаться от еды, только пить воду. С момента улучшения состояния можно понемногу начинать есть привычные продукты, но в облегчённом варианте и маленькими порциями. В продуктах питания должно быть много белка.
Хронически протекающий панкреатит невозможно вылечить или облегчить состояние пациента без медикаментов. Поэтому в период повторного воспаления доктор назначает больному медикаментозную терапию.
В ходе такого лечения человеку назначаются:
- блокаторы протонной помпы;
- блокаторы Н2-гистаминовых рецепторов;
- спазмолитики;
- противовоспалительные;
- препараты-ферменты.
Все эти лекарства направлены на то, чтобы снять воспаление и снизить болевые приступы, а ферментативные препараты помогают переваривать съеденную пищу.
Для лечения заболевания хирургическим методом доктору нужно иметь весомые аргументы. К примеру, медикаментозное лечение оказалось неэффективным или появились осложнения. В таком случае оперативная помощь может быть задействована. Во время хирургического вмешательства доктор удаляет поражённую часть органа.
Лечение травами и другими народными средствами можно использовать только после консультации с доктором, особенно на этапе обострения. В рамках домашней терапии можно использовать такие средства:
- отвар из шиповника;
- сок картошки;
- гречка;
- разные травы.

Осложнения паренхиматозного панкреатита
Хронический паренхиматозный панкреатит при неправильном и несвоевременном лечении может спровоцировать развитие осложнений:
- сахарный диабет;
- гипогликемическая кома;
- выпотной плеврит;
- рак поджелудочной железы;
- асцит.
Для профилактики повторных обострений помимо правильного питания и диеты пациенту нужно придерживаться:
- режима работы и отдыха;
- умеренной физической нагрузки;
- избегания стрессов;
- регулярно проходить обследование.
Пациентам стоит помнить, что здоровье напрямую зависит от способа жизни, поэтому за его правильностью стоит следить и не злоупотреблять негативными привычками.
Источник
