Хронический паренхиматозный панкреатит средней степени тяжести
 Одним из осложнений острого панкреатита является хронический паренхиматозный панкреатит
Одним из осложнений острого панкреатита является хронический паренхиматозный панкреатитХронический паренхиматозный панкреатит – осложнение острого панкреатита. При этом недуге нарушается нормальный синтез гормонов поджелудочной железы и работа других органов желудочно-кишечного тракта. Иногда болезнь сочетается с недостаточной секрецией ферментов поджелудочной. В таком случае недуг протекает несколько сложнее.
Предрасполагающие факторы и симптомы болезни
Чаще всего хронический паренхиматозный панкреатит является осложнением сахарного диабета либо других заболеваний органов ЖКТ. Однако к воспалению паренхимы могут привести другие факторы. Среди причин возникновения болезни можно выделить:
- Несбалансированное питание. Болезнь часто возникает у людей, которые употребляют большое количество сладостей и вредной пищи.
- Недостаточное потребление белка. Если человек потребляет мало протеина, поджелудочная железа начинает неправильно работать, вследствие чего может воспалиться паренхима. Также недостаточное потребление белка приводит к развитию различных осложнений, в том числе, к сахарному диабету.
- Алкоголизм.
- Отравления. Болезнь часто развивается после отравления солями металлов или аммиаком.
- Инфекционные заболевания.
- Неправильное лечение.
Паренхима может воспалиться в случае, если человек пытался вылечить острый панкреатит при помощи неподходящих медикаментов или средств народной медицины.
 Использование народной медицины без консультации врача приводит к паренхиме
Использование народной медицины без консультации врача приводит к паренхиме
Симптомы хронического паренхиматозного панкреатита очень индивидуальны и будут зависеть от множества факторов. Среди характерных симптомов болезни можно выделить нарушения стула. Они проявляются в запорах или поносе. Также у больного возникает тошнота, которая значительно усиливается после употребления пищи. Иногда недуг сопровождается потерей веса и повышенным газообразованием.
Важно! Если у человека значительно снижается выработка трипсина, липазы или амилазы, то интенсивность клинических проявлений значительно увеличивается. К примеру, нарушения стула и тошнота могут сопровождать больного на протяжении всего дня.
Часто при паренхиматозном панкреатите у человека повышается слюноотделение. Это может свидетельствовать о прогрессировании сахарного диабета. Повышенное слюноотделение нередко сопровождается сильными болями в области правого эпигастрия. Иногда болевой синдром возникает в подреберье и даже в пояснице.
 Боль может ощущаться как в животе, так и рядом с позвоночником
Боль может ощущаться как в животе, так и рядом с позвоночником
Диагностика и консервативная терапия
При возникновении характерных симптомов паренхиматозной формы хронического панкреатита пациенту назначается диагностика. Сначала человеку нужно сдать биохимический анализ крови. При развитии болезни повышаются показатели амилазы, липазы и трипсина. Также диагностика включает в себя:
- Ультразвуковое исследование поджелудочной железы.
- Общий анализ крови. При возникновении болезни в крови повышается уровень глюкозы, глюкагона и инсулина.
- Ангиографию.
Лечение хронического паренхиматозного панкреатита направлено на устранение болевого синдрома и нормализацию секреции гормонов. Для устранения боли в области поджелудочной железы применяются спазмолитики. Чаще всего прибегают к использованию препаратов, в состав которых входит дротаверин. Если у больного наблюдается недостаточная секреция гормонов поджелудочной железы, ему надо пройти специальную заместительную терапию. В таком случае назначается Креон, Фестал или Панкреатит.
Иногда в процессе диагностики обнаруживается, что некоторые участи поджелудочной железы поражены и не могут нормально функционировать. В таком случае консервативная терапия дополняется Метилурацилом, Кобамамидом и Оротатом Калия.
Важно! Запрещено для лечения паренхиматозного панкреатита использовать средства народной медицины. Помните, что самолечение может привести к возникновению различных осложнений.
При развитии болезни организм не получает достаточного количества жирорастворимых витаминов. Именно поэтому назначаются специальные препараты, в состав которых входят витамины группы A, K, D, E. При острой нехватке жирорастворимых витаминов показано внутривенное введение эмульсий и аминокислот. Если обнаружена повышенная секреция гормонов, то нужно принимать антиферментные препараты, например, Контрикал или Гордокс.
После того как недуг перейдет в стадию ремиссии, показано санитарно-курортное лечение и диета. Если болезнь прогрессирует и не поддается консервативному лечению, показано хирургическое вмешательство, в ходе которого удаляются пораженные участки поджелудочной железы.
Диетотерапия при паренхиматозном панкреатите
При развитии хронического паренхиматозного панкреатита с внешнесекреторной недостаточностью больному показана диетотерапия. Если болезнь обостряется, запрещено употреблять пищу в первые несколько дней. Организм обеспечивается питательными веществами при помощи внутривенных инъекций. Вместо воды нужно пить 1% раствор специальной питьевой соды.
Через 3-4 дня после обострения следует употреблять пищу с высоким содержанием углеводов и аскорбиновой кислоты. Отлично подойдут фруктовые соки, ягоды и мед. Употреблять пищу нужно очень маленькими порциями 6-7 раз в сутки. Через неделю разрешено есть продукты с высоким содержанием белка. Овощи и фрукты, в состав которых входит грубая клетчатка употреблять не стоит, так как они приведут к рефлекторной возбудимости поджелудочной железы и желчного пузыря.
 После обострения на 4 день разрешены к употреблению ягоды и мед
После обострения на 4 день разрешены к употреблению ягоды и мед
В период ремиссии рацион претерпевает некоторые изменения.
Важно! Больному нужно ежедневно съедать не мене 150 г белков.
Количество углеводов уменьшается до 300-400 г. Жиры есть можно, но в ограниченном количестве (не более 50 г в день). Пить нужно щелочную воду или свежие морсы. Рацион должен состоять из:
- Нежирного мяса и рыбы. Большое количество белка и полезных аминокислот содержится в куриной грудке, индейке, треске, минтае, щуке, постной телятине.
- Кисломолочных изделий. Их нужно есть ежедневно, так как они способствуют нормализации работы кишечника и других органов ЖКТ. Рекомендуется употреблять творог жирностью 0-5%, некислый кефир, простоквашу и йогурты без красителей.
- Овощей. Отдавайте предпочтение овощам, в состав которых не входит грубая клетчатка. При хроническом паренхиматозном панкреатите разрешено употреблять цветную капусту, морковку, свеклу, огурцы и зрелые помидоры.
- Некислых фруктов.
- Круп. Гречка, перловка, макароны из твердых сортов пшеницы и рис – лучшие источники сложных углеводов, поэтому их нужно есть ежедневно.
 Источником углеводов, так полезных при болезни, являются крупы
Источником углеводов, так полезных при болезни, являются крупы
После того, как болезнь перешла в стадию ремиссии, нельзя употреблять продукты, провоцирующие раздражение поджелудочной железы. Рекомендуется полностью отказаться от жирного мяса и жирных кисломолочных продуктов, острых специй, уксуса, соленой пищи и сладостей.
Источник
Паренхиматозный панкреатит — заболевание, которое характеризуется воспалительным процессом тканей поджелудочной железы. Считается одной из самых распространённых болезней этого органа. Исходя из клинической картины патологии, симптоматики и продолжительности течения, панкреатит имеет несколько видов, но главное место занимает хронический тип или паренхиматозный панкреатит.
Хронический панкреатит может обостряться несколько раз в год из-за постоянных недугов, инфекций, алкоголя и нарушения диеты. Заболевание может привести к атрофии органа и сбою во всех основных функциях.
Развиться хронический паренхиматозный панкреатит может по нескольким причинами, таким как:
- частое употребление алкоголя;
- запущенный острый панкреатит;
- инфекции;
- воспаления в жёлчном пузыре;
- курения;
- нестабильного питания;
- стрессов.

Причины паренхиматозного панкреатита
Заболевание может проявляться различной симптоматикой. Довольно часто оно никак не проявляет себя, и клиническая картина не выражена никакими признаками.
В период обострения патология характеризуется такими симптомами:
- боль в эпигастрии, под левым ребром;
- тошнота и рвота;
- неустойчивый стул;
- резкое похудение;
- прогрессирование сахарного диабета;
- повышенное выделение слюны.
Также больной может ощущать постоянную сонливость и слабость.
Для постановки правильного диагноза и назначения адекватной терапии доктору нужно обследовать больного.
Изначально пациенту нужно сдать анализ крови, мочи, кала. Это основные составляющие обследования.
Дополнительно назначаются:
- посев кала на наличие болезнетворных бактерий;
- УЗИ;
- рентген органов брюшной полости;
- томография;
- лапароскопия;
- ангиография (используется довольно редко).
Паренхиматозный панкреатит — патология, которая может протекать без проявлений и обостряться, поэтому лечение чаще всего направлено на предотвращение рецидивирования. Если же у пациента бывают частые обострения, то обязательно нужно придерживаться диеты. При хронической форме панкреатита есть ряд своих правил и особенностей терапии, которых нужно придерживаться как во время обострения, так и во время ремиссии, в целях профилактики.
Больному нужно соблюдать такие рекомендации доктора:
- не употреблять алкоголь;
- максимально убрать из рациона жиры;
- снизить калорийность продуктов за счёт уменьшения жиров;
- раздельное питание;
- пить много воды;
- умерить употребление солёного, острого и жареного, а лучше, вообще, исключить такие продукты из рациона.

Правила питания для восстановления поджелудочной железы
Все продукты нужно выбирать максимально щадящие для желудка, без специй, приправ и большого количества соли. Лучше употреблять варенную, тушенную и паровую пищу. Нежелательно употреблять:
- дрожжевые продукты;
- сладости;
- яйца;
- инжир;
- финики;
- бананы;
- грибы;
- бобовые.
На этапе ремиссии больному также нужно проводить санаторно-курортное лечение. Во время такой терапии пациенту нужно делать такие процедуры:
- пить много минеральной воды;
- придерживаться диеты;
- психотерапевтическое лечение.
В момент обострения диета у пациента становится более жёсткой. В первые несколько дней рецидива больному лучше полностью воздержаться от еды, только пить воду. С момента улучшения состояния можно понемногу начинать есть привычные продукты, но в облегчённом варианте и маленькими порциями. В продуктах питания должно быть много белка.
Хронически протекающий панкреатит невозможно вылечить или облегчить состояние пациента без медикаментов. Поэтому в период повторного воспаления доктор назначает больному медикаментозную терапию.
В ходе такого лечения человеку назначаются:
- блокаторы протонной помпы;
- блокаторы Н2-гистаминовых рецепторов;
- спазмолитики;
- противовоспалительные;
- препараты-ферменты.
Все эти лекарства направлены на то, чтобы снять воспаление и снизить болевые приступы, а ферментативные препараты помогают переваривать съеденную пищу.
Для лечения заболевания хирургическим методом доктору нужно иметь весомые аргументы. К примеру, медикаментозное лечение оказалось неэффективным или появились осложнения. В таком случае оперативная помощь может быть задействована. Во время хирургического вмешательства доктор удаляет поражённую часть органа.
Лечение травами и другими народными средствами можно использовать только после консультации с доктором, особенно на этапе обострения. В рамках домашней терапии можно использовать такие средства:
- отвар из шиповника;
- сок картошки;
- гречка;
- разные травы.

Осложнения паренхиматозного панкреатита
Хронический паренхиматозный панкреатит при неправильном и несвоевременном лечении может спровоцировать развитие осложнений:
- сахарный диабет;
- гипогликемическая кома;
- выпотной плеврит;
- рак поджелудочной железы;
- асцит.
Для профилактики повторных обострений помимо правильного питания и диеты пациенту нужно придерживаться:
- режима работы и отдыха;
- умеренной физической нагрузки;
- избегания стрессов;
- регулярно проходить обследование.
Пациентам стоит помнить, что здоровье напрямую зависит от способа жизни, поэтому за его правильностью стоит следить и не злоупотреблять негативными привычками.
Источник
 Формы хронического панкреатита
Формы хронического панкреатитаПанкреатит — это воспаление поджелудочной железы, которое может быть острым или хроническим. Формы хронического панкреатита разнообразны. Каждая из них характеризуется определенными патологическими изменениями, происходящими в тканях поджелудочной железы.
Внимание! Хронический панкреатит обычно возникает после острой стадии заболевания и характеризуется постоянным воспалительным процессом, что влечет за собой нарушение функционирования органа.
Поджелудочная железа играет важную роль в функционировании всего организма, она участвует в процессе пищеварения. В результате воспаления уменьшается выработка ею ферментов, без которых невозможна нормальная переработка поступающей пищи. Кроме того, такой дефицит ферментов приводит к ухудшению кровообращения в органе, образованию рубцов и очагов некроза.
Общие симптомы хронического течения заболевания следующие:
- Боль разной степени интенсивности и локализации.
- Повышение температуры тела, которое обусловлено активно текущим воспалительным процессом в поджелудочной железе.
- Нестабильность артериального давления.
- Тошнота и рвота, вздутие и отрыжка. В рвоте имеется примесь желчи, что связано с нарушением оттока желчи из-за закупорки протоков.
- Желтушность кожного покрова и слизистых, в том числе склер глаз.
- Снижение массы тела.
 Одно из проявлений панкреатита -желтушность кожного покрова и слизистых, в том числе склер глаз
Одно из проявлений панкреатита -желтушность кожного покрова и слизистых, в том числе склер глаз
Общая классификация заболевания
Принято различать первичный и вторичный хронический панкреатит. В случае первичной формы хронического панкреатита воспалительный процесс изначально развивается непосредственно в поджелудочной железе. Вторичный возникает на фоне других заболеваний органов ЖКТ.
По причине возникновения хронический панкреатит подразделяется на токсический, аутоиммунный и наследственный. Токсический хронический панкреатит развивается в результате злоупотребления алкоголем, курения, воздействия медикаментов и токсинов.
Достаточно редкой формой заболевания является аутоиммунный панкреатит, который характеризуется поражением не только поджелудочной железы, но и других органов. Это происходит в результате повышенной активности иммунитета, когда клетки организма страдают от действия собственной иммунной системы. Он также сопровождается болевым синдромом, желтухой, диспепсическими явлениями, нарушением функции поджелудочной железы, астеническим синдромом. В результате аутоиммунного панкреатита поражаются легкие, почки, печень, слюнные железы.
На заметку! Наследственная форма данного заболевания развивается в результате мутации соответствующих генов. У таких больных симптомы хронического панкреатита развиваются еще в детстве, и заболевание быстро прогрессирует.
Кроме того, у них значительно повышен риск развития аденокарциномы поджелудочной железы.
Клинические формы заболевания
Выделяют несколько клинических форм хронического панкреатита. Каждая из них имеет свою симптоматику и причины развития. Так, принято выделять следующие формы хронического панкреатита:
- обструктивный;
- кальцифицирующий;
- паренхиматозный;
- псевдомуторозный.
Обструктивный хронический панкреатит характеризуется длительным течением — от 6 месяцев. Такая форма заболевания вызвана закупоркой протока, через который сок поджелудочной железы проникает в двенадцатиперстную кишку.
Внимание! Причинами обструктивного панкреатита могут быть новообразования, возникшие непосредственно в этом органе, дуоденит, послеоперационные рубцы на поджелудочной железе, псевдокисты.
Его симптомы проявляются в повторно возникающих болях в области верхней части живота. Они усиливаются после приема пищи, особенно жирной и острой, а также при положении лежа на спине. Часто возникает отрыжка, вздутие, тошнота и рвота, жидкий стул. Кроме того, наблюдается желтизна кожи и слизистых. Это происходит вследствие повышения уровня билирубина в крови. В результате данного заболевания у больного может развиться сахарный диабет. Такая форма заболевания требует хирургического лечения.
 Обструктивный хронический панкреатит вызван закупоркой протока, через который сок поджелудочной железы проникает в двенадцатиперстную кишку
Обструктивный хронический панкреатит вызван закупоркой протока, через который сок поджелудочной железы проникает в двенадцатиперстную кишку
Кальцифицирующая форма характеризуется образованием кальциевых камней во всех отделах органа. Происходит это чаще всего по причине злоупотребления алкоголем. Кроме того, в протоках образуются кисты, происходит атрофия тканей. По форме течения она схожа с острым панкреатитом.
Паренхиматозная форма характеризуется нарушением секреторной функции поджелудочной железы. В этом случае не происходит поражения протоков железы, и в ней не образуются кальцификаты. Она отличается медленным течением и отсутствием явно выраженного болевого синдрома. Его клиническая картина часто бывает стерта, и поэтому возникают сложности в диагностике.
Псевдомуторозная форма хронического панкреатита развивается в результате длительного его течения (5-15 лет). Заболевание характеризуется увеличением органа, которое происходит за счет разрастания головки железы и значительного увеличения ее протоков. Нередко такая форма заболевания переходит в рак. Болезнь сопровождается опоясывающими болями, тошнотой, рвотой, нестабильностью стула, желтухой, потерей веса.
Степени тяжести и стадии развития заболевания
В зависимости от характера течения выделяют 3 степени тяжести хронического панкреатита: легкая, средняя и тяжелая. При легкой форме хронического панкреатита обострения заболевания случаются 1-2 раза в год, они непродолжительны. В основном такие обострения случаются в результате нарушения питания. При возникновении болевой синдром быстро купируется лекарственными препаратами. После обострения больной чувствует себя удовлетворительно. При легком течении заболевания функции поджелудочной железы обычно не нарушены, у больного отсутствует потеря массы тела.
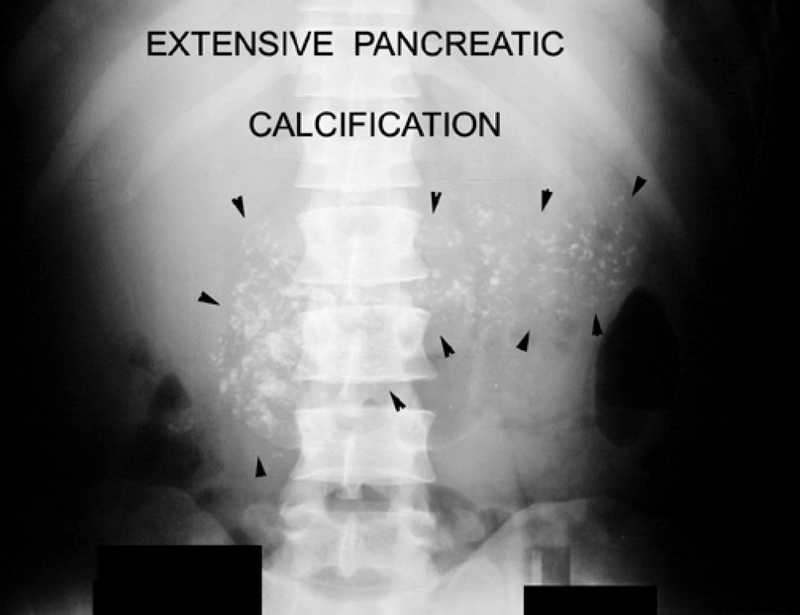 Кальцифицирующая форма характеризуется образованием кальциевых камней во всех отделах органа и наличием кист
Кальцифицирующая форма характеризуется образованием кальциевых камней во всех отделах органа и наличием кист
Средняя степень тяжести заболевания характеризуется следующими проявлениями:
- обострения случаются до 4 раз в год;
- продолжительный болевой синдром;
- умеренные нарушения функционирования поджелудочной железы;
- при проведении ультразвукового исследования выявляются признаки структурных изменений органа;
- отмечается умеренное снижение веса.
Тяжелая степень течения заболевания отличается длительными периодами обострения, с явно выраженным диспепсическим и болевым синдромом. Такие приступы обострения возникают довольно часто и сопровождаются тяжелой диареей и значительным снижением веса больного. Кроме того, отмечаются резкие нарушения в работе поджелудочной железы, в частности, ее внешнесекреторной функции.
Также специалисты выделяют стадии развития хронического панкреатита. Их 4. Первая стадия – перклиническая — отсутствуют клинические признаки заболевания, а само заболевание диагностируется случайным образом при проведении лабораторных и инструментальных методов обследования. На второй стадии начинают проявляться первые признаки, основной из которых — боль в животе опоясывающего характера. Диспепсические проявления могут отсутствовать. Эта стадия развития болезни может длиться от 5 до 10 лет. В течение этого времени чередуются периоды обострения и ремиссии.
Третья стадия характеризуется постоянным присутствием клинической симптоматики хронического панкреатита. Опоясывающая острая боль возникает и усиливается после приема пищи. Кроме того, на этой стадии проявляются признаки эндокринной и экзокринной панкреатической недостаточности.
Четвертая (запущенная) стадия характеризуется атрофией поджелудочной железы. Интенсивность болевого синдрома значительно снижается, отступают острые приступы. Но при этом проявляются стеаторея и значительное похудение, развивается сахарный диабет. На этой стадии заболевание может перейти в рак.
Источник
