Язва пилорического отдела желудка фото

- Читайте по теме:
Лечение язвы двенадцатиперстной кишки - Диета при язве желудка
Язва желудка – это хроническая патология, часто рецидивирующая, основным признаком которой является формирование язвенного дефекта в стенке желудка, проникающего в подслизистый слой. Протекает эта патология с чередованием периодов обострения и ремиссии.
В развитых странах частота встречаемости заболевания составляет примерно 10-15% среди населения, а это очень большие цифры. Также отмечается тенденция роста патологии среди женщин, хотя раньше считалось, что язва желудка – это преимущественно мужское заболевание. Страдают этой патологий в основном люди от 30 до 50 лет.
Почему и как развивается язва?
| Заражение Хеликобактер пилори (Helicobacter pylori) | Основная причина развития заболевания. Эта спиралевидная бактерия вызывает 45-75% всех случаев язвы желудка. Источником заражения является больной человек или бактерионоситель. Передаваться микроб может через:
|
| Вследствие приема медикаментов | Вторая по частоте причина появления патологии. К таким лекарствам относятся:
|
| Как осложнение различных хронических заболеваний |
|
| В результате острых заболеваний и состояний (так называемые «стрессовые язвы») |
|
| Социальные причины |
|
Какие бывают виды язвы желудка?
| По локализации выделяют: | По числу язвенных поражений: | По размеру дефекта: | По стадиям развития: |
|
|
|
|
Симптомы язвы желудка
Признаки патологии могут быть довольно разнообразны, зависят они от размеров и месторасположения дефекта, индивидуальной чувствительности к боли, фазы болезни (обострение или ремиссия), наличия осложнений, возраста больного и сопутствующей патологии.
Боль — основной признак при язве желудка. Болевой синдром имеет некоторые особенности:
- боль может быть ранней (в первые пару часов после еды, если дефект располагается в теле или кардии желудка), поздней (более двух часов, обычно при локализации в привратнике), тощаковой или голодной (беспокоят до приема пищи) и ночной (появляются обычно во второй половине ночи);
- боль может появляться и исчезать, в зависимости от активности воспалительного процесса;
- боль имеет тенденцию к весенне-осеннему обострению;
- по характеру она может быть острой, режущей, тянущей, колющей, тупой и так далее;
- боль проходит после приема антисекреторных медикаментов и антацидов;
- интенсивность ее различная, от легкого недомогания до нестерпимых ощущений;
- обычно испытывает боль в эпигастрии, левой половине грудной клетки, за грудиной, левой руке или в спине. Атипичной локализацией боли является правое подреберье, поясничная область, малый таз.
Следует помнить, что около 20% пациентов не имеют болевого синдрома. Обычно такое происходит в старческом возрасте, при сахарном диабете, приеме НПВС.
Другие признаки язвенной болезни:
- изжога – ощущение жжения в надчревной области. Причиной ее появления является попадание агрессивного кислого желудочного содержимого в просвет пищевода;
- тошнота и рвота – вызваны нарушением моторики желудка. Рвота возникает через пару часов после приема пищи и вызывает облегчение;
- отрыжка – внезапный непроизвольный заброс малого количества желудочного сока в полость рта. Характеризуется она кислым или горьким ощущением во рту. Возникает отрыжка из-за нарушения работы кардиального сфинктера.
- снижение аппетита – появляется из-за нарушения моторной функции ЖКТ либо человек осознанно отказывается от еды из-за боязни появления боли;
- запоры – задержка испражнений более 2х суток. Возникают из-за повышенной секреции соляной кислоты и задержки продуктов в желудке;
- чувство тяжести в животе, возникающее после еды;
- быстрое насыщение;
- ощущение вздутия живота.
Осложнения
Как и многие другие болезни, язва желудка может иметь осложнения, порой довольно опасные. К ним относятся: 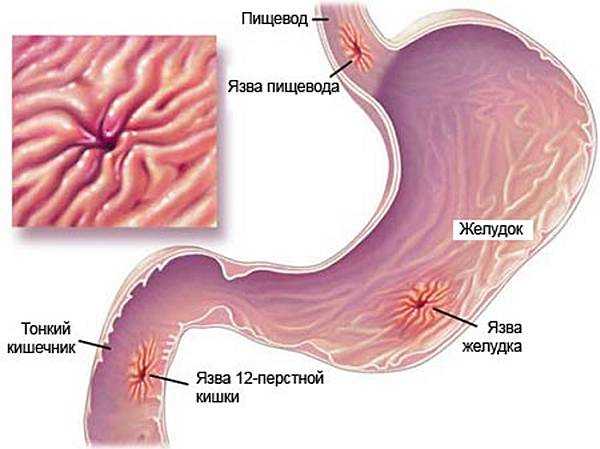
Пенетрация
Пенетрация – это разрушение стенки желудка, при этом дном язвы становится расположенный рядом орган. Обычно это поджелудочная железа. Соляная кислота и пепсин разрушают ее структуру, вызывая острый деструктивный панкреатит. Первыми симптомами пенетрации является резкая опоясывающая боль в животе, лихорадка и повышение в крови альфа-амилазы.
Перфорация
Перфорация – это разрушение стенки органа и попадание его содержимого в брюшную полость или забрюшинное пространство. Возникает в 7-8% случаев. Нарушение целостности стенки может спровоцировать поднятие тяжестей, тяжелый физический труд, употребление жирной и острой пищи, выпивка. Клиническая картина характеризуется всеми признаками разлитого перитонита (общая слабость, боль в животе на всем протяжении, интоксикация и другие).
Диагностировать перфорацию желудка помогает обзорная рентгенография брюшной полости в вертикальном положении! На ней можно увидеть дисковидное просветление (газ) под куполом диафрагмы.
Малигнизация
Малигнизация – это перерождение язвы в рак желудка. Встречается это осложнение нечасто, примерно у 2-3% больных. Примечательно то, что язвы двенадцатиперстной кишки никогда не трансформируются в злокачественную опухоль. При развитии рака пациенты начинают терять в весе, у них появляется отвращение к мясной пищи, аппетит снижен. Со временем появляются симптомы раковой интоксикации (лихорадка, тошнота, рвота), бледность кожных покровов. Человек может терять вес вплоть до кахексии (полное истощение организма).
Стеноз привратника
Стеноз привратника возникает, если язвенный дефект локализуется в пилорическом отделе. Привратник – это самая узкая часть желудка. Частые рецидивы приводят к рубцеванию слизистой и сужению пилорического отдела. Это приводит к нарушению прохождения пищи в кишечник и ее застой в желудке.
Выделяют 3 стадии стеноза привратника:
- компенсированная – у пациента появляется чувство тяжести и переполнения в надчревной области, частая отрыжка кислым, но общее состояние остается удовлетворительным;
- субкомпенсированная – больные жалуются, что даже небольшой прием пищи вызывает ощущение распирания и тяжести в животе. Рвота случается часто и приносит временное облегчение. Пациенты худеют, бояться кушать;
- декомпенсированная – общее состояние тяжелое или крайне тяжелое. Съеденная пища больше не проходит в кишечник из-за полного сужения привратника. Рвота обильная, многократная, случается сразу же после употребления продуктов. Больные обезвожены, у них наблюдается потеря массы тела, нарушение электролитного баланса и рН, мышечные судороги.
Кровотечение
Желудочно-кишечное кровотечение возникает из-за разрушения стенки сосуда на дне язвы (см. причины кровотечения из заднего прохода). Это осложнение довольно часто встречается (около 15% пациентов). Клинически оно проявляется рвотой «кофейной гущей», меленой и общими признаками кровопотери.
Рвота «кофейной гущей» получила свое название из-за того, что кровь, попадая в просвет желудка, вступает в химическую реакцию с соляной кислотой. И на вид она становится коричнево-черной с мелкими крупинками.
Мелена – это дегтеобразный или черный стул (см. причины кала черного цвета). Цвет кала обусловлен также взаимодействием крови с желудочным соком. Однако, следует помнить, что некоторые медикаменты (препараты железа, активированный уголь) и ягоды (ежевика, черника, черная смородина) могут окрашивать стул в черный цвет.
Общие признаки кровопотери включают в себя общую бледность, снижение артериального давления, тахикардию, одышку. Кожа покрывается липким потом. Если кровотечение не купировать, человек может потерять слишком много крови и умереть.
Как выявить заболевание?
Заподозрить язвенную болезнь врачу помогают жалобы больного и анамнез заболевания. Однако, чтоб точно диагностировать болезнь, терапевты назначают ряд специальных процедур.
Методы обнаружения язвы желудка:
- Общий анализ крови — Уменьшение количества эритроцитов и гемоглобина (анемия), повышение СОЭ
- Фиброэзофагогастродуоденоскопия (ФЭГДС) — С помощью специальной резиновой трубки с камерой (фиброгастроскопа) врач может собственными глазами увидеть состояние слизистой оболочки пищеварительного тракта. Также этот метод позволяет провести биопсию стенки органа, то есть отщипнуть от нее небольшой кусочек.
- Рентгенография желудка с контрастом — Методика в настоящее время несколько устарела. Суть ее заключается в следующем: больной выпивает контрастную бариевую смесь. Затем врач-рентгенолог проводит ряд снимков, которые показывают, как продвигается контраст по слизистой. Картина язвенного дефекта обычно описывается как «симптом ниши».
- рН-метрия и суточное мониторирование рН желудочного сока — Это инвазивная и болезненная методика, позволяющая оценить, насколько агрессивен желудочный сок по отношению к слизистой оболочки.
Способы выявления хеликобактера:
- Серологический — Выявление антител в крови к H.pylori
- Радионуклидный уреазный дыхательный тест — Основан на выделении микробом мочевины, которые выходит с воздухом. Методика является безопасной, для обнаружения хеликобактера необходимо лишь подышать в специальный контейнер.
- Каловый тест — Обнаружение антигена хеликобактера в стуле, используется для определения эффективности лечения
- Быстрый уреазный тест — Проводится после фиброгастроскопии. Полученный кусочек слизистой тестируют особым индикатором, который выявляет H.pylori
Лечение язвы желудка
Терапия этой болезни является многокомпонентной. Обязательным является эрадикация (уничтожение) Хеликобактер пилори, уменьшение кислотности желудочного сока, устранение неприятным симптомов (изжога, тошнота) и предотвращение осложнений.
Терапия антибиотиками
Когда была доказана связь язвенной болезни Хеликобактер пилорис, лечение не обходится без подключения антибиотиков. Ранее считалось, что лечение должно длиться до полного исчезновения микроба, что подтверждалось:
- анализом крови на антитела
- посевом
- уреазным тестом при ФГДС
Затем выяснилось, что вызывают заболевание не все виды Хеликобактера, и полного их уничтожения добиться невозможно, поскольку при гибели их в 12-перстной кишке и желудке, он перемещается ниже в кишечник, приводя к воспалению и сильному дисбактериозу. Также возможно повторное заражение при пользовании общей посудой и во время процедуры ФГДС, которые следует выполнять только по строгим показаниям.
На сегодняшний день целесообразно проводить 1 или 2 курса терапии антибиотиками, если после первого курса бактерия не погибла, выбирается другая схема лечения, используются следующие препараты:
- Макролиды (Кларитромицин)
- Полусинтетические пенициллины (Амоксициллин)
- Тетрациклином
- Производные нитроимидазола (Метронидазол) при доказанном инфицировании Хеликобактером
Антисекреторные препараты
- Антациды — Алмагель, маалокс, сукральфат, кеаль. Они обволакивают слизистую оболочку, также нейтрализуют соляную кислоту и обладают противовоспалительным действием.
- Блокаторы Н2-гистаминовых рецепторов — Ранитидин, ринит, фамотидин, квамател. Блокаторы гистаминовых рецепторов препятствуют действию гистамина, взаимодействует с париетальными клетками слизистой и усиливает выделение желудочного сока. Но их практически перестали использовать, поскольку они вызывают синдром отмены (когда после прекращения терапии симптомы возвращаются).
- Блокаторы протонной помпы — Омепразол, омез, пантопразол, рабепразол, эзомепразол, лансопразол, контролок, рабелок, нексиум (см. более полный список язва 12 -перстной кишки). Блокируют Н+/К+-АТФазу или протонный насос, тем самым препятствуя образованию соляной кислоты.
- Синтетические аналоги простагландина Е1 Мизопростол, сайтотек. Угнетают секрецию соляной кислоты, увеличивает образование слизи и бикарбонатов.
- Селективные блокаторы М-холинорецепторов (пиренципин, гастроцепин) снижают выработку соляной кислоты и пепсина. Применяются как вспомогательная терапия при выраженных болях, среди побочных эффектов сухость во рту и сердцебиение.
Средства, повышающие защиту слизистой оболочки
- Сукральфат (вентер) — создает защитное покрытие на дне язвы
- Натрия карбеноксолон (биогастрон, вентроксол, кавед-с) помогает ускорить восстановление слизистой оболочки.
- Коллоидный субцинат висмута — Де-нол. Образует пептидновисмутовую пленку, которая выстилает стенку желудка. Помимо этого ион висмута оказывает бактерицидное действие по отношению к хеликобактеру.
- Простогландины синтетические (энпростил) стимулируют восстановление клеток и слизеобразование.
Прочие препараты
- Успокоительные средства (Тенотен, валериана), антидепрессанты (амитриптилин). транквилизаторы (седуксен, элениум, тазепам).
- Прокинетики — Домперидон, мотилиум, метоклопрамид, церукал, итоприд, праймер. Улучшают моторику пищеварительного тракта, способствую прохождению пищи в кишечник.
- Спазмолитики — Мебеверин (дюспаталин), дротаверин, но-шпа. Устраняют спазм мышечных клеток стенки желудка, уменьшают болевой синдром.
- Пробиотики — Энтерожермина, бифиформ, линекс (см. список пробиотиков). Назначаются при антибиотикотерапии.
Курс лечения язвы желудка 2-6 недель в зависимости от общего состояния и размеров дефекта.
Схемы лечения
Уничтожение H.pylori способствует лучшему рубцеванию язвенного дефекта. Это первый шаг лечения язвенной болезни. Существует две основных схемы антибактериальной терапии. Назначаются они пошагово, то есть лекарства первой линии не сработали, тогда пробуют вторую схему.
1я линия эрадикации (в течение недели):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Полусинтетические пенициллины (Амоксициллин) по 1000 мг дважды в день или производные нитроимидазола (Метронидазол) по 500 мг также дважды в день.
- Макродиды (Кларитромицин) по 500 мг дважды в сутки.
В случае неудачи предлагается 2я линия эрадикации (1 неделя):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Производные нитроимидазола (Метронидазол) по 500 мг также трижды в день.
- Висмута субцитрат (Де-нол) по 120 мг 4 раза в сутки.
- Тетрациклины (Тетрациклин) по 0,5г 4 раза в день.
В настоящее время врачи разрабатывают новые методы лечение патологии. Уже проходит тестирование вакцина против хеликобактера. Для лучшего заживления дефекта слизистой оболочки используют цитокиновые препараты, трефоилевые пептиды и факторы роста.
Подробно см. Диета при язве желудка, меню, продукты.
Питание больных
К пище выдвигаются два основных требования: она должна быть полноценной и щадить слизистую оболочку от химического и физического повреждения. Рекомендуется кушать 5-6 раз в сутки, небольшими порциями. Блюда должны быть мелко измельченными или жидкие, не горячие и не холодные, в вареном или пареном виде (см. подробную статью о питании — что можно есть при язве и гастрите).
Что можно есть? | Что нужно категорически исключить? |
|
|
Лечение народными средствами
Изжогу помогут снять свежее молоко, сода, отвар из корня аира, все виды орехов, порошок гороха и сок моркови (см. лекарства от изжоги). Для нейтрализации соляной кислоты, содержащейся в желудочном соке, используют свежий картофельный сок. Для этого необходимо натереть корнеплод на терке и процедить полученную массу через марлю. Принимают картофельный сок по пол стакана за час до завтрака в течение недели.
Способствуют выздоровлению и лечение травами. Лекари рекомендуют настои кипрея, тысячелистника, сушеницы болотной, листьев земляники и яблони, семян льна, почек осины, березового гриба чаги.
Целебными свойствами обладает также особый травяной сбор, в который входят корневище девясила, цветки ромашки, тысячелистник, чистотел, сушеница болотная, семя льна, корень солодки, плоды шиповника. Все травы нужно хорошо промыть, просушить и залить кипятком. Принимать желательно по столовой ложке за 10 минут до приема пищи. Положительный результат не заставит себя ждать.
Источник
Язва желудка – хроническое рецидивирующее заболевание, протекающее с образованием язв слизистой оболочки желудка. Характерная особенность язвенной болезни – чередование периодов обострения и ремиссии, обострения обычно происходят весной и осенью. В зависимости от локализации поражения выделяют несколько форм заболевания. При обнаружении изъязвлений в нижних отделах желудка диагностируется язва препилорического отдела желудка или язва привратника.
Язвенная болезнь (ЯБЖ) развивается при нарушениях эндокринной регуляции процессов пищеварения и ослаблении местного иммунитета. По состоянию на сегодняшний день известно около 40 факторов, так или иначе, провоцирующих развитие язвы желудка. Условно их разделяют на две группы: вызывающие болезнь и способствующие ее развитию.

Причины развития язвенной болезни
Еще сравнительно недавно ключевым фактором риска развития этой патологии считалось неправильное питание. Согласно современным данным чаще всего язвенная болезнь связана с жизнедеятельностью бактерий. Чаще всего ЯБЖ провоцируют:
- Наследственная предрасположенность.
- Инфицирование Helicobacter pylori. Присутствие этого вида бактерий не всегда приводит к развитию заболевания, микроорганизмы могут обитать в пищеварительном тракте неопределенно долго, не нанося никакого вреда.
- Ослабленная иммунная защита, нестабильная кислотность желудочного сока. Способствуют развитию язв хеликобактерного происхождения.
- Бесконтрольное применение нестероидных противовоспалительных лекарственных средств.
- Злоупотребление алкоголем, крепкими кофеинсодержащими напитками, употребление табака.
- Повышенная тревожность, хронический стресс, нервно-эмоциональные перегрузки – так называемая стрессовая язва.
- Шоковые состояния любого генеза (шоковая язва).
- Нарушение принципов здорового питания, употребление блюд, раздражающих слизистую оболочку желудка химически, термически или механически.
- Хронические заболевания ЖКТ: гастрит, гастродуоденит.
- Разные формы печеночной и почечной недостаточности.
Как правило, в анамнезе пациента обнаруживается комплексное действие нескольких провоцирующих факторов. Например, состояния депрессии или стресса угнетают иммунитет, потребление сигарет и алкоголя часто возрастает по сравнению с обычным.
Симптомы язвенной болезни
Основной симптом ЯБЖ – боль в периоды обострения с выраженной суточной и сезонной периодичностью. Обычно она связана с приемом пищи, а также с ее количеством и качеством сопровождается тошнотой и рвотой, после которой наступает временное облегчение.
Различают боли ночные, боли натощак, голодные, ранние и поздние. После еды, приема антацидных средств, спазмолитиков или прогревания боль затихает.
При локализации язвенных дефектов в пилорическом канале боли особенно интенсивны, могут иррадиировать в спину, правое подреберье, или за грудину.
Язвенная болезнь сопровождается отрыжками, тошнотой, рвотой, изжогами. После еды независимо от ее количества возможно чувство тяжести в желудке. Для некоторых форм заболевания характерно повышенное газообразование, приступы интенсивного слюноотделения.
У пациентов, страдающих от сильных болей, развивается страх перед приемом пищи, происходит угнетение аппетита, особенно во второй половине дня.
Крайне редко встречается так называемая немая язва, развивающаяся бессимптомно. Обнаруживается случайно, при внезапном проявлении симптомов, характерных для осложнений ЯБЖ либо при обследовании по другим поводам.
Особенности течения язвы антрального отдела
Препилорическая язва встречается примерно у 16% пациентов с диагностированной язвенной болезнью. Эта форма патологии развивается преимущественно у молодых людей.
Клиническая картина напоминает проявления язвенной болезни двенадцатиперстной кишки. Пациенты жалуются на ночные и голодные боли, исчезающие вскоре после приема пищи. Спустя 1–1,5 часа, после эвакуации содержимого желудка в тонкий кишечник боль возобновляется. Это проявление болевого синдрома известно как поздние боли.
Поражения антрального отдела сопровождаются постоянными изжогами, в периоды обострения часто случается рвота кислым. Кислотность желудочного сока повышена. Среди наиболее вероятных осложнений – желудочное кровотечение, которое наблюдается примерно в каждом пятом случае.
При подозрении на язву антрального отдела обязательно проводится дифференциальная диагностика для исключения онкологических процессов, особенно в пожилом возрасте.
Локализация и ранние симптомы первично — антральной формы рака желудка напоминают таковые ЯБЖ.
Клинические проявления язвы пилорического канала
Язва пилорического канала обнаруживается примерно в 8% случаев язвенных болезней, ей свойственно упорное течение. Лечить обострение язвы пилорического отдела желудка приходится в среднем дольше по сравнению с другими формами ЯБЖ.
Боли при этой форме патологии имеют приступообразный характер, приступы длятся до 40 минут. Кроме характерных для поражений нижних отделов желудка ночных, голодных и поздних болей у некоторых пациентов наблюдаются боли, никаким образом не связанные с приемом пищи. Это могут быть:
- умеренные боли;
- многократно повторяющиеся приступы;
- медленно усиливающиеся и также медленно затухающие боли.
После еды в области желудка возникают ощущения переполненности и распирания.
Течение болезни сопровождается приступами усиленного слюноотделения, изжогами, отрыжкой и рвотой кислым на фоне боли. После рвоты боль может на время затихать.
Густая сеть сосудов пилорического канала предопределяет высокий риск возникновения кровотечения. При многолетнем течении язвенной болезни часто возникает стеноз привратника желудка. Среди частых осложнений этой формы болезни – перфорация (прободение) язвы и пенетрация в поджелудочную железу.
Под пенетрацией подразумевается распространение очага поражения на ткани расположенного поблизости органа. При этом к симптомам язвенной болезни проявляются признаки панкреатита. Изредка язва желудка перерождается в злокачественную опухоль.
Диагностика
Исходя из анамнеза и жалоб пациента, врач может предположить язвенную болезнь и предположить наиболее вероятную локализацию язвенного дефекта. Осмотр пациента малоинформативен для точного установления диагноза, поэтому дополнительно назначают лабораторное и инструментальное обследование.
В обязательном порядке проводят анализы крови, мочи и кала на наличие скрытой крови. При язвенной болезни показатели крови меняются: повышается СОЭ и выявляется пониженное содержание гемоглобина.
Для подтверждения хеликобактерной природы заболевания пациенту назначают специальные тесты.
Локализацию язвы можно определить рентгенографически. Перед обследованием пациент принимает внутрь взвесь рентгеноконтрастного вещества – сульфата бария. Этот метод уже считается устаревшим и вытесняется более информативным и безопасным УЗИ.
Один из наиболее информативных методов исследования – фиброэзофагогастродуоденоскопия (ФЭГДС). В пищеварительный тракт вводится трубка-зонд с миниатюрной камерой и врач может увидеть состояние всей внутренней поверхности желудка. При подозрении на возможное злокачественное перерождение язвы осмотр с помощью фиброгастроскопа дополняют взятием биопсии для дальнейшего гистологического исследования.
В некоторых случаях требуется провести компьютерную томографию органов брюшной полости в целом.
В зависимости от особенностей течения заболевания для определения кислотности желудочного сока пациенту может быть назначена рН-метрия и/или суточное мониторирование рН.
Лечение язвенной болезни
Тактика консервативного лечения язвы желудка направлена на уничтожение Helicobacter pylori, восстановление нормальной кислотности желудочного сока, устранение диспептических симптомов и предотвращение возможных осложнений.
Противохеликобактерная терапия представляет собой 1–2 курса лечения антибиотиками пенициллинового или тетрациклинового ряда. В курс лечения включают антацидные препараты, а также средства, угнетающие выработку соляной кислоты. Дополнительно рекомендуется применение:
- обволакивающих средств, успокаивающих раздраженную слизистую оболочку: прокинетиков, улучшающих моторику желудочно-кишечного тракта;
- спазмолитиков, устраняющих боли спастического происхождения;
- пробиотиков для восстановления нормальной микрофлоры.
Для устранения возможного влияния стрессов пациенту назначают успокоительные средства. В зависимости от показаний это могут быть седативные препараты, транквилизаторы или антидепрессанты.
Медикаментозное лечение длится от 2 недель до полутора месяцев в зависимости от происхождения и степени тяжести и размеров язвы.
В период обострения рекомендуется соблюдение щадящей диеты. Ее польза в периоды ремиссии подвергается сомнению. Из рациона рекомендуется исключить копчености, алкоголь, кофе, острую и жареную пищу.
Источник
