Язва желудка и кишки

Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Принципы терапии язвенной болезни:
- одинаковый подход к лечению язв желудка и двенадцатиперстной кишки;
- обязательное проведение базисной терапии, снижающей кислотность;
- выбор снижающего кислотность препарата, поддерживающего внутрижелудочную кислотность >3 около 18 часов в сутки;
- назначение снижающего кислотность препарата в строго определенной дозе;
- эндоскопический контроль с 2-недельным интервалом;
- длительность терапии в зависимости от сроков заживления язвы;
- антихеликобактерная терапия по показаниям;
- обязательный контроль эффективности терапии через 4–6 недель;
- повторные курсы терапии при ее неэффективности;
- поддерживающая противорецидивная терапия.
Протокол лечения язвенной болезни предполагает прежде всего проведение базисной терапии, целью которой является устранение болевого синдрома и пищеварительных расстройств, а также достижение рубцевания язвенного дефекта в максимально короткие сроки.
Медикаментозное лечение предусматривает назначение препарата, снижающего кислотность желудочного сока, в строго определенной дозе. Продолжительность лечения зависит от результатов эндоскопического контроля, который проводится с двухнедельным интервалом (т. е. через 4, 6, 8 недель).
У каждого больного язвой желудка или 12-перстной кишки, у которого в слизистой оболочке желудка обнаруживается Н. Рylori, тем или иным методом (быстрым уреазным тестом, морфологическим методом, с помощью определения ДНК методом полимеразной цепной реакции и т. д.), проводится противомикробная терапия. Эта терапия включает в себя комбинацию нескольких противомикробных средств.
Эрадикационная терапия 2 линии
- Блокаторы протонного насоса 2 раза в день;
- Коллоидный субцитрат висмута 120 мг х 4 раза;
- Тетрациклин 500 мг х 4 раза;
- Метронидазол 250 мг х 4 раза;
- Длительность лечения 7 дней.
В качестве альтернативной схемы предлагалась комбинация пилорида (ранитидин) в дозе 400 мг 2 раза в день с одним из антибиотиков – кларитромицином (по 250 мг 4 раза или 500 мг 2 раза в день) или амоксициллином (в дозе 500 мг 4 раза в день).
Протокол эрадикационной терапии предполагает обязательный контроль ее эффективности, который проводится через 4–6 недель после ее окончания (в этот период больной не принимает противомикробных препаратов) с использованием дыхательного теста или полимеразной цепной реакции. При сохранении Н. Рylori в слизистой оболочке желудка проводится повторный курс эрадикационной терапии с применением терапии 2-й линии с последующем контролем ее эффективности также через 4–6 недель.
Неэффективность консервативного лечения больных язвой желудка или 12-перстной кишки может проявляться в двух вариантах: часторецидивирующем течении язвенной болезни (т. е. с частотой обострения 2 раза в год и выше) и формировании рефрактерных гастродуоденальных язв (язв, не рубцующихся в течение 12 недель непрерывного лечения).
Факторами, определяющими часторецидивирующее течение язвенной болезни, являются:
- обсемененность слизистой оболочки желудка Н. Рylori;
- прием нестероидных противовоспалительных средств (диклофенак, ортофен, ибупрофен и др.);
- наличие в прошлом язвенных кровотечений и перфорации язвы;
- низкий «комплайенс», т.е. отсутствие готовности больного к сотрудничеству с врачом, проявляющееся в отказе больных прекратить курение и употребление алкоголя, нерегулярном приеме лекарственных препаратов.
Источник
Но, прежде чем начать, ставим лайки и подписываемся на канал. Спасибо!
Что такое язвенная болезнь желудка и двенадцатиперстной кишки лечение, симптомы и причины патологии? Этим вопросом задаются многие, кто сталкивается с проявлениями заболевания или же слышат от врача этот диагноз. Заболевание является опасным, поэтому при первых тревожных сигналах организма следует обратиться к врачу.
Что это такое?
Язвенная болезнь (ЯБ) 12 перстной кишки (дуоденальная язва) и желудка – заболевание ЖКТ хронического течения, которая характеризуется формированием стойкого дефекта на слизистой органа с вовлечением всех тканей, в том числе и мышечных.
Как правило, болезнь проявляет себя ноющей болью в области эпигастрия, сильного чувства голода на фоне незначительной тошноты утром после пробуждения. Однако, многие пациенты не обращают внимания на подобные сигналы организма и обращаются за врачебной помощью уже на поздних стадиях развития болезни, что усложняет лечение.
Заболеванию подвержены лица любого возраста и пола, но чаще всего встречается у взрослых мужчин в возрасте 30-45 лет (женщины болеют значительно реже).
Язва желудка – болезнь рецидивирующая, то есть без профилактических мероприятий после лечения, зарубцевавшаяся ткань может вновь быть поражена.
Причины возникновения
Среди причин изъязвления слизистой желудка и двенадцатиперстной кишки выделяют следующие:
- инфицирование бактерией Хеликобактер пилори, которая стимулирует выброс гастрина и выделяет цитокины – вещества, повреждающие клетки слизистой.
- злоупотребление алкоголем и табакокурение;
- воздействие на слизистую различными кислотами (химический ожог);
- термический ожог;
- использование некоторых лекарственных препаратов (нестероидных противовоспалительных);
- стрессы и эмоциональные потрясения, при которых наблюдается усиленное выделение желудочного сока, разъедающего стенки желудка;
- генетическая наследственность;
- нерациональное питание, а именно чрезмерное употребление жирных и острых продуктов, пренебрежение режимом питания (отсутствие завтрака), переедание или длительное недоедание.
Спровоцировать развитие язвы также может гастрит.
Язва: симптомы
Основным симптомом язвы желудка является так называемая “голодная боль”. Человек испытывает болезненные ощущения в животе, преимущественно в эпигастриальной области, через 30-60 минут после приема пищи. Болевой синдром проявляется и по ночам, от чего пациент вынужден принимать пищу в ночное время, нарушая тем самым режим питания и, как следствие, усугубляя проблему.
К другим проявлениям заболевания относят:
- тошноту;
- тяжесть в желудке после еды;
- ощущение распирания в животе;
- ощущение переполненности в желудке даже при употреблении небольшого количества еды;
- рвота, иногда с примесью крови;
- расстройство аппетита;
- резкое снижение массы тела;
- диарею (понос);
- запор;
- изжогу.
Важно: кроме боли, другие симптоми могут длительное время не проявляться
Как диагностируют язву
Важно: диагностировать и определить тактику лечения патологии может только врач!
Диагностика язвенной болезни включает в себя ряд исследований:
- ЭФГДС – гастроскопическое исследование органов желудочно-кишечного тракта с помощью специального оборудования. Данный метод позволяет оценить состояние слизистой пищеварительных органов, определить локализацию язвы, ее размер и глубину.
- Бактериальный посев, позволяющий выявить наличие патогенного микроорганизма Хеликобактер пилори.
- Рентгенография с контрастом – позволяет определить размер и форму органов, выявить дефекты на слизистых.
- рН-метрия – исследование, направленное на определение состояния кислотообразующей функции.
- Клинический анализ крови, в ходе которого выявляется анемия (характерный признак при тяжелой форме патологии), снижение концентрации в крови эритроцитов и повышенную СОЭ.
- Исследование кала на наличие крови – выявляет скрытые кровотечения.
Лечение
Прежде чем лечить язву необходимо обратиться за консультацией врача. Тактика и курс лечения язвенной болезни определяется специалистом, исходя из симптоматики патологии, длительностью течения и рядом других факторов. Если открылась язва в желудке или 12перстной кишке должна быть комбинированной и включать в себя:
- использование медикаментов;
- диетическое питание;
- физиотерапевтические методы.
Лечат открытую язву также средствами народной медицины, но только по разрешению лечащего врача.
Лечение язвы медикаментами
В лечении болезни используют лекарственные препараты различных групп.
- Антисекреторные – лекарственные препараты, оказывающие угнетающее воздействие на секреторные функции желудка. Угнетение секреции способствует снижению агрессивного воздействия на стенки органов желудочным соском. В данную группу препаратов включены ингибиторы протонной помпы, холинолитики и блокаторы Н2-гистаминных рецепторов.
- Висмутосодержащие средства, угнетающие жизнедеятельность патогенной микрофлоры, в том числе бактерии Хеликобактер пилори. Также препараты с висмутом способствуют созданию на слизистых пленки, которая защищает ее от влияния агрессивных воздействий желудочного сока.
- Антибиотики, которые угнетают жизнедеятельность бактерий.
- Прокинетики, улучшающие моторные функции ДПК и снижающие признаки диспепсических расстройств.
- Антацидные средства, нейтрализующие агрессивное влияние соляной кислоты на слизистую и обладающие вяжущим и адсорбирующим воздействием. Антациды следует принимать для симптоматического лечения язвенной болезни.
- Гастропротекторные средства, применение которых направлено на создание защитного слоя на слизистой от ферментного воздействия.
- Анальгетики и спазмолитики, устраняющие болевой синдром.
- Витаминные препараты.
Немедикаментозное лечение язвы
Диета при язве желудка и двенадцатиперстной кишки
При лечении язвенной болезни пациентам рекомендовано придерживаться щадящего диетического питания.
Диета направлена на устранение механического, термического и химического раздражения слизистой. Рекомендовано 5-6 кратное суточное питание маленькими порциями. Температура пищи составляет 35-370С.
Разрешено употребление:
- овощных пюре (из отварных овощей);
- слизистые супы и киши;
- нежирный мясной/рыбный бульон;
- макаронные изделия;
- рис, греча;
- блюда из рыбного и мясного фарша, приготовленные на пару;
- арбуза, бананов.
Запрещено употребление:
- жареных блюд;
- острых продуктов, специй;
- жирных бульонов на основе мяса/рыбы;
- консервированных и маринованных продуктов;
- дрожжевого теста;
- газированных напитков, черного чая, кофе;
- овощей и фруктов с высоким содержанием клетчатки;
- цельного молока.
Кроме того, не рекомендуется использовать жевательную резинку, так как ее жевание вызывает усиление желудочной секреции.
Лечение методами народной медицины
Важно: лечение язвенной болезни желудка и ДК народными средствами должно обязательно сочетаться с медикаментозной терапией и быть обговорено с лечащим врачом.
- Лекарство из корня аира болотного
1 ст. л. измельченного сухого сырья залить 500 мл холодной воды, довести до кипения и варить на слабом огне 10 минут. Принимать ежедневно по 150 мл каждые 8 часов.
- Отвар из цветков акации
Свежие или сухие цветки (1 ст. л.) залить 500 мл кипятка и настаивать на водяной бане 5-7 минут. Процедить и пить по 20 мл 2-4 раза в сутки.
- Отвар из горца птичьего (спорыша)
3 ст. л. сухой травы залить 250 мл кипятка и томить на водяной бане 10-15 минут. Товар процедить и принимать по 50-10 мл за 20-30 минут до приема пищи.
Физиотерапия
Физиолечение направлено на усиление эффекта медикаментозной терапии. При обострении болезни лечащим врачом могут быть рекомендованы следующие методы:
- микроволновая терапия, электрофорез, ультразвук – способствуют угнетению секреторных функций желудка, снижают интенсивность болевого синдрома;
- амплипульстерапия – воздействие синусоидальными модулированными токами, которые способствуют снижению воспаления, обезболиванию, улучшению кровообращения в пищеварительной системе;
- тепло терапия – использование согревающих компрессов, которые помогают снизить болезненность и улучшают кровообращение в слизистых.
Лечебная гимнастика
Занятия ЛФК позволяют нормализовать двигательные и секреторные функции 12-пёрстной кишки, улучшить кровообращение. Кроме того, гимнастика способствует профилактике застоя содержимого ЖКТ.
Важно: когда обостряется ядп гимнастику проводить не следует
Оперативное лечение язвы
Оперативное вмешательство проводится в крайних случаях. Хирургическое лечение назначают при отсутствии эффекта от консервативной терапии.
Обязательное оперативное вмешательство проводится при желудочном кровотечении и прободении язвы. В ходе операции хирург удаляет пораженный участок желудка или отдела тонкого кишечника.
Интересно: при язвенной болезни, вызванной Хеликобактер пилори, оперативное лечение не приносит положительного результата. Оставшиеся в организме бактерии продолжают паразитировать стенки слизистой, приводя к образованию дефектов на других ее участках.
Видео – Язвенная болезнь желудка и 12 перстной кишки
Чем опасна язва?
При отсутствии лечения язвы луковицы 12-перстной кишки, она может пройти сама, однако это вовсе не означает, что заболевание отступило. Одним из осложнений нелеченой язвы считается рубцовая деформация, при которой наблюдается видоизменение и нарушение функций органа.
Не своевременное лечение или пренебрежение советами лечащего врача могут привести к развитию очень опасных осложнений.
- Кровотечение из желудка
Может открыться при разрыве сосудов в области язвенного образования. При этом больной ощущает усиление болевого синдрома, начинается кровавая рвота, каловые массы приобретают черный цвет (дегтеобразный стул), резко снижается кровяное давление.
- Пенетрация язвы
Разрастание язвы на близлежащие органы. Чаще всего при пенетрации наблюдается поражение желчного пузыря, печени и поджелудочной железы. Изъявление этих органов приводят к развитию других патологий.
- Прободение (перфорация) язвы
Наиболее страшное осложнение, при котором образуется сквозной дефект на слизистой и приводит к вытеканию содержимого ДПК и желудка в брюшину, вследствие чего стремительно развивается перитонит. Основным признаком перфорации язвы является появление острой боли в животе, резкое ухудшение самочувствия человека. При отсутствии экстренной помощи прободная язва приводит к гибели пациента.
Профилактика язвы желудка и 12 перстной кишки
Профилактика развития язвы включает:
- соблюдение норм гигиены;
- правильное питание;
- снижение стресса и психоэмоциональных нагрузок;
- отказ от вредных привычек.
Соблюдение всех правила профилактики язвенной болезни позволяет предотвратить не только развитие болезни, но и ее рецидивы. Важно помнить, что при первых проявлениях болезни необходимо обратиться к врачу. Чем раньше начнется комплексное лечение, тем больше шансов на полное выздоровление.
Источник
Язва кишечника – это глубокий дефект слизистой оболочки тонкой или толстой кишки, который может достигать подслизистой основы или мышечного пласта. Чаще всего встречается язвенная болезнь 12-перстной кишки на фоне хеликобактерной инфекции. Язвенное поражение тонкой или толстой кишки также может быть следствием хронического воспаления – колита или характерным признаком таких патологий как болезнь Крона и НЯК (неспецифический язвенный колит).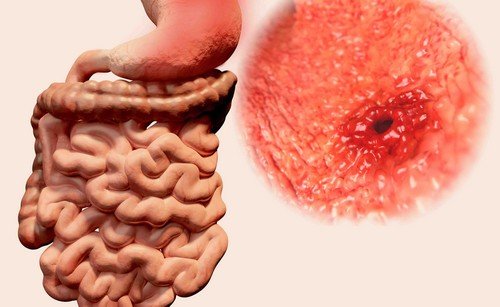
Симптомы
Перечисленные заболевания имеют специфические симптомы со стороны пораженного кишечника и организма в целом. Наибольшей выраженности они достигают в периоды обострений, что нарушает качество жизни человека. Язвенная болезнь 12-перстной кишки, неспецифический язвенный колит и болезнь Крона характеризуются хроническим течением с рецидивами в результате воздействия провоцирующих факторов.
Кишечные проявления
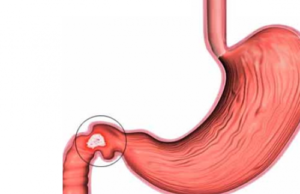
Характерные признаки обострения болезни:
- периодическая или постоянная острая боль в подложечной области живота;
- тошнота, нередко приводящая к рвоте;
- усиление болевого синдрома натощак, в ночное время;
- частая отрыжка с тухлым запахом;
- метеоризм;
- ухудшение аппетита.
Интенсивность болей зависит от длительности процесса, количества язв и болевого порога человека. Определенную роль играет и характер питания.
Болезнь Крона – системная патология, при которой происходит сегментарное поражение чаще всего тонкой кишки с образованием на ней эрозий, язв различной величины и стенозов.
Симптомы болезни:
-
 режущие или ноющие боли в районе живота, которые не имеют четкой локализации;
режущие или ноющие боли в районе живота, которые не имеют четкой локализации; - метеоризм после приема пищи;
- жидкий стул до 4-10 раз в сутки;
- появление в кале примесей крови.
Выраженность описанных признаков зависит от степени активности воспалительного процесса в желудочно-кишечном тракте. Тяжелее всего протекает болезнь при сочетанном поражении желудка, тонкой и толстой кишки.
При неспецифическом язвенном колите определяется хроническое воспаление кишечника, в котором со временем появляются язвы, микроабсцессы и полипозные разрастания. Локальные признаки колита:
- стул с патологическими примесями (кровь, слизь и иногда гной);
- диарея до 5-12 раз в сутки;
- режущие боли в нижних отделах живота;
- постоянный метеоризм.

Обычно заболевание протекает тяжело с яркой клинической картиной. НЯК чаще встречается у мужчин в возрасте от 20 до 60 лет.
Внекишечные проявления
Помимо локальных симптомов со стороны кишечника язвы могут сопровождаться патологическими изменениями кожи, глаз, суставов.
Для язвы 12-перстной кишки характерно:
- «заеды» в углах рта, или ангулярный стоматит;
- десквамативный глоссит (глубокие складки на языке, его покраснение);
- повышенная ломкость волос, ногтей.
При НЯК или болезни Крона внекишечные симптомы носят системный и более тяжелый характер:
-
 повышение температуры тела, озноб;
повышение температуры тела, озноб; - общая слабость, плохой аппетит;
- прогрессирующее снижение веса;
- воспаление оболочек глаза (конъюнктивит, увеит, иридоциклит);
- мышечные, суставные боли;
- кожные высыпания различного характера (кольцевидная эритема и т.д.);
- поражение мелких сосудов (васкулиты).
Причины и факторы риска
Язва кишечника считается многофакторным заболеванием, в возникновении которого может участвовать инфекционный процесс, генетическая предрасположенность или аутоиммунное воспаление.
Основные причины заболеваний:
-
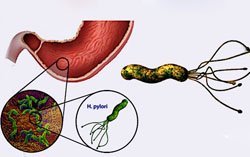 Инфекции. Активный хеликобактериоз в ЖКТ, перенесенные тяжелые кишечные инфекции.
Инфекции. Активный хеликобактериоз в ЖКТ, перенесенные тяжелые кишечные инфекции. - Аутоиммунный процесс. Данная теория сконцентрирована на том, что в организме человека вырабатываются антитела против нормальных клеток собственного кишечника.
- Хроническое воспаление. Преобладание в человеческом организме провоспалительных факторов (интерлейкины, фактор некроза опухолей) может запустить процессы язвообразования.
- Генетическая предрасположенность. У лиц, чьи родственники страдают от язв кишечника, вероятность заболеть значительно выше, чем у людей с неотягощенной наследственностью.
- Медикаменты. Длительный прием некоторых ЛП (кортикоидные гормоны, аминогликозиды, НПВП) может привести к подобным изменениям со стороны кишечника.
Иногда в развитии патологии участвует не один, а целая совокупность факторов.
Диагностика
Диагностикой патологии может заниматься терапевт, гастроэнтеролог или хирург.
Сбор данных и осмотр
 На первых этапах важен опрос пациента, в ходе которого врач узнает жалобы, их характер, длительность и частоту. В обязательном порядке устанавливается начало болезни, выясняется наследственный анамнез, план предыдущего лечения.
На первых этапах важен опрос пациента, в ходе которого врач узнает жалобы, их характер, длительность и частоту. В обязательном порядке устанавливается начало болезни, выясняется наследственный анамнез, план предыдущего лечения.
Детальный осмотр поможет доктору обнаружить воспалительное поражение глаз, кожи или языка, суставные контрактуры в результате длительного артрита. Пальпация живота проводится для определения зоны болезненности, патологического изменения формы и размера кишки, вздутия.
Инструментальные исследования
Инвазивные методики позволяют более детально и «воочию» осмотреть слизистую оболочку кишечника, обнаружить характер и количество дефектов на ней, произвести биопсию и даже малые операции при необходимости.
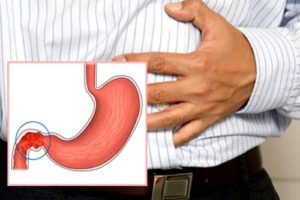
Для установления диагноза назначаются следующие виды инструментальной диагностики:
-
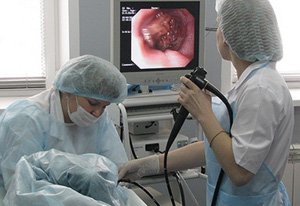 Фиброгастродуоденоскопия (с/без уреазного теста). Это обследование верхнего сегмента ЖКТ с помощью эндоскопа (от пищевода до 12-перстной кишки). Является «золотым» стандартом диагностики язвенной болезни.
Фиброгастродуоденоскопия (с/без уреазного теста). Это обследование верхнего сегмента ЖКТ с помощью эндоскопа (от пищевода до 12-перстной кишки). Является «золотым» стандартом диагностики язвенной болезни. - Фиброколоноскопия. Производится осмотр прямой и толстой кишки; возможно проведение биопсии и малых оперативных вмешательств (остановка кровотечения, удаление полипов).
- Контрастная ирригография. Рентгенологическое обследование кишечника с помощью введения контрастного вещества и выполнения серии снимков.
Кроме визуальной оценки состояния слизистой кишки в обязательном порядке выполняется биопсия с последующим гистологическим исследованием забранного материала. Это помогает не только подтвердить диагноз, но и исключить онкологию.
Лабораторные исследования
 Из лабораторных анализов назначается клиническое и биохимическое исследование крови (снижение уровня гемоглобина, альбуминов, появление С-реактивного белка и фибриногена). В некоторых случаях прибегают к иммунологическому анализу, с помощью которого выявляют наличие и количество плазматических антител.
Из лабораторных анализов назначается клиническое и биохимическое исследование крови (снижение уровня гемоглобина, альбуминов, появление С-реактивного белка и фибриногена). В некоторых случаях прибегают к иммунологическому анализу, с помощью которого выявляют наличие и количество плазматических антител.
Копроцитограмма и бактериологическое исследование кала могут показать наличие в нем непереваренных частиц, лейкоцитов и высокую концентрацию патогенных микробов. Не менее важен анализ кала на скрытую кровь.
Лечение
Лечение комплексное. Терапия должна включать в себя диетические рекомендации, лекарственные препараты и, при необходимости, хирургическое вмешательство.
Диета
Как во время, так и вне обострений важно придерживаться сбалансированного питания. Следует избегать переедания, еды всухомятку или на ходу, избыточного употребления газированных напитков, фаст-фуда. Пища должна быть приготовлена щадящими методами (запекание, варка) и подаваться оптимальной температуры (20-40 °C).
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Наличие частой диареи подразумевает увеличение суточной калорийности и количества выпиваемой жидкости. Это позволит избежать обезвоживания и резкого похудения.
Препараты
Из медикаментозных средств могут использоваться:
- Антибиотики. Предназначены для борьбы с инфекцией (пенициллины, цефалоспорины, фторхинолоны).
-
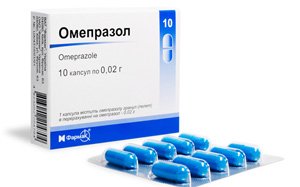 Антисекреторные, антацидные препараты. Снижают кислотность, защищают стенки ЖКТ (омепразол, рабепразол, Маалокс, Алмагель).
Антисекреторные, антацидные препараты. Снижают кислотность, защищают стенки ЖКТ (омепразол, рабепразол, Маалокс, Алмагель). - Кортикостероиды. Обладают противовоспалительной активностью, тормозят аутоиммунные процессы (Преднизолон, Будесонид).
- Аминосалицилаты/цитостатики. Препятствуют прогрессированию аутоиммунного воспаления в кишечнике (Сульфасалазин/Метотрексат).

Кроме того, назначается симптоматическая терапия: обезболивающие препараты, витамины.
Хирургия
Оперативные вмешательства показаны при неуклонном прогрессировании болезни, развитии осложнений, неэффективности лекарственной терапии. В статистике указана высокая частота рецидивов (до 45%) спустя 3-5-7 лет после вмешательства. Наибольшей эффективностью обладают операции при язве 12-перстной кишки.
Виды операций
-
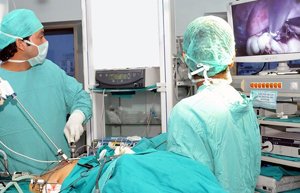 Некрэктомия. Иссечение язвенных дефектов.
Некрэктомия. Иссечение язвенных дефектов. - Лигирование сосудов. Применяется для остановки кровотечений.
- Резекция кишки с/без анастомоза. Удаление наиболее измененного сегмента кишечника с/без формирования соустья с другим отделом ЖКТ.
Восстановительный период
В большинстве случаев восстановительный период занимает от 2-4 недель до нескольких месяцев, что зависит от степени поражения кишки и своевременности терапии. В отдельных случаях ремиссия добивается годами или болезнь приводит к инвалидности.
Возможные последствия и прогноз для жизни
Поздно диагностированная патология может привести к развитию осложнений:
-
 тотальное поражение ЖКТ;
тотальное поражение ЖКТ; - перфорация стенки кишки;
- внутреннее кровотечение;
- озлокачествление;
- сепсис;
- образование абсцессов.
При легком, среднетяжелом течении прогноз для жизни относительно благоприятный (при условии соблюдения всех лечебных рекомендаций). Тяжелые и осложненные формы в 40-70% случаев приводят к инвалидизации, реже – летальному исходу.
Профилактика
Первичная профилактика:
- рациональное, сбалансированное питание;
- прием препаратов строго по назначению врача;
- своевременное лечение острых инфекций, аутоиммунных процессов.
Вторичная профилактика:
- соблюдение лечебной диеты, рекомендованного режима;
- исключение алкоголя, курения;
- лечебный и профилактический прием препаратов;
- регулярное обследование, даже в период ремиссии.
Источник
