Косвенные признаки реактивного панкреатита

Реактивный панкреатит – острый асептический воспалительный процесс в поджелудочной железе, возникший на фоне патологии пищеварительного тракта и других внутренних органов, характеризующийся быстрым регрессом симптоматики после начала лечения. В клинической картине преобладают опоясывающая боль в животе, тошнота, рвота, изжога, повышенный метеоризм, лихорадка и явления интоксикации. В диагностике большое значение имеют анамнестические данные и физикальное обследование, рентгенологические и ультразвуковое исследования, ЭГДС. Лечение консервативное, включает назначение диеты, спазмолитиков и анальгетиков, ферментных препаратов.
Общие сведения
Реактивный панкреатит является своеобразной реакцией поджелудочной железы на заболевания пищеварительного тракта, погрешности в диете, отравления, аллергии и т. д. В 30-50% случаев причиной повышенной реактивности ПЖ является желчнокаменная болезнь, чаще поражающая женщин – именно поэтому реактивным панкреатитом страдает преимущественно женская часть населения. Кроме того, к вторичному поражению поджелудочной железы может приводить разнообразная патология печени, желудка, кишечника, системные заболевания, отравления и интоксикации. Нередко повышенная реактивность поджелудочной железы отмечается у детей на фоне хронических гастродуоденитов. Отличительной чертой данной формы панкреатита является быстрое появление симптомов после воздействия провоцирующего фактора и такой же быстрый их регресс после начала лечения и соблюдения диеты.
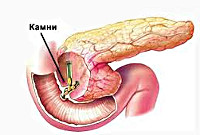
Реактивный панкреатит
Причины
Причины реактивного панкреатита могут быть самыми разнообразными: заболевания пищеварительного тракта (вирусные гепатиты, желчнокаменная болезнь, калькулезный холецистит, обострение хронического гастрита, цирроз печени, дискинезия желчевыводящих путей, кишечные инфекции), травмы живота, злоупотребление спиртными напитками, погрешности в питании, прием некоторых медикаментов, системные и инфекционные заболевания, отравления бытовыми и промышленными ядами, грибами и др. Большой проблемой для хирургов является развитие ятрогенного реактивного панкреатита после эндоскопических вмешательств на желчевыводящих путях (ЭРХПГ).
В основе патогенеза лежит преждевременная активация ферментов поджелудочной железы с повреждением ее паренхимы. Наиболее частой причиной, приводящей к застою панкреатического сока в главном протоке ПЖ, является холелитиаз. При желчнокаменной болезни мелкие конкременты (менее 4 мм), попадая в общий желчный проток и дуоденальный сосочек, вызывают их раздражение и спазм. С течением времени постоянное спазмирование холедоха и сфинктера Одди приводит к развитию стриктур и стеноза общего желчного протока. Это может закончиться обтурацией указанных структур более крупными желчными камнями и возникновением застоя панкреатических соков в общем панкреатическом протоке. Гипертензия в протоках поджелудочной железы рано или поздно приводит к повреждению ее ацинусов; ацинарные клетки становятся уязвимыми для протеолитического воздействия собственных ферментов.
Если на фоне холелитиаза у пациента имеется хронический гастродуоденит, язвенная болезнь желудка и ДПК – риск развития реактивного панкреатита многократно возрастает. Хронический воспалительный процесс в двенадцатиперстной кишке может приводить к возникновению папиллита и ретроградному забросу кишечного сока в протоки поджелудочной железы. В результате возможна преждевременная активация ферментов поджелудочной железы в ее тканях. Собственные панкреатические ферменты начинают разрушать паренхиму железы, активируются провоспалительные биохимические процессы, а продукты распада в большом количестве попадают в кровоток, приводя к значительному отеку поджелудочной железы и явлениям интоксикации.
Симптомы реактивного панкреатита
Клиническая картина реактивного панкреатита обычно развивается в течение нескольких часов после воздействия провоцирующего этиологического фактора. К симптомам основного заболевания присоединяются признаки поражения поджелудочной железы. Пациента беспокоит сильная опоясывающая боль (в верхних отделах живота и подреберьях, иррадиирует в спину и лопатки), усиливающаяся после приема пищи. Боль при реактивном панкреатите выражена не так сильно, как при других формах острого воспалительного процесса в ПЖ. Отмечаются жалобы на метеоризм, изжогу, отрыжку. Болевой синдром сопровождается диспепсическими явлениями: тошнотой, переходящей в рвоту с примесью слизи и желчи. Так как рвота приводит к повышению внутрибрюшного и внутрипротокового давления, боль в животе после рвоты может усиливаться.
Если пациент вовремя не обратился к гастроэнтерологу и не начал лечение на ранних стадиях реактивного панкреатита, состояние может значительно ухудшиться за счет массивного попадания протеолитических ферментов в кровоток: нарастают явления интоксикации, температура повышается до фебрильных цифр, кожные покровы становятся бледными и холодными, беспокоит тахикардия и артериальная гипотензия. Пациенты с тяжелым течением реактивного панкреатита требуют госпитализации в отделение гастроэнтерологии.
Диагностика
При появлении первых признаков реактивного панкреатита проводится ряд клинических и биохимических анализов: общего анализа крови и мочи, коагулограммы, уровня ферментов поджелудочной железы в крови и моче, эластазы крови, общего белка и кальция. Обычно отмечается повышение уровня амилазы и ингибитора трипсина в крови и моче при нормальных уровнях липазы и трипсина. Возможно повышение уровня эластазы крови в первые несколько суток заболевания.
На развитие реактивного панкреатита указывает обострение хронической патологии пищеварительного тракта в анамнезе, наличие других этиологических факторов у пациента. В процессе физикального осмотра обращает на себя внимание тахикардия, артериальная гипотензия, бледность кожи и слизистых. Пальпация живота болезненная в верхних отделах, определяется положительный симптом Мейо-Робсона (болезненность в левом реберно-позвоночном углу). Живот обычно поддут, но мягкий, симптомы раздражения брюшины отрицательные.
УЗИ органов брюшной полости, особенно прицельное исследование поджелудочной железы и желчных путей является наиболее безопасным и достаточно информативным методом диагностики реактивного панкреатита. Данный метод позволяет выявить конкременты в общем желчном протоке, отек и увеличение размеров ПЖ. Для уточнения диагноза и более детальной визуализации патологического очага может потребоваться проведение обзорной рентгенографии органов брюшной полости, компьютерной томографии (золотой стандарт диагностики панкреатитов) и МСКТ органов брюшной полости. Эндоскопическая РХПГ и холедохоскопия при реактивном панкреатите должны проводиться только по строгим показаниям (доказанная обтурация холедоха конкрементом); заменить эти исследования с успехом может магнитно-резонансная томография поджелудочной железы и желчевыводящих путей, которая позволит визуализировать конкременты, определить их размеры и локализацию.
Ангиография чревного ствола при реактивном панкреатите указывает на повышенную васкуляризацию ткани поджелудочной железы. Эзофагогастродуоденоскопия в остром периоде реактивного панкреатита показана всем пациентам, так как позволяет не только диагностировать сопутствующую патологию, но и при необходимости провести эндоскопическое восстановление проходимости дуоденального сосочка. Лапароскопия требуется только при тяжелом течении реактивного панкреатита, при диагностических затруднениях.
Лечение реактивного панкреатита
Лечение реактивного панкреатита направлено на купирование отека и воспаления поджелудочной железы, снятие интоксикации, восстановление нормальной секреции панкреатических соков. Успешная терапия реактивного панкреатита невозможна без устранения этиологического фактора, поэтому большое внимание уделяется лечению основного заболевания.
В остром периоде реактивного панкреатита показано полное лечебное голодание в течение одних-двух суток. В этот промежуток времени разрешается употреблять только воду и настои противовоспалительных трав. При легком течении реактивного панкреатита голодание может и не понадобиться, в этом случае назначают диету, богатую углеводами, с ограничением белка и жиров. Целью диеты является создание покоя для поджелудочной железы, снижение выработки панкреатических ферментов. Для этого нужно питаться дробно, пища должна быть измельчена, поступать в желудок маленькими порциями. С целью дезинтоксикации рекомендуется употреблять много жидкости.
Из лекарственных препаратов назначают ферменты поджелудочной железы (панкреатин), обезболивающие препараты (при легком течении реактивного панкреатита – нестероидные противовоспалительные, при тяжелом их дополняют наркотическими анальгетиками), спазмолитики (дротаверин, платифиллин), средства для снижения метеоризма. Для снятия боли при реактивном панкреатите нельзя использовать морфин, так как он провоцирует спазм большого дуоденального сосочка и усиливает протоковую гипертензию.
Если развитие реактивного панкреатита обусловлено холелитиазом или патологией сфинктера Одди, возможно использование эндоскопических процедур для его устранения: эндоскопического удаления конкрементов главного панкреатического протока и холедоха во время ЭРХПГ, папиллотомии.
Прогноз и профилактика
Прогноз при неосложненном течении реактивного панкреатита благоприятный, обычно после начала лечения все симптомы быстро регрессируют. Профилактика данной патологии заключается в своевременной диагностике и лечении заболеваний, которые могут привести к развитию реактивного панкреатита, а также в соблюдении принципов рационального питания, отказе от вредных привычек (курения, злоупотребления спиртными напитками).
Источник
Косвенные признаки панкреатита – что это и где они наблюдаются

Когда в поджелудочной железе появляется дегенеративный процесс воспалительного характера, могут появиться первые признаки такого заболевания, как панкреатит. Эффективность лечения недуга будет зависеть от правильности поставленного диагноза и его своевременности. Естественно, что степень развития заболевания потребует различных мер вмешательства и исправления.
Одним из способов выявления развивающегося панкреатита стало установление косвенных признаков панкреатита на ФГДС. Появляется заболевание чаще всего у людей:
- часто употребляющих алкогольные напитки;
- с наличием желчнокаменной болезни;
- страдающих частыми перееданиями и ожирением;
- которые любят часто кушать жирную еду.
У панкреатита есть множество симптомов, которые проявляются у каждого заболевшего индивидуально, однако статистически частым проявлением принято считать запоры, которые сопровождаются неприятным вздутием желудка. Еще одним достаточно распространенным признаком становятся дискомфортные тяжелые ощущения после любой еды. Проблема заключается в сложности самостоятельного выявления проблемы, так как при панкреатите неприятные чувства могут возникать в разных областях живота.
Важно! При появлении любых признаков, косвенно указывающих на вероятность заболевания, следует обратиться к специалисту, пройти обследования и сдать анализы.
Стоит ли проходить исследования на ФГДС

Так что же это косвенные признаки панкреатита? Именно их и определяют при помощи фиброгастродуоденоскопии (ФГДС). Результаты такого исследования получают путем применения эндоскопа окулярного или видеотипа. Расхождение мнений в целесообразности данной процедуры заключается в получении не прямых указаний на заболевание, а лишь проявление косвенных признаков, указывающих на воспаление описываемого органа.
Важно! Полученные результаты при помощи ФГДС могут указывать на различные заболевания. Проблема состоит в том, что симптомы панкреатита схожи с другими подобными отклонениями. Поэтому исследования проводят не только на желудке, а и в других областях пищеварительного тракта, чтобы увидеть более четкую картину.
Из-за схожести признаков описываемого недуга с другими проблемами, часто во время подобного диагностирования находят и другие отклонения. Примером такого отклонения станут патологические процессы в путях выведения желчи. Чтобы не спутать два диагноза, назначают рентген, после которого выявление панкреатита стопроцентное.
В чем состоит процедура
Назначение ФГДС рекомендуется специалистами в промежутке 72 часов после появления первых болезненных ощущений или симптомов заболевания. Особенно актуально для тех, у кого появились подозрения на наличие острой формы болезни билиарного типа.
Сама процедура, как и многие медицинские мероприятия, вряд ли вызовет приятные чувства, однако, это эффективный способ вовремя выявить и устранить неприятность. Алгоритм исследования:
- трубку прибора вводят в пищеварительный тракт;
- прибор, закрепленный на конце трубки, проводит визуальную оценку состояния нужного отдела, включая желудок, пищевод, двенадцатиперстную кишку;
- оценивают полученные результаты.
Назначение подобного анализа зачастую применяется для пациентов с подозрением на язву или опасности развития патогенных новообразований. Поэтому, при опасности развивающегося воспаления, стоит в обязательном порядке пройти процедуру фиброгастродуоденоскопии. Эндоскопия – быстрый вариант начать правильное лечение.
Важно! Перед проведением соответствующего анализа следует позаботиться об отсутствии скопления газов в кишечнике. Для этого придерживаются специальной диеты, которую лучше уточнить у специалиста. Также нельзя злоупотреблять едой, принимать лекарственные препараты, выпивать воду. Это может стать причиной неверного результата.
Косвенные симптомы

Чтобы обнаружить такие, не прямо указывающие на заболевание признаки, следует проводить различные типы медицинских исследований:
- лабораторные и УЗИ. Указывающими на проблему показаниями станут увеличенное количество сахара в крови, появление сахара в моче, ускорение осадочных процессов у эритроцитов, анемия умеренного типа, проблемы в метаболизме углеводов, лейкоцитов, появление слишком высокого показателя панкреатического сока, который скапливается в крови или моче;
- ультразвуковые. В результате косвенно укажут на проблему такие показатели, как скопление в поджелудочной извести или появление камней, рост ее размеров или ширины протока.
Важно! При обнаружении любого из описанных выше отклонений, следует провести дальнейшие исследования и начать немедленное лечение.
Внешние и клинические признаки
Хронический панкреатит может проявляться разными признаками, которые будут видны внешне, или исследоваться только путем клинических изысканий. К некоторым внешним характеристикам, которые могут указать на наличие заболевания, относят:
- сильный сброс веса;
- появление шелушащихся участков кожи, сильное ее пересушивание;
- желтоватый оттенок слизистых оболочек и поверхностей кожи;
- стоматит, глоссит;
- появление круглых красноватых пятнышек на поверхности кожи, которые не исчезают.
Хронический тип в клиническом плане проявляется в недостаточности железы эндокринного плана, что приводит к нехватке достаточного количества ферментов, отвечающих за переваривание. Присутствуют потеря веса, боль, кал жирного типа, расстройства, диспепсии.
Острая форма болезни имеет несколько другие проявления:
- сильное потоотделение;
- болезненный вид, который проявляется в нездоровом цвете кожи с землистым сероватым цветом;
- появление плотного белесого налета на языке;
- проявление угловатости и заостренности в лице.
Клиника в этом случае выглядит как острая внезапная боль в эпигастрии, рвота с желчью, желтуха механического вида.
Первая помощь
После появления любых первичных признаков недуга, следует:
- моментально обратиться в скорую помощь, поскольку отлагательства могут иметь серьезные последствия;
- не давать больному кушать;
- при острой необходимости в питье, больному можно совсем немного минеральной воды;
- в район пупка прикладывается лед, который прикрыт полотенцем;
- обезболивающее лучше не принимать, так как это может сказаться на анализах;
- пациента укладывают на спину или бок.
Источник
 Реактивный панкреатит – острая форма асептического процесса, который протекает в поджелудочной. Он может возникнуть на фоне патологии пищеварительного тракта и иных органов. Его особенность заключается в быстром регрессе симптомов после начала терапии.
Реактивный панкреатит – острая форма асептического процесса, который протекает в поджелудочной. Он может возникнуть на фоне патологии пищеварительного тракта и иных органов. Его особенность заключается в быстром регрессе симптомов после начала терапии.
При развитии панкреатита отмечается спазм протоков этого органа. Из-за этого ферменты не попадают в желудок, а также остаются внутри. Из-за этого происходит нарушение целостности поджелудочной и слизистой желудка. Как же лечить панкреатит в этой форме?
1. Код
Реактивный панкреатит не имеет кода по МКБ-10.
В классификации выделен острый (К 85).
2. Причины
Эта болезнь не является самостоятельной.
Основные причины развития заболевания:
- Вредные привычки. Выделяется курение и алкоголь. Дым табака содержит около 10 химических веществ. Он, попадая в организм медленно разрушает оболочку слизистой желудка;
- Погрешности в питании. Развитие этого заболевания очень часто наблюдается при употреблении в большом количестве острой, жирной, соленой пищи. Он раздражает стенки не только кишечника, но и желудка. При этом желудок перестает нормально функционировать, появляется атония;
- Лекарства. Бесконтрольный прием антибиотиков может приводить к нарушению в кишечнике и желудке. Все препараты должны приниматься строго по инструкции;
- Заболевания ЖКТ. Достаточно часто панкреатит возникает на фоне холецистита, инфекционных или же сосудистых патологий. Иногда он может быть связан отравлением. Спровоцировать возникновение этого состояния может язва, гастрит, атеросклероз.

3. Симптоматика
Клиническая картина проявляется в течение 2-3 часов после воздействия провоцирующего фактора. К симптомам этого заболевания относятся такие проявления, как:
- Боль, которая усиливается при приеме пищи. Но она не настолько сильная, как при иных заболеваниях поджелудочной;
- Боль может сопровождаться рвотой. В рвотных массах можно заметить примеси желчи или же слизи. Она в основном локализуется в верхней части живота с переходом в подреберье.
- У человека отмечаются признаки интоксикации, падает давление, а также повышается температура тела.
- У детей примерна та же симптоматика. Но кроме описанных симптомов у малыша также может отмечаться и расстройство стула. Кал у малыша становится желтым, появляется слизь. Иногда у него запор. Кроме того, его моча становится темной, а кожа приобретает желтоватый оттенок. Грудной ребенок может резко начать плакать.
4. Диагностирование
 Этот вид заболевания достаточно тяжело поддается диагностике. Для того, чтобы обнаружить реактивный панкреатит проводится комплекс процедур и собираются некоторые анализы, а именно:
Этот вид заболевания достаточно тяжело поддается диагностике. Для того, чтобы обнаружить реактивный панкреатит проводится комплекс процедур и собираются некоторые анализы, а именно:
- Общий анализ мочи;
- Рентген брюшной полости;
- УЗИ брюшной полости (он покажет все процессы , которые происходят в брюховине);
- МРТ;
- Анализ крови;
- Гастроскопия (покажет все имеющиеся воспаления и степень их выраженности).
С помощью этих анализов врач сможет полностью ознакомиться с имеющейся патологией.
5. Лечение
Реактивный панкреатит необходимо не только своевременно лечить, но и постоянно контролировать состояние пациента. Также очень важно соблюдать диету. Ни в коем случае не стоит пытаться лечить такое серьезное заболевание самостоятельно, т.к. это может вызвать осложнения у пациента.
Питание
При реактивном панкреатите питание пациента должно состоять из продуктов, в которых содержится минимальное количество углеводов, жиров,а также увеличивается прием продуктов, богатых белком. В меню не должно быть жирных и острых блюд, которые содержат клетчатку. Мясо, а также рыбу лучше употреблять в отварном виде или же приготовленными на пару. Молочные продукты лучше всего выбирать те, у которых минимальный процент жирности. Принимать пищу следует 5-6 раз в сутки.
Также можно употреблять натуральные соки, но при этом очень важно контролировать уровень сахара в крови. Это связано с тем, что панкреатит может стать причиной появления сахарного диабета. Из алкоголя вы можете употреблять только сухое вино и то в небольшом количестве.

Разрешенные продукты
К употреблению разрешены такие продукты, как:
- Хлеб. К употреблению разрешается только подсушенный белый хлеб, сухарики и несладкое печенье;
- Мясо. К употреблению разрешаются только не жирные сорта мяса (телятина, говядина), курица, кролик, индейка;
- Овощи. Можно кушать картофель, морковь, кабачки,тыкву;
- Рыба. Также допускаются только нежирные сорта (карп, треска, минтай);
- Яйца. Допускается их потребление только в виде омлетов;
- Сладкое. Лучше всего не употреблять сахар, а заменить его ксилитом. Из ягод и фруктов можно употреблять только спелые некислые продукты;
- Чай с лимоном, вода без газа, отвар из шиповника.
Медикаментозное лечение
Лечение такого заболевания, как реактивный панкреатит, обеспечивается медикаментами без хирургического вмешательства.
Медикаментозное лечение предусматривает прием таких препаратов, как: обезболивающие средства, например, Ибупрофен или Диклофенак, спазмолитических средств (Но-Шпа, Платифиллин, гидрохлорид папаверина), ветрогонные лекарства (Эспумизан), антибиотики (Ампиокс, Гентамицин).
В случае тяжелого проявления заболевания для облегчения состояния могут вводиться внутривенного анальгетики, например, баралгин, в обязательном порядке назначаются нейролептические препараты (Дроперидол). Может потребоваться проведение местной новокаиновой блокады – паранефральная, субксифоидная. При интоксикации организма ставят капельницу с раствором глюкозы.
Видео на тему: Почему развивается панкреатит, методы диагностики и лечения заболевания, практические советы.
Хирургия
Оперативное вмешательство при панкреатите проводится крайне редко, только в самых запущенных случаях. Суть операции заключается в том, что при ее выполнении частично удаляют разрушенные участки поджелудочной.
После проведенной операции всю жизнь необходимо принимать лекарства, которые содержат пищеварительные энзимы.
Народная медицина
Народные средства очень хороши как в виде терапии, так и при реабилитации после пройденного лечения. Длительный прием натуральных средств помогает достичь отличных результатов при этом виде панкреатите.
Рецепты
- Мятный чай. Для его приготовления необходимо заварить сухие листочки травы и добавить немного меда. Подобный чай необходимо принимать в вечерний и утренний промежуток времени;
- Масло шиповника. Его необходимо принимать по 15 мл на протяжении 10 дней. Через несколько месяцев этот курс лечения нужно повторить;
- Настойка из полыни и ириса. Эти компоненты необходимо взять в равных пропорциях и перемешать. Заварить одну столовую ложку трав в стакане кипятка и дать настояться. Отвар разделить на три равные части. Каждую из них необходимо выпить за полчаса до приема пищи.
6. Последствия
 Игнорирование заболевания, отсутствие диеты и лечения может привести к такому осложнению, как некроз поджелудочной железы. Этот процесс остановить невозможно. Кроме того, также могут возникнуть такие состояния, как:
Игнорирование заболевания, отсутствие диеты и лечения может привести к такому осложнению, как некроз поджелудочной железы. Этот процесс остановить невозможно. Кроме того, также могут возникнуть такие состояния, как:
- Образование гнойников;
- Внутреннее кровотечение;
- Образование свищей в органах пищеварения;
- Отмирание тканей желудка, поджелудочной;
- Панкреатический шок.
7. Профилактика
К большому сожалению, здоровые люди, которые не имеют проблем с пищеварением, крайне редко задумываются о профилактике заболеваний поджелудочной.
Панкреатит намного проще предупредить, нежели потом долго лечиться. Мероприятия по профилактике панкреатита совсем несложные, что соответствует основам здорового образа жизни. За счет этого достигается отличный результат не только в отношении поджелудочной, но и здоровья в целом.
К мерам профилактики относится:
- Отказ от курения. Никотин, впрочем, как и другие компоненты дыма отрицательно сказываются на органах организма человека;
- Отказ от алкоголя. В месяц допускается употребление не более двух бокалов вина;
- Здоровое питание. Острая, жирная пища отрицательно сказывается не только на фигуре, но и здоровье человека;
- Здоровый образ жизни. Регулярные занятия спортом, отказ от вредных привычек – все это положительно сказывается на работе организма.
8. Советы
- Панкреатит – это заболевание, которое проще предупредить, чем потом лечить;
- При обнаружении первых признаков заболевания следует незамедлительно обратиться в больницу;
- Ни в коем случае не стоит пытаться вылечить панкреатит самостоятельно;
- Во время лечения не рекомендуется употреблять алкоголь.
Что еще почитать:
— Как помочь себе при приступе панкреатита? https://gastrocure.net/bolezni/pankreatit/pristup-pankreatita.html#h2-osnovnye-prichiny-patologii
— Международная классификация болезней (МКБ-10) — Острый панкреатит https://gastrocure.net/bolezni/pankreatit/ostryj-pankreatit.html
— Какие виды панкреатита бывают? https://gastrocure.net/bolezni/pankreatit.html
— Какие травы помогают избавиться от реактивного панкреатита https://gastrocure.net/bolezni/pankreatit/travy-pri-pankreatite.html
Комментарии для сайта Cackle
Источник
