Лечение острого панкреатита панкреонекроз

Лечение панкреонекроза — важная проблема современной гастроэнтерологии, обусловленная тяжестью заболевания, необратимостью процесса, широкой распространенностью в молодом возрасте (70%). Выживаемость даже при своевременно назначенной адекватной терапии – 30–60%. При тотальном панкреонекрозе она стремится к нулю.
В связи со сложностью патологии, при которой наступает быстрое омертвение клеток, терапия назначается незамедлительно и сразу, как только заподозрен некроз поджелудочной железы. Используются все доступные методы, чтобы спасти орган и жизнь пациента — применяется комплекс лечебных мероприятий, включающий консервативные и оперативные методы.
Симптоматика заболевания
Причиной панкреонекроза является острый или хронический воспалительный процесс в тканях поджелудочной железы.
Наличие панкреонекроза проявляется определенными симптомами, которые в совокупности дают возможность предположить наличие этого заболевания до проведения обследований.
Болевой симптом
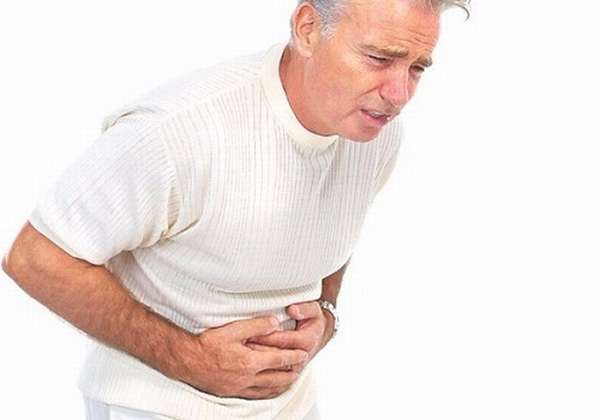
Локализация – левое подреберье с иррадиацией в поясницу, грудь, спину, плечо, в правую половину живота. Пациент характеризует боль как интенсивную, опоясывающего характера, без четкой локализации.
Чем больше изменена ткань железы, и распространен некротический процесс, тем меньше боль.
Это неблагоприятный прогностический признак, свидетельствующий о том, что орган подвергся тотальной деструкции, и погибли нервные окончания. Интенсивность боли и других проявлений симптомокомплекса определяется степенью некроза.
Рвота
Одновременно с появлением боли появляется тошнота и рвота, не приносящая облегчения. В связи с воздействием эластазы на сосудистые стенки, в рвотных массах появляется желчь и прожилки крови.
Обезвоживание

Неукротимая рвота вызывает обезвоживание. Клинические проявления пропорциональны степени дегидратации. Тяжелое обезвоживание проявляется:
- серой сухой кожей, которая при взятии ее в складку не расправляется,
- сильной жаждой и сухостью во рту,
- уменьшением количества мочи вплоть до анурии (полного отсутствия мочи).
Метеоризм и запор
В связи с нарушением ферментной функции поджелудочной железы (энзимы переваривают ткани железы, и их поступление в луковицу двенадцатиперстной кишки резко ограничено), нарушается процесс пищеварения в кишечнике. Из-за дефицита ферментов гниение и брожение в толстом кишечнике усиливается, повышается газообразование, развивается метеоризм, ограничивается перистальтика кишечника – возникают запоры.
Интоксикация
Развивается интоксикация из-за гибели клеток и образования токсических продуктов распада. Проявляется:
- повышением температуры,
- головной болью,
- резкой слабостью,
- тахикардией,
- снижением артериального давления,
- одышкой,
- признаками энцефалопатии.
Срочная госпитализация
Пациент при подозрении на панкреонекроз незамедлительно госпитализируется в стационар.
Больница должна иметь хирургическое отделение и палату интенсивной терапии, где до операции проводится комплексное лечение, направленное:
- на подавление самопереваривания, стремительно происходящего в тканях железы,
- стабилизацию общего состояния,
- ликвидацию клинической симптоматики токсемии,
- профилактику гнойно-септических осложнений.
Консервативное лечение заболевания
Если больной не в коме и возможно проведение консервативной терапии, то лечение начинается с обеспечения полного покоя и голодания. Назначается строгий постельный режим, запрещаются нагрузки (в том числе и ходьба), прием пищи.
В первые 5–7 дней назначается парентеральное питание специальными нутриентами, сбалансированными по составу белков, жиров, углеводов. Количество вводимых растворов и их состав рассчитывается индивидуально, с учетом тяжести больного, степени обезвоживания организма.
Параллельно проводится медикаментозное лечение, направленное:
- на купирование боли для предупреждения болевого шока,
- временное блокирование ферментной активности поджелудочной железы,
- снижение секреторной функции желудка, желчного пузыря,
- снятие спазмов и улучшение проходимости протоков,
- подавление патогенной микрофлоры для профилактики или лечения инфицирования или развития токсемии,
- детоксикацию — выведение токсинов, которые образуются в процессе распада клеток,
- дезинтоксикацию,
- профилактику развития кровотечений и подавление секреции органов пищеварения путем введения соматостатина — гормона роста гипоталамуса,
- предупреждение развития инфекций.
Алгоритм лечения

При появлении клиники панкреонекроза необходимо срочно вызывать скорую помощь. До приезда врача должен соблюдаться полный голод, холод на область поджелудочной железы и покой.
При сильном болевом приступе можно применить спазмолитик. Обезболивающий препарат до осмотра специалиста принимать не рекомендуется. Больной должен лежать. Боль уменьшается в положении на боку с подтянутыми к животу ногами.
Если нет показаний к неотложной операции при панкреонекрозе, пациента помещают в реанимационное отделение, где на протяжении 3 суток проводят интенсивную терапию. При отсутствии положительной динамики больной переводится в отделение хирургии, где решается вопрос о методах оперативного вмешательства.
В дальнейшем проводится реабилитация, включающая медикаментозную и диетотерапию, от которой во многом зависит состояние пациента и скорость его восстановления.
Медикаменты
Лечение лекарственными препаратами при панкреонекрозе проводится в условиях стационара, часто — в отделении реанимации. Лечебная тактика зависит от тяжести состояния пациента. Терапия включает в себя комплекс мероприятий, направленных на восстановление функций органов пищеварения. С этой целью применяются:
- спазмолитики, холинолитики, анальгетики (Но-шпа, Папаверин, Платифиллин, Дротаверин, Баралгин, Кетанов) – с целью обезболивания,
- новокаиновая блокада (используется Новокаин с глюкозой или Промедол, Атропин, Димедрол),
- ингибиторы протеаз (Контрикал, Трасилол, Гордокс, Пантрипин) – для снижения активности ферментов,
- искусственный соматотропин – гормон роста, вырабатываемый гипофизом (Октреоцид, Сандостатин) – применяется для торможения экзогенной функции органа, значительно уменьшает зону некроза, при профилактическом введении перед хирургическими манипуляциями снижается выработка энзимов железой,
- препараты из группы ИПП (Париет, Контролок, Омез), блокаторы Н2–гистаминовых рецепторов (Квамател, Циметидин) – применяют для снижения кислотности желудочного сока, который стимулирует выработку панкреатических ферментов,
- антибиотик для лечения или предупреждения инфекции (группа цефалоспоринов и фторхинолоны) в сочетании с противомикробным препаратом (Метронидазол),
- растворы электролитов и белковые препараты крови (Гемодез, Реополиглюкин, Полиглюкин, плазма, альбумин) – с целью борьбы с шоком используется инфузионный метод их введения,
- антигистаминные препараты (Димедрол, Супрастин),
- диуретики (Лазикс),
- антиоксиданты (Мексидол) — вводятся внутримышечно, внутривенно или непосредственно в общий панкреатический проток, препятствуют образованию продуктов перекисного окисления липидов (ПОЛ). ПОЛ вызывают необратимые изменения в клетках, приводящие к их гибели.
Нередко приходится проводить лечебный плазмаферез и/или перитонеальный диализ.
Хирургическое лечение

Во многих случаях при развитии панкреонекроза необходимо оперативное вмешательство. Оно проводится с целью:
- удаления участков некрозированной ткани и геморрагического экссудата,
- восстановления оттока поджелудочного сока,
- дренажа полостей, заполненных гнойным или геморрагическим содержимым,
- остановки кровотечения.
Широко применяется малоинвазивное (малотравматичное) хирургическое пособие под ультразвуковым, рентгенологическим, эндоскопическим контролем.
Реже используются:
- лапаротомия (вскрытие брюшной полости),
- люмботомия (хирургическое проникновение в забрюшинное пространство).
Лапаротомия – основная причина плохого прогноза. На фоне острой катастрофы в животе и возникшей недостаточности органов – это тяжелейшая травма приводит к образованию свищей и кровотечений, представляющих угрозу для жизни.
Закрытые вмешательства на органах с помощью специального оборудования проводятся широко. Возникающие в результате малоинвазивных хирургических манипуляций свищи (панкреатические, желчные, кишечные) хорошо лечатся антибиотиками при панкреонекрозе. Открытые хирургические операции требуются не всегда: они переводятся из основных методов во второстепенные, и их проводят в определенных ситуациях. Показания к экстренному хирургическому лечению:
- тотальный или субтотальный некроз поджелудочной железы, когда существует угроза жизни больного,
- гнойный перитонит,
- панкреатогенный абсцесс.
При отсутствии таких состояний в течение 3 суток пациент получает консервативное лечение:
- для восстановления гемодинамических показателей,
- нормализации воспалительного процесса,
- стабилизации общего состояния.
Но если такая терапия неэффективна, и процесс прогрессирует, это является показанием для срочного хирургического вмешательства.

Хирургическое лечение включает:
- секвестрэктомию – удаление некротизированной части органа,
- панкреатэктомию – частичную или полную резекцию.
В процессе проведения операции иногда удаляют соседние пораженные органы:
- желчный пузырь,
- селезенку.
С этой целью проводятся лапаротомические вмешательства с широким доступом в брюшную полость.
Метод используется при установленном инфицированном панкреонекрозе или подозрении на него.
При зашивании ран накладывается узловой шов, имеющий ряд преимуществ:
- надежность — если одна нить разорвется, другие будут удерживать края раны,
- исключается распространение микробов вдоль линии узловых швов в случае инфицирования раны.
Часто необходимо повторное радикальное лечение из-за продолжения патологического процесса.
Малоинвазивные операции при некрозе поджелудочной
В современной хирургии стараются избегать полостных операций. По возможности пытаются обходиться консервативным лечением или малоинвазивными методами из-за высокого риска летального исхода в связи с развитием:
- кровотечений,
- проникновения инфекций,
- повреждения пищеварительных органов.
Неизбежное удаление нормальных тканей железы и соседних органов вызывает глубокие нарушения экзогенной и эндогенной функции поджелудочной железы после проведенной операции и увеличение летальности.
Поэтому предпочтение отдается секвестрэктомии – удалению полостей, заполненных жидкостью. Их диагностируют при проведении УЗИ или другими методиками. Для предупреждения инфицирования и ухудшения общего состояния необходимо удалить экссудат. Дренирование позволяет не применять лапаротомию – под контролем УЗИ удаляют скопившуюся жидкость из полостей.
При стерильном некрозе применяются малоинвазивные методы:
- санация лапароскопическим способом,
- дренаж,
- пункция.
Процедура называется пункцией или дренированием, учитывая, вынимает ли хирург иглу после инструментального вмешательства.
Пункция — это однократное откачивание жидкости. Применяется при наличии стерильного панкреонекроза, когда повторное появление экссудата исключено.
Дренирование применяется:
- при инфицированном некрозе,
- неэффективной пункции.
Игла при проведении дренирования остается на определенный срок с целью постоянного оттока жидкости. Иногда устанавливается несколько дренажных систем с иглами разного диаметра. Через них проводится промывание полостей антисептическими растворами.
Преимуществами малоинвазивных методов является снижение:
- смертности из-за кровотечений, гнойных осложнений, операционной травмы,
- осложнений из-за интраоперационных кровотечений,
- вторичной внутрисекреторной недостаточности,
- уменьшение инвалидизации пациентов,
- образования грубых рубцов, пластики кожных ран и грыж.
Описание масштабных исследований в Клинике общей хирургии Ульмского университета (Германия), которые продолжались в течение 10 лет, свидетельствуют о том, что малоинвазивные методы не всегда эффективны, и клиническое улучшение может не наступить.
Шанс на выздоровление повышается, если некротические очаги небольших размеров, имеют четкие границы и наполнены жидкостью. При обширных деструктивных повреждениях такое лечение неоправданно.
Прямые хирургические операции
При инфицированном панкреонекрозе возможно только оперативное лечение. Без операции пациент погибнет. Это самое страшное в хирургии осложнение.
Абсолютные показания к проведению оперативного лечения:
- инфицированный некроз,
- абсцесс железы,
- перитонит,
- забрюшинное гнойное воспаление,
- инфицированная ложная киста (полость в железе).
Показания при отсутствии инфекции:
- отрицательный результат при проведении консервативной терапии на протяжении 3 суток,
- подозрение на инфицирование отдельных участков органа,
- распространение патологии в забрюшинное пространство.
Многолетняя научная работа (2000–2008 гг.) по изучению лечения тяжелых форм инфицированного панкреонекроза в Республиканской клинической больнице им. Н.А. Семашко показала, что терапия должна быть направлена на применение многокомпонентной консервативной терапии с адекватным оперативным дренированием забрюшинного пространства.
Уход и реабилитационный период
Восстановление функций органов пищеварения и общее состояние пациента после операции зависит от ухода. Ранний этап реабилитации (3 суток после оперативного вмешательства) больной человек лечится в палате интенсивной терапии, где контролируются жизненно важные показатели, гемодинамика:
- АД,
- глюкоза крови,
- содержание электролитов,
- уровень гематокрита.
При стабилизации состояния пациента переводят в общую хирургическую палату. Трое суток после операции соблюдается полное голодание. С 4–5 дня, помимо питья, назначается щадящая диета в рамках стола № 5п по Певзнеру. В дальнейшем режим и набор диетических продуктов расширяются.
Выписка из отделения проводится через 1,5–2 месяца. Потеря трудоспособности после операции сохраняется 3–4 месяцев, иногда больше.
Лечение после операции

Дома на протяжении 2 недель пациенту прописывается:
- постельный режим,
- послеобеденный сон,
- диетическое питание,
- лекарства (ферментные препараты и при необходимости — сахароснижающие).
Нужный фермент подбирается индивидуально в каждом случае. Адекватная доза для большинства пациентов начинается от 25 тыс. в липазном эквиваленте. Обычно ее содержит одна таблетка. Сколько принимать лекарство, определит врач. Курс составляет 2–3 месяца, затем дозировка уменьшается в 2 раза и прием препарата продолжается еще на протяжении 2 месяцев.
Ребёнок получает аналогичную терапию, но рассчитывается она в зависимости от возраста.
Для повышения эффективности ферментной терапии и воздействия на воспалительный процесс в тканях поджелудочной железы назначаются антацидные препараты (ИПП, блокаторы Н2–гистаминовых рецепторов). Название препарата, его доза, кратность приема и длительность терапии этими лекарствами определяется гастроэнтерологом.
Через 2 недели рекомендуются короткие прогулки, которые постепенно увеличиваются. Чтение, просмотр телепередач, прогулки должны быть непродолжительными и прекращаться при ухудшении самочувствия.
В дальнейшем подключается лечебная физкультура и физиотерапевтическое лечение.
Диетотерапия
Диета является важной частью лечебного процесса. От ее соблюдения зависят сроки реабилитации и возникновение рецидивов болезни.
На 4–5 день после операции разрешаются:
- протертые супы на овощном бульоне,
- вязкие каши (рис, гречка),
- омлет из половины яичного белка в день (желток запрещен).
Калорийность в первые 4–5 дней после операции составляет 600 ккал/сут.
Пить разрешается до 2,5 л в день:
- минеральную щелочную воду без газа (Боржоми, Нарзан, Славяновская, Поляна Квасова),
- слабо заваренный чай,
- отвар шиповника, клюквы, смородины,
- кисели,
- компоты из сухофруктов.
Количество жидкости контролирует врач.

В дальнейшем постепенно меню расширяется, калораж повышается. Рацион составляется индивидуально, но соблюдаются общие правила:
- дробное питание — небольшие порции 6 раз в день,
- пища измельчается, перетирается, употребляется теплой (холодная и горячая запрещена),
- строго выполняются запреты в еде (жирное, острое, жареное, копченое и соленое исключается, противопоказана клетчатка в виде свежих овощей и фруктов),
- постепенно повышается энергетическая ценность продуктов.
Диета назначается на длительный срок. В случаях тяжелой патологии ее приходится применять всю жизнь, поскольку вылечить полностью пораженную поджелудочную железу не удается. Любое нарушение провоцирует рецидив болезни и повторную операцию. Прогноз заболевания в таких случаях неблагоприятный, вплоть до летального исхода.
Народные средства для поддержания поджелудочной

Панкреонекроз — жизнеугрожающее состояние с высокой смертностью, требующее неотложной медицинской помощи. В реабилитационном периоде назначается строгая диета, прием препаратов, без которых состояние может ухудшаться, и щадящий режим с ограничением нагрузок и полноценным отдыхом. Любой народный метод лечения при некрозе поджелудочной железы опасен возникновением аллергических реакций, обострением процесса.
Разрешаются отвары шиповника, смородины, клюквенный морс. Но в связи с сомнительным прогнозом заболевания рекомендуется строго придерживаться рекомендаций врача, не занимаясь самолечением.
Список литературы
- Буянов В. М., Кузнецов Н. А., Александрова Н. П. Механизмы гемодинамических нарушений при панкреонекрозе. Вестник хирургии. 1980 г. № 3 стр. 13–19.
- Ваккасов М.Х. Пути улучшения диагностики и хирургического лечения распространенного панкреонекроза и его последствий. Автореферат диссертации. Ташкент 2003 г.
- Савельев В.С., Филимонов М.И., Бурневич С.З. и др. Варианты течения панкреонекроза, определяющие выбор оптимальной тактики хирургического лечения. Анналы хирургии 2006 г. № 1 стр. 40–44.
Источник
Пациентов с острым панкреатитом госпитализируют в клинику хирургии Юсуповской больницы круглосуточно. Врачи отделения абдоминальной хирургии применяют современные методы диагностики панкреатита. Обследование пациента проводят с помощью аппаратуры ведущих мировых производителей. Лаборанты с помощью новейших методик определяют уровень энзимов в крови. Врачи отделения абдоминальной хирургии используют методы визуализации даже у пациентов с небольшим повышением уровня ферментов поджелудочной железы, поскольку их увеличение часто не соответствует тяжести заболевания. Хирурги устанавливают диагноз острого панкреатита в соответствии с Атлантскими критериями – в течение 48 часов после госпитализации пациента в отделение абдоминальной хирургии
Для идентификации панкреонекроза у больных острым панкреатитом применяют биохимические маркеры (прокальцитонин, кальций С-реактивный белок, ИЛ-10, ИЛ-18, глюкозу, фосфолипазу А2, трипсиноген, карбоксипептидазу), и данные бактериологического анализа биологического материала, который получен при тонкоигольной пункции забрюшинного пространства под контролем ультразвукового исследования или компьютерной томографии.
Скрининговым исследованием при обследовании поджелудочной железы является эхоскопия. Юсуповская больница оснащена современным оборудованием ультразвуковой диагностики. Оно обеспечивает компьютерную цифровую обработку изображения, позволяет на высоком визуальном уровне оценить состояние желчевыводящей системы, поджелудочной железы, выявить наличие свободной жидкости в брюшной полости, изменения тканей около поджелудочной железы, исключить другую внутрибрюшную патологию. Для верификации диагноза острого панкреатита и осложнений заболевания, распространённости патологического процесса, определения степени тяжести состояния пациента применяют компьютерную томографию с контрастным усилением.
Врачи отделения абдоминальной хирургии сразу же после установки диагноза острого панкреатита начинают комплексное лечение. Оно включает раннюю активную инфузионную терапию, адекватное обезболивание, коррекцию электролитных и метаболических нарушений, оксигенацию и поддерживающую терапию.
Для проведения мероприятий комплексного лечения пациентов с острым панкреатитом средней и тяжелой степени тяжести госпитализируют в отделение реанимации и интенсивной терапии. При остром панкреатите проводят раннее энтеральное питание, которое позволяет предотвратить нарушение функции кишечного барьера с перемещением бактериальной флоры из желудочно-кишечного тракта, атрофию клеток эпителия кишечника, иммуносупрессию. У пациентов с билиарным панкреатитом, который сопровождается клиникой холангита, хирурги в течение 24 часов проводят эндоскопическую ретроградную холангиопанкреатографию. Эндоскопическая папиллосфинктеротомия с удалением конкрементов выполняется в течение 72 часов пациентам с желтухой при подозрении на закрытие общего желчного протока камнем, который определяется методами неинвазивной визуализации. Если врачи не имеют технической возможности выполнить оперативное вмешательство минимально инвазивным методом, они проводят наружное дренирование общего желчного протока. Окончательное хирургическое лечение (холецистэктомию) выполняют, если это возможно, во время той же госпитализации, или отсрочено, не позднее четвёртой недели после выписки из клиники хирургии.
При остром деструктивном панкреатите хирурги отделения абдоминальной хирургии используют мини-инвазивные методы санации и дренирования. Пациентам со стерильным панкреонекрозом при наличии ферментативного перитонита и оментобурсита абдоминальные хирурги выполняют лапароскопическую санацию, дренирование брюшной полости и сальниковой сумки. При инфицированном панкреонекрозе под контролем ультразвукового исследования компьютерной томографии проводят плановые санации и дренирование гнойно-септических очагов, некрсеквестрэктомии посредством минидоступов и лапароскопических методик.
Пациентам, страдающим хроническим панкреатитом, хирурги выполняют продольную, при неэффективности консервативной терапии и при множественных сужениях и камнях в главном протоке поджелудочной железы, рубцевании и закрытии его просвета в области головки железы, хирурги выполняют панкреатоеюностомию, операцию Фрея или Бегера. Хирурги отделения абдоминальной хирургии в совершенстве владеют техникой лапароскопических операций при хроническом панкреатите и виртуозно их выполняют с помощью новейшей лапароскопической аппаратуры.
Наши специалисты

Хирург-онколог, к.м.н.
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Панкреатит (острый и хронический панкреатит, панкреонекроз)
Панкреатит – воспаление поджелудочной железы. Болезнь может иметь острое и хроническое течение. Панкреонекроз является наиболее тяжёлым осложнением панкреатита. Заболевание возникает вследствие сбоя механизмов внутренней защиты поджелудочной железы от разрушающего действия панкреатических ферментов, что приводит к тому, что орган переваривает сам себя. Пациентов с острым панкреатитом и панкреонекрозом госпитализируют в клинику хирургии Юсуповской больницы круглосуточно. Записаться на прим к гастроэнтерологу при наличии признаков хронического панкреатита можно онлайн или по телефону.
Врачи отделения абдоминальной хирургии применяют современные методы диагностики панкреатита, используют аппаратуру ведущих мировых производителей. Лечение пациентов проводят согласно утверждённым протоколам препаратами последнего поколения, которые оказывают эффективное действие и обладают минимальными побочными эффектами. Хирурги при неэффективности консервативной терапии выполняют новейшие оперативные вмешательства. Врачи отделения абдоминальной хирургии отдают предпочтение лапароскопическим техникам операций.
Пациенты во время лечения находятся в палатах с европейским уровнем комфортности. Тяжёлые случаи панкреатита и панкреонекроза обсуждают на заседании Экспертного Совета с участием профессоров, докторов и кандидатов медицинских наук, врачей высшей категории. Пациентов с панкреонекрозом госпитализируют в отделение реанимации и интенсивной терапии, где врачи-реаниматологи круглосуточно наблюдают за их состоянием с помощью новейших кардиомониторов. При наличии показаний пациентам выполняют искусственную вентиляцию лёгких с помощью аппаратов экспертного класса. Медицинский персонал профессионально выполняет все манипуляции, с пониманием относится к пожеланиям пациентов.
Диагностика и лечение острого панкреатита
В зависимости от причины, которая вызывает развитие воспаления поджелудочной железы, выделяют следующие виды острого панкреатита:
- Алиментарный и алкогольный;
- Билиарный;
- Травматический;
- Послеоперационный;
- Вызванный другими факторами (аутоиммунными процессами, лекарственными препаратами, инфекционными заболеваниями, бактериальными и грибковыми инфекциями, васкулитами).
Острый панкреатит может развиться вследствие воздействия аллергических факторов, эндокринных нарушений, врождённых или приобретенных нарушений жирового обмена заболевания других органов, острых и хронических нарушений кровообращения с расстройствами микроциркуляции, острых отравлений.
Диагностическая и лечебная тактика при остром панкреатите основывается на верифицированной степени тяжести состояния пациента. Диагноз острого панкреатита врачи отделения абдоминальной хирургии устанавливают при наличии двух из следующих трёх критериев:
- Интенсивной постоянной боли в подложечной области, часто отдающей в спину, сопровождающейся тошнотой и рвотой и требующей назначения наркотических анальгетиков;
- Более чем трёхкратного повышения уровня липазы (или амилазы) крови;
- Характерных для острого панкреатита изменений по данным трансабдоминального ультразвукового исследования, контрастной компьютерной томографии или магнитно-резонансной томографии.
Врачи клиники хирургии используют методы визуализации даже у пациентов с небольшим повышением уровня энзимов, поскольку увеличение концентрации панкреатических ферментов не соответствует тяжести заболевания. Хирурги устанавливают диагноз острого панкреатита в соответствии с Атлантскими критериями – в течение 48 часов после госпитализации пациента в отделение абдоминальной хирургии. В процессе сбора анамнеза определяют предшествующую желчекаменную болезнь, употребление лекарственных препаратов и алкоголя, перенесенные ранее вирусные инфекции.
Затем врачи клиники хирургии проводят объективную оценку тяжести заболевания и прогнозирование его дальнейшей динамики. Это позволяет определить показания к проведению неотложных мероприятий в условиях отделения реанимации и интенсивной терапии, а также к выполнению экстренного хирургического вмешательства.
При поступлении пациента в отделение абдоминальной хирургии проводится комплексное обследование, которое включает следующие лабораторные исследования:
- Клинический анализ крови;
- Биохимический анализ крови (амилазу и липазу, глюкозу, альбумин, электролиты, АЛТ, АСТ, щелочную фосфатазу, мочевину, креатинин, С-реактивный белок);
- Коагулограмму;
- Анализ газов артериальной крови.
Для идентификации панкреонекроза применяют биохимические маркеры (прокальцитонин, кальций С-реактивный белок, ИЛ-10, ИЛ-18, глюкозу, фосфолипазу А2, трипсиноген, карбоксипептидазу), и данные бактериологического анализа биоматериала, который получен при тонкоигольной пункции забрюшинного пространства под контролем ультразвукового исследования или компьютерной томографии.
Ультразвуковое исследование является наиболее доступным, скрининговым инструментальным методом обследования поджелудочной железы. Юсуповская больница оснащена современным оборудованием ультразвуковой диагностики, которое обеспечивает компьютерную цифровую обработку изображения, позволяет на высоком визуальном уровне оценить состояние желчевыводящей системы, поджелудочной железы, выявить наличие свободной жидкости в брюшной полости, изменения тканей около поджелудочной железы, исключить другую внутрибрюшную патологию.
Компьютерную томографию с контрастным усилением применяют для верификации диагноза острого панкреатита и осложнений заболевания, распространённости патологического процесса, определения степени тяжести состояния пациента. Врачи отделения абдоминальной хирургии после установки диагноза острого панкреатита начинают комплексное лечение:
- Раннюю активную инфузионную терапию;
- Адекватную аналгезию;
- Коррекцию электролитных и метаболических нарушений;
- Оксигенацию (кислородотерапию);
- Поддерживающее лечение.
Хирурги проводят мониторинг с целью раннего выявления и контроля местных и системных осложнений. Для проведения мероприятий комплексного лечения пациентов с острым панкреатитом средней и тяжелой степени тяжести госпитализируют в отделение реанимации и интенсивной терапии. При остром панкреатите проводят раннее энтеральное питание, которое позволяет предотвратить нарушение функции кишечного барьера с перемещением бактериальной флоры из желудочно-кишечного тракта, атрофию клеток эпителия кишечника, иммуносупрессию. Голодание усиливает темпы расщепления жиров, вызывает развитие снижение уровня белков и нарушение нормального количественного соотношения между фракциями белков крови, метаболический ацидоз (смещение кислотно-щелочного баланса организма в сторону увеличения кислотности), усугубляет дегенеративные изменения в поджелудочной железе.
У пациентов с билиарным панкреатитом, который сопровождается клиникой холангита, хирурги в течение 24 часов проводят эндоскопическую ретроградную холангиопанкреатографию. Эндоскопическая папиллосфинктеротомия с удалением конкрементов выполняется в течение 72 часов пациентам с желтухой при подозрении на закрытие общего желчного протока камнем, который определяется методами неинвазивной визуализации. При невозможности выполнения оперативного вмешательства минимально инвазивным методом хирурги проводят наружное дренирование общего желчного протока. Окончательное хирургическое лечение (холецистэктомию) выполняют, если это возможно, во время той же госпитализации, или отсрочено, не позднее чем через 2-4 недели после выписки из клиники хирургии.
При остром деструктивном панкреатите хирурги используют мини-инвазивные методы санации и дренирования. Пациентам со стерильным панкреонекрозом при наличии ферментативного перитонита и оментобурсита хирурги отделения абдоминальной хирургии выполняют лапароскопическую санацию, а также дренирование брюшной полости и сальниковой сумки. При инфицированном панкреонекрозе проводят пункционно под контролем УЗИ и рентгеновских методов плановые санации и дренирования гнойно-септических очагов, некрсеквестрэктомии посредством минидоступов, лапароскопических методик.
Хронический панкреатит
Хронический панкреатит – одно из лидирующих гастроэнтерологических заболеваний. Основной причиной заболевания является злоупотребление алкоголем. Воспаление поджелудочной железы может развиться вследствие аномалии строения поджелудочной железы, перенесенной вирусной инфекции, индивидуально-генетической предрасположенности, недостаточного белкового питания, желчнокаменной болезни. Все пациенты, страдающие хроническим панкреатитом, предъявляют жалобы на боль различного характера, интенсивности, периодичности, тошноту, рвоту, нарушение стула. Диагноз хронического панкреатита основывается на клинической картине заболевания, лабораторных данных и результатах инструментальных методов исследования (ультразвукового исследования, компьютерной и магниторезонансной томографии, магнитно-резонансной ретроградной панкреатохолангиографии).
Главной целью хирургического лечения при хроническом панкреатите является устранение абдоминального болевого синдрома, максимальное сохранение экзокринной и эндокринной функции поджелудочной железы. Хирурги выполняют продольную панкреатоеюностомию при множественных сужениях и камнях в главном протоке поджелудочной железы, рубцевании и закрытии его просвета в области головки железы. Целью операции является декомпрессия протоковой системы путём улучшения оттока панкреатического сока. После операции у большинства пациентов ликвидируется болевой синдром, восстанавливается функция поджелудочной железы. Пациентам с хроническим панкреатитом также делают операцию Фрея и операцию Бегера.
Преимуществом простых дренирующих операций является максимальное сохранение ткани поджелудочной железы. Однако при дренирующих операциях хирурги не удаляют фиброзно-измененные ткани, особенно в ?

