Лечение при остром панкреатите у детей

Что такое Острый панкреатит у детей –
Острый панкреатит у детей – острое поражение поджелудочной железы воспалительно-деструктивного характера, которое связано с активацией панкреатических ферментов внутри самой железы и ферментативной токсемией. У детей эта форма панкреатита встречается не настолько часто, как у взрослых. Тем не менее, клинические случаи есть по всему миру.
Виды острого панкреатита:
- интерстициальный
- деструктивный
Последний вид известен также как панкреонекроз.
Что провоцирует / Причины Острого панкреатита у детей:
Среди наиболее частых причин, вызывающих рассматриваемую болезнь, выделяют:
- инфекции,
- обструкцию и повышение давления в панкреатических протоках,
- тупую травму поджелудочной железы,
- гиперкальциемию,
- гепатобилиарную патологию
- медикаментозные и токсические поражения
Острый панктеатит у детей могут вызвать такие инфекции как вирусный гепатит, эпидемический паротит, Коксаки В, энтеровирус, герпес, ветряная оспа, псевдотуберкулез, грипп, сальмонеллез, дизентерия, сепсис и пр. Тупую травму ребенок может получить вследствие удара в живот большой силы.
Повышение давления и обструкцию в панкреатических протоках вызывают такие болезни:
- холедохолитиаз
- папиллит
- дуоденостаз с дуоденопанкреатическим рефлюксом
- киста или стриктура холедоха
- описторхоз
- закупорка дуоденального соска аскаридами
- клонорхоз
- фасциолез
Что касается гепатобилиарной патологии, сюда относят хронический холецистит и желчнокаменную болезнь. Гиперкальциемия возникает в результате гипервитаминоза D или гиперпаратиреоза у ребенка. Токсические поражения – это отравления свинцом, мышьяком, ртутью, фосфором. А медикаментозные поражения поджелудочной возникают от приема препаратов:
- гипотиазид,
- азатиоприн,
- метронидазол,
- фуросемид,
- сульфаниламиды,
- тетрациклины,
- глюкокортикоиды в высоких дозах
Дополнительный фактор, влияющий на проявления заболевания, это потребление жирной и/или жаренной пищи в больших количествах. Примерно у четверти детей с острым панкреатитом не удается выявить причину начала болезни.
Патогенез (что происходит?) во время Острого панкреатита у детей:
Повреждение ткани поджелудочной железы приводит к развитию воспалительного процесса. Высвобождаются лизосомальные ферменты, которые осуществляют интрапанкреатическую активацию ферментов (трипсиногена), повреждающих железу. В крови повышается уровень биологически активных веществ, что приводит к общим волемическим и микроциркуляторным расстройствам, вероятен коллапс.
Симптомы Острого панкреатита у детей:
Для детей характерен в большинстве случаев интерстициальная форма острого панкреатита. Основным симптомом являются боли в животе такой характеристики:
- ощущаются в эпигастрии или области пупка
- пронизывающие, интенсивные
- сопровождаются чувством тяжести, метеоризмом и отрыжкой
- «отдают» чаще в левое подреберье, левую поясничную область
Может быть и такой симптом как рвота, возможно – повторная. Температура в норме или субфебрильная. Осмотр врача дает возможность зафиксировать такие симптомы:
- небольшое вздутие живота
- нарастание болей после пальпации живота
- иногда – резистентность мышц в эпигастрии
- тахикардия, тенденция к артериальной гипотензии
- положительные симптомы Френкеля, Мейо-Робсона, Бергмана и Калька
- бледность или гиперемия лица
- устойчивая болезненность при глубокой пальпации в зоне Шоффара
Лабораторный анализ крови показывает небольшой лейкоцитоз, нейтрофилез, может быть также повышение АЛТ, гипогликемия. При интерстициальном панкреатите умеренно повышены уровни липазы, амилазы и трипсина, но только непродолжительное время.
Деструктивный острый панкреатиту детей бывает гораздо реже. Для него типичны такие симптомы:
- неукротимая рвота
- очень интенсивная постоянная упорная боль в левом боку
- возможен жировой некроз подкожно-жировой клетчатки на животе, реже на лице и конечностях
- гемодинамические расстройства: шок, коллапс
- вероятны экхимозы, геморрагическая сыпь, желтуха
- субфебрильная или фебрильная температура тела
Осмотр показывает:
- частый слабо наполненный пульс
- артериальную гипотензию
- напряжение и вздутие живота
- утрудненность пальпации из-за напряжения передней брюшной стенки
Анализ крови показывает выраженный нейтрофильный лейкоцитоз, тромбоцитопению, СОЭ выше нормы. Наблюдается выраженная и стойкая гиперферментемия. Панкреонекроз может проходить с осложнениями: ранними и поздники. К ранним относят печеночную недостаточность, шок, ДВС, почечную недостаточность, сахарный диабет, кровотечения. К поздним относят абсцессы и флегмону поджелудочной железы, псевдокисты поджелудочной железы, перитонит, свищи.
При тяжелых формах острого панкреатита у детей может быть летальный исход (смерть). Он наступает в результате кровотечения, шока, гнойного перитонита.
Диагностика Острого панкреатита у детей:
Диагностируют острый панкреатит у детей на основе анамнеза и проявляющихся симптомов. Берут во внимание повышение уровня ферментов поджелудочной железы в крови и моче: амилазы, липазы и трипсина. Как метод диагностики применяют УЗИ и компьютерную томографию. При остром панкреатите отмечают диффузное увеличение поджелудочной железы в размерах, снижение эхогенности ткани, нечеткую визуализацию контуров.
Острый панкреатит у детей в диагностике отличают от болезней, при которых также есть интенсивные боли в животе:
- острый холецистит
- острый аппендицит
- острая кишечная непроходимость
- перфорация язвы
- желчные колики
Лечение Острого панкреатита у детей:
Острую форму заболевания лечат в стационаре. Ребенку нужен как физический, так и психический покой. Для этого нужно придерживаться постельного режима. Что касается пищевого режима, поджелудочной нужен покой. Соблюдают принципы механического и химического щажения пищеварительного тракта. Для этого 1-2 дня ребенок должен полностью голодать. В эти дни ему дают только щелочную минеральную воду типа «Боржоми» без газа, теплую. Доза составляет 5 мл на 1 кг, приниматьб 5-6 раз в сутки. На третий или второй день можно вводить щадящее питание. Необходима индивидуальная диета на 10–15 дней.
В первый день ребенку парентерально вводят глюкозу. Если есть показания, также плазму и белковые препараты. Со 2-го дня можно протертую гречневую или овсяную каши, чай без сахара с сухарями, паровой омлет. С 4-х суток дают несвежий белый хлеб, протертую кашу, творог, молочный кисель. С пятых суток дают овощные пюре, протертые овощные супы.
С 8-10 дня можно давать ребенку паровые котлеты, фарш из отварного мяса, рыбы. С 14-го дня в рацион вводятся печеные яблоки, фруктовые кисели. Еще через несколько суток можно свежие фрукты и овощи в ограниченном количестве. Когда проведена пищевая адаптация, назначают диету №5п с калорийностью 2500–2700 ккал. В ней соблюдается принцип увеличения белка на 30%, уменьшения жиров и углеводов на 20%.
Ребенок обязательно должен кушать 5–6 раз в сутки маленькими порциями только вареные и тушеные блюда. Категорически запрещено давать больному блюда с выраженными холеретическим, сокогонным, холекинетическим эффектами, сырые овощи и фрукты, мясные и рыбные бульоны, копчености, шоколад, маринады.
Медикаментозное лечение острого панкреатита у детей проводится при помощи спазмалитиков: но-шпы, платифиллина и т.д. Одновременно с ними дают болеутоляющие средства в дозировке согласно возрасту. Один их ключевых моментов лечения – дезинтоксикационная терапия путем внутривенного введения 5-10%-ного раствора глюкозы, плазмы. В зависимости от тяжести и формы заболевания назначаются кортикостероидные препараты короткими курсами.
Если есть показания, врачи дают ребенку препараты кальция, антигистаминные препараты, рутин, аскорбиновую кислоту и пр. В тяжелых случаях применяют для лечения острого панкреатита у детей ингибиторы протеаз: контрикал (трасилол), гордокс. В связи с недостаточностью поджелудочной железы ребенка назначаются ферментные препараты, наиболее популярным является панкреатин. При выраженном холестазе применяются легкие желчегонные препараты, отвары трав: кукурузные рыльца, цветки ромашки.
Профилактика Острого панкреатита у детей:
Профилактика первичного и рецидивирующего острого панкреатита начинается с соблюдения режима питания. Запрещено за 1 раз употреблять большие объемы пищи. Спиртное категорически запрещено. Необходимо родителям следить за здоровьем ребенка и своевременно лечить появляющиеся у него заболевания пищеварительной системы.
При остром и хроническом калькулезном холецистите, холедохолитиазе, непроходимости билиопанкреатических протоков оперативное лечение должно проводиться как можно раньше. Предотвратить рецидив острого панкреатита или переход его в хронический панкреатит можно благодаря раннему и правильному лечению первичных форм острого панкреатита. Лечение больных в стационаре должно проводиться до ликвидации острых изменений в поджелудочной железе. Способствуют профилактике острого панкреатита систематическое диспансерное наблюдение за больными гастроэнтерологического профиля, их лечение в амбулатории и поликлинике.
К каким докторам следует обращаться если у Вас Острый панкреатит у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Острого панкреатита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Источник

Детский панкреатит — диагноз довольно распространенный, особенно среди детей, имеющих те или иные проблемы с пищеварением. Заболевание может быть чрезвычайно опасным, если ребенок своевременно не начнет получать правильное лечение, а потому задачей не только врачей, но и родителей, является раннее обнаружение патологии.

О заболевании
О наличии поджелудочной железы в нашем организме мы зачастую начинаем догадываться только тогда, когда она внезапно «выходит из строя». Не исключение и детский панкреатит, который зачастую начинается без симптомов или умело «маскируется» под самые различные заболевания пищеварительного тракта.
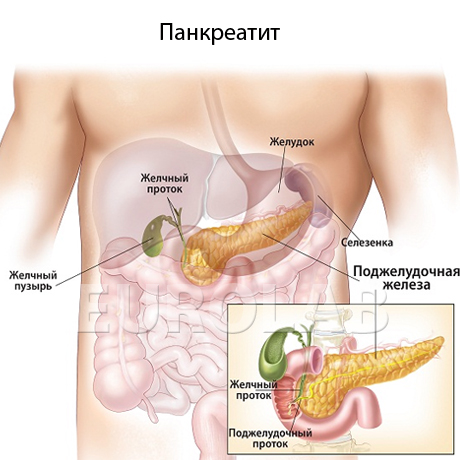
Панкреатит представляет собой воспалительный процесс в тканях поджелудочной железы. Расположена она рядом с желудком. Желудок принимает пищу, в нем она проходит первичное расщепление, после чего пищевая масса поступает в тонкий кишечник, и вот там нужны пищеварительные ферменты, которые, помимо инсулина, вырабатывает поджелудочная железа. Она отдает продукт своей секреции в двенадцатиперстную кишку. Но так работает здоровая железа.
В воспаленной поджелудочной ферменты вырабатываются в обычном режиме, но вот активируются раньше, чем попадут туда, куда нужно для правильного пищеварения. Это лишь усиливает воспалительный процесс, так как железа, по сути, начинает переваривать сама себя. Постепенно ткани железы повреждаются, они хуже справляются со своей ферментно-производственной задачей, развивается ферментная недостаточность. В тяжелом случае начинаются некротические изменения в железе — панкреонекроз, при котором прогнозы очень неутешительные. Во многих случаях он завершается летально.
У детей панкреатит встречается примерно в 15-25% случаев, если брать за основу группу, подверженную заболеваниям желудочно-кишечного тракта.


Очень часто начинающийся панкреатит остается незамеченным. Родители лечат совсем другие заболевания, по симптомам напоминающие воспаление поджелудочной железы, например, дисбактериоз или гастрит.
Классификация и виды
Врачи для определения вида панкреатита используют разные системы классификаций. Самая первая появилась еще в середине прошлого столетия, но она приписывала воспаление поджелудочной железы лишь алкоголикам. Когда стало понятно, что страдают болезнью и дети, и взрослые, не употребляющие спиртного, была создана универсальная классификация, которую в 2007 году дополнили немецкие ученые.
Таким образом, сегодня все случаи воспаления поджелудочной делятся на:
- острый панкреатит;
- рецидивирующий острый;
- хронический;
- хронический в стадии обострения.

Чтобы лучше понимать суть такого разделения, следует знать, что острым называется только что возникший процесс со всеми характерными симптомами. Если заболевание повторяется еще до того, как пройдет полгода с момента острого панкреатита, говорят о рецидивирующем остром заболевании. Если прошло более полугода, врачи ставят диагноз «хронический панкреатит в стадии обострения».
В зависимости от того, насколько поражена поджелудочная железа, если начались деструктивные процессы в ее тканях, определяют:
- отечный панкреатит (железа отечна, но повреждены лишь отдельные клетки, больших некротических участков нет);
- деструктивный (есть некротические очаги).
Уточняя состояние, врачи указывают, мелкие, средние или крупные очаги некроза присутствуют. Примечательно, что термин «панкреонекроз» врачи обычно не используют. Им в основном оперируют патологоанатомы для описания причин смерти.

В протекании болезни выделяется несколько фаз:
- ферментативная стадия — длится до 4-5 дней;
- реактивный период — начинается на 5-6 сутки и завершается на 14 сутки;
- секвестрация — начинается с 15 дня от начала болезни;
- стадия исхода — длится около полугода после начала заболевания.
Детский панкреатит, если он острый, обычно сопровождается воспалением и отечностью железы. В самых тяжелых случаях встречаются геморрагические симптомы — кровоизлияние. Но в детском возрасте острый панкреатит в чистом виде встречается очень редко. В 90% случаев у детишек регистрируется хроническое заболевание, причем часто оно протекает скрыто.
Особенность детского возраста накладывает отпечаток и на диагноз: если у малыша диагностируется реактивный панкреатит, то врачи расценивают его как ответ поджелудочной на самые разные патологические процессы в желудочно-кишечном тракте, и такое заболевание при правильном и своевременном лечении обратимо.
При отсутствии лечения реактивный детский панкреатит может превратить в истинный, при котором начнет разрушение тканей железы.

Причины
Поджелудочная железа ребенка может отреагировать воспалением и отеком на многие неблагоприятные факторы, но затем причиной усиления воспалительного процесса становятся ее собственные ферменты, которые начинают активироваться раньше срока прямо в железе. При этом страдают не только ткани железы, но и весь организм, ведь в кровь начинают поступать продукты распада клеток тканей, именно этим и обусловлена интоксикация при острой форме заболевания. Таким может быть панкреатит при сальмонеллезе и или острой герпесвирусной инфекции, при энтеровирусе (кишечной инфекции).
Не всегда родители придают значение симптомам острого панкреатита, и тогда заболевание может перейти в хроническое. Обострения будут происходить при воздействии на детский организм самых разных ситуаций и факторов:
- пищевое отравление;
- любое вирусное заболевание;
- грибковые инфекции;
- пищевая аллергия;
- переедание или недоедание;
- стресс, переживания.

Считается, что главной причиной возникновения воспалительного процесса в железе является нарушение оттока секрета, который она вырабатывает. Выводные протоки могут начать хуже справляться со своими функциями после тупой травмы живота, на фоне паразитарных заболеваний у детей (особенно при описторхозе и наличии аскарид), при наличии разных болезней органов пищеварения (гастрит, гастродуоденит, гепатит, заболевания желчного пузыря).
Железа может начать вырабатывать избыточное количество ферментов, которое просто не сможет быть полностью выведено в двенадцатиперстную кишку, в таких случаях:
- ребенок неправильно питается — есть много жирного, острого, чипсов, фастфуда, пьет много газировки, кушает нерегулярно, переедает;
- ребенок перенес сильное отравление;
- у малыша есть аллергия на продукты или медикаменты (особенно опасны для детской поджелудочной кортикостероидные гормоны, антибиотики-сульфаниламиды, цитостатические препараты, некоторые нестероидные противовоспалительные средства);
- у ребенка диагностировано ожирение;
- есть подтвержденная избыточная функция щитовидной железы.
Нередко панкреатит развивается у детей, которые переболели свинкой (эпидемическим паротитом), дизентерией.
Признаки
Острый приступ панкреатита можно узнать по сильной боли в области желудка. Развивается она внезапно и доставляет довольно выраженные неудобства. Дети в осознанном возрасте (5-6 лет, 7-8 лет и старше) вполне могут описать свои ощущения и указать, где именно им больно. У грудничка приступ боли проявляется сильным криком и поджиманием ножек к животу, в связи с чем мамы часто путают воспаление поджелудочной с кишечными коликами.
Болевые ощущения у ребенка сосредоточены в основном в верхней половине живота, многие жалуются, что слегка «отдает» в правую часть тела. Острому приступу свойственная рвота, в ней родители без труда смогут различить желчные примеси. После приступа такой рвоты облегчения не бывает, и ребенка снова начинает тошнить. Часто поднимается температура.
Важно обратить внимание на цвет мочи и кала. Если воспалится и увеличится в размере головка поджелудочной, то у ребенка может развиться механическая желтушка — нарушается отток желчи, в связи с чем ее красящие пигменты попадают в кровь. Желтоватой становится кожа, белки глаз, моча окрашена в темный цвет, а каловые массы, наоборот, становятся светлыми, почти белыми.


При появлении описанных признаков острого панкреатита важно вызвать скорую помощь. Но в большинстве случаев детский панкреатит протекает в более легких формах, причем играет роль и возраст: чем младше чадо, тем менее заметными могут быть признаки заболевания поджелудочной.
Следует обратить внимание на такие симптомы, как метеоризм, вздутие живота, многократная тошнота и рвота, жидкий стул, потеря аппетита. Температура обычно находится в пределах 37,0 градуса и чуть выше, ребенок выглядит бледным, во рту сухость.
Хроническое заболевание поджелудочной железы резко сопровождается сильными болевыми приступами. Обычно время от времени ребенок жалуется на ноющие боли в области желудка, которые могут усиливаться, если накануне малыш поел что-то жирное или попил газировки, а также в периоды эмоционального и психологического напряжения, сильной физической нагрузки. Такие ноющие приступы бывают и короткими — от часа, и длительными — до нескольких дней.
Дети с хроническим патологическим процессом в поджелудочной склонны к изжоге, имеют сниженный аппетит, часто испытывают приступы тошноты, особенно после еды, часто страдают нестабильной дефекацией — запоры сменяются поносом и наоборот.


Постепенно могут развиться симптомы осложнений — ребенок начинает терять вес, у него развивается плеврит или сахарный диабет.
Как ставят диагноз?
Самодиагностикой заниматься не стоит. При появлении признаков, описанных выше, стоит посетить врача, чтобы пройти детальное обследование. Заподозрить признаки панкреатита у ребенка доктор сможет при ощупывании эпигастральной области, особенно если поджелудочная отечна и увеличена. Но диагноз ставится не только по совокупности симптомов и ручном исследовании. Большую роль играет лабораторная диагностика.
Если у ребенка острый панкреатит, то в крови определяется большое количество лейкоцитов, высокие значения СОЭ. Более точную информацию дает биохимический анализ крови — он может определить повышенную активность ферментов поджелудочной, а также высокое содержание глюкозы в сыворотке крови. Наличие некоторых ферментов поджелудочной железы определяется и в каловых массах.
Ребенку делают ультразвуковое сканирование поджелудочной, желудка, желчного пузыря. УЗИ дает возможность увидеть, увеличена ли железа, есть ли отек, изменение ее формы, появились ли участки некротического поражения. При необходимости ребенку может быть рекомендована компьютерная томография органов брюшной полости или МРТ.
После обращения к врачу с характерными жалобами очень важно, чтобы он мог получить как можно больше лабораторной и инструментальной информации, чтобы отличить панкреатит от язвы желудка, острого холецистита, почечной колики, непроходимости кишечника, аппендицита.

Как лечить?
Как лечить острый или хронический панкреатит, зависит от того, насколько масштабны поражения железы, есть ли осложнения. В любом случае — и при остром заболевании, и при обострении хронического, важно создать такие условия, чтобы железа находилась в функциональном покое, то есть предписано лечебное голодание на несколько дней, пока приступ не отступит.
Острый панкреатит требует нахождения ребенка в стационаре (до 3-4 лет — вместе с родителем). Малышу рекомендуется постельный режим и отсутствие пищи, кормить нельзя ничем. Можно пить минеральную воду, состав которой является щелочным. Ребенку вводят раствор глюкозы, гемодез, ферментные препараты. Через 2-3 дня назначается лечебная диета, при которой поджелудочная не будет слишком активно вырабатывать ферменты.
Такое питание подразумевает полный запрет на жирные и жареные блюда, на концентрированные мясные бульоны, свинину, сало, субпродукты, все копченое, сосиски и колбасы, жирную рыбу, консервы, маринованное, соусы, яйца, приправы, сырой лук, чеснок, на бобовые, шпинат, бананы, гранат, виноград, сладости, какао и газированные напитки, сдобную выпечку. Меню ребенка напоминает меню при гастрите, в него входят овощные рагу, пюре, каши-размазни, овощные супы, отварное и печеное мясо, птица, рыба. Среди минеральных вод предпочтение отдают «Ессентукам» (№№ 4,17), «Нарзану».

Если у ребенка обнаружился хронический панкреатит, то главной тактикой в лечении считается обезболивание. Далее важно спланировать питание ребенка так, чтобы повторные обострения были исключены.
На время реабилитации после приступа доктор может назначить препараты панкреатических ферментов («Панкреатин», «Креон») – эти препараты будут способствовать пищеварительным процессам, несильно нагружая при этом саму поджелудочную. Важно следить за режимом дня, питанием. Лечение возможно в домашних условиях.
Точный перечень препаратов, который может назначить маленькому пациенту доктор, сообщит только сам врач после обследования, ведь для устранения сопутствующих симптомов и патологий дают и иные лекарства: применяются и антибиотики, и гормональные средства, и спазмолитики. Схема приема тоже индивидуальна.
В тяжелых случаях, когда консервативное лечение не помогает, и деструктивные изменения в железе прогрессируют, согласно клиническим рекомендациями может быть проведено хирургическое лечение — резекция железы, некрэктомия, удаление и дренирование абсцесса железы.

Прогнозы
Панкреатиту многие ученые посвятили свои монографии, но даже в них вы не найдете обилия информации о прогнозировании — это очень индивидуальное заболевание. В целом можно отметить, что легкие формы острого реактивного панкреатита у детей имеют вполне благоприятные прогнозы, если, конечно, родители и врачи сразу оказали ребенку необходимую помощь и лечение. Несколько хуже прогнозы при геморрагической и гнойной форме недуга. При панкреонекрозе высока вероятность гибели.
При хронической форме детского заболевания поджелудочной железы прогнозы делать сложно — все зависит от того, как часто и насколько сильно обостряется недуг.
Если ребенок питается правильно, ведет здоровый образ жизни, регулярно проходит профилактическое лечение для предотвращения рецидивов, получает необходимое ему санаторно-курортное лечение, то прогнозы также оцениваются, как вполне благоприятные.

Мнение доктора Комаровского
Известный педиатр Евгений Комаровский утверждает, что панкреатит — заболевание неправильного образа жизни, и его всегда легче предотвратить, чем потом вылечить (если речь не идет о наследственной форме недуга). Для профилактики этой болезни доктор предлагает ряд мер.
- Не перекармливайте ребенка, не заставляйте доедать его все до крошки — с этого и начинают формироваться неправильные пищевые привычки.
- Внимательно следите за тем, чтобы продукты на столе чада были довольно хорошо термически обработаны, чтобы они имели действующий срок годности.
- С малых лет приучайте ребенка к подвижности и активности. Лежачий образ жизни, лень и постоянный просмотр мультиков в сочетании с чипсами или гамбургерами могут привести к ожирению внутренних органов, в том числе и поджелудочной железы.
- Приучайте ребенка есть здоровую пищу, если она ему не по душе (что вовсе не редкость), изменяйте подачу, оформляйте и сервируйте блюда иначе, чтобы они были более привлекательными. Голодный ребенок будет есть предложенное — это золотое правило.
- Закаливайте и оздоровляйте малыша, больше гуляйте на воздухе, применяйте обтирания и прохладные ванны.

Не стоит по любому поводу давать ребенку таблетки (от головы, от попы, от сыпи и так далее). Бесконтрольный и неумеренный прием лекарств — одна из основных причин детского панкреатита.
Отзывы
По отзывам родителей, в лечении панкреатита у ребенка самое трудное — выдерживать рекомендованную врачами диету. При пищевой паузе, если еда не рекомендована совсем, после приступа ребенок начинает просить кушать уже на следующее утро, и тут от родителей потребуется железная воля. В некоторых случаях если детям уже более 3 лет, врачи разрешают пить небольшое количество воды с медом.
При лечении хронического панкреатита мамы часто признают, что долго выдерживать рекомендованную диету не получается. Все равно бывают срывы (в праздники, например). Большинство утверждают, что именно такие срывы приводят к появлению приступа боли и неприятным ощущениям, к диарее, но после возобновления правильного питания все проходит. Как правило, как говорят опытные родители, через несколько лет правильной диеты в рацион ребенка можно постепенно добавлять небольшими порциями продукты, ранее запрещенные. При разумном введении состояние ребенка не страдает.

О панкреатите у детей смотрите в следующем видео.
Источник
