Лечение прободной язвы желудка препараты
Прободная или перфоративная язва желудка – крайне опасное для жизни состояние, при котором необходима экстренная операция. Мужчины страдают от нее в 2 раза чаще женщин, но за последние 10 лет ситуация поменялась – количество пациенток с прободной язвой выросло втрое. Несмотря на то, что в целом заболеваемость этой патологией постоянно снижается[1].
Причины прободной язвы желудка
Прободение язвы – осложнение язвенной болезни, которая возникает под влиянием бактерии Helicobacter Pylori (хеликобактерии, хеликобактер пилори). Продукты жизнедеятельности бактерии нарушают баланс между защитными механизмами организма и агрессивной средой внутри желудка, из-за чего на поверхности слизистой появляется язва.
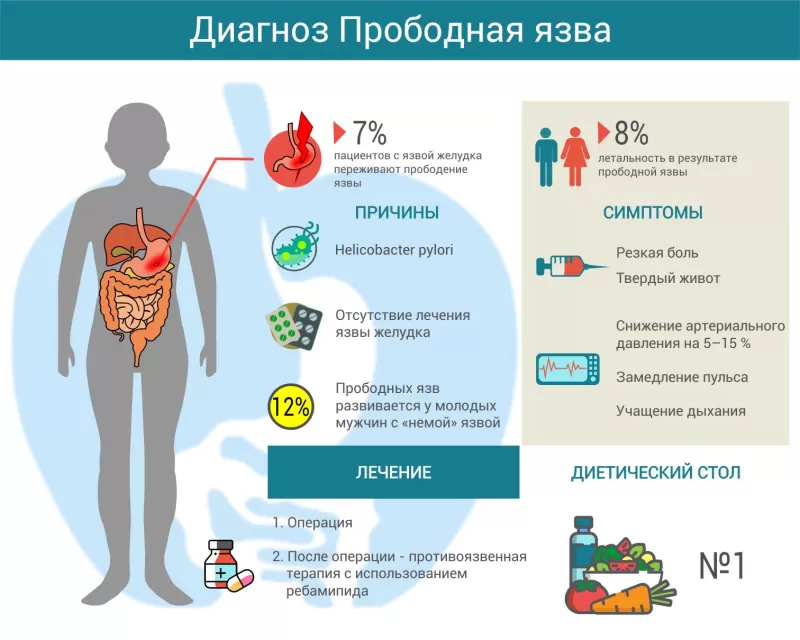
Долго существующая на одном месте язва постепенно «разъедает» стенку органа, становясь все глубже, пока не «продырявит» её полностью. Такое состояние развивается, по разным данным, у 2–10 % пациентов с язвой желудка [2].
Многие практикующие врачи считают, что прободение язвы – это свидетельство крайне безответственного отношения человека к своему здоровью, потому что в наше время – когда известны все причины язвы желудка и разработаны эффективные методы её лечения – нужно ещё умудриться довести ситуацию до такого смертельного осложнения.
По статистике, прободение становится первым симптомом язвы в 12% случаев [3]. Такие «немые» язвы бывают у молодых мужчин.
Симптомы прободной язвы желудка
В типичном случае во время прободения язвы человек чувствует резкую боль, которую описывает как «удар ножом» или «поток кипятка». Боль самая интенсивная в первые часы, потом начинает слабеть, но это ни в коем случае не означает, что ситуация улучшилась.
Пациент лежит или сидит, согнувшись, подтянув колени к животу. Он бледен, руки холодные, губы синеют, слизистые пересыхают. Живот становится твердым как доска. Артериальное давление снижается на 5–15 % относительно нормального, замедляется пульс, а дыхание, наоборот, становится частым и неглубоким.
Иногда прободение развивается на участке, прилегающем к печени или поджелудочной железе, – такая язва называется пенетрирующей. Тогда острой типичной картины не бывает: пациент замечает, что язвенные боли из периодических, «голодных», «ночных» становятся постоянными и присоединяются симптомы поражения соседнего органа.
Диагностика прободной язвы желудка
Боль при прободной язве настолько сильная и специфическая, что позволяет поставить предварительный диагноз без дополнительного обследования
Заподозрить прободение язвы позволяет типичный характер боли и поведение пациента. Во время осмотра врач может обнаружить доскообразное напряжение передней брюшной стенки и перитонеальные симптомы – признаки раздражения брюшины. Болезненность живота определяется не только при пальпации (прощупывании), но и перкуссии (простукивании). Выслушивая область живота, можно обнаружить звук трения брюшины и «металлический» или «серебристый» шум на вдохе, вызванный пузырьками газа, попадающими в брюшную полость из желудка.
Клинические рекомендации предлагают провести экстренное КТ для точной диагностики. Исследование позволяет увидеть газ и свободную жидкость в брюшной полости, утолщение стенки желудка в области язвы, само место перфорации. Но в реальности это возможно лишь в некоторых крупных больницах больших городов. Поэтому гораздо чаще перфорацию язвы диагностируют с помощью УЗИ брюшной полости и фиброгастроскопии (эндоскопии желудка).
Если и это невозможно, наличие воздуха в брюшной полости можно определить при рентгенографии.
В сомнительных случаях окончательно подтвердить прободную язву позволяет диагностическая лапароскопия (если, конечно, такое оборудование есть в больнице).
Лечение прободной язвы желудка
Прободная язва – причины, симптомы, лечение, диетический стол
Прободение язвы – прямое показание к операции.
Чаще всего (в 94 % случаев [4]) язву ушивают, то есть накладывают шов, который снаружи (со стороны брюшной полости) прикрывают участком сальника. Но в некоторых ситуациях такая тактика противопоказана:
- если ушиваемые ткани изменили структуру и нити их прорезают;
- при пенетрирующих язвах;
- при гигантской прободной язве;
- при хронической язве с плотными рубцовыми краями (каллезной язве);
- при подозрении на озлокачествление.
В 2–11 % случаев язву приходится иссекать. То есть удалять вместе с измененными краями и потом ушивать по относительно здоровым тканям. Показания к иссечению язвы:
- невозможность ушить;
- подозрение на рак – в этом случае иссеченные участки отправляют на гистологическое исследование (изучение строения тканей под микроскопом);
- при сочетании прободения и кровотечения на передней или задней стенке желудка.
Если язва гигантская или ткани вокруг неё настолько изменены, что швы прорезают стенку желудка, рекомендуют резекцию – удаление части органа.
Если язва меньше 5 мм в диаметре и расположена на передней стенке желудка, теоретически есть возможность ушить ее лапароскопически, не делая большого разреза. На практике для этого нужно специальное оборудование и врачи, прошедшие специальное обучение. Тем не менее, количество подобных операций неуклонно растет.

При прободении язвы необходима операция
Консервативное лечение прободной язвы допускается только если пациент категорически отказывается от операции, невзирая на последствия, или его общее состояние настолько нестабильно, что высок риск не перенести хирургическое вмешательство.
В этом случае в полость желудка вводят зонд, через который постоянно откачивают желудочное содержимое. Пациента обезболивают, вводят антибиотики и препараты, снижающие желудочную секрецию.
После операции обязательно назначают противоязвенную терапию в полном объеме, в том числе гастропротекторы (ребамипид), которые ускоряют заживление слизистой оболочки и увеличивают эффективность эрадикации (уничтожения) хеликобактерии.
Если после прободения язвы развился распространенный перитонит, пациента переводят в хирургическую реанимацию для лечения этого осложнения.
В течение месяца после оперативного лечения прободной язвы больной должен соблюдать стол №1. На это время запрещены физические нагрузки.
Профилактика и прогноз при прободной язве
Перфорация язвы – тяжелейшее осложнение, которое может привести к гибели от кровотечения или перитонита. Поэтому прогноз при прободной язве зависит от того, как быстро поставлен диагноз и начато лечение. Если при обращении в течение первых суток летальность колеблется от 1,3 до 19,4 % [5], то после 24 часов она возрастает до 30%. В целом в России летальность при перфоративной язве составляет 8,9 %.
Профилактика прободной язвы состоит прежде всего в своевременной диагностике язвенной болезни желудка и её лечении. Для этого нужно не терпеть боли в животе, а обратиться к врачу, чтобы установить их причину. И если диагностирована язва желудка, необходимо строго выполнять все рекомендации доктора, в том числе пройти курс лечения, направленный на эрадикацию хеликобактерии.
[1] Прободная язва у взрослых. Клинические рекомендации. Российское общество хирургов, 2016.
[2] П.В. Кудрявцев, Д.Н. Панченков, В.А. Иванюгин и соавт. Лапароскопическое лечение перфоративных гастродуоденальных язв. Эндоскопическая хирургия, 2013.
[3] СВ. Глушак, Е.С. Кочергина. Тактика современной диагностики перфоративных язв желудка и двенадцатиперстной кишки. РМЖ, 2003.
[4] Прободная язва у взрослых. Клинические рекомендации. Российское общество хирургов, 2016.
[5]там же
Источник
О язвенной болезни писали еще врачи Древнего Рима и Древней Греции. Легендарный арабский лекарь Авиценна более тысячи лет назад описывал проедающую насквозь желудок прободную язву, что приводило к попаданию едкого желудочного сока в брюшную полость и гарантировано убивало пациента. Еще через 500 лет анатомы в подробностях описали язву желудка, а еще спустя сотню лет – язву двенадцатиперстной кишки.
Сегодня язвенная болезнь встречается относительно часто. Язвы двенадцатиперстной кишки находятся на втором месте рейтинга наиболее распространенных недугов, уступая лишь ишемической болезни сердца. В России язву можно обнаружить у 7-10% населения, причем язва двенадцатиперстной кишки по сравнению с язвой желудка встречается в 15-20 раз чаще.
Молодые мужчины имеют в 3-5 раз больше шансов получить язву, чем женщины. Но после наступления менопаузы со снижением уровня эстрогенов встроенная гормональная защита у женщин исчезает – и показатели заболеваемости для сильного и слабого пола в пожилом возрасте выравниваются. В среднем женщины заболевают на 9 лет позже мужчин.
Но если с язвенной болезнью люди мучаются, но живут годами, то прободная язва — это опасное для жизни состояние, которое при отсутствии немедленной медицинской помощи может привести к гибели человека. По данным статистики, летальность при прободении язвы составляет 5-17,9% (некоторые источники говорят даже о 30%!), а осложнения развиваются в половине всех случаев прободения.
MedAboutMe выяснял, что такое прободная язва и как ее вовремя распознать.
Что такое язвенная болезнь?

Прободной (перфоративной) язва становится не сразу. Все начинается с язвы пептической, в названии которой кроется расшифровка механизма развития заболевания. Виной всему главный фермент желудка – пепсин. Он занимается расщеплением белков, и для этого ему необходима соляная кислота, которая активирует фермент. Собственно пепсин и соляная кислота – основные компоненты желудочного сока.
Слизистая желудочно-кишечного тракта – трехслойная:
- внутренний слой содержит множество желез внутренней секреции;
- средний – соединительнотканный, пронизанный кровеносными сосудами;
- внешний – это мышцы слизистой.
Обычная язва, а точнее, эрозия слизистой до мышечного слоя не доходит. А вот пептическая язва не только разрушает его, но и продолжает развиваться вглубь, поражая следующие слои органа – желудка или кишечника.
По размеру пептические язвы обычно не превышают 1 см в диаметре. Чаще всего они формируются в окрестностях привратника – мышечного кольца, отграничивающего желудок от двенадцатиперстной кишки, хотя в принципе могут образовываться на всем протяжении кишечника.
Как было сказано выше, для образования такой язвы нужны и пепсин, и соляная кислота. «Без кислоты нет язвы!» – писал 100 лет назад немецкий ученый К. Шварц. Впрочем, в конце 1980-х — начале 1990-х на смену этому утверждению пришло заявление: «Нет Helicobacter pylori – не хеликобактер-ассоциированной язвы».
Сегодня выделяют несколько основных причин развития язвы желудка или двенадцатиперстной кишки:
- Инфицирование Helicobacter pylori
За последние лет 30 ученые перестали считать хеликобактерию основной причиной язвенной болезни. Хотя бы потому, что она обитает в желудочно-кишечном тракте (ЖКТ) каждого второго человека, а язва развивается только у 10-20% из этой категории населения. Кроме того, наличие язвы не означает присутствие хеликобактерии.
- Нарушение барьерных свойств слизистой ЖКТ
Самая частая причина – прием лекарств, а самые распространенные лекарства, разрушающие слизистую – нестероидные противовоспалительные средства (НПВС). Именно НПВС причина того, что язва желудка у пожилых людей развивается чаще, чем аналогичное поражение двенадцатиперстной кишки — они просто чаще принимают эти препараты. Впрочем, возможно также проглатывание каких-то едких веществ.
- Увеличение выработки соляной кислоты
Причиной могут быть различные заболевания ЖКТ (например, гастрит с повышенной кислотностью, гастринома), а также курение и прием алкоголя.
Надо также добавить, что иногда перфоративная язва развивается и без предшествующей ей язвенной болезни — по вышеописанным причинам: лекарства, едкие вещества и т. п.

Прободная язва стала причиной смерти таких выдающихся людей, как:
- Редьярд Киплинг, 70 лет.
- Джеймс Джойс, 58 лет.
- Джон Рональд Руэл Толкиен, 81 год.
Прободение язвы: симптомы

При прободении язвы человек испытывает сильную острую «кинжальную» боль в животе, которая усиливается при прикосновении или при движении. В положении лежа боль немного ослабевает. Мышцы живота спазмируются, он становится твердым, «доскообразным», и может выступать наружу. У пациента поднимается температура в сочетании с ознобом, развиваются тошнота и рвота. Также могут наблюдаться головокружение, тахикардия (учащение сердцебиения), одышка, уменьшение мочеиспускания, общая патологическая усталость.

Чаще всего перфорация происходит в первой половине дня. Ученые объясняют это суточными колебаниями выработки соляной кислоты. Случаи прободения язвы также чаще регистрируются во время Рамадана – так называется месяц, когда мусульмане держат пост от утренних сумерек и до захода солнца.
Больной лежит, скорчившись и согнув колени, лицо его приобретает бледный оттенок, губы синеют (цианоз), во рту пересыхает, черты лица заостряются, конечности холодеют, дыхание частое поверхностное, давление падает на 5-10% от обычных показателей.
Диагностику проводят при помощи КТ (лучший вариант), УЗИ (если нет возможности сделать КТ) или рентгена (если нет возможности сделать КТ или УЗИ).

Причиной перфорации («дырки») в ЖКТ могут быть и другие болезни:
- аппендицит (чаще у пожилых людей);
- дивертикулит;
- камни в желчном пузыре или его инфицирование;
- воспалительные заболевания кишечника (ВЗК) – болезнь Крона или язвенный колит;
- рак ЖКТ;
- ножевое или огнестрельное ранение в живот, травма живота тупым орудием;
- операции на внутренних органах, редко – повреждение ЖКТ при проведении эндоскопии.
А еще сходные симптомы могут также наблюдаться при следующих заболеваниях:
- острый аппендицит,
- острый холецистит,
- печеночная колика,
- острая непроходимость кишечника,
- заворот желудка и др.,
Источник
Медикаментозная язва желудка – поражение слизистой оболочки желудка, причиной которого является прием ульцерогенных лекарственных средств. Особенностью данной патологии является отсутствие корреляции между симптомами и степенью выраженности повреждения. У большинства пациентов жалоб нет, возможны диспепсические явления. Иногда первым признаком является желудочное кровотечение или перфорация язвы. Диагностика основана на эндоскопическом исследовании, изучении анамнеза (выявлении связи с применением ульцерогенных препаратов). Лечение консервативное, заключающееся в поддержании оптимального уровня рН желудочного сока, улучшении защитных механизмов слизистой оболочки.
Общие сведения
Медикаментозная язва желудка относится к группе гастропатий, объединяющих специфическое повреждение слизистой желудочно-кишечного тракта при применении фармакопрепаратов, обладающих ульцерогенным действием, причем основную массу составляют НПВП-индуцированные гастропатии. Прием НПВП обусловливает около 40% всех побочных эффектов фармакотерапии, и 90% из них приходится именно на поражение желудка. На фоне длительного приема нестероидных противовоспалительных средств 40% медикаментозных язв желудка осложняется кровотечением. Ульцерогенный эффект аспирина был описан еще в 1961 году, позже он был установлен и у других нестероидных и стероидных препаратов.
Медикаментозные язвы желудка являются актуальной проблемой гастроэнтерологии, поскольку у большинства пациентов не удается отменить препарат в связи с высоким риском обострения основного заболевания. При этом современный арсенал нестероидных противовоспалительных средств насчитывает сотни препаратов, которые занимают ведущее место в лечении ревматологических заболеваний, а также широко применяются в травматологии, неврологии, гинекологии и других отраслях. В некоторых случаях медикаментозные язвы желудка манифестируют тяжелыми осложнениями.
Медикаментозная язва желудка
Причины медикаментозной язвы желудка
Наиболее часто медикаментозные язвы желудка формируются при применении таких групп препаратов, как нестероидные противовоспалительные, кортикостероидные, антигипертензивные (резерпин). Данные лекарственные средства могут индуцировать рецидивирование язвенной болезни желудка или быть причиной первичных дефектов слизистой оболочки желудка (симптоматических язв).
Нестероидные противовоспалительные средства в кислой среде желудка способны проникать непосредственно в клетки эпителия, нарушая слизисто-бикарбонатный барьер и вызывая обратную диффузию ионов водорода, вследствие чего «контактно» повреждаются поверхностные клетки. Но основной механизм патогенного действия связан с блокированием циклооксигеназы-1 и нарушением синтеза гастропротекторных простагландинов. Действие глюкокортикостероидов заключается в усилении продукции соляной кислоты клетками слизистой оболочки желудка, изменении качественного состава слизи и снижении скорости репаративных процессов. При применении резерпина повышается выделение таких биологически активных веществ, как гистамин, серотонин, в результате чего также усиливается выработка HCl. Важную роль в развитии медикаментозных язв желудка играют возраст, длительность приема и дозировка препаратов, вредные привычки (алкоголь и никотин потенцируют повреждающее действие НПВП), а также сопутствующие заболевания.
Симптомы медикаментозной язвы желудка
Особенностью клинического течения медикаментозной язвы желудка является малосимптомность, обусловленная анальгезирующим действием вызывающих ее препаратов. В то же время скудность проявлений может сочетаться с тяжелым течением заболевания. Отсутствие субъективной симптоматики также объясняется тем, что жалобы, связанные с основной патологией, беспокоят пациента намного больше, чем умеренные диспепсические явления. Но даже полное отсутствие проявлений язвы не исключает тяжелое повреждение слизистой оболочки желудка.
Чаще всего симптомами медикаментозной язвы желудка являются слабовыраженные диспепсические явления: тошнота, рвота, ощущение тяжести или боли в эпигастральной области, анорексия, вздутие живота, нарушение стула. У некоторых пациентов желудочное кровотечение или перфорация могут быть первым проявлением данной патологии (это обусловлено антитромбоцитарным эффектом НПВП). Доказано, что прием НПВП повышает риск гастродуоденальных кровотечений в 3-5 раз.
Диагностика медикаментозной язвы желудка
Диагностика медикаментозных язв желудка начинается с детальной оценки жалоб пациента и анамнеза заболевания, объективного обследования. Консультация гастроэнтеролога позволяет выявить основные проявления заболевания, связь с приемом ульцерогенного лекарственного препарата, а также выяснить длительность и кратность его применения. Ведущая роль в верификации диагноза принадлежит эндоскопическому обследованию. Эзофагогастродуоденоскопия выявляет язвенные дефекты, в большинстве случаев локализующиеся в антральном отделе желудка. Язв чаще несколько, они сочетаются с множественными эрозиями. Эндоскопическая картина заболевания весьма неспецифична, однако в отличие от хеликобактер-ассоциированной язвенной болезни, при которой характерным фоном язвенных дефектов является хронический гастрит, медикаментозные язвы желудка выявляются при минимальных дефектах слизистой.
Поскольку в формировании медикаментозных язв желудка важную роль играет состояние слизистой оболочки, ее способность противостоять повреждающим факторам и сохранение равновесия между факторами агрессии и защиты, при подозрении на данную патологию целесообразно определение у пациентов Н.pylori как основной причины воспалительно-деструктивных повреждений желудка. Проводится дыхательный тест на хеликобактер, определение антител к хеликобактер в крови методом ИФА. Доказано, что частота образования язв при сочетании наличия Н.pylori и действия ульцерогенного препарата вдвое превышает таковую при самостоятельном влиянии этих факторов.
Диагностические критерии медикаментозной язвы желудка включают следующие условия: четкая связь с приемом ульцерогенного препарата (чаще всего – нестероидного противовоспалительного средства), острота развития, множественность поражений, малосимптомное течение или полное отсутствие проявлений, преимущественная локализация язв в антральном отделе, быстрое заживление после отмены препарата.
Лечение медикаментозной язвы желудка
Основная сложность в лечении медикаментозных язв желудка заключается в том, что зачастую невозможна отмена ульцерогенного препарата, который пациент систематически принимает по поводу определенного заболевания. Поэтому в тактике ведения таких больных рассматриваются два взаимозависимых подхода: оптимизация применения препарата, вызвавшего повреждение слизистой оболочки желудка, и противоязвенная терапия.
Оптимизация применения ульцерогенного препарата включает принятие решения о целесообразности его использования при наличии побочных эффектов со стороны ЖКТ, при невозможности отказа от него – максимальное уменьшение дозы и регулярный эндоскопический контроль, а также назначение НПВП, обладающих высокой селективностью в отношении ЦОГ-2 (нимесулид, мелоксикам).
Основным препаратом, применяемым при лечении медикаментозных язв желудка, является мизопростол – аналог простагландина Е1. Его эффект обусловлен способностью стимулировать продукцию слизи и бикарбонатов, поддерживать нормальный местный кровотоки целостность слизистой оболочки.
Высокой эффективностью при медикаментозных язвах желудка обладают гастропротекторные препараты: гидроксид алюминия + октасульфит сахарозы, соли висмута. Задачей терапии данной патологии является также подавление кислотообразующей функции желудка с удержанием рН в пределах 4-6. С этой целью назначаются ингибиторы протонной помпы, Н2-блокаторы гистаминовых рецепторов. Негативное влияние НПВС на слизистую оболочку уменьшают донаторы азота, участвующие в реализации защитного действия простагландинов. При определении у пациента H.pylori проводится эрадикационная терапия.
Прогноз и профилактика медикаментозных язв желудка
Прогноз при наличии медикаментозной язвы желудка зависит от тяжести повреждения слизистой оболочки, своевременности диагностики и лечения, а также возможности отмены ульцерогенного лекарственного средства. Профилактика заключается в максимальной оптимизации применения нестероидных противовоспалительных средств и других препаратов, повреждающих слизистую оболочку желудка, регулярном эндоскопическом обследовании, при наличии в анамнезе язвенной болезни – определении хеликобактерий и их эрадикации. Категорически запрещается применение НПВП без показаний, превышение дозировок и длительности лечения данными препаратами.
Источник
