Летальный исход от острого панкреатита у ребенка
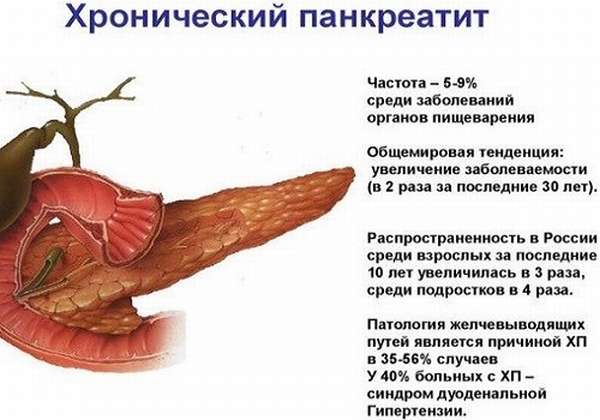

Панкреатит – тяжелый воспалительный процесс в поджелудочной железе. Это патологическое состояние затрагивает органы пищеварительного тракта, кроме того, возникают серьезные проблемы с состоянием и функциями всех органов и систем человеческого организма. Смерть от панкреатита, к сожалению, возникает нередко, особенно при остром течении заболевания, а также – если развиваются тяжелые осложнения, нарушение жизненно важных функций организма.
Панкреатит: вероятная смертность от заболевания
Смертность вследствие воспаления поджелудочной железы составляет 40 процентов от всех случаев острого воспаления ПЖ. Это очень высокие цифры, свидетельствующие об опасности данной патологии, необходимости своевременного диагностирования, лечения и профилактики панкреатита.

Пациенты умирают из-за тяжелого течения острой воспалительной патологии или обострения хронического воспалительного процесса, при развитии тяжелых осложнений:
- панкреонекроз,
- внутреннее кровотечение, особенно в случае его тяжелого осложнения – гиповолемического шока,
- острая интоксикация продуктами распада как причины инфекционно-токсического шока, чаще актуального при панкреатите алкогольного генеза,
- абсцессы, гнойники на поверхности ПЖ или близлежащих органах (сальник, печень, желчный пузырь, желудок), гнойный воспалительный процесс в протоках железы, при разрыве или распространении которых развивается тяжелое состояние – перитонит,
- болевой шок,
- рак ПЖ вследствие длительного течения хронического панкреатита.
Если вовремя не обратиться за медицинской помощью, своевременно не диагностировать эти тяжелые состояния и не начать правильно лечить пациента, то риск летального исхода очень высок.
Признаки тяжелой формы панкреатита
Воспаление поджелудочной железы проявляется разнообразными симптомами, значительно ухудшающими состояние пациента, снижающими качество его жизни, судя по их отзывам. Диагностика заболевания часто затруднена из-за схожести симптомов панкреатита с другими патологиями ЖКТ, особенно у детей, которые самостоятельно не могут предъявить жалобы. Основные признаки тяжелого осложненного течения воспаления:
- Сильные боли в животе разной локализации: в околопупочной, подреберной области слева или с обеих сторон. Нередко боли имеют опоясывающий характер, иррадиируют в поясницу, правое, левое плечо, грудную клетку. Болевой синдром во время приступа панкреатита бывает настолько интенсивный, что может привести к болевому шоку с нарушением сознания, развитием смертельно опасной полиорганной недостаточности.
- Диспепсический синдром, проявляющийся несколькими признаками: тошнотой, рвотой, не приносящей облегчение, повышением газообразования в кишечнике, вздутием живота, нарушением стула (чаще – в виде диареи). Тяжелая диспепсия с длительной профузной рвотой, поносом приводит к обезвоживанию пациента, потере необходимых микроэлементов и витаминов. Особенно часто это проявляется при недостаточной или несвоевременной инфузионной терапии. Дегидратация тканей организма, недостаток минералов (магния, калия, кальция, железа и других) негативно сказывается на работе всех органов и систем (особенно – сердца и сосудов), в тяжелых случаях – опасна для жизни.
- Общеинтоксикационный синдром, проявляющийся множеством тяжелых симптомов, свидетельствующих о поражении всех систем человеческого организма. Основные признаки интоксикации: повышение температуры тела, слабость, снижение давления до коллапса, одышка, изменение (бледность, цианоз, иктеричность) окраски кожных покровов, головные боли, головокружение, нарушение сознания и многие другие.
- Ухудшение данных лабораторных, инструментальных исследований в случае тяжелого течения воспаления ПЖ. В ОАК обнаруживается выраженный лейкоцитоз с патологическими изменениями лейкоцитарной формулы, резкое повышение СОЭ по причине воспаления. Вследствие поражения печени или развития внутреннего кровотечения может развиться анемия, тромбоцитопения. По результатам биохимического исследования крови повышается уровень печеночных ферментов, амилазы и других показателей, свидетельствующих о повреждении ПЖ. При проведении УЗИ, КТ внутрибрюшных органов выявляются признаки отека, разрушения тканей железы, абсцессов и другие патологические изменения.
Смерть от острого воспаления: как не допустить трагедии?
Острый панкреатит развивается наиболее часто вследствие злоупотребления алкоголем и жирной пищей. Протекает он очень тяжело и нередко приводит к опасным для жизни осложнениям.
Статистика смертности от острого панкреатита гласит, что 20% пациентов с таким диагнозом могут скончаться, особенно при отсутствии правильной своевременной терапии.
Для того чтобы избежать трагедии, необходима своевременная установка правильного диагноза и верно выбранная тактика лечения: хирургическое вмешательство по показаниям или консервативное лечение в условиях отделения реанимации и интенсивной терапии.
Ранняя диагностика
Если у человека выставлен диагноз хронический панкреатит, он знаком с симптоматикой обострения и необходимостью срочной госпитализации в стационар. При развитии же острого панкреатита можно недооценить состояние. Малейшая задержка с медицинской помощью может привести к непоправимым последствиям (инвалидизации или гибели пациента). Поэтому при развитии любых проблем с пищеварением, острых болей в животе, особенно на фоне лихорадки, ухудшении общего состояния необходимо обязательно обратиться к специалисту или вызвать скорую помощь.

Для установки диагноза врач (гастроэнтеролог, терапевт или хирург) проведет опрос с уточнением анамнеза заболевания, выявлением факторов риска заболевания, вредных привычек. Затем специалист осмотрит больного, обследует физикальными методами: пальпация, перкуссия, аускультация.
Для выявления острого воспалительного процесса необходимо проведение лабораторного обследования (ОАК, ОАМ, биохимическое исследование крови, копрологическое исследование). Из инструментальных способов диагностики патологии ПЖ потребуется выполнить УЗИ, КТ или МРТ, рентгенологическое обследование органов пищеварения.
Профилактика воспаления поджелудочной
Для профилактики развития острого панкреатита (первичная профилактика), а также для предупреждения обострений хронического воспаления ПЖ (вторичная профилактика) всем людям рекомендуется соблюдать определенные правила:
- Правильное питание, основанное на принципах механического, химического и температурного щажения слизистых оболочек пищеварительного тракта. Исключаются жирные, жареные, соленые, острые, кислые блюда. Температура пищи и напитков – в пределах температуры тела. Блюда подаются больному в жидком, пюреобразном, кашицеобразном виде для облегчения переваривания.
- Категорический отказ от вредных привычек (злоупотребления алкоголем, курения) – одно из самых важных правил профилактики заболевания.
- Ведение здорового образа жизни, занятия спортом (специально подобранной гимнастикой), частые прогулки на свежем воздухе.
- Соблюдение режима труда и отдыха, исключение тяжелых физических нагрузок, стрессовых ситуаций. Сон должен быть не менее 8 часов в сутки.
- Своевременная диагностика, лечение других желудочно-кишечных заболеваний. Особенно большое значение для развития панкреатита имеет желчнокаменная болезнь, хронический холецистит, любые патологии билиарной системы, гастрит, дуоденит. Прием назначенных препаратов в таблетках или парентерально для лечения сопутствующей патологии крайне важен для профилактики панкреатита.
Основные причины смерти от панкреатита
Летальность при воспалении железы зависит от его разновидности (этиологии, патогенеза, симптоматики воспалительного процесса).
Алкогольный панкреатит
Среди умерших от алкогольного панкреатита много молодых, особенно часто этот диагноз ставят мужчинам, так как именно они чаще страдают от алкоголизма.
Регулярное употребление этанола приводит к токсическому повреждению клеток паренхиматозных органов – печени, поджелудочной железы.
Алкогольный панкреатит характеризуется развитием некроза ПЖ, нарушением ее функций.
Острый панкреатит
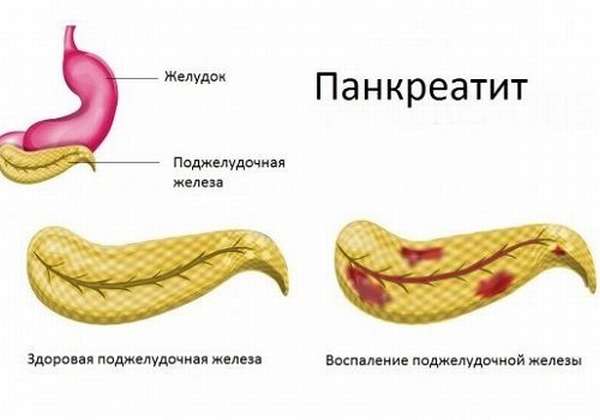
Статистика смерти от острого панкреатита с тяжелой симптоматикой считается самой высокой. Летальный исход наступает в течение первой недели от начала заболевания, иногда – даже при вовремя начатой терапии. Основными состояниями, при которых пациент умирает из-за острого панкреатита, считаются массивный некроз ПЖ, внутреннее кровотечение.
Хронический панкреатит
Длительный хронический воспалительный процесс в ПЖ считается не столь опасным, как острый. Но, в связи с неминуемым поражением органа во время обострений, невозможно полностью исключить развитие тяжелых осложнений. Кроме смерти, во время обострения болезни летальный исход возможен и из-за развития злокачественной опухоли в поджелудочной железе и прогрессирования рака до 3-4 стадии, не поддающейся излечению.
Геморрагический панкреатит
Воспаление поджелудочной, сопровождающееся кровотечением, – очень опасное патологическое состояние. Развивается оно при повреждении стенки какого-либо сосуда из-за возможного влияния на нее панкреатических ферментов.
Если вовремя не диагностировать внутреннее кровотечение (особенно из крупной артерии) и не выполнить полостную операцию, кровопотеря может быстро стать массивной, разовьется геморрагический шок, и больной умрет.
Панкреонекроз
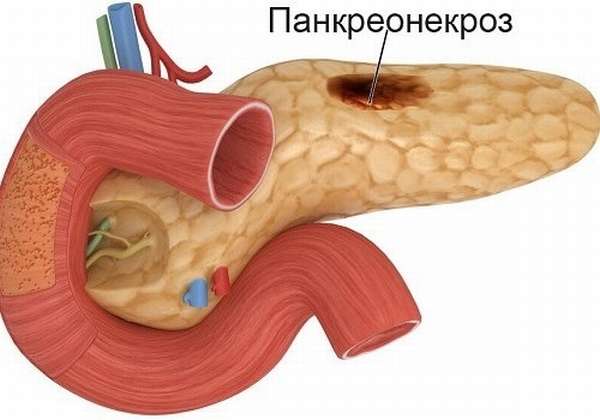
Некроз (разрушение) тканей ПЖ происходит по разным причинам. Чаще всего это случается вследствие острого деструктивного панкреатита, развившегося после злоупотребления алкоголем или вредной пищей. Из-за воспаления, отечности железы или наличия камней в выводящих протоках просвет их уменьшается, а панкреатический сок, агрессивный для любых тканей, остается внутри самой ПЖ. Протеолитические ферменты разрушают железу и прилежащие к ней органы.
При молниеносном течении панкреонекроза и несвоевременном оказании помощи больному смертельный исход практически неизбежен.
Смерть после резекции ПЖ
При образовании абсцессов, гнойников, свищей, развитии панкреонекроза единственным эффективным способом лечения считается хирургическое вмешательство. Операция проводится несколькими способами. Объем вмешательства зависит от степени поражения ПЖ: иссечение некротических тканей, резекция одного отдела или (реже) всего органа. Но даже после удачно проведенного оперативного лечения летальный исход тоже возможен по нескольким причинам:
- Послеоперационное кровотечение.
- Реактивный послеоперационный панкреатит.
- Инфекционные осложнения и послеоперационный перитонит.
- Сахарный диабет, его осложнения (гипергликемическая кома и другие) при неправильно подобранной заместительной терапии инсулином или несоблюдении пациентом рекомендаций лечащего врача.
Каковы прогнозы благоприятного исхода лечения?
Своевременное обращение за медицинской помощью и вовремя начатое лечение повышает шанс пациента на выздоровление или стабилизацию состояния. Благоприятный исход после перенесенного панкреатита зависит от многих причин:
- тяжесть заболевания, выраженность осложнений воспаления,
- возраст пациента (чем человек старше, тем тяжелее восстановиться ему после панкреатита или оперативного вмешательства по поводу патологии ПЖ),
- наличие сопутствующих болезней у человека (эндокринологических, неврологических, сердечно-сосудистых, желудочно-кишечных и других),
- квалификация лечащего врача,
- приверженность пациента к терапии, соблюдение профилактических мер.
Патология поджелудочной железы редко проходит бесследно. Опасные осложнения воспалительного процесса (панкреонекроз, внутреннее кровотечение, сильная интоксикация и другие) могут привести к смерти пациента. Чтобы не бояться трагического исхода, пациенту необходимо вовремя обращать внимание на свое состояние, обращаться за медицинской помощью. Крайне важна профилактика заболевания, особенно для предупреждения обострений хронического панкреатита.
Список литературы
- Григорьева И.Н., Романова Т.И., Никитенко Т.М., Осипенко М.Ф., Венжина Ю.Ю., Усов С.А., Мироненко Т.В., Ямлиханова А.Ю. Качество жизни у больных панкреатитом. Сибирский консилиум. 2007 г. вып.5) стр.71–74.
- Брискин Б.С., Рыбаков Г.С., Демидов Д.А. Ранние видеолапароскопические и малоинвазивные вмешательства как путь снижения летальности в хирургии острого панкреатита. Эндоскопическая хирургия. 1999 г. № 2 стр. 12.
- Маев. В. Хронический панкреатит. 2012 г.
- Валенкевич Л.Н. Осложнения и исходы хронического панкреатита. Терапевтический архив. 1999 г. №2 стр. 54–57.
- Гоч Е. М. и др. Благоприятный исход редкого осложнения деструктивного панкреатита. Вестник хирургии им. И.И.Грекова 2008г. № 5 стр. 93–94.
Источник
Панкреатит у детей – воспаление ткани и протоков поджелудочной железы, обусловленное усилением активности собственных панкреатических ферментов. Панкреатит у детей проявляется острой болью в эпигастрии, диспепсическими расстройствами, повышением температуры; при хронизации – снижением аппетита, неустойчивым стулом, потерей веса, астеновегетативным синдромом. Диагноз панкреатита у детей основан на результатах исследования ферментов крови и мочи, копрограммы, УЗИ, рентгенографии, КТ брюшной полости. При панкреатите у детей показаны щадящая диета, спазмолитическая и антисекреторная терапия, ферментные препараты, антибиотики; при необходимости – оперативное вмешательство.
Общие сведения
Панкреатит у детей – автокаталитическое ферментативное воспалительно-дистрофическое поражение поджелудочной железы. Распространенность панкреатита среди детей с патологией пищеварительного тракта составляет 5-25%. Течение панкреатита у ребенка, в отличие от взрослого, имеет свои особенности: заболевание может вызываться широким кругом экзогенных и эндогенных факторов, протекать малосимптомно, маскироваться другими заболеваниями пищеварительного тракта: гастритом, гастродуоденитом, дисбактериозом кишечника и пр. Поиск методов раннего выявления и своевременного лечения панкреатита у детей является актуальнейшей задачей педиатрии и детской гастроэнтерологии.

Панкреатит у детей
Причины панкреатита
Развитие панкреатита у детей обусловлено патологическим воздействием на поджелудочную железу собственных активированных ферментов (в первую очередь, протеаз), повреждающих ткани, выводные протоки и сосуды железы. Саморазрушение органа приводит к развитию в нем воспалительной реакции, а выброс в кровь и лимфу ферментов и токсических продуктов распада тканей – к выраженной общей интоксикации.
Хроническое воспаление в большинстве случаев имеет вторичный характер и может быть следствием перенесенного острого панкреатита у детей. Манифестация панкреатита у детей происходит под действием различных этиологических факторов механического, нейрогуморального и токсико-аллергического характера.
Причиной панкреатита у детей может быть нарушение оттока панкреатического секрета, возникающее при аномалиях развития или обструкции выводных протоков поджелудочной железы, 12-перстной кишки и желчного пузыря; тупых травмах живота; гельминтозах (аскаридозе); на фоне заболеваний ЖКТ (язвенной болезни, гастродуоденита, холецистита, гепатита, желчнокаменной болезни); злокачественной патологии (рака поджелудочной железы).
Чрезмерная стимуляция поджелудочной железы с повышением активности панкреатических ферментов может развиваться при неправильном питании ребенка – нарушении режима приема пищи; переедании, употреблении жирных, острых блюд, чипсов, газированных напитков, фаст-фуда и др. К развитию панкреатита у детей приводят тяжелые токсико-аллергические реакции на пищевые продукты и медикаменты (кортикостероиды, сульфаниламиды, цитостатики, фуросемид, метронидазол, НПВС).
Панкреатит у детей может быть связан с болезнями соединительной ткани, эндокринопатиями, обменными нарушениями (ожирением, гемохроматозом), гипотиреозом, муковисцидозом, ХПН; перенесенными острыми вирусными и бактериальными инфекциями (эпидемическим паротитом, ветряной оспой, герпесвирусной инфекцией, дизентерией, сальмонеллезом, сепсисом).
Классификация
По характеру течения панкреатит у детей может быть острым и хроническим. Острый панкреатит у детей характеризуется катаральным воспалением и отеком поджелудочной железы; в тяжелых случаях – кровоизлияниями, некрозом ткани и токсемией. При хроническом панкреатите у детей воспалительный процесс прогрессирует на фоне дегенеративных изменений – склероза, фиброза и атрофии паренхимы поджелудочной железы и постепенного нарушения ее функции. Для детей школьного возраста более свойственно хроническое, часто латентное течение панкреатита; острая форма во всех возрастных группах встречается редко.
В зависимости от клинико-морфологических изменений поджелудочной железы выделяют острый отечный (интерстициальный), геморрагический, гнойный панкреатит у детей и жировой панкреонекроз.
Хронические панкреатиты у детей могут различаться по происхождению (первичный и вторичный); по течению (рецидивирующий и латентный); по тяжести течения (легкая, среднетяжелая и тяжелая формы). Рецидивирующий панкреатит у детей проходит стадии обострения, стихания обострения и ремиссии; латентный – не сопровождается выраженными клиническими симптомами.
Реактивный панкреатит у детей, развивающийся как ответная реакция поджелудочной железы на различные воспалительные заболевания ЖКТ, может быть обратимым при адекватной терапии основной патологии или переходить в «истинный» панкреатит, сопровождаясь деструкцией железы. Выделяют наследственный панкреатит у детей, передающийся по аутосомно-доминантному типу.
Симптомы панкреатита у детей
Панкреатит у детей, как правило, протекает в легкой форме; тяжелые (например, гнойно-некротические) формы встречаются крайне редко. У детей младшего возраста клинические проявления панкреатита обычно менее выражены.
Острый панкреатит у детей старшего возраста проявляется резкими приступообразными болями в эпигастральной области, часто опоясывающего характера, с иррадиацией в правое подреберье и спину. Панкреатит у детей сопровождается диспепсическими расстройствами – потерей аппетита, тошнотой, метеоризмом, диареей, многократной рвотой. Наблюдается повышение температуры тела до 37 °С, бледность и субиктеричность кожных покровов, иногда – цианоз и мраморность кожи лица и конечностей; сухость во рту, белый налет на языке. При панкреонекрозе и гнойном панкреатите у детей появляются фебрильная температура, нарастающая интоксикация, парез кишечника и симптомы раздражения брюшины, возможно развитие коллаптоидного состояния.
Симптомы хронического панкреатита у детей определяются длительностью, стадией и формой заболевания, степенью нарушения функции поджелудочной железы и других органов ЖКТ. Ребенка с хроническим панкреатитом могут беспокоить постоянные или периодические ноющие боли в области эпигастрия, обостряющиеся при погрешностях в питании, после значительной физической нагрузки или эмоционального напряжения. Болевые приступы могут длиться от 1-2 ч до нескольких суток. При хроническом панкреатите у детей наблюдается снижение аппетита, изжога, периодически – тошнота, рвота, запоры, чередующиеся с диареей, сопровождающиеся потерей веса; астеновегетативный синдром.
Осложнениями панкреатита у детей могут служить ложная киста, панкреолитиаз, перитонит, плеврит, сахарный диабет.
Диагностика
Диагностика панкреатита у детей основана на клинической картине, результатах лабораторных и инструментальных исследований. При пальпации поджелудочной железы отмечаются положительные симптомы локальной болезненности (Керте, Кача, Мейо-Робсона). При остром панкреатите у детей в общем анализе крови отмечается умеренный или выраженный нейтрофильный лейкоцитоз, повышение СОЭ; в биохимическом анализе крови – увеличение активности ферментов поджелудочной железы (липазы, трипсина, амилазы), гипергликемия. Для оценки экзокринной секреции поджелудочной железы назначается копрограмма и липидограмма кала, определение активности эластазы-1 в стуле. Наличие у ребенка стеатореи и креатореи является патогномоничным признаком хронического панкреатита.
УЗИ поджелудочной железы и брюшной полости позволяет обнаружить увеличение объема органа, наличие участков некроза, а также уплотнение и неоднородность паренхимы. Обзорная рентгенография органов брюшной полости выявляет изменения в органах пищеварительного тракта, наличие конкрементов. При необходимости выполняются КТ и МРТ брюшной полости.
Дифференциальная диагностика панкреатита у детей проводится с язвенной болезнью желудка и двенадцатиперстной кишки, острым холециститом, желчной или почечной коликой, острой кишечной непроходимостью, острым аппендицитом.
Лечение панкреатита у детей
Терапия панкреатита у детей обычно включает консервативную тактику, направленную на функциональный покой поджелудочной железы, купирование симптомов, устранение этиологических факторов.
Лечение острой фазы панкреатита у детей проводится в стационаре с обязательным постельным режимом и «пищевой паузой» – голоданием в течение 1-2 суток. Показана щелочная минеральная вода, парентеральное введение р-ра глюкозы, по показаниям – гемодеза, плазмы, реополиглюкина, ингибиторов протеолитических ферментов. После пищевой адаптации назначается диета, не стимулирующая панкреатическую секрецию и обеспечивающая механическое и химическое щажение пищеварительного тракта.
Медикаментозная терапия панкреатита у детей включает анальгетики и спазмолитические средства; антисекреторные препараты (пирензепин, фамотидин), препараты ферментов поджелудочной железы (панкреатин); при тяжелом течении – ингибиторы протеаз (пентоксил). В состав комплексного лечения панкреатита у детей могут входить кортикостероиды, антибиотики, антигистаминные средства; препараты, улучшающие микроциркуляцию (дипиридамол, пентоксифиллин).
Хирургическое лечение проводится при прогрессировании деструкции поджелудочной железы, развитии панкреонекроза и неэффективности консервативной терапии панкреатита у детей. В этом случае операцией выбора может служить резекция поджелудочной железы, некрэктомия, холецистэктомия, дренирование абсцесса поджелудочной железы.
Прогноз и профилактика
Легкая форма острого панкреатита у детей имеет благоприятный прогноз; при геморрагической и гнойной форме, а также панкреонекрозе велик риск летального исхода. Прогноз хронического панкреатита у детей зависит от частоты обострений.
Профилактика панкреатита у детей включает рациональное, адекватное возрасту питание, предупреждение заболеваний ЖКТ, инфекционных, системных, глистных заболеваний, прием медикаментов строго по назначению врача. Дети с хроническим панкреатитом подлежат диспансерному наблюдению педиатра и детского гастроэнтеролога, курсовому противорецидивному и санаторно-курортному лечению.
Источник
