Меню при панкреатите видео

 Примерное меню для питания при хроническом панкреатите
Примерное меню для питания при хроническом панкреатитеЛюди, страдающие заболеваниями поджелудочной железы, должны знать хотя бы примерное меню при хроническом панкреатите, чтобы ускорить процесс выздоровления повреждённого органа.
Что такое панкреатит, каковы его симптомы?
Панкреатит – это заболевание поджелудочной железы, которое может проявляться:
- запорами;
- болевыми ощущениями;
- головными болями;
- бессонницей;
- слабостью;
- тошнотой;
- рвотными позывами;
- изжогой;
- изменением цвета лица;
- вздутием живота и другими симптомами, характерными при отравлении.
Причём перечисленные симптомы возникают совсем неожиданно. Чтобы купировать боль и предотвратить её повторное появление, необходимо правильно питаться, исключив из своего рациона вредную пищу. Панкреатит бывает двух форм: острый и хронический. Но при любой из них требуется придерживаться определённого питания. О примерном меню при хроническом панкреатите более подробно будет рассказано далее.
На поджелудочную возложено выполнение большого числа функций. Она осуществляет выработку сока, вещества которого способствуют расщеплению жиров, белковых соединений и углеводов на простые вещества, особые клетки ткани органа вырабатывают инсулин, который важен для регуляции обмена углеводов, и липокаин – для предотвращения образования жирового гепатоза печени. Дефицит инсулина может вызвать такое серьёзное заболевание, как сахарный диабет, вылечить который довольно сложно.
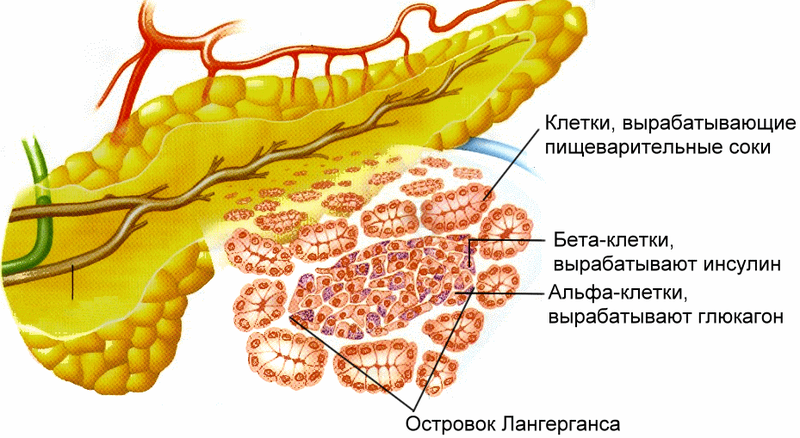 Роль поджелудочной железы в организме довольно существенна
Роль поджелудочной железы в организме довольно существенна
Панкреатит возникает, как правило, при излишнем увлечении жирными продуктами, а также при злоупотреблении алкоголем. Но его могут вызывать и другие причины.
Важно! Непременно соблюдать диету при данном заболевании, особенно на начальном этапе лечебных мероприятий, поскольку это способствует восстановлению повреждённой поджелудочной.
Продукты, входящие в рацион при ХП
Важно! При выявлении ХП следует включить в своё меню блюда с высоким содержанием белка. Таковыми является куриное, нежирное свиное и говяжье мясо, а также крольчатина.
Запрещается употребление мяса утки, гуся, барана, которое относится к жирным сортам, нельзя есть жирное мясо свиньи. Кроме того, нельзя употреблять блюда, приготовленные путём запекания в духовке, жарки и тушения. Если болевые ощущения прошли, можно употреблять отварное мясо, подробленное на кусочки.
Также можно добавить в рацион больного нежирную рыбу в отварном виде, порезанную на мелкие кусочки для лучшего усвоения. Этот продукт способен предотвратить жировой гепатоз печени.
Творожные продукты также обладают аналогичными свойствами. Они не запрещены врачами, но употреблять их нужно свежими. Только не стоит покупать творог в магазине, а лучше приготовить его в домашних условиях.
Молоко лучше использовать в супах, кашах, киселях, желе. Если больной его легко переносит, то можно употреблять свежие молочные продукты по 125 мл в день.
Запрещается употреблять в пищу цельные яйца, но паровые блюда из взбитых белков больному разрешены.
Продукты, которые содержат белки, имеющие растительное происхождение, также можно включить в рацион. К ним относятся: манка, овсянка, рис, гречка, небольшие по размеру макаронные изделия, лапша, вчерашний хлеб.
 В рацион можно включить куриное, нежирное свиное и говяжье мясо, а также крольчатину
В рацион можно включить куриное, нежирное свиное и говяжье мясо, а также крольчатину
Количество жиров, которое разрешено для употребления, в сутки не должно превышать 70 г. Сливочное масло рекомендуется в небольшом количестве добавлять в приготовленные блюда непосредственно перед употреблением. Запрещается употребление любых животных жиров, кроме сливочного масла.
Из углеводсодержащих продуктов разрешено употреблять картофель, кабачки, тыкву, свеклу. Все овощи должны быть отварными и перед употреблением протертыми через терку или нарезанными мелкими кусочками.
Из фруктов можно есть некислые яблоки, печеные или протёртые на тёрке, также разрешено пить компот из яблок или сухофруктов. Разрешаются также некислые соки.
Все указанные продукты питания должны входить в примерное меню при хроническом панкреатите. Важно отметить, что много пищи есть нельзя, поскольку лечение хронической формы панкреатита основано на сокращении суточного объёма пищи, который не должен быть более 2 кг. Сюда относится и жидкость. Еду следует равномерно распределить на 5-6 приемов и принимать их в течение дня.
Питание при обострённой форме ХП
В случае обострения ХП в первые трое суток больной голодает. Он лишь может позволить себе выпить до полутора литров жидкости в день и только в виде тёплой минводы Боржоми, Ессентуки, а также чая или отвара шиповника, разбивая её употребление на 6 равных порций в течение дня.
 В случае обострения в первые три дня нужно пить минводы Боржоми, Ессентуки в теплом виде
В случае обострения в первые три дня нужно пить минводы Боржоми, Ессентуки в теплом виде
При улучшении самочувствия можно постепенно вводить прием пищи. Обычно её употребление начинается с перетёртой гречки, овсянки или риса, чая или воды с сухариками.
По истечении трёхдневного срока больной принимает приготовленную на молоке рисовую или гречневую кашу в перетёртом виде, омлет из белков, приготовленный на паровой бане, из 2 куриных яиц, домашний творог, черствый белый хлеб. Также готовят супы овощные, морковное или свекольное пюре. В меню страдающего от ХП входит нежирное мясо и рыба, из которых готовят котлеты, фрикадельки и другие блюда.
Употреблять данные продукты больной должен до полного выздоровления, которое обычно занимает около месяца. Затем уже можно переходить на полноценное питание, исключая при этом запрещённые продукты.
Больной должен тщательно пережевывать пищу при каждом её приёме. Какие блюда можно употреблять, было уже ранее представлено в примерном меню при хроническом панкреатите, а также были перечислены разрешённые продукты, которые можно варьировать, и составлять новое меню.
Чтобы облегчить симптомы панкреатита, медики рекомендуют соблюдать больным лечебную диету, которая заключается в следующем:
- Необходимо употреблять суточную норму белка – 120 г, углеводов – 200 г, при этом учитывать, что калорийность пищи не должна превышать 2500 килокалорий в день.
- Всю неделю необходимо воздерживаться от употребления соли и различных приправ.
- Питание должно осуществляться 5 раз в день. При этом порции должны быть маленькими, поскольку переедать нельзя. Пища должна хорошо перевариваться и усваиваться.
- Пища должна быть тёплой, так что нужно следить, чтобы она не была излишне горячей или холодной.
- Нельзя употреблять твёрдую пищу, она должна быть в жидком или в перетёртом виде.
 Овощные супы либо овощные бульоны как первое блюдо
Овощные супы либо овощные бульоны как первое блюдо
Помимо этого, необходимо отказаться от жирных продуктов, копчёностей, колбас, выпечки, сладостей, кофейных, газированных напитков, а также от алкоголя.
Питание в первые дни при лечении ХП
Чтобы начать лечение, необходимо знать примерное меню при хроническом панкреатите. Для удобства можно составить рацион на несколько дней и в дальнейшем, отталкиваясь от него, комбинировать блюда в зависимости от индивидуального вкуса и предпочтений. На первые 3 дня меню может быть следующим.
Первый день для диеты при хроническом панкреатите:
- 1-й прием: курица или говядина парового приготовления, чай или отвар шиповника;
- 2-й прием: овсянка на молоке и отвар шиповника;
- обед: суп-пюре с рыбой на пару и чашка чая;
- полдник: порция детского питания;
- ужин: овощное рагу, кусочек отварной курицы и компот из сухофруктов;
- ночь: кефир.
Второй день диеты:
- 1-й прием пищи: мясные паровые котлеты, творожный пудинг или отварная рыба;
- 2-й прием пищи: 150 г творога, чай с молоком;
- обед: картофельный суп со сметаной;
- полдник: белковый омлет из двух яиц или 30 г сыра и отвар шиповника;
- ужин: мясной рулет или отварная курица, чай с молоком;
- ночь: 100 г обезжиренного творога без сахара, стакан фруктового киселя.
 Творог можно приготовить в домашних условиях
Творог можно приготовить в домашних условиях
Третий день диеты:
- 1-й прием: галеты с сыром;
- 2-й прием: паровой омлет и хлеб с чаем;
- обед: гречка, отварной кабачок, домашний творог;
- полдник: тёртое яблоко;
- ужин: овсянка, салат из свеклы и запечённое яблоко.
Соблюдая все рекомендации врача и придерживаясь правильного питания, можно легко восстановить поджелудочную железу. Примерное меню при хроническом панкреатите можно разбавить по своим вкусовым предпочтениям, главное — не употреблять запрещённых продуктов.
Важно! Не принимать пищу в крупных размерах и больших объёмах, необходимо разделять её на 5 равных частей, иначе вся лечебная диета будет неэффективной.
Источник
Правильная диета при панкреатите и гастрите – залог успеха в лечении недуга. Организовать грамотное питание несложно. Для этого нужно знать, какие продукты разрешены, а какие – нет. Также важно помнить советы диетологов касательно режима питания и инструкции по приготовлению тех или иных диетических блюд.

Общие рекомендации по организации питания
Воспаленная поджелудочная железа, как и проблемно работающий желудок нуждается в щадящем режиме питания. Поэтому общие принципы организации диеты одинаковы и при панкреатите, и при гастрите:
- Порции еды должны быть маленькими (до 150 грамм).
- Лучше кушать часто, но мало, не нагружая длительной работой органы пищеварения. Самое рациональное решение – это перейти на 5-ти разовое питание (завтрак – 2-й завтрак – обед – полдник – ужин).
- Все продукты измельчаются еще в процессе приготовления и тщательно пережевываются во время еды.
- Еда не должна быть холодной. Все блюда и напитки лучше усваиваются в теплом виде.
- Продукты не должны быть сухими, жесткими или имеющими острые углы. Сухари или сушки следует размачивать в бульоне или чае.
- Режим питания – строго по часам. Желудок, привыкая к определенному режиму, заранее начинает выделять сок для лучшего усвоения продуктов.
За 2 часа до сна еда исключается совсем. Нужно дать время ЖКТ приостановить работу и хорошо отдохнуть за ночь. Не рекомендуется нагружать организм сразу же при пробуждении или перекусывать на ходу. Есть нужно спокойно и медленно.
Общие советы по организации питания
Основное в диетотерапии – это четкое разграничение пищи на полезную и приносящую вред. Есть ряд продуктов, которые можно встретить в списках разрешенных. Но даже они становятся опасными, если их используют неправильно.
Например, при панкреатите или гастрите допустимо есть яичный омлет, приготовленный на пару. А вот яйца, сваренные вкрутую, категорически запрещены гастроэнтерологами. Запеченное куриное мясо – провокатор обострения панкреатита или гастрита. В то время как куриный бульон оказывает лечебное воздействие на воспаленные органы ЖКТ.

Если говорить о способах приготовления еды, то однозначно исключают жарку, копчение и вяление. Продукты для диетического меню варят или доводят до готовности на пару, в мультиварке, в духовке.
Разрешенные продукты
В периоды, когда панкреатит и гастрит обострены, наименее опасными считаются ингредиенты, не повышающие кислотность желудка и не раздражающие слизистую.
Таблица разрешенных пищевых групп:
| Изделия из муки | Вчерашний хлеб (предпочтение – цельнозерновому, ржаному, пшеничному), сухари домашнего приготовления, сушки, галетное печенье, хлебцы. В периоды ремиссии – лапша и спагетти (до 170 грамм порция). |
| Крупы | Рис, гречка, овсянка, манка. |
| Виды овощей и зелени | Из овощей выбирают картофель, тыкву, свеклу, морковь, баклажаны, кабачки. Ежедневно можно добавлять по 1 ст. л. измельченного сельдерея, петрушки и укропа. |
| Рыбные блюда | Можно есть мякоть сортов с наименьшей жирностью (хек, треска, судак), отваренных или приготовленных в мультиварке. Рыбные тефтели и бульоны. |
| Морепродукты | Морская капуста. |
| Мясное меню | Для приготовления бульонов, паровых котлет и тефтелей предпочтение отдают курице, кролику, индейке, нежирной телятине. |
| Кисломолочное | Кефир, обезжиренный творог, сыр не запрещены с нормальной или пониженной кислотностью желудка. |
| Яйца | Омлет на пару из куриных и перепелиных яиц. |
| Масло | Рафинированное подсолнечное, оливковое, льняное, тыквенное. В стабильной ремиссии – сливочное (не больше 30 грамм в сутки). |
| Фрукты | Бананы, запеченные яблоки. |
| Продукты пчеловодства | Мед, прополис, маточное пчелиное молочко. |
| Специи | Кунжут, фенхель, тмин, куркума, гвоздика. |
В питье рекомендуются отвары из трав или из шиповника, боржоми, некрепкий черный чай, домашние кисели.
Примечание: описанные ингредиенты составляют специальное меню под номером 5 в его расширенном виде, предназначенное людям с панкреатитом, гастритом, холециститом и гепатитом.
Запрещенные продукты
По сути, все компоненты, не вошедшие в таблицу разрешенных гастроэнтерологами, считаются вредными для людей, страдающими панкреатитом и гастритом. Это значит, что «табу» объявляют:
- любым копченостям;
- консервациям и маринадам;
- острым и кислым блюдам;
- жирным сортам рыбы, мяса, сыров;
- грибам;
- сладкой и сдобной выпечке;
- орехам и семечкам;
- кофе, алкоголю, газированным напиткам.

Под запретом бобовые (горох, фасоль, кукуруза) – они вызывают вздутие и отрыжку. Опасна обычная капуста – ее кислота провоцирует изжогу. То же самое относится к щавлю, шпинату, редису, салатному листу. Категорическое «нет» придется сказать хрену, чесноку и луку, в том числе и зеленому.
В стадии ремиссии допускается небольшое количество соли. Лучше всего – йодированной. Подсаливать блюда рекомендуют в конце готовки.
Питание при обострении патологий
Особенно строго контролируется диета при обострении гастрита и панкреатита. После приступа больному показан голод как минимум на 1 день, пока не утихнет боль и тошнота. Отказ от еды нужен для того, чтобы не развить отечность и некрозы.
Когда признаки острого воспаления позади, в меню вводятся целебные отвары, легкие бульоны и черные сухари. На 3–5 день пациента переводят на диету номер 5, включающую продукты из разрешенного списка в таблице выше.
Важно! Блюда добавляются в рацион постепенно, по одному новому ингредиенту в день, с пристальным наблюдением за любыми изменениями в симптоматике.
Вслед за бульонами и отварами, в питание возвращают овощные супы-пюре и каши (сначала без масла). Только затем – отваренное белое мясо и кисломолочные продукты. И если новых признаков воспаления поджелудочной нет – меню разнообразят фруктами, зеленью и разрешенными специями.
Почему нужно правильно питаться при повышенной кислотности и воспалении поджелудочной железы (в период обострения или в хронической стадии)?
Диетическое питание снимает нагрузку с органов пищеварения и тем самым быстрее избавляет от симптомов острого воспаления: резкой боли, диареи, тошноты, вздутия. Правильная диета дает возможность вылечиться от хронической патологии ЖКТ.

А несоблюдение предписанного режима еды, наоборот, приведет к осложнениям:
- эрозийному воспалению кишечника;
- язве желудка;
- дуодениту;
- сахарному диабету;
- холециститу;
- гепатозу;
- гепатиту.
В организме все взаимосвязано. Панкреатит и гастрит дают серьезный повод дать организму очиститься и отдохнуть от вредных привычек (алкоголя, кофе, нездоровой еды). Лечебная диета поможет вывести шлаки и накопившиеся вредные вещества, урегулировать щелочной баланс, восстановить слизистую.
Рекомендации по питанию при заболеваниях
Сбалансированное питание, организуемое при панкреатите и гастрите, учитывает ежедневные нормы ценных компонентов:
- общих калорий – до 2,5 тысяч ккал;
- углеводов – до 300 грамм;
- белков – 120 г;
- жиров – 80 г.
Совокупное количество элементов дано приблизительно. Индивидуальные нормы высчитывает врач-диетолог.
Лечащий гастроэнтеролог может скорректировать перечень разрешаемых продуктов. Это особенно актуально для людей с гастритом и дуоденитом (воспалением слизистой). Если кислотность, повышенная – запрещается употреблять кисломолочные продукты. В стадии ремиссии иногда позволяют немного кипяченого молока.
Чтобы максимально понизить стресс и давление в органах пищеварения, соблюдаются инструкции по приготовлению пищи:
- продукты употребляются измельченными или протертыми;
- мясные и рыбные бульоны – второй варки;
- исключают обжаривание и копчение, пищу нужно варить, тушить, готовить на пару или в мультиварке.
Нельзя забывать и о постоянном графике приема пищи. Лучше не пропускать время запланированных трапез. Не стоит устраивать и дополнительные перекусы.
Примерное меню на неделю (на каждый день), что можно есть и какая должна быть пища?
Диетологами разработаны уже готовые примерные схемы приема пищи для пациентов с гастритом и панкреатитом. Это значительно облегчает задачу организации правильного питания дома.
В таблице показан один из самых распространенных вариантов недельного меню:
| День недели | Название трапезы | Блюда и продукты |
|---|---|---|
| Понедельник | Завтрак | Манная каша, сваренная на воде. |
| Кусочек вчерашнего хлеба с медом. | ||
| Чай. | ||
| Легкий перекус | Овощной салат. | |
| Вода негазированная. | ||
| Обед | Куриный бульон с рисовой лапшой. | |
| Тефтели из крольчатины или индюшатины с овощами. | ||
| Ягодный морс или кисель. | ||
| Полдник | Стакан кефира. | |
| Ужин | Творожная запеканка, приготовленная в мультиварке. | |
| Отвар из подорожника. | ||
| Вторник | Завтрак | Яичный омлет на пару. |
| Легкий перекус | Печеное яблоко с медом. | |
| Обед | Суп-пюре из кабачков. | |
| Полдник | Стакан киселя. | |
| Ужин | Запеканка из рыбы и картофеля. | |
| Среда | Завтрак | Сырники из мультиварки. |
| Легкий перекус | Кефир с галетным печеньем. | |
| Обед | Суп-пюре морковный с черными сухарями. | |
| Полдник | Ягодный кисель. | |
| Ужин | Тыквенное пюре. | |
| Четверг | Завтрак | 1 яйцо всмятку. |
| Легкий перекус | Отвар шиповника с медом. | |
| Обед | Картофельно-морковный суп-пюре с обезжиренным сыром. | |
| Полдник | Печеное яблоко. | |
| Ужин | Рыбные котлеты на пару. | |
| Пятница | Завтрак | Рис, сваренный на воде. |
| Легкий перекус | Запеченое яблоко с медом. | |
| Обед | Куриный суп с сухарями. | |
| Полдник | Овсяный кисель. | |
| Ужин | Гречневая каша с льняным маслом. | |
| Суббота | Завтрак | Овсяная каша на воде. |
| Легкий перекус | Банан с медом. | |
| Обед | Суп с фрикадельками из индюшатины. | |
| Полдник | Отвар подорожника с сушками. | |
| Ужин | Отварная рыба. | |
| Воскресенье | Завтрак | Манная каша. |
| Легкий перекус | Кефир с галетным печеньем. | |
| Обед | Рисовый суп с кусочками белого мяса курицы. | |
| Полдник | 2 запеченых яблока. | |
| Ужин | Тушеные кабачки. | |
Блюда можно чередовать по кругу. Или переставлять местами для следующей недели. Желательно следить при этом, чтобы соблюдалось разнообразие: если на завтрак уже была овсяная каша, то кисель из овса лучше перенести на следующий день.
Травяные отвары
В меню для лечения проблем ЖКТ должно быть много теплых напитков. Обычный черный чай (некрепкий и чуть подслащенный медом) – очень хороший компонент в комплексном обеде, завтраке или ужине. Но часто его пить нельзя.

Разнообразие и огромную пользу в рацион вносят травяные отвары:
- из подорожника;
- зверобоя;
- тысячелистника;
- шиповника.

Природные лекарства успокаивают воспаленные ткани, способствуют их регенерации, стимулируют нормальную перистальтику желудка и выравнивают кислотно-щелочной баланс.
Самый лучший способ заваривать травы и плоды шиповника – в термосе. Но можно проварить компоненты и на паровой бане. Примерное сочетание ингредиентов – 1 ч. л. на стакан воды.
Рецепты блюд
Еда может быть не только полезной в лечении гастрита и панкреатита, но и вкусной, если знать, как правильно ее готовить. Ниже приведены самые популярные рецепты, которые помогут разнообразить диетическое меню и насладиться вкусом продуктов.
Фрикадельки из мяса с морковью
Небольшая морковь чистится, натирается на мелкой терке и складывается на дно эмалированной посуды. Заливается водой, и ставиться на огонь.
Для фарша можно брать куриное или индюшиное бескостное филе (иногда разрешают нежирную телятину). Два раза прокрутить в мясорубке, добиваясь максимального измельчения. В фарш добавляется мелкорубленая зелень (лучше всего – зеленая петрушка) и маленькая щепотка соли. Из смеси скатывают небольшие шарики столовой ложкой и по очереди опускают в кипящую воду (так они не разваляться).
Фрикадельки варят минут 20–25 затем достают из воды. Воду сливают через друшлаг, а вареную морковь используют в качестве гарнира.
Благодаря тщательной протертости мясо будет легко усваиваемым, а из-за моркови – покажется сочными и очень вкусными.
Суп-пюре из овощей
Обычно подобный суп готовят на курином втором бульоне, но вкусно будет и без него.

В кипящий бульон или просто воду высыпают почищенные и рубленные кубиками овощи (жидкость должна едва покрывать овощи).
Вкусными и не вызывающими вздутие получаются сочетания из:
- моркови и кабачков;
- картофеля с баклажанами;
- тыквы с морковью;
- картофеля со свеклой и сельдереем.
Овощи варятся до полной готовности (при проверке кубик легко перерезается в воде ножом). Часть воды сливается в кружку, чтобы овощи легче было растолочь до однородной консистенции.

К сваренным овощам добавляют измельченную зелень (свежий укроп или петрушку), слегка подсаливают и толкут, постепенно подливая овощной отвар из кружки.
Перед подачей на стол в суп-пюре можно добавить немного сухариков. Можно присыпать блюдо горсткой семян льна или кунжутом – эти полезные и богатые на ценные элементы добавки являются альтернативой хлебу.
Творожно-овсяная запеканка
Овсяные хлопья предварительно мелют в кофемолке. Полученная каша послужит вяжущим компонентом десерта.

В обезжиренный творог добавляют немного меда и смешивают с приготовленной овсяной мукой.
Однородную массу выкладывают в форму и выпекают минут 10 в духовке (а лучше – в мультиварке).
Запеканку кушают в теплом виде, после того как она немного остыла. Разрешается присыпать готовое блюдо небольшим количеством кунжута или щепоткой корицы.
Для разнообразия, внутрь запеканки добавляют тонкие кусочки яблока или банана.
Источник
