Назогастральный зонд при панкреатите
В 85-90% случаев приступ острого панкреатита разрешается в течение 3-7
сут после начала лечения, которое обычно включает:
– назначение
обезболивающих;
– инфузионную терапию для поддержания ОЦК ;
– голод;
– аспирацию
желудочного содержимого через назогастральный зонд для уменьшения секреции
гастрина желудком и предотвращения
эвакуации желудочного содержимого в двенадцатиперстную кишку.
В
контролируемых исследованиях было показано, что назогастральная аспирация
не повышает эффективность лечения нетяжелых форм острого панкреатита и
поэтому ее применение необязательно.
В экспериментах, проведенных на
четырех разных моделях острого панкреатита, было установлено отсутствие
стимулирующего действия
холецистокинина на секрецию
поджелудочной железы . По-видимому, этим объясняется неэффективность
при остром панкреатите препаратов, подавляющих секрецию поджелудочной
железы. Поэтому, а также по некоторым другим причинам М-холиноблокаторы при остром панкреатите
не показаны.
Другие лечебные мероприятия, призванные обеспечить
функциональный покой поджелудочной железе, также не влияли на течение
заболевания.
Нередко назначают антибиотики, однако в контролируемых
проспективных исследованиях не было выявлено и их эффективности при
нетяжелых формах панкреатита. Тем не менее было показано, что их применение
при обширном панкреонекрозе
сопровождается уменьшением летальности. К тому же если учесть, что
летальность в поздние сроки в значительной степени обусловлена гнойными
осложнениями ( гнойный панкреатит , абсцесс поджелудочной железы ) или инфекцией
желчных путей при их обструкции ( восходящий
холангит при холедохолитиазе ), то
назначение антибиотиков (при доказанной инфекции) вполне оправдано.
Проспективные контролируемые исследования выявили также неэффективность и
некоторых других препаратов. Далеко не полный перечень этих препаратов
включает глюкагон , Н2-блокаторы , ингибиторы протеаз (в частности, апротинин ), глюкокортикоиды , кальцитонин , аналоги соматостатина ( октреотид ) и НПВС . Однако профилактическое назначение
ингибитора протеаз габексата снижало риск
панкреатита, развивающегося после эндоскопической ретроградной
холангиопанкреатографии.
Как уже говорилось, лечение больных с
нетяжелыми формами панкреатита включает инфузионную терапию, голод, а
также, иногда, назогастральную аспирацию в течение 2- 4 сут. На 3-6-е сутки
дают только жидкую пищу, с 5-7-х суток переходят на обычную диету. Больным
с молниеносным течением острого панкреатита приходится вводить значительные
количества жидкостей; необходимо постоянное наблюдение в связи с высоким
риском шока, дыхательной недостаточности и гнойных осложнений. В последнем
случае прибегают к хирургическому вмешательству под рентгенологическим
контролем.
Распространенное ранее мнение об эффективности закрытого
перитонеального лаважа при тяжелом остром панкреатите, основанное на
неконтролируемых исследованиях, было опровергнуто последующими
исследованиями. Оказалось, что этот метод лечения не влияет на исход
заболевания.
Если, несмотря на обычную терапию, состояние больного
продолжает ухудшаться, показана лапаротомия с удалением некротических
тканей и последующим дренированием.
Больным с тяжелым или затянувшимся
острым панкреатитом, которые лишены возможности принимать пищу через рот,
проводят парентеральное питание. При тяжелом панкреатите, вызванном желчнокаменной болезнью , значительное облегчение
иногда приносит папиллосфинктеротомия, выполненная в первые 36-72 ч. Однако
установлено, однако, что эта процедура показана только при очень тяжелом
состоянии.
При остром панкреатите на фоне
гипертриглицеридемии рекомендуют:
– снижение веса;
– безжировую
диету;
– физические упражнения;
– воздержание от употребления алкоголя и лекарственных средств, которые
могут повышать сывороточную концентрацию триглицеридов ( эстрогенов ,
витамина A , тиазидов , бета-адреноблокаторов );
– лечение сахарного диабета .
Ссылки:
- ОСТРЫЙ ПАНКРЕАТИТ
Источник

Основные правила, которые нужно соблюдать при лечении острого панкреатита.
Больные с острым панкреатитом должны безотлагательно быть госпитализированы в больничный стационар, где им будет назначено соответствующее лечение. Существует четкий алгоритм и правила лечения пациентов с острым панкреатитом, которых необходимо строго придерживаться:
1. Еще с советских времен существует золотое правило в лечении острого панкреатита независимо от степени тяжести — холод, голод и покой.
Пациент в первые дни заболевания должен находиться в постели в лежачем положении с пузырем льда на животе, и конечно забыть о еде.
Таким образом поджелудочная железа “приостанавливает” свою работу и временно выключается из процесса пищеварения, что дает ей возможность затормозить процесс воспаления и начать процесс восстановления.
И хотя западные доктора придерживаются несколько иной тактики, мы считаем ее обоснованной и действительно эффективной.
А пациентам с тяжелым течением панкреатита особенно необходимо воздерживаться от еды, поскольку это может спровоцировать еще больший процесс воспаления поджелудочной железы вплоть до ее распада и летального исхода.
Да и в дальнейшем с едой при панкреатите нужно быть также очень аккуратным, о чём мы уже рассказывали ранее.

2. С целью снижения давления в желудке больным с тяжелой формой течения заболевания необходима установка зонда в желудок через нос. Это позволит выводить накапливающееся желудочное содержимое и облегчает тем самым симптомы заболевания, такие как тяжесть в желудке, тошнота и рвота.
Дело в том, что при остром панкреатите, особенно при тяжелом течении, работа кишечника останавливается и желудочное содержимое не уходит из желудка под действием перистальтики, а остается в нем. В итоге там начинает скапливаться большое количество застойных желудочных масс темного цвета, что еще больше усугубляет состояние больного.
Иногда больным устанавливают зонд непосредственно в кишечник, что позволяет начать ранее питание через него. По мере разрешения заболевания больных переводят на специальное питание, показанное при остром и хроническом панкреатите.
3. Достаточная водная нагрузка. Дело в том, что больные с острым панкреатитом теряют много жидкости — она из крови и тканей уходит в кишечник, брюшную и плевральную (грудную) полости, забрюшинно. В результате чего у пациентов развивается обезвоживание — сухость кожных покровов. Они становятся бледно-серыми, развивается тахикардия и снижается артериальное давление.
В тяжелых случаях развивается гиповолемический шок в результате больших потерь жидкости. Причем стоит отметить, что потеря жидкости в так называемое третье пространство может достигать 5-6, а у молодых крепких мужчин и до 8,0 литров.
Поэтому пациенты при лечении острого панкреатита обязательно, независимо от степени тяжести, должны получать адекватную водную нагрузку, то есть пить много жидкости.
Отсюда и следующее правило — в случае панкреатита легкой или средней степени тяжести пациенты должны сами выпивать не менее 1,5-2,0 литров обычной кипяченой воды без газов в сутки и получать не менее 2-3 литров внутривенной инфузии солевых растворов — натрия хлорид, раствор глюкозы, Рингера, хлосоль. Таким образом объем водной нагрузки должен быть в пределах 3,5-4,5 литра в сутки.
При тяжелом течении панкреатита наряду с питьем больным переливают порядка 5-6 литров солевых растворов в сутки, а иногда эта цифра может быть выше.
Недостаточное возмещение жидкостных потерь может привести к сужению сосудов во внутренних органах, что в конечном счете приведет к снижению кровообращения поджелудочной железы и еще более усугубит воспалительный процесс.
Также недостаток жидкости в организме и сужение сосудов может привести к нарушению работы почек (острая почечная недостаточность). Объем инфузии рассчитывают в среднем из расчета 25 мл/кг массы тела, конечной целью является гематокрит на уровне 30%.
4. Адекватное обезболивание. Боли при остром панкреатите достаточно сильные и пациентам трудно их терпеть, поэтому им необходимо обезболивание.
При выраженных болях больным назначают наркотические анальгетики (морфин, промедол, трамадол) отдельно или в комбинации с ненаркотическими анальгетиками (НПВС-диклофенак, кеторолак, нимесулид, а также парацетамол).
5. Антибиотикотерапия. Во многих источниках указывают, что прием антибиотиков необходимо начинать только тогда, когда развились гнойные осложнения острого панкреатита.
Но все же панкреатит может протекать достаточно быстро и также быстро может привести к инфекционному процессу. Этому виной сама стенка кишечника — при его парезе стенка становится проницаемой для патогенных микроорганизмов, поэтому клиницисты предпочитают назначать антибиотики для лечения панкреатита с момента поступления в стационар.
Цель этого способа лечения — профилактика развития инфекционных осложнений, поскольку изначально острый панкреатит не является инфекционным процессом. Наиболее оптимальная комбинация, с которой стартует лечение: цефалоспорины 3-4 поколения (цефепим, цефтриаксон) + фторхинолоны (ципрофлоксацин, пефлоксацин) + метронидазол. Дальнейшая антибиотикотерапия зависит от течения заболевания.
6. Подавление секреции поджелудочной железы, подавление ее работы. Препаратами выбора являются синтетические аналоги гормона соматостатина — сандостатин, октрайд. Они подавляют секреторную функцию поджелудочной железы (подавляют образование панкреатического сока), подавляют образование соляной кислоты в желудке, регулирует моторику желудочно-кишечного тракта, а также препятствуют всасыванию воды и электролитов в кишечнике. Назначают подкожно или внутривенно по 100 мкг 3 раза в сутки в течение 5-7 дней.
Также для подавления функции поджелудочной железы назначают антиферменты- контрикал, гордокс. Они подавляют, “уничтожают” пищеварительные ферменты поджелудочной железы. Но для достижения желаемого эффекта вводят достаточно высокие дозы препаратов: контрикал вводят сперва “ударной” дозой — 50 000 Ед внутривенно струйно, затем внутривенно капельно в дозировке 20 000 -30 000 Ед через каждые 4-6 часов до улучшения состояния пациента, лечение гордоксом стартует с 500 000 Ед внутривенно капельно, затем по 200 000 Ед внутривенно капельно через каждые 4-6 часов до улучшения состояния пациента.
7. Профилактика образования язвы желудка или 12-перстной кишки.
Несмотря на подавление секреторной активности поджелудочной железы, в желудке все равно образуется соляная кислота, хоть и в меньших количествах (под действием сандостатина или октрайда). В таких условиях стенка желудка подвержена риску “самопереваривания”, поскольку прием пищи на первых этапах ограничен.
Поэтому больным с целью профилактики образования язв назначают в процессе лечения Н-2-гистаминоблокаторы (ранитидин, фамотидин) или блокаторы протонной помпы (омепразол, пантосан).
8. Профилактика тромбообразования. Зачастую у пациентов с острым панкреатитом свертываемость крови повышена, что в условиях гиподинамии создает предпосылки к тромбообразованию, а следовательно возникает риск тромбоэмболии легочной артерии или ее ветвей, острого нарушения мозгового кровообращения.
Поэтому при отсутствии кровотечений назначают низкомолекулярные гепарины — они разжижают кровь и препятствуют образованию тромбов, а также обладают длительным действием и их вводят подкожно 1 раз в день. К таким препаратам относятся фрагмин 5000 Ед, фраксипарин 0,3 Ед, а также клексан 0,4 и 0,8 Ед.
9. Поддерживающая терапия иммунной системы, назначают витамины группы В, С, а также, при наличии вовлечения в процесс печени, назначают препараты, которые будут поддерживать ее функцию и защищать клетки печени от разрушения- к ним относится гептрал, гепатил, эссенциале.
10. Экстракорпоральные методы гемокоррекции. Включаются в схему как комбинированное лечение вместе с медикаментозными препаратами. Суть заключается в очистке крови пациента вне организма в первую очередь от основных веществ, которые запускают процесс воспаления в поджелудочной железе — амилазы, липазы и эластазы, а также от других токсических веществ, выбрасываемых в кровь при ее воспалении и разрушении. Таким образом “подавляется” их отравляющее действие на организм и тормозится процесс дальнейшего разрушения поджелудочной железы.
Опыт такого комбинированного лечения показывает хорошие результаты у пациентов. Они быстрее идут на поправку, процесс воспаления быстрее утихает, а в случае с тяжелым течением панкреатита и развитием панкреонекроза улучшает прогноз выживаемости пациентов. Из всех видов экстракорпоральной гемокоррекции активно применяется гемосорбция на угольных сорбентах, а также плазмаферез.
11. Хирургические методы лечения. Показаны в случае формирования гнойников в области поджелудочной железы и гнойных затеков под печенью, забрюшинно, а также скопления большого количества жидкости в брюшной полости. Для этого в брюшную полость в область гнойных образований, кисты устанавливают дренажи, по которым будет оттекать из брюшной полости гнойное отделяемое, а также скопившаяся жидкость.
В тяжелых случаях больным показано лечение в реанимационном отделении с проведением интенсивной терапии, поддержки сердечной деятельности, искусственная вентиляция легких, а также заместительная почечная терапия (острый гемодиализ).
Как правило, процесс лечения достаточно длительный и может занимать от 3-х недель до нескольких месяцев, в зависимости от степени тяжести заболевания и развития осложнений. В последующем, после выздоровления, пациент должен помнить, что у него высок риск повторного развития заболевания, поэтому они должны строго следить за своим здоровьем и придерживаться правильного питания с отказом от алкоголя.
Берегите свою поджелудочную железу и будьте здоровы!
Вконтакте
Google+
Одноклассники
Источник
Узнайте больше
 Пищеварительные химические вещества
Пищеварительные химические вещества
(ферменты, которые образуются в поджелудочной железе активизируются и начинают «переваривать» ее части. Они обычно включаются только после того как достигают части кишечника
идущей сразу после желудка (двенадцатиперстной кишки). Это приводит к ряду химических реакций, которые вызывают воспаление в поджелудочной железе. Как вышеуказанные причины
фактически вызывают эту последовательность событий не ясно.
В большинстве случаев (4 из 5) воспаление проходит мягко и стихает в течение недели или около того. Симптомы могут быть острыми в течение нескольких дней, но после этого
успокаиваются и поджелудочная железа полностью восстанавливается.
В некоторых случаях (примерно 1 из 5) воспаление быстро становится тяжелым. Части поджелудочной железы и окружающих ее тканей отмирают. Ее ферменты и химические вещества
могут попасть в кровоток, вызвать воспаление и повреждение других органов в организме. Это может привести к шоку, дыхательной, почечной недостаточности и другим осложнениям.
Это очень серьезная ситуация, которая может привести к летальному исходу.
Что произойдет, если будет подозреваться острый панкреатит
Если ваш врач заподозрит у вас острый панкреатит, вам настоятельно порекомендуют лечь в больницу. Тому есть много причин, как то брюшная боль, бесконечная рвота и т.д.
Чтобы исключить другие проблемы и подтвердить диагноз, необходимы анализы. По анализам крови проверяют уровень в ней амилазы и / или липазы (это ферменты, вырабатываемые
поджелудочной). Хотя это и не на 100% надежно, высокий уровень в крови этих ферментов наводит на мысль, что причиной симптомов является панкреатит.
УЗИ позволяет проверить есть ли желчные камни, если они предполагаются, как основная причина. Если УЗИ не дает четкого ответа, понадобятся другие типы сканирования.
Как осуществляется лечение острого панкреатита
Лечение зависит от того, насколько сильный приступ заболевания имеет место быть. Специфического лечения, которое полностью устраняет воспаление нет. Тем не менее,
в большинстве случаев панкреатит отступает в течение нескольких дней, хотя симптомы могут ухудшиться, прежде чем они станут легче.
- Чтобы облегчить боль, как правило, необходимы сильные обезболивающие, вводимые путем инъекций.
- Также, чтобы высосать жидкость из желудка в ряде случаев через нос в желудок вставляется трубка (назогастральный зонд). Это может быть полезно, если идет сильная рвота.
- Назогастральный зонд также вводится в желудок, чтобы накормить вас, так как во время болезни вы не можете правильно питаться.
- Капельница необходима, чтобы организм получал жидкость пока не пройдут симптомы.
- Вероятно, в мочевой пузырь будет вставлен катетер (тонкая трубка), так врачи смогут точно контролировать количество мочи.
Реже развиваются осложнения и ситуация может стать очень серьезной. Методы лечения в таких случаях:
- Интенсивная терапия. Если у вас есть тяжелый приступ панкреатита, контролироваться вас будут очень пристально в отделении интенсивной терапии.
- Проведение процедуры удаления желчного камня, если это будет признано причиной.
- Если заражены поджелудочная железа или окружающие ткани, лекарства – антибиотики.
- Чтобы удалить зараженные или поврежденные ткани иногда необходима хирургия.
- Читайте далее: Симптомы и причины заболевания
Прочитайте другие статьи по теме
Источник
СОДЕРЖАНИЕ:
Если пациент по ряду причин не может принимать пищу обычным путем, то необходима особая забота о его кормлении. Именно для этой цели были созданы назогастральные зонды для энтерального питания. Что же это такое и как они работают, есть ли противопоказания и сложности с уходом за таким изделием?
Зонд желудочный назогастральный – что это?
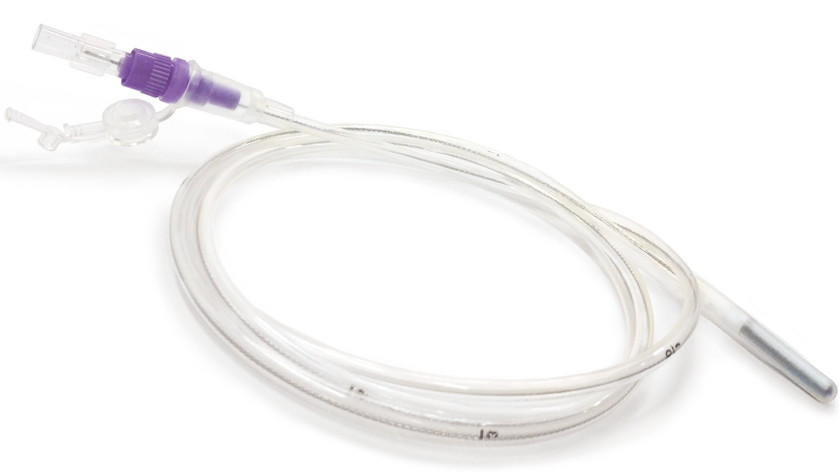
Это трубка из имплантационно-нетоксичного поливинилхлорида (ПВХ), полиуретана или силикона, которая вводится через носовой ход в пищевод и далее погружается в желудок. Современные зонды выпускаются различной длины и диаметра, для взрослых и детей. Благодаря современным материалам, которые устойчивы к соляной кислоте, вырабатывающейся в желудке, зонд питательный назогастральный при правильном использовании можно применять в течение 3 недель.
Чаще всего такие зонды предназначены для энтерального питания, т.е. для тех случаев, когда пациент не может принимать пищу обычным способом. Хотя иногда зонд используется и для других целей:
- декомпрессия желудка при затрудненном выводе его содержимого в кишечник,
- аспирация содержимого желудка,
- введение лекарств.
Назогастральный зонд: показания
Почему же обычный прием пищи становится невозможным? Есть немало заболеваний и состояний, из-за которого это происходит:
- в рамках комплексной терапии и пред- либо послеоперационного этапа при лечении кишечной непроходимости,
- острый панкреатит,
- травмы языка, глотки, живота,
- послеоперационный период после резекции желудка, кишечника, поджелудочной железы, ушивания прободной язвы, прочих операций на органах брюшной и грудной полостей,
- бессознательное состояние (кома),
- психические заболевания, сопровождающиеся отказом от еды,
- нарушение глотания из-за расстройств нервной регуляции (заболевания ЦНС, состояние после инсульта),
- свищи или стриктуры (сужения) пищевода.
Во всех этих случаях практически единственным способом накормить пациента является введение питания через зонд.
Назогастральный зонд: противопоказания

Однако установка зонда имеет и свои противопоказания, при которых приходиться подбирать альтернативный метод питания. К их числу относятся:
- травмы лица и переломы костей черепа,
- варикозное расширение вен пищевода,
- гемофилия и нарушения свертываемости крови,
- обострение язвы желудка.
В этих случаях кормить пациента придется с помощью гастростомы – временного или постоянного отверстия в стенке желудка. Однако значительный недостаток такого метода – оперативное вмешательство, т.е. гастростомия, которое не всегда доступно или желательно для пациента.


Назогастральный зонд: размеры и устройство
Длина назогастрального зонда варьируется от 38 см до120 см, что позволяет подобрать изделие и для ребенка, и для взрослого, с учетом всех анатомических особенностей.
У некоторых моделей зондов особое расположение боковых отверстий снижает риск развития демпинг-синдрома – ускоренного перемещения непереваренного содержимого желудка в кишечник. Коннекторы зонда для дозаторов, которые подают пищу, обеспечивают надежное соединение и герметично закрываются специальными пробками.
Конец зонда, который вводится внутрь, закруглен, чтобы не травмировать пищевод, и снабжен несколькими латеральными отверстиями для подачи пищи. На наружном конце зонда расположена закрывающаяся колпачком конусообразная канюля или наконечник типа Луер и Луер лок для присоединения системы кормления, а также медицинского шприца большого объема.
ПВХ зонды чаще всего предназначены для одноразового применения и подлежат утилизации сразу после кормления. Их преимуществом является отсутствие в составе фталатоф, большой выбор размеров, низкая цена.
Полиуретановый назогастральный зонд прозрачен и термопластичен, т.е. из-за тепла, выделяемого тканями организма, размягчается, что упрощает его использование. Устойчивость к воздействию желудочных кислот позволяет устанавливать изделие до 30 дней. Рентгеноконтрастная линия по всей длине зонда помогает не терять его в организме пациента – при рентген-исследовании изделие всегда будет видно.
Установка назогастрального зонда
Подготовка к установке начинается с беседы врача и пациента или, если пациент в бессознательном состоянии – с его родственниками. Доктору необходимо объяснить, для чего и каким образом будет установлен зонд, как он будет функционировать и какое питание через назогастральный зонд можно вводить.
Затем врач измеряет расстояние от горла до желудка, но, т.к. для этого пациенту нужно сесть, то в случае комы или отсутствия сознания длину зонда рассчитывают по формуле рост минус 100 см. Перед введением зонд смачивают раствором фурацилина до нужной отметки. Также его необходимо поместить на час в морозильную камеру, чтобы зонд обрел нужную для введения жесткость, а холод снизил рвотный рефлекс у пациента.
Кто ставит назогастральный зонд? Эту несложную процедуру проводит врач-реаниматолог или, при острой необходимости – врач любой специализации, родственники. Введение назогастрального зонда начинается с того, что пациента кладут на спину, головой на подушку, или размещают полусидя, чтобы небольшой наклон головы помогал свободному проникновению зонда в носоглотку. Затем процедура проходит по следующим этапам:
- Пациент зажимает сначала одну ноздрю, потом другую и немного дышит, что нужно для выявления самой проходимой половина носа.
- Тот кто будет вводить зонд должен продезинфицировать руки.
- Затем измерить расстояние от кончика носа до мочки уха и поствить первую отметку на зонде, потом – расстояние от резцов до мечевидного отростка грудины и поставить вторую отметку.
- Для анестезии нос и глотка обрабатывается обезболивающим гелем с лидокаином, зонд также смазывают этим гелем или глицерином.
- Зонд вводится через нижний носовой ход до уровня гортани, т.е. до первой метки. Пациент должен помогать, совершая глотательные движения. Для облегчения глотания можно пить воду маленькими глотками или через соломинку.
- Далее зонд постепенно продвигают в желудок – до второй отметки – и проверяют его положение. Для этого либо можно шприцем аспирировать желудочное содержимое (т.е. поднять по зонду), либо ввести 20-30 мл воздуха и прослушать шумы над областью желудка. Характерное «бульканье» указывает на то, что зонд находится в желудке.
- Наружный конец зонда нужно пристегнуть булавкой к одежде или приклеить лейкопластырем к коже, а затем закрыть колпачок.
Если пациент находится в бессознательном состоянии, то врач вводит два пальца левой руки глубоко в глотку, подтягивает гортань вверх и по тыльной стороне пальцев погружает зонд в глотку. В такой ситуации есть существенный риск попадания зонда в дыхательные пути, а потому доктор должен действовать аккуратно и осторожно. Положение зонда в желудке проверяют рентгенографией.

Если пациент находится в бессознательном состоянии, то длину зонда рассчитывают по формуле рост минус 100 см.
Кормление через назогастральный зонд
Далеко не всякая пища подходит для кормления пациента через назогастральный зонд. Вот какие продукты и блюда допустимы при таком типе питания:
- специальные сбалансированные смеси для энтерального питания,
- молоко и кефир,
- мясные, рыбные, овощные бульоны и отвары,
- компоты,
- жидкие овощные и мясные пюре,
- жидкая манная каша.
Сначала порция должна составлять не более 100 мл, постепенно ее объем увеличивают до 300-400 мл при частоте введения 4-5 раз в день, т.е. суточный объем пищи вместе с жидкостью достигает 2000 мл.
Используются для энтерального питания специальные системы в виде мешка из ПВХ с широкой горловиной и трубкой с регулируемом зажимом. Трубку присоединяют к канюле зонда и вводят питание в желудок капельным методом.
Кормление тяжелобольного через назогастральный зонд происходит следующим образом:
- Пациента усаживают на кровати и опускают наружный конец зонда на уровень желудка.
- Ближе к концу зонда размещают зажим.
- К соединительному порту крепят шприц Жане с питательной смесью, предварительно подогретой до 38-40 градусов, или воронку.
- Конец зонда с воронкой или шприцем поднимают на уровень 40-50 см выше желудка, и снимают зажим.
- Питательную смесь постепенно, без давления, вводят в желудок, со скоростью 300 мл за 10 минут.
- По окончании процедуры осуществляют промывание назогастрального зонда из другого шприца кипяченой водой или физраствором (30-50 мл).
- Затем на зонд накладывают зажим, опускают до уровня желудка и снимают зажим над лотком, после чего закрывают заглушку.
Назогастральный зонд для детей
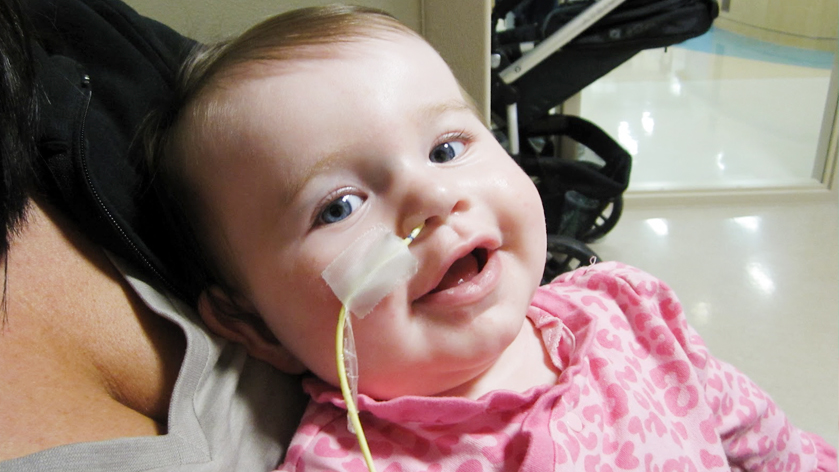
Как уже упоминалось, кормить через зонд можно и взрослых, и детей. Зонд назогастральный педиатрический для энтерального питания ничем не отличается от взрослого – за исключением размера. Энтеральное питание – одна из самых безопасных для детей процедур, и главное здесь – соблюдать правила ее проведения и следовать рекомендациям по составлению питательных смесей.
В первую очередь – не стоит использовать зонд дольше 2,5-3 недель. Также решающую роль в безопасности энтерального питания играет правильный выбор длины зонда, скорость поступления по нему и концентрация питательной смеси.
Конструкция детского зонда идентична конструкции изделий для взрослых – трубка с закругленным атравматичным концом, который вводится в нос, переходник типа Луер, Луер лок или катетерная насадка, градуировка. Некоторые модели оснащены рентгеноконтрастной полосой и интегрированным шприцевым адаптером.
Установка зонда и процедура кормления ребенка тоже ничем не отличаются от аналогичных процедур для взрослых, хотя детям конец зонда чаще всего крепят лейкопластырем к щеке, а не булавкой к одежде.
Показаниями к установке зонда для детей являются:
- тяжелые поражения организма: массивные ожоги, сепсис, обширные операции, после которых необходим долгим восстановительный период,
- патологии желудочно-кишечного тракта (синдром короткой кишки, болезни печени, поджелудочной железы, желчного пузыря, мальабсорбционный синдром и т.д.),
- некоторые неврологические болезни (инфекционные поражения ЦНС, новообразования, болезни, сопровождающиеся дисфагическим синдромом),
- психические болезни, особенно анорексия и депрессия;
- все заболевания с активно прогрессирующей полиорганной недостаточностью;
- некоторые виды онкологии, особенно в период химио- или радиотерапии;
- тяжело текущие отравления или инфекционные патологии.

Назогастральный зонд: осложнения
Установка зонда для питания, как для детей, так и для взрослых, может сопровождаться или вызывать ряд осложнений. К их числу относятся:
- попадание зонда в дыхательные пути,
- носовые кровотечение при установке зонда и (или) в ходе использования из-за пролежней слизистой носа,
- прободение пищевода (нарушение целостности всех слоев пищеводной стенки в результате какого-либо заболевания, травмы, врачебного вмешательства),
- пневмоторакс (скопление воздуха или газов в плевральной полости, часто возникает после травмы грудной клетки или как осложнение лечения),
- синуситы и (или) паротиты, фарингиты из-за постоянного дыхания через рот,
- рефлюкс-эзофагит (хроническое заболевание, характеризующиеся патологическим забросом содержимого желудка в пищевод),
- изъязвление и стриктура (сужение) пищевода,
- аспирационная пневмония (воспаление лёгких, возникающее при вдыхании или пассивном попадании в лёгкие различных веществ в массивном объёме, чаще всего в практике — рвотных масс),
- инфекционные осложнения (заглоточный абсцесс, абсцесс гортани).
Избежать осложнений поможет основательная подготовка к установке зонда, аккуратное введение трубки и внимание медицинского персонала к больному, что позволит сразу же выявить неприятные симптомы, а также тщательный уход за пациентом.
Уход за назогастральным зондом
Одним из способов уменьшить риск развития осложнений – правильно ухаживать за установленным зондом. Уход за зондом подразумевает и чистку, проверку состояния самого зонда, и уход за пациентом, особенно за теми зонами, где расположен зонд. Итак, что нужно делать, чтобы избежать осложнений:
- перед каждым кормлением проверять, не сместился ли зонд. Для этого ставится метка на зонде после его введения. Также можно измерить длину наружной части зонда и проверять ее,
- если есть сомнения в правильном положении зонда, то можно аспирировать шприцем содержимое – в норме это жидкость темно-желтого или зеленоватого цвета,
- промывать зонд после каждого приема пищи физиологическим раствором или негазированной водой,
- максимально ограничить попадание воздуха в желудок и вытекания желудочного содержимого через зонд – для этого необходимо соблюдать все правила кормления и положения зонда, а в промежутках между кормлениями конец зонда следует закрывать заглушкой,
- необходимо периодически покручивать или потягивать зонд, чтобы не появились пролежни слизистой оболочки,
- при раздражении слизистой носа – обрабатывать ее антисептиками или индифферентными мазями,
- тщательная гигиена – чистка зубов, языка, полоскание или орошение полости рта жидкостью,
- своевременно менять зонды, максимальное нахождение одного изделие в организме составляет 30 суток.







Предложения по теме

Повязка для фиксации катетеров Гидрофилм I.V.
Paul Hartmann
44
за штуку

Зонд питательный (ПВХ)
BBraun
от 300
за штуку

Трехкомпонентный шприц – Омнификс (50 мл) с аспирационной ручкой
B.Braun
291
за штуку

Система для энтерального питания – Нутрификс Универсальный адаптер-HF
B.Braun
445
за штуку

Пластырь – Омнисилк
Paul Hartmann
от 96
за штуку

Самоклеящаяся повязка Гидрофилм
Paul Hartmann
от 43
за штуку

9246509 Гастральный зонд Нутритьюб Пед с коннектором типа LL, Ch 06
B.Braun
762
за штуку
