Оперативные доступ при панкреатите
Оглавление темы “Лечение панкреатита. Острый холецистит.”:
1. Диагностические и лечебные аспекты острого панкреатита. Первая неделя панкреатита.
2. Панкреонекроз. Вторая неделя острого панкреатита.
3. Третья неделя острого панкреатита. Панкреатический абсцесс. Чрескожное дренирование.
4. Операция при остром панкреатите. Техника операции при остром панкреатите.
5. Три главных оперативных подхода при остром панкреатите.
6. Практически важные моменты операции при остром панкреатите.
7. Острый холецистит. Острый калькулезный холецистит.
8. Сопутствующая желтуха при остром холецистите. Консервативное лечение острого холецистита.
9. Хирургическое лечение острого холецистита. Экстренная холецистэктомия. Ранняя холецистэктомия.
10. Показания к экстренной холецистэктомии. Острый холецистит при циррозе печени.
Операция при остром панкреатите. Техника операции при остром панкреатите.
Хирургическое вмешательство по поводу инфицированного или неинфицированного панкреонекроза не имеет существенных различий и заключается в удалении некротизированных тканей. (Надеемся, что у вас не возникает слишком много поводов для операций при стерильном панкреонекрозе?)
Ключевые вопросы оперативного пособия:
• Время— ранняя или поздняя операция.
• Доступ —- чрез- или забрюшинный.
• Техника — резекция железы или удаление некротической ткани (некрэктомия).
• Завершение операции — закрытое или открытое (лапаростомия) ведение.
• Послеоперационное ведение — с продолжительной ирригацией панкреатического ложа или без нее.
• Повторная операция — плановая или срочная.
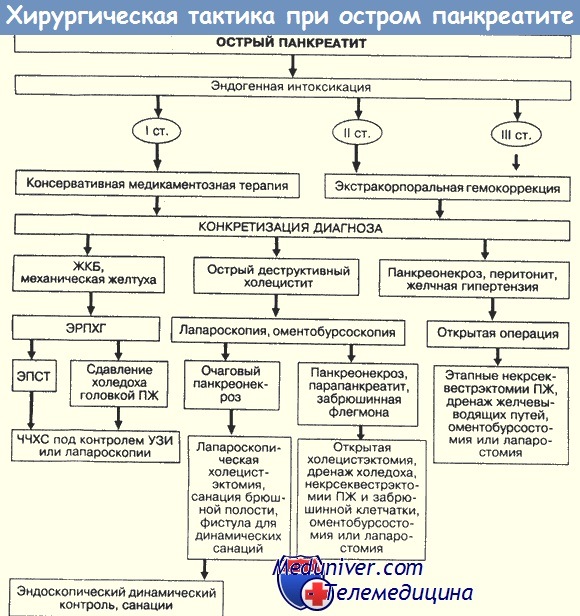
Вы можете достичь зоны некроза через фронтальный, чрезбрюшинный доступ или внебрюшинно — через разрез боковой стенки живота. Последнее предохранит брюшную полость от контаминации и уменьшит количество раневых осложнений, но эта техника «вслепую» чревата высоким риском повреждения ободочной кишки и ретроперитонеальной геморрагией.
Кроме того, указанный доступ затрудняет обнажение поджелудочной железы и некрэктомию. Мы предпочитаем длинный чрезбрюшинный поперечный разрез (шевронообразный) который обеспечивает достаточный доступ ко всей брюшной полости. Срединная лапаротомия также дает адекватный доступ, но манипуляции мовут быть затруднены предлежащей тонкой кишкой, особенно при планируемой повторные операции или при необходимости лапаростомии.
Внебрюшинные доступы приобретают значение в тех редких случаях, когда процесс локализуется в области хвоста, левых отделов железы или в области головки справа. Чаще всего эти доступы используют для удаления некротизированных жировых секвестров во время последующих повторных операций.
Ваши основные цели при операции:
– Эвакуировать некротические и инфицированные субстраты.
– Дренировать токсические продукты процесса.
– Предотвратить дальнейшее накопление этих продуктов.
– Избежать повреждения соседних органов и сосудистых структур.
Подчеркнем, что инфицированный панкреонекроз коренным образом отличается от других видов хирургической инфекции, с которыми вы встречаетесь, так как этот некроз склонен к прогрессированию, несмотря на заведомо адекватную очистку от некротизированных тканей и дренирование сальниковой сумки.
– Также рекомендуем “Три главных оперативных подхода при остром панкреатите.”
Источник
|
Источник
Хирургическое лечение острого панкреатита. Принципы
Хирургическое лечение в стадии токсемии и парапанкреатического инфильтрата у больных пожилого и старческого возраста следует считать тактической ошибкой.
Особое внимание хирургов в настоящее время направлено на ситуации, когда первичная консервативная терапия панкреонекроза не приводит к желаемому результату и сопровождается ухудшением состояния больных. Предлагаемое при этом хирургическое лечение (лапаротомия) у лиц преклонного возраста приводит к летальному исходу в 100% случаев.
Несмотря на успехи в анестезиологии и реаниматологии, активную хирургическую тактику при стерильном панкреонекрозе даже при органосохраняющих вмешательствах у соматически отягощенных больных следует считать неоправданной. Исключение составляют вынужденные операции, показанием к которым служат аррозивные внутрибрюшные, профузные желудочно-кишечные кровотечения и гнойный перитонит.
При верификации инфицированного панкреонекроза и формировании гнойных очагов, гнойного перитонита показания к хирургическому лечению становятся абсолютными, а проводимый комплекс лечебных мероприятий до операции служит подготовкой к хирургическому вмешательству.
К ним следует отнести малоинвазивные вмешательства (пункционные и дренирующие), открытые операции и сочетанное лечение. При пункционных вмешательствах используется местная анестезия и внутривенный наркоз. Для обширных ревизий (лапаротомии, люмботомии) требуется, как правило, эндотрахеальный наркоз.
Доступ и объем хирургического вмешательства определяются распространенностью гнойного процесса и его характером (инфицированная киста, абсцесс, флегмона клетчаточных пространств). Чрезвычайно важно определение топической диагностики очага на основании комплексного обследования.
В настоящее время основными хирургическими доступами при лечении инфицированного панкреонекроза считаются срединная лапаротомия, мини-лапаротомия, внебрюшинный (люмботомия) и двухподреберный доступы.
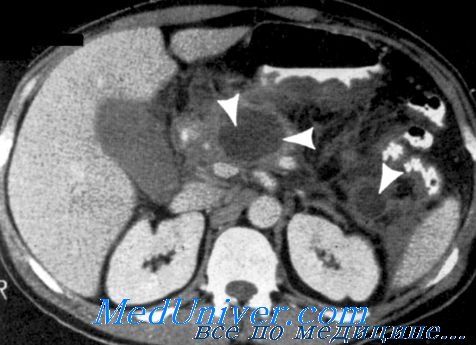
Срединная лапаротомия и трансректальные доступы, как правило, используются в экстренных ситуациях.
Срединная мини-лапаротомия применяется для доступа к сальниковой сумке, через желудочно-ободочную связку и для формирования оментобурсостомы путем подшивания краев lig. gastrocolicum к брюшной стенке.
Оментобурсостомия дает возможность осуществлять динамический контроль состояния поджелудочной железы и парапанкреатической клетчатки. Данный вид оперативного вмешательства целесообразно применять при локализованном поражении парапанкреатическои клетчатки и очагах, расположенных в пределах сальниковой сумки.
При локализованном поражении забрюшинной клетчатки оправданы внебрюшинные доступы: люмботомия и передне-боковой. При массивном инфицировании забрюшинной клетчатки оправдан двухподреберный внутрибрюшинный доступ с мобилизацией ободочной кишки, обеспечивающий широкий доступ к поджелудочной железе и клетчаточным пространствам. При жидкостных очагах различной локализации у больных пожилого и старческого возраста оправдано использование дренирующих манипуляций, проводимых под визуальным ультразвуковым контролем.
При кистах и абсцессах данная методика позволяет достичь весьма обнадеживающих результатов.
В настоящее время пункционное дренирование может быть окончательным вариантом лечения, а при его неэффективности становится первым этапом санации последующей операцией. В этом случае эвакуация жидкого гноя способствует уменьшению интоксикации, после чего операция у соматически отягощенных пациентов производится в более благоприятных клинических условиях.
При чрескожном дренировании предпочтителен внебрюшинный (транслюмбальный) доступ к очагу. После установления дренажа проводится рентгенологическая фистулография для оценки распространенности поражения, выявления кишечных и панкреатических свищей.
Помимо внебрюшинного доступа визуальный контроль позволяет направленно провести пункционное дренирование по оптимальной траектории.
Пункционное дренирование инфицированных очагов не приемлемо при апостематозном поражении поджелудочной железы и забрюшинной клетчатки.
При наличии секвестров в очаге у больных пожилого и старческого возраста может быть использована методика чресфистульной эндоскопической санации. Для обеспечения доступа производится либо бужирование дренажного канала, либо разрез по ходу дренажной трубки.
Окончательный этап этого варианта хирургического лечения — санация с помощью холедохоскопа и лапароскопа. При этом удаляются подвижные секвестры и нежизнеспособные ткани.
Лечебная видеоскопия может быть с успехом использована для динамической санации, ревизии очагов в послеоперационном периоде, в том числе после оментобурсостомии.
– Также рекомендуем “Хирургические вмешательства у больных инфицированным панкреонекрозом в пожилом возрасте. Особенности”
Оглавление темы “Хирургическая патология поджелудочной железы”:
- Инструментальная диагностика острого панкреатита у пожилых. Методика
- Консервативное лечение острого панкреатита. Принципы
- Хирургическое лечение острого панкреатита. Принципы
- Хирургические вмешательства у больных инфицированным панкреонекрозом в пожилом возрасте. Особенности
- Результаты лечения инфицированного панкреонекроза. Исходы
- Трансплантация поджелудочной железы. Показания
- Требования к трансплантату поджелудочной железы. Подготовка доноров
- Техника изъятия поджелудочно-дуоденального комплекса. Принципы
- Селекция реципиентов поджелудочной железы. Принципы
- Техника трансплантации поджелудочной железы. Методики
Источник
