Острый отечный панкреатит симптомы

Острый отечный панкреатит знаком немалому числу людей. Возникает патология в результате воспалительного процесса. Возникновению способствуют сами пациенты. Неправильно питаясь, злоупотребляя алкоголем, люди создают благоприятные условия для развития заболевания. Часто причиной возникновения становятся проблемы в двенадцатиперстной кишке. Гастрит провоцирует болезнь.
Гастрит пациента
При правильном лечении заболевание излечимо. Несерьезное отношение к режиму жизни и питания становится причиной появления панкреонекроза, во время которого поджелудочная железа воспаляется, увеличивается, появляется отек. Отечный панкреатит служит легкой формой воспаления. Структура железы имеет дольчатый вид, возможно возникновение очагов некроза и экссудата в брюшной полости.
Причины возникновения:
- Жареная или жирная еда;
- Резкий переход от постной еды к жирной пище;
- Несоблюдение постепенного перехода к привычному режиму после диетического питания;
- Токсичные лекарства;
- Перемена основных продуктов питания (на острую непривычную еду);
- Употребление алкоголя;
- Попадание в организм отравляющих веществ.
Медики говорят, отечный панкреатит часто возникает по причине проблем в пищеварительной системе, из-за неправильного приема пищи, резкого срыва диеты, употребления алкоголя. Отдельные пациенты ошибочно рассуждают о взаимосвязи микробов и появления отека, но причина воспалительного процесса и отечности в спазме и нарушениях в пищеварительной секреции.
Ферменты поджелудочной железы весьма агрессивны и долгое воздействие становится причиной разрушительных процессов в организме. Требуется вовремя выявить отечность и начать лечение, не допуская некротизации. Отечный панкреатит затрагивает и прочие участки, отвечающие за эндокринную систему. По указанной причине уменьшается секреция ферментов, нарушенные синтезирующие процессы глюкагона и инсулина приводят к сахарному диабету.
Читайте также дополнительные материалы, это важно знать.
Как определить болезнь
Отечная форма острого панкреатита узнаваема по признакам:
- Болевые ощущения под ребрами с левой стороны и в животе, отдающие в спинную область;
- Усталость, непривычное состояние утомленности;
- Слабое состояние;
- Боль в голове, нередко возникает состояние тошноты;
- Проблемы со стулом;
- Приступы рвоты.
При заболевании признаки и симптомы схожи с симптомами иных заболеваний. Доктора отмечают мягкость живота, отсутствует вздутость. Не определяются и проблемы в сердце и легких. Боль фиксируется в левой части тела под ребрами, пациенты говорят о болезненности в области поясницы. Обычно болевые ощущения возникают после приема жирной пищи и употребления алкогольных напитков, преимущественно – после длительных застолий, сочетающих обе причины.
Пациенты с отечным панкреатитом говорят о невозможности нахождения в горизонтальном положении на спине. Боль становится сильнее при переворачивании с боку на бок.
Некоторые отмечают возникновение поноса. Причина – в недостатке ферментов. Осложненные виды заболевания ведут к процессу интоксикации организма.
Диагностика
При появлении симптомов человек должен пройти диагностику. Проводят мероприятия:
- Обследуется кровь. Острый вид панкреатита характерен увеличенным числом лейкоцитов и СОЭ;
- Обследуется моча. Амилаза при заболевании часто повышена;
- Обследуется кал;
- Проводится узи-обследование;
- Томография.
При необходимости врач назначает иные виды обследования для глубокого изучения проблемы.
Лечение
Отечная форма панкреатита требует консервативного лечения. Причем улучшение состояния органа отмечается уже через несколько дней. Боль отходит, проходит рвотное состояние. Для полного излечения потребуется три недели.
После поступления человека с отёчным панкреатитом в больницу, назначается промывание желудка. Потом следует строгая диета, разрешается исключительно минеральная теплая вода. Назначают спазмолитики (как правило, ставят капельницы с применением этих лекарственных препаратов). Используют средства, направленные на уменьшение выработки ферментов в поджелудочной железе. Лечение направлено на остановку патологических процессов. Чтобы нейтрализовать соляную кислоту, врачи применяют антацидные средства.
Соблюдение диеты
Пациенту рекомендуется голодание, после суток ограничения разрешается употребление щелочной минеральной воды. Из напитков разрешены:
- напиток из сухофруктов;
- чай;
- соки из фруктов.
Примерное количество в сутки – 1,5 литра жидкости. После недели голодания вводятся легкие овощные супы, жидкие каши без молока, морковно-картофельные пюре и кисель. Если больной чувствует себя хорошо, возможно включение в рацион сухарей, мясные и рыбные блюда в отваренном виде или приготовленные на пару, небольшое количество нежирного творога.
Главный принцип питания – дробный. Суточная пища делится на 6 раз, употребляется маленькими порциями. Несмотря на индивидуальный подход при каждом случае, обязательны следующие условия питания:
- Отсутствие в меню больного алкогольных напитков и жирной еды;
- Исключение фруктов и овощей, способствующих секреторной активности;
- Нельзя принимать острую и жареную пищу;
- Стоит отказаться от хлеба из ржаной муки, сдобных изделий.
Последствия
Если болезнь вовремя выявлена и начато лечение, заболевание не дает сложных последствий. Вероятен переход болезни в хронический вид. Как следствие – нарушение работы органов пищеварения. Возникают проблемы с желчным пузырем, печенью и кишечником.
Если болезнь перешла в хроническую форму, на протяжении жизни понадобится ферментная терапия.
Как предотвратить
Болезни лучше предотвратить, чем лечить. Это касается и отечного панкреатита, и осложнений заболевания. Первое условие для предотвращения отечного панкреатита – правильное питание. Придётся с особым вниманием относиться к здоровью, следить за питанием, режимом приема пищи. Минимальное употребление либо окончательный отказ от вредной жирной, жареной еды, исключение вредных привычек поспособствуют сохранению в здоровом виде поджелудочной железы и организма.
Не окажет пользы углеводистая пища, шоколадные изделия, сладости. Быстрая еда в сочетании с популярными сегодня у молодежи газированными напитками оказывает большой вред организму. Уделите внимание принимаемым лекарствам. Строгое применение по назначению врача, знающего о прочих заболеваниях, не даст лекарственным препаратам спровоцировать развитие заболевания.
Не окажется лишним регулярное обследование для людей с уже диагностированными заболеваниями органов пищеварения. Своевременное обследование и выявление – половина успеха. Заболевания в области желудочно-кишечного тракта часто кладут начало воспалительным процессам в поджелудочной железе. Правильное лечение приведёт к снижению вероятности возникновения отёчного панкреатита.
Источник
В последнее время заболеваемость панкреатитом сильно выросла. Это связано с распространением фастфуда и злоупотреблением алкоголя низкого качества. Пик заболеваемости приходится на активный трудоспособный возраст от 30 до 60 лет.
Острый панкреатит — это воспалительный процесс, который изначально возникает в поджелудочной железе, а впоследствии распространяется на окружающие ткани и органы. Диагностировать раннее начало сложно, поэтому, несмотря на современную медицину, летальность при таком диагнозе остается высокой.
Чтобы избежать тяжелых последствий, рассмотрим детально что такое острый панкреатит, его симптомы и лечение, а также расскажем какие профилактические меры помогут не допустить его развития.
Почему возникает заболевание
В основе патологии лежит преждевременная выработка поджелудочной железой ферментов, которые в норме находятся в неактивном состоянии. Это трипсин, фосфолипаза и липаза. Они негативно влияют на состояние сосудов, приводят к повреждению клеток и окислительному процессу в организме. Железа под воздействием этих ферментов начинает перерабатывать саму себя. Возникает внутренний воспалительный очаг, который разрастается, и приводит к общей интоксикации организма.
Что же является спусковым моментом? Почему вдруг «спящие» вещества начинают вырабатываться и разрушать поджелудочную железу? Главная причина — негативное воздействие токсичных веществ, например, алкоголя.
К другим причинам относят:
- Функциональные и воспалительные болезни желчного пузыря и желчных протоков.
- Травмы железы, а также ее повреждения в процессе операций.
- Сосудистые патологии.
- Патологии эндокринной системы.
- Инфекционные заболевания, которые влияют на поджелудочную железу и ее деятельность.
Также к нарушениям выработки ферментов приводит систематическое переедание, частое употребление жирной пищи. Ожирение и алкоголь держат пальму первенства среди всех возможных причин развития болезни.
Признаки острого панкреатита
Основной симптом, который при этом диагнозе присутствует всегда, — выраженный и стойкий болевой синдром, который с большим трудом купируется анальгетиками. Часто болевому приступу предшествует прием обильной пищи или большого количества алкоголя.
Также наблюдаются следующие проявления:
- сильная тошнота и рвота, которая не приносит облегчения;
- вздутие живота;
- обезвоживание;
- кожные пятна вокруг пупка, которые могут иметь синюшный или желтоватый оттенок.
- повышение температуры тела;
- озноб.
Люди во время приступа беспокойны, имеют частое дыхание и учащенный пульс. Может наблюдаться снижение артериального давления. При гнойных формах болезни возникает сильная интоксикация, которая сопровождается высокой температурой, ознобом, испариной.
При таких симптомах требуется немедленная госпитализация и медицинская помощь. Самостоятельно облегчить самочувствие больному не удастся. Если упустить время, то возможен летальный исход.
Степени тяжести и формы острого панкреатита
В зависимости от степени тяжести патологии выделяют 3 степени:
- Легкая — недостаточность органа минимальна. Возможна небольшая отечность. Достаточно медикаментозной терапии и соблюдение диеты.
- Средняя — возникают местные осложнения некротического характера. Возникает функциональная недостаточность поджелудочной железы, которая приводит к нарушению работы других органов и систем.
- Тяжелая — воспалительный процесс задевает соседние ткани и органы. Возможное присоединение инфекции и развитие гнойного инфицированного некроза. Необходима срочная операция.
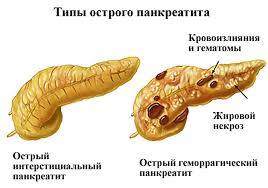
Также выделяют 3 основные формы патологии. Это отечный, стерильный и инфицированный панкреонекроз. Отечная форма наиболее распространенная и соответствует легкой степени развития болезни. Редко приводит к тяжелым последствиям.
Стерильный и инфицированный виды характеризуются очень тяжелым течением. Они сопровождаются отмиранием ткани органа, что является необратимым изменением. В кровь проникают токсины, хотя бактерии и вирусы отсутствуют. Без срочной медицинской помощи человек с такой формой умирает достаточно быстро.
Диагностические методы
Успешность лечения панкреатита часто зависит от точной и ранней диагностики. Первичную диагностику обязательно проводят в течение первых 2 суток с момента поступления человека в хирургическое отделение с подозрением на панкреатит.
«Золотым» стандартом при выявлении заболевания является наличие у больного триады симптомов:
- Сильная боль в области ЖКТ, которая отдает в спину.
- Частая рвота.
- Вздутие живота или напряжение мышц в этой области.
Сбор жалоб и пальпация помогает специалисту поставить При помощи сбора анамнеза и пальпации врач ставит предварительный диагноз. Для полноты диагностической картины назначаются следующие методы исследования:
- лабораторные анализы (кровь, моча, гемостазиограмма);
- УЗИ поджелудочной железы;
- рентген брюшины и грудной клетки;
- ФГДС.
Иногда требуется взять на гистологическое исследование образец ткани патологического участка. В этом случае врач может рекомендовать проведение диагностической лапароскопии.
Острый панкреатит поджелудочной железы: методы лечения
Метод лечения подбирается только лечащим врачом после всех диагностических мероприятий. Важно установить точную форму и степень развития заболевания. Также на выбор терапии влияет наличие или отсутствие осложнений.
Терапевтические меры
При легкой степени патологии, когда железа способна нормально функционировать, а некротические явления отсутствуют, используются следующие методы лечения:
- Голод — обычно рекомендуется лечебное голодание в течение 2-3 дней. Иногда используется введение необходимых питательных веществ внутривенно.
- Прикладывание холода на живот для уменьшения болей.
- Прием анальгетиков и спазмолитиков.
- Для предотвращения обезвоживания проводится инфузионная терапия. Это поможет восстановить водно-электролитный баланс и стимулирует мочеиспускание.
В редких случаях назначается антибактериальная терапия. Антибиотики применяют, если есть риск развития гнойного процесса или присоединения инфекции.
Легкую форму заболевания удается купировать за 2-3 суток, после чего человек выписывается из стационара. Однако для предупреждения рецидива нужно соблюдать требования врача по питанию.
Хирургические способы
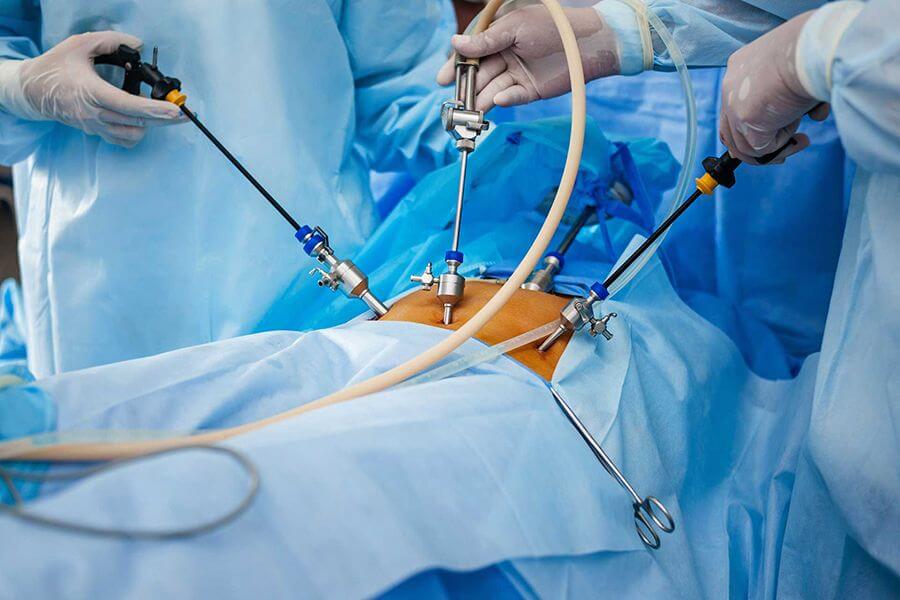
Умеренная и тяжелая степень панкреатита приводит к патологическим изменениям в самой железе, поэтому эффективным будет только проведение операции.
Сейчас все чаще используется лапароскопическое вмешательство, которое характеризуется малой травматизацией кожи и брюшной стенки, быстрым восстановлением и минимальной вероятностью осложнений. Проводится под общей анестезией. Цель хирургического вмешательства состоит в прочищении гнойных участков и удалении «мертвых» тканей железы.
В тяжелых, запущенных случаях возникает необходимость в проведении повторных операций.
Прогноз и возможные осложнения болезни
Прогноз часто зависит от того, насколько запущена болезнь и в какой форме протекает. Самым благоприятным вариантом является отечная форма или легкая степень острого панкреатита. На этом этапе применение консервативных методов лечения дает хорошие результаты.
Если развился панкреонекроз, то вероятность летального исхода составляет более 20%. При присоединении инфекции и возникновении гнойных осложнений этот процент увеличивается вдвое.
Рассмотрим к каким тяжелым осложнениям может привести болезнь:
- сепсис;
- образование абсцессов или свищей в брюшине;
- внутреннее кровотечение;
- некроз железы (омертвение ее клеток и тканей);
- опухоли;
- почечная недостаточность;
- желчекаменная болезнь;
- сильная интоксикация, которая приводит к гиповолемическому шоку и отеку мозга.
Учитывая достижения современной медицины и передовое оборудование, смертность от панкреатита становится все меньше. Однако острый панкреатит — это опасная и тяжелая болезнь, к которой нельзя относится легкомысленно.
Профилактические мероприятия
Для того, чтобы сохранить здоровье поджелудочной железы, нужно соблюдать умеренность в еде и не употреблять некачественные алкогольные напитки.
Если болезнь уже диагностирована, то следует пройти курс лечения до конца, соблюдая все врачебные рекомендации. Не допустить рецидива помогут следующие советы:
- Уменьшить количество жирной пищи в рационе. Лучше вообще исключить. Готовить еду на пару, варить или в духовке с минимум масла.
- Повышать иммунитет.
- Не запускать заболевания внутренних органов, которые располагаются рядом с поджелудочной железой.
- Полностью исключить алкоголь. Даже небольшое количество способно снова привести в стационар с приступом болезни. Этанол заставляет железу работать в усиленном режиме, а учитывая ее болезненное состояние это может привести к неблагоприятному исходу.
Хороший результат в период реабилитации дает санаторно-курортное лечение, которое включает прием минеральных вод. Естественно, назначить его может только врач. Также не следует самостоятельно назначать и принимать ферментные препараты или БАДы.
Источник
Острым отечным панкреатитом называется воспаление тканей поджелудочной железы без признаков некроза, возникающее вследствие усиленной выработки ферментов. Данная патология в большинстве случаев обусловлена бактериальной инфекцией. Заболевание диагностируется преимущественно в трудоспособном возрасте (30-60 лет). За последние годы количество больных панкреатитом возросло в 2 раза, что связано с употреблением алкоголя, еды быстрого приготовления и с курением.

Острым отечным панкреатитом называется воспаление тканей поджелудочной железы без признаков некроза, возникающее вследствие усиленной выработки ферментов.
Причины возникновения
В 90% случаев данная патология развивается на фоне злоупотребления спиртными напитками. Этиловый спирт оказывает токсическое действие на орган, усиливая выработку ферментов. Последние начинают переваривать железу, что вызывает отек тканей. Другими частыми причинами появления панкреатита являются:
- гиперпаратиреоз (избыточная выработка паратгормона паращитовидными железами);
- желчнокаменная болезнь;
- холецистит;
- нерациональный прием лекарств (тетрациклинов, эстрогенов, системных кортикостероидов, тиазидных диуретиков);
- операции;
- травмы (ушибы);
- паротит (вирусное поражение слюнных желез);
- энтеровирусная инфекция;
- инфицирование организма микобактериями и кампилобактериями;
- аномалии развития;
- муковисцидоз (поражение экзокринных желез);
- гепатит (поражение печени);
- сочетанное инфекционное воспаление желудка и тонкого кишечника;
- нарушение кровообращения;
- высокий уровень кальция в крови;
- погрешности в питании (нарушение режима, избыток в меню острой, жирной и жареной пищи, переедание);
- курение.
Панкреатит может быть следствием попадания токсичных веществ.
Симптомы
Если у человека развилась отечная форма воспаления поджелудочной железы, то возможны следующие признаки:
- Боль. Интенсивная и постоянная. Ощущается в подреберье слева, справа или является опоясывающей. Длится несколько часов или суток. Не исчезает при использовании антацидов. Иррадиирует в плечо, спину и лопатку слева. Тупая или режущая.
- Повышение температуры тела. Является ответной реакцией на проникновение микробов. Температура повышается до +38…+39ºC. Свидетельствует об интоксикации организма.
- Озноб.
- Отсутствие аппетита. Причина — недостаточное поступление ферментов в 12-перстную кишку и, как результат этого, затруднение переваривания пищи.
- Рвота. Бывает неукротимой. Рвотные массы содержат желчь. Не приносит больному человеку облегчения.
- Частое сердцебиение. Пульс превышает 80 уд./мин.
- Холодная и влажная на ощупь кожа.
- Желтушный цвет кожных покровов и склер глаз.
- Снижение артериального давления. Выраженная гипотензия свидетельствует о потере жидкости и шоке.
- Учащенный, жидкий стул. Возникает в результате застоя ферментов в органе.
- Синюшные пятна в области лица, шеи или пупка.
- Напряжение мышц с левой стороны.
- Чувство распирания живота.
- Вздутие.
- Отрыжка.
- Икота.
- Сухость во рту.
- Одышка. Является результатом потери электролитов при многократной рвоте.
- Слабость.
- Головная боль.
При панкреатите могут присутствовать не все из перечисленных симптомов.
Диагностика
При болевом синдроме нужно обратиться в больницу. Помогут в постановке диагноза:
- сбор анамнеза заболевания и жизни;
- физикальный осмотр (простукивание, пальпация и выслушивание);
- внешний осмотр;
- УЗИ;
- рентгенография;
- компьютерная или магнитно-резонансная томография;
- диагностическая лапароскопия (осмотр органов брюшной полости).
УЗИ при острой форме панкреатита выявляет увеличение железы или ее отдельных частей (хвоста, головки, тела), неоднородность структуры, неровность контуров, скопление жидкости в брюшной полости и вокруг поджелудочного органа.
Анализы
При подозрении на острый панкреатит понадобятся:
- общий и биохимический анализы крови;
- общий и биохимический анализы мочи;
- исследование кала;
- ионограмма.
При панкреатите в крови повышаются лейкоциты, амилаза, липаза, С-реактивный белок, глюкоза, мочевина, а также увеличивается СОЭ. При остром воспалительном процессе снижаются: общий белок, гематокрит, альбумины, глобулины, концентрация магния, кальция и калия. При остром панкреатите в моче повышается содержание амилазы.
Дифференциальная диагностика проводится с другой патологией органов пищеварения (холециститом, язвенной болезнью, колитом, болезнью Крона, аппендицитом), а также заболеваниями половых органов.
Лечение
Лечение при остром панкреатите комплексное. Оно начинается после консультации с гастроэнтерологом. Терапия направлена на снятие отека, нормализацию оттока панкреатического сока и желчи, ликвидацию симптомов и предупреждение осложнений (панкреонекроза, абсцессов, кист).
Основные принципы медикаментозной терапии
При остром панкреатите применяются следующие медикаменты:
- Спазмолитики (Но-шпа, Дротаверин). Данные препараты устраняют болевой синдром за счет расслабления мышц стенки органа.
- Анестетики (Новокаин). Применяются в процессе проведения блокад при наличии сильного болевого синдрома.
- Ингибиторы протонной помпы (Омез, Париет). Блокируют вещество, отвечающее за образование соляной кислоты.
- Антациды (Гевискон, Фосфалюгель).
- Солевые и белковые растворы.
- Антибиотики. Назначаются инъекционно или в форме таблеток. Препаратами выбора являются цефалоспорины, карбапенемы, фторхинолоны и пенициллины.
- Анальгетики (Трамадол, Анальгин-Ультра).
- Дезактиваторы протеиназ (Апротекс).
- Диуретики (Лазикс).
- Плазмозамещающие и перфузионные растворы (Реополиглюкин);
- Жаропонижающие (Панадол, Эффералган). Показаны при лихорадке выше 38ºC.
При выявлении желчных камней применяются лекарства, их растворяющие. После купирования болевого синдрома часто назначаются ферменты (Пангрол, Фестал, Креон).
Они противопоказаны в острую стадию заболевания. В случае ацидоза (сдвига pH в кислую сторону) возможно лечение щелочными растворами.
Методы народной медицины
Средства народной медицины неспособны заменить лечение в стационаре. Неумелое их применение может навредить и стать причиной осложнений. Они используются с разрешения гастроэнтеролога. При остром панкреатите могут применяться:
- настой на основе тысячелистника, бессмертника, календулы, ромашки, череды, зверобоя и шалфея;
- отвар барбарисовой коры;
- отвар золотого уса;
- прополис;
- растертые с медом ягоды клюквы;
- фасоль;
- овсяный кисель;
- свежий картофельный сок;
- рассол квашенной капусты.

Средства народной медицины неспособны заменить лечение в стационаре.
Можно приготовить настой на основе девясила, мяты и череды. Для этого нужно взять высушенные травы в количестве 1 ч. л. и залить смесь 400 мл кипятка. Настой готовится 3-4 минуты. Данное средство нужно принимать по 1/3 стакана 2 раза в день перед едой после предварительной фильтрации.
Употребление компота при панкреатите благотворно влияет на поджелудочную железу.
Хирургическое
После госпитализации человека с острым панкреатитом врач может поставить вопрос о хирургическом вмешательстве. Наиболее часто проводятся следующие виды операций:
- удаление камней;
- дренирование (удаление жидкости);
- резекция (частичное удаление органа);
- цистогастростомия (наложение соустья).
При отечной форме панкреатита радикальное лечение требуется редко. Оно показано в случае развития гнойных осложнений или сопутствующей желчнокаменной болезни. Наиболее часто проводятся эндоскопические операции. Их особенностью является малая травматичность и возможность визуализации органа на экране через трубку с камерой. Все операции выполняются в стенах стационара.
Диета
В первые 2-3 дня с начала приступа панкреатита назначается стол №0. Это означает, что больному требуется голодать. При данном состоянии можно пить воду без газов, отвар шиповника и кисели. Количество потребляемой жидкости должно быть 2-2,5 л в сутки. На 3-5 день с начала развития панкреатита назначается диета №5.
Разрешается употребление жидких каш (за исключением пшеничной), нежирных супов, подсушенного хлеба, кисломолочных продуктов, некрепкого чая, нежирной рыбы, пюре, круп, запеченных и отварных овощей, сладких фруктов и паровых омлетов.

В первые 2-3 дня с начала приступа панкреатита назначается стол №0. Это означает, что больному требуется голодать.
Лечебное питание при панкреатите предполагает исключение из рациона жирной пищи, сладостей с жирным кремом, хлебобулочных изделий, кофе, шоколада, газированной воды, солений, сырых овощей, алкоголя и грибов.
Что делать, если стали отекать ноги
При панкреатите иногда опухает нога. Это указывает на развитие осложнений (тромбоз, нарушение кровообращения, сдавливание кистой воротной вены). В данном случае могут назначаться диуретики (Фуросемид, Лазикс) или хирургическое удаление кисты.
Осложнения
При несвоевременном лечении острого панкреатита возможны следующие последствия:
- панкреонекроз;
- сепсис (заражение крови бактериями и их токсинами);
- шок;
- почечная и печеночная недостаточность;
- асептическое или гнойное поражение брюшной стенки;
- воспаление плевры;
- дыхательная недостаточность;
- шоковое легкое;
- спадение легкого;
- полиорганная недостаточность;
- энцефалопатия (поражение мозга вследствие хронического недостатка кислорода);
- депрессия;
- психоз;
- тромбоз крупных сосудов;
- нагноение с образованием абсцессов;
- формирование кист;
- кровотечение;
- сахарный диабет;
- желтуха;
- анемия (снижение уровня эритроцитов и гемоглобина);
- падение артериального давления;
- образование свищей между поджелудочной железой и желудком или кишечником;
- опухоли.
Осложнения при панкреатите бывают ранними (в первые дни заболевания) и поздними (развиваются через 1-2 недели и позже).
Развитие онкологии
Грозным осложнением острого панкреатита является образование доброкачественной или злокачественной опухоли. Происходит это при перерождении клеток железы. Данная патология развивается медленно у людей, не соблюдающих рекомендации по лечению.

Грозным осложнением острого панкреатита является образование доброкачественной или злокачественной опухоли. Данная патология развивается медленно у людей, не соблюдающих рекомендации по лечению.
Некроз
Отечный панкреатит может осложняться некрозом (омертвением) тканей железы. Развивается панкреонекроз. Летальность при данной патологии достигает 30-80%. Чаще всего некрозу тканей предшествует употребление большого количества спиртных напитков. Панкреонекроз бывает жировым (при повышении активности фермента липазы), геморрагическим (при нарушении микроциркуляции) и смешанным.
Некроз тканей при панкреатите характеризуется выраженной болью, неукротимой рвотой, не связанной с употреблением пищи, повышенной чувствительностью кожи в проекции органа, признаками сосудистых и дыхательных расстройств. Панкреонекроз часто приводит к абсцессу, флегмоне (разлитому гнойному расплавлению тканей) и фиброзу (разрастанию соединительной ткани) железы.
Массивная гибель клеток становится причиной ферментативной недостаточности.
Киста
Псевдокисты при панкреатите образуются при неполном рассасывании некротических тканей. В результате образуется капсула и соединительная ткань, внутри которых располагается гной или другой секрет. Кисты образуются в области тела, головки или хвоста поджелудочной железы. Кисты размером до 5 см могут не вызывать симптомов.
Образования, локализованные в области протоков органа, склонны к самостоятельному рассасыванию. Крупные кисты проявляются выраженной болью, которая вскоре уменьшается. Характерен промежуток, когда у человека наблюдается мнимое улучшение самочувствия после перенесенного острого панкреатита.
Крупные кисты способны сдавливать окружающие ткани и разрываться. В последнем случае болевой синдром усиливается. При сдавливании мочеточников возможна дизурия в виде задержки мочеиспускания или боли. Иногда при кистах развивается кишечная непроходимость.
Возможен ли летальный исход при отечном панкреатите
При своевременном лечении отечного панкреатита прогноз для здоровья и жизни чаще всего благоприятный.

При развитии опасных осложнений возможен летальный исход.
При развитии опасных осложнений возможен летальный исход. Чаще всего это происходит при отказе от операции или самолечении.
Источник
