Острый панкреатит этиология патогенез лечение

Острый панкреатит – воспаление поджелудочной железы. Симптомы острого панкреатита: острая, нестерпимая боль в области живота. В зависимости от того, какая часть железы воспалена, локализация боли возможна в правом или в левом подреберье, в подложечной области, боль может быть опоясывающей. Хронический панкреатит сопровождается потерей аппетита, нарушением пищеварения, острыми болями (как при острой форме), возникающими после употребления жирной, острой пищи или алкоголя.
Общие сведения
Панкреатит – заболевание, характеризующееся развитием воспаления в ткани поджелудочной железы. По характеру течения панкреатит разделяют на острый и хронический. Острый панкреатит занимает третье место среди заболеваний брюшной полости острого течения, требующих лечения в хирургическом стационаре. Первое и второе место занимают острые аппендицит и холецистит.
Согласно данным мировой статистики, в год острым панкреатитом заболевает от 200 до 800 человек из миллиона. Это заболевание чаще встречается у мужчин. Возраст больных колеблется в широких пределах и зависит от причин развития панкреатита. Острый панкреатит на фоне злоупотребления алкоголем возникает в среднем в возрасте около 39 лет, а при панкреатите, ассоциированном с желчекаменной болезнью, средний возраст пациентов – 69 лет.
Острый панкреатит
Причины
Факторы, способствующие возникновению острого панкреатита:
- злоупотребление алкоголем, вредные пищевые привычки (жирная, острая пища);
- желчекаменная болезнь;
- инфицирование вирусом (свинка, вирус Коксаки) или бактериальное заражение (микоплазма, кампилобактерии);
- травмы поджелудочной железы;
- хирургические вмешательства по поводу других патологий поджелудочной железы и желчевыводящих путей;
- прием эстрогенов, кортикостероидов, тиазидных диуретиков, азатиоприна, других лекарственных средств с выраженным патологическим действием на поджелудочную железу (медикаментозный панкреатит);
- врожденные аномалии развития железы, генетическая предрасположенность, муковисцидоз;
- воспалительные заболевании органов пищеварения (холецистит, гепатит, гастродуоденит).
Патогенез
В развитии острого воспаления поджелудочной железы согласно самой распространенной теории основным фактором выступает повреждение клеток преждевременно активированными ферментами. В нормальных условиях пищеварительные ферменты вырабатываются поджелудочной железой в неактивной форме и активизируются уже в пищеварительном тракте. Под воздействием внешних и внутренних патологических факторов механизм выработки нарушается, ферменты активизируются в поджелудочной железе и начинают переваривание ее ткани. Результатом становится воспаление, развивается отек ткани, поражаются сосуды паренхимы железы.
Патологический процесс при остром панкреатите может распространяться на близлежащие ткани: забрюшинную клетчатку, сальниковую сумку, брюшину, сальник, брыжейку кишечника и связки печении ДПК. Тяжелая форма острого панкреатита способствует резкому повышению уровня различных биологически активных веществ в крови, что ведет к выраженным общим нарушениям жизнедеятельности: вторичные воспаления и дистрофические расстройства в тканях и органах – легких, печени, почках, сердце.
Классификация
Острый панкреатит классифицируется по степени тяжести:
- легкая форма протекает с минимальным поражением органов и систем, выражается в основном интерстициальным отеком железы, легко поддается терапии и имеет благоприятный прогноз к быстрому выздоровлению;
- тяжелая форма острого панкреатита характеризуется развитием выраженных нарушений в органах и тканях, либо местными осложнениями (некроз тканей, инфицирование, кисты, абсцессы).
Тяжелая форма острого панкреатита может сопровождаться:
- острым скоплением жидкости внутри железы либо в околопанкреатическом пространстве, которые могут не иметь грануляционных или фиброзных стенок;
- панкреатическим некрозом с возможным инфицированием тканей (возникает ограниченная или разлитая зона отмирающей паренхимы и перипанкреатических тканей, при присоединении инфекции и развитием гнойного панкреатита повышается вероятность летального исхода);
- острой ложной кистой (скоплением панкреатического сока, окруженным фиброзными стенками, либо грануляциями, которое возникает после приступа острого панкреатита, формируется в течение 4 и более недель);
- панкреатическим абсцессом (скопление гноя в поджелудочной железе или близлежащих тканях).
Симптомы острого панкреатита
Характерные симптомы острого панкреатита.
- Болевой синдром. Боль может локализоваться в эпигастрии, левом подреберье, носить опоясывающий характер, иррадиировать под левую лопатку. Боль носит выраженный постоянный характер, в положении лежа на спине усиливается. Усиление боли происходит и после приема пищи, особенно – жирной, острой, жареной, алкоголя.
- Тошнота, рвота. Рвота может быть неукротимой, содержит желчь, не приносит облегчения.
- Повышение температуры тела.
- Умеренно выраженная желтушность склер. Редко – легкая желтуха кожных покровов.
Кроме того, острый панкреатит может сопровождаться диспепсическими симптомами (метеоризм, изжога), кожными проявлениями (синюшные пятна на теле, кровоизлияния в области пупка).
Осложнения
Опасность острого панкреатита заключается в высокой вероятности развития тяжелых осложнений. При инфицировании воспаленной ткани железы бактериями, обитающими в тонком кишечнике, возможен некроз участков железы и возникновение абсцессов. Это состояние без своевременного лечения (вплоть до хирургического вмешательства) может закончится летальным исходом.
При тяжелом течении панкреатита может развиться шоковое состояние и, как следствие, полиорганная недостаточность. После развития острого панкреатита в ткани железы могут начать формироваться псевдокисты (скопления жидкости в паренхиме), которые разрушают структуру железы и желчных протоков. При разрушении псевдокисты и истечении ее содержимого возникает асцит.
Диагностика
Диагностику панкреатита гастроэнтерологи осуществляют на основании жалоб, физикального осмотра, выявления характерных симптомов. При измерении артериального давления и пульса зачастую отмечают гипотонию и тахикардию. Для подтверждения диагноза служат лабораторные исследования крови и мочи, МСКТ и УЗИ органов брюшной полости, МРТ поджелудочной железы.
- Биохимия крови. При исследовании крови в общем анализе отмечаются признаки воспаления (ускорена СОЭ, повышено содержание лейкоцитов), в биохимическом анализе крови обнаруживают повышение активности панкреатических ферментов (амилаза, липаза), возможна гипергликемия и гипокальциемия. Может отмечаться билирубинемия и повышения активности печеночных ферментов.
- Биохимия мочи. Проводят определение концентрации ферментов в моче. При диагностировании острого панкреатита берут биохимический анализ мочи и определяют активность амилазы мочи.
- Инструментальные методы. Визуальное исследование поджелудочной железы и близлежащих органов (УЗИ, КТ, МРТ) позволяет выявить патологические изменения паренхимы, увеличение органа в объеме, обнаружить абсцессы, кисты, наличие камней в желчных протоках.

КТ ОБП. Признаки острого панкреатита: отек, диффузная неоднородность структуры поджелудочной железы.
Дифференциальную диагностику острого панкреатита проводят с:
- острым аппендицитом и острым холециститом;
- перфорациями полых органов (прободные язвы желудка и кишечника);
- острой кишечной непроходимостью;
- острым желудочно-кишечным кровотечением (кровоточащая язва желудка и 12п. кишки, кровотечение из варикозных вен пищевода, кишечное кровотечение);
- острый ишемический абдоминальный синдром.
Лечение острого панкреатита
При остром панкреатите показана госпитализация. Всем пациентам предписан постельный режим. Основными целями терапии является снятие болевого синдрома, снижение нагрузки на поджелудочную железу, стимуляция механизмов ее самовосстановления.
Терапевтические меры:
- новокаиновая блокада и спазмолитики для снятия выраженного болевого синдрома;
- голод, лед на область проекции железы (создание локальной гипотермии для снижения ее функциональной активности), питание осуществляют парентеральное, желудочное содержимое аспирируют, назначают антациды и ингибиторы протонной помпы;
- дезактиваторы панкреатических ферментов (ингибиторы протеолиза);
- необходимая коррекция гомеостаза (водно-электролитного, кислотно-основного, белкового баланса) с помощью инфузии солевых и белковых растворов;
- дезинтоксикационная терапия;
- антибиотикотерапия (препараты широкого спектра действия в больших дозировках) в качестве профилактики инфекционных осложнений.
Хирургическое лечение
Хирургическая тактика показана в случае выявления:
- камней в желчных протоках;
- скоплений жидкости в железе или вокруг нее;
- участков панкреатического некроза, кист, абсцессов.
К операциям, проводимым при остром панкреатите с образованием кист или абсцессов, относятся: эндоскопическое дренирование, марсупиализация кисты, цистогастростомия и др. При образовании участков некроза, в зависимости от их размера, проводят некрэктомию или резекцию поджелудочной железы. Наличие камней является показанием к операциям на протоке поджелудочной железы.
К хирургическому вмешательству могут прибегать и в случае сомнений в диагностики и вероятности пропустить другое хирургическое заболевание, требующее хирургического лечения. Послеоперационный период подразумевает интенсивные меры профилактики гнойно-септических осложнений и восстановительную терапию.
Лечение легкой формы панкреатита, как правило, не представляет трудностей, и положительная динамика отмечается уже в течение недели. Для излечения от тяжелой формы панкреатита требуется заметно больше времени.
Прогноз и профилактика
Прогноз при остром панкреатите зависит от его формы, адекватности терапии и наличия осложнений. Легкая форма панкреатита обычно дает благоприятный прогноз, а при некротических и геморрагических панкреатитах высока вероятность летального исхода. Недостаточное лечение и несоблюдение врачебных рекомендаций по диете и режиму могут привести к рецидивам заболевания и развитию хронического панкреатита.
Первичной профилактикой является рациональное здоровое питание, исключение алкоголя, острой, жирной обильной пищи, отказ от курения. Острый панкреатит может развиться не только у лиц, регулярно злоупотребляющих алкоголем, но и как следствие однократного приема спиртосодержащих напитков под жирную, жареную и острую закуску в больших количествах.
Источник
Патогенез острого панкреатита
Наиболее признанной является ферментативная теория ОП, согласно которой проявления заболевания складываются в результате общего и локального действия ферментов поджелудочной железы.
Ферменты поджелудочной железы
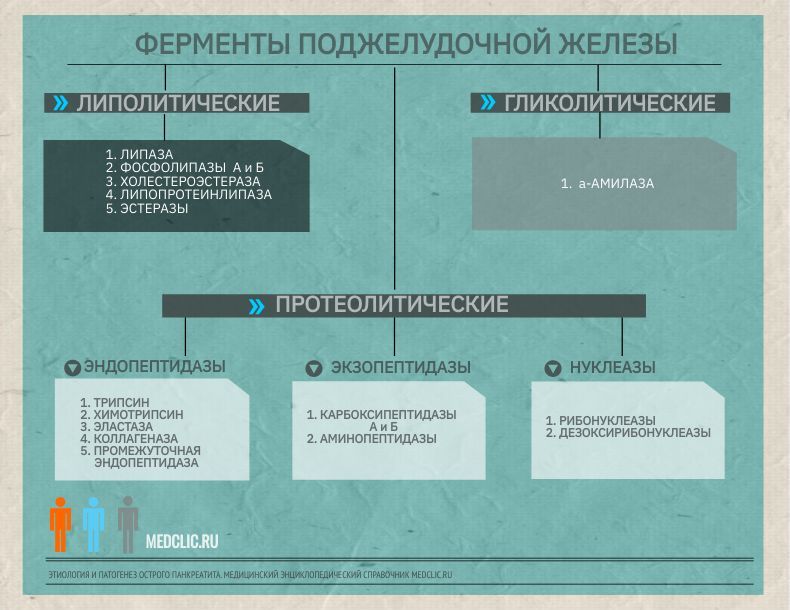
Фазы патогенеза
Развитие острого панкреатита происходит с последовательной сменой фаз:
- Липолиз;
- Протеолиз;
- Демаркационное воспаление и нарушение микроциркуляции;
- Панкреатическая токсемия.
Липолиз
При воздействии этиологических факторов активируются липаза и фосфолипазы. Фосфолипазами повреждается мембрана клеток, липаза, попадая в клетку вызывает гидролиз триглицеридов с образованием жирных кислот – происходит жировой некроз.
При благоприятном течении вокруг очага жирового некроза формируется демаркационная воспалительная реакция, процесс может отграничиться и этим завершиться.
При неблагоприятном течении начинается следующая фаза.
Протеолиз
- В результате жирового некроза и накопления жирных кислот снижается внутриклеточный pH, что ведет к активации трипсина.
- Трипсин высвобождает и активирует ферменты клеточных лизосом:
- Эластазу;
- Коллагеназу;
- Карбоксипептидазу;
- Химотрипсин.
- Эластаза разрушает соединительную ткань, очаги некроза расширяются и сливаются.
Демаркационное воспаление и нарушение микроциркуляции
- Вокруг очагов некроза расширяется зона демаркационного воспаления, активируется калликреин-кининовая, тромбиновая и плазминовая системы.
- Активированные кинины увеличивают проницаемость сосудистой стенки, вызывают нарушения микроциркуляции, нарастание отека, экссудация в брюшную полость и парапанкреатическую клетчатку.
- Прогрессируют лимфотромбозы, отек, протеолиз и липолиз, формируется геморрагический некроз.
- Активированная фосфолипаза стимулирует выработку простагландинов и других медиаторов воспаления, что ведет к системным нарушениям гемодинамики, сердечной деятельности и дыхательной недостаточности.
Фаза панкреатической токсемии
Цитокины и токсины, образующиеся в поджелудочной железе, в экссудате брюшной полости, в забрюшинной клетчатке поступают в систему воротной вены и затем через общую циркуляцию достигают органы-мишени:
- Печень;
- Легкие;
- Сердце;
- Мозг;
- Почки.
Прогрессирующее нарушение деятельности которых ведет к развитию шока и полиорганной недостаточности, определяющие тяжесть состояния больного при остром панкреатите.
Фазы заболевания
Первая фаза. Продолжительность составляет порядка двух недель, когда формируется генерализованная воспалительная реакция и явления некроза носят асептический характер. Состояние пациента зависит от тяжести панкреатической токсемии. При быстром прогрессировании процесса развитие шока и полиорганной недостаточности возможно в первые 72 ч, что является причиной неблагоприятных исходов.
Вторая фаза. К асептическому процессу присоединяется бактериальная инфекция, в результате чего развиваются поздние инфекционные осложнения. Явления шока и полиорганной недостаточности на данном этапе заболевания имеют инфекционно-токсическую природу. Инфицированный панкреонекроз также дает высокий процент неблагоприятных исходов.
Источник
Острый панкреатит – деструктивно-воспалительное поражение поджелудочной железы, основу которого составляют процессы аутоферментативного некробиоза и некроза с возможным эндогенным инфицированием и вовлечением в патологический процесс тканей забрюшинного пространства, брюшной полости и систем органов внебрюшинной локализации.
Термин «панкреатит» объединяет несколько однородных по патогенезу, но различных по патоморфологии клинических форм острых воспалительных и деструктивных состояний поджелудочной железы, отражающих последовательные этапы эволюции единого патологического процесса.
КОДЫ ПО МКБ-10
85. Острый панкреатит.
86.8. Другие уточнённые болезни поджелудочной железы.
Этиология
Острый панкреатит – полиэтиологическое заболевание. Причину его развития удаётся чётко определить у 75-80% больных, у остальных она остаётся неустановленной.
Среди причин развития панкреатита выделяют три тесно взаимосвязанные группы повреждающих факторов:
1) механические (нарушение эвакуации панкреатического секрета по протоковой системе поджелудочной железы);
2) нейрогуморальные (нарушение иннервации, метаболических функций поджелудочной железы и печени различной этиологии);
3) токсические (присутствие экзо- и эндогенных токсических метаболитов различной природы).
У 80% пациентов развитие заболевания связывают с патологией билиарной системы и приёмом алкоголя.
Основная причина развития острого панкреатита – заболевания внепечёночных жёлчных путей. На их долю приходится в среднем 45% наблюдений. Анатомическая и функциональная общность панкреатобилиарной системы обусловливает частое развитие панкреатита при ЖКБ, холедохолитиазе, стриктуре, спазме или воспалении большого сосочка двенадцатиперстной кишки, при сдавлении жёлчных протоков опухолью головки поджелудочной железы, склерозирующем холангите и дискинезии жёлчных путей различной природы.
В этих условиях развивается билиарный панкреатит, ведущие факторы патогенеза которого: нарушение оттока панкреатического секрета по внепечёночным жёлчным путям и протоковой системе поджелудочной железы; билиарно-панкреатический или дуоденально-панкреатический рефлюкс; внутрипротоковая гипертензия. Билиарный панкреатит чаще бывает у женщин старше 60 лет с ЖКБ с размерами конкрементов менее 5 мм.
У 35% больных острым панкреатитом причина его развития – хронический алкоголизм, алкогольный эксцесс или приём суррогатов алкоголя. Алкогольный панкреатит чаще бывает у мужчин. Основной механизм развития алкогольного панкреатита – нарушение дренажной функции панкреатических и жёлчных протоков, поскольку стимулированная алкоголем секреция приводит к увеличению вязкости панкреатического секрета и повышению внутрипротокового давления. С алкоголизмом связывают токсическое повреждение поджелудочной железы, изменение синтеза панкреатических ферментов и нарушение метаболической функции печени.
Развитию острого панкреатита также способствуют повреждения поджелудочной железы вследствие тупой травмы живота, хирургического вмешательства, эндоскопической ретроградной панкреатохолангиографии, папиллотомии, эндобилиарного стентирования, протезирования, дилатации стриктур жёлчных протоков и манометрии сфинктера Одди.
Послеоперационный панкреатит, развивающийся после хирургических вмешательств на органах гепатопанкреатодуоденальной зоны и смежных с поджелудочной железой областях, характеризуется наиболее тяжёлым течением. Основной патогенетический механизм в этих условиях заключается в прямом повреждении протоков или опосредованном формировании внутрипротоковой гипертензии.
При заболеваниях двенадцатиперстной кишки развитию острого панкреатита способствуют язвенная болезнь двенадцатиперстной кишки (пенетрация язвы в головку поджелудочной железы), дуоденостаз, дуоденальные дивертикулы, дуоденит с папиллитом. При этих заболеваниях нарушение эвакуации из двенадцатиперстной кишки, повышение внутриполостного давления и дискинезия сфинктерного аппарата дуоденального сосочка – пусковые факторы в развитии дуоденопанкреатического рефлюкса и внутрипротоковой гипертензии.
С нарушениями системного метаболизма связано развитие острого панкреатита при гиперлипидемии, беременности, сахарном диабете, вирусном гепатите, СПИДе, васкулитах различной этиологии, заболеваниях печени, паращитовидных желёз, различных видах шока, гипоперфузии мезентериального бассейна в условиях искусственного кровообращения.
Гиперлипидемия (I, IV и V типов, связанных с гипертриглицеридемией больше 1000 мг/дл) – причина развития острого панкреатита лишь в 1,3-3,8% наблюдений. У больных сахарным диабетом развитие гипертриглицеридемии считают одной из причин возникновения панкреатита. Однако непонятным остаётся тот факт, что у хронических алкоголиков триглицеридемия не всегда сопровождается развитием острого процесса в поджелудочной железе.
При вирусном гепатите в течение первого года у 14% больных развивается панкреатит.
Гиперпаратиреоидизм относят к редким причинам заболевания – только у 8-19% больных гиперпаратиреоидизмом развивается острый панкреатит. Другие состояния, вызывающие гиперкальциемию (метастазы в кости, передозировка витамина D, саркоидоз), вызывают острый панкреатит ещё реже.
Среди широкого спектра химических соединений, воздействие которых бывает причиной острого панкреатита, следует отметить лекарственные препараты, широко используемые в клинической практике, – омнопон, фуросемид, индо- метацин, ранитидин, салицилаты и антибактериальные средства (эритромицин, метронидазол, тетрациклин).
К наиболее редким этиологическим моментам развития панкреатита относят наследственность («семейный» панкреатит), циркулярно-расположенную поджелудочную железу (7-8% населения), ишемию мезентериального бассейна (вследствие эмболии/тромбоза верхней брыжеечной артерии), микоплазменную инфекцию и аскаридоз, отравление фосфорорганическими соединениями, укус скорпиона.
У 10-23% больных острый панкреатит носит идиопатический характер и не имеет ни географической, ни демографической, ни социальной привязанности.
B.C. Савельев, М.И. Филимонов, С.З. Бурневиг
Источник
