Острый панкреатит симптом курвуазье
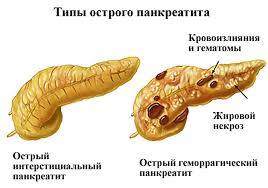
В последнее время заболеваемость панкреатитом сильно выросла. Это связано с распространением фастфуда и злоупотреблением алкоголя низкого качества. Пик заболеваемости приходится на активный трудоспособный возраст от 30 до 60 лет.
Острый панкреатит — это воспалительный процесс, который изначально возникает в поджелудочной железе, а впоследствии распространяется на окружающие ткани и органы. Диагностировать раннее начало сложно, поэтому, несмотря на современную медицину, летальность при таком диагнозе остается высокой.
Чтобы избежать тяжелых последствий, рассмотрим детально что такое острый панкреатит, его симптомы и лечение, а также расскажем какие профилактические меры помогут не допустить его развития.
Почему возникает заболевание
В основе патологии лежит преждевременная выработка поджелудочной железой ферментов, которые в норме находятся в неактивном состоянии. Это трипсин, фосфолипаза и липаза. Они негативно влияют на состояние сосудов, приводят к повреждению клеток и окислительному процессу в организме. Железа под воздействием этих ферментов начинает перерабатывать саму себя. Возникает внутренний воспалительный очаг, который разрастается, и приводит к общей интоксикации организма.
Что же является спусковым моментом? Почему вдруг «спящие» вещества начинают вырабатываться и разрушать поджелудочную железу? Главная причина — негативное воздействие токсичных веществ, например, алкоголя.
К другим причинам относят:
- Функциональные и воспалительные болезни желчного пузыря и желчных протоков.
- Травмы железы, а также ее повреждения в процессе операций.
- Сосудистые патологии.
- Патологии эндокринной системы.
- Инфекционные заболевания, которые влияют на поджелудочную железу и ее деятельность.
Также к нарушениям выработки ферментов приводит систематическое переедание, частое употребление жирной пищи. Ожирение и алкоголь держат пальму первенства среди всех возможных причин развития болезни.
Признаки острого панкреатита
Основной симптом, который при этом диагнозе присутствует всегда, — выраженный и стойкий болевой синдром, который с большим трудом купируется анальгетиками. Часто болевому приступу предшествует прием обильной пищи или большого количества алкоголя.
Также наблюдаются следующие проявления:
- сильная тошнота и рвота, которая не приносит облегчения;
- вздутие живота;
- обезвоживание;
- кожные пятна вокруг пупка, которые могут иметь синюшный или желтоватый оттенок.
- повышение температуры тела;
- озноб.
Люди во время приступа беспокойны, имеют частое дыхание и учащенный пульс. Может наблюдаться снижение артериального давления. При гнойных формах болезни возникает сильная интоксикация, которая сопровождается высокой температурой, ознобом, испариной.
При таких симптомах требуется немедленная госпитализация и медицинская помощь. Самостоятельно облегчить самочувствие больному не удастся. Если упустить время, то возможен летальный исход.
Степени тяжести и формы острого панкреатита
В зависимости от степени тяжести патологии выделяют 3 степени:
- Легкая — недостаточность органа минимальна. Возможна небольшая отечность. Достаточно медикаментозной терапии и соблюдение диеты.
- Средняя — возникают местные осложнения некротического характера. Возникает функциональная недостаточность поджелудочной железы, которая приводит к нарушению работы других органов и систем.
- Тяжелая — воспалительный процесс задевает соседние ткани и органы. Возможное присоединение инфекции и развитие гнойного инфицированного некроза. Необходима срочная операция.

Также выделяют 3 основные формы патологии. Это отечный, стерильный и инфицированный панкреонекроз. Отечная форма наиболее распространенная и соответствует легкой степени развития болезни. Редко приводит к тяжелым последствиям.
Стерильный и инфицированный виды характеризуются очень тяжелым течением. Они сопровождаются отмиранием ткани органа, что является необратимым изменением. В кровь проникают токсины, хотя бактерии и вирусы отсутствуют. Без срочной медицинской помощи человек с такой формой умирает достаточно быстро.
Диагностические методы
Успешность лечения панкреатита часто зависит от точной и ранней диагностики. Первичную диагностику обязательно проводят в течение первых 2 суток с момента поступления человека в хирургическое отделение с подозрением на панкреатит.
«Золотым» стандартом при выявлении заболевания является наличие у больного триады симптомов:
- Сильная боль в области ЖКТ, которая отдает в спину.
- Частая рвота.
- Вздутие живота или напряжение мышц в этой области.
Сбор жалоб и пальпация помогает специалисту поставить При помощи сбора анамнеза и пальпации врач ставит предварительный диагноз. Для полноты диагностической картины назначаются следующие методы исследования:
- лабораторные анализы (кровь, моча, гемостазиограмма);
- УЗИ поджелудочной железы;
- рентген брюшины и грудной клетки;
- ФГДС.
Иногда требуется взять на гистологическое исследование образец ткани патологического участка. В этом случае врач может рекомендовать проведение диагностической лапароскопии.
Острый панкреатит поджелудочной железы: методы лечения
Метод лечения подбирается только лечащим врачом после всех диагностических мероприятий. Важно установить точную форму и степень развития заболевания. Также на выбор терапии влияет наличие или отсутствие осложнений.
Терапевтические меры
При легкой степени патологии, когда железа способна нормально функционировать, а некротические явления отсутствуют, используются следующие методы лечения:
- Голод — обычно рекомендуется лечебное голодание в течение 2-3 дней. Иногда используется введение необходимых питательных веществ внутривенно.
- Прикладывание холода на живот для уменьшения болей.
- Прием анальгетиков и спазмолитиков.
- Для предотвращения обезвоживания проводится инфузионная терапия. Это поможет восстановить водно-электролитный баланс и стимулирует мочеиспускание.
В редких случаях назначается антибактериальная терапия. Антибиотики применяют, если есть риск развития гнойного процесса или присоединения инфекции.
Легкую форму заболевания удается купировать за 2-3 суток, после чего человек выписывается из стационара. Однако для предупреждения рецидива нужно соблюдать требования врача по питанию.
Хирургические способы
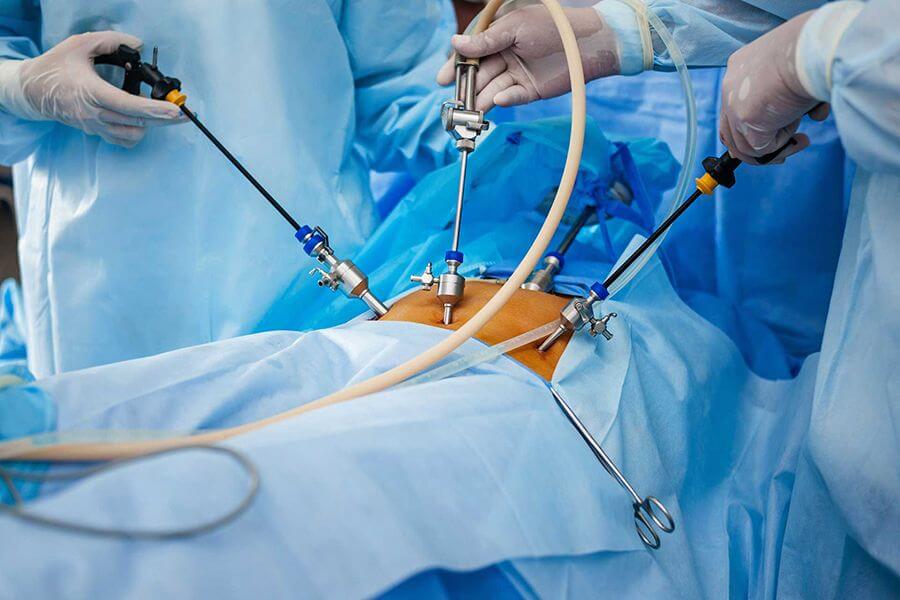
Умеренная и тяжелая степень панкреатита приводит к патологическим изменениям в самой железе, поэтому эффективным будет только проведение операции.
Сейчас все чаще используется лапароскопическое вмешательство, которое характеризуется малой травматизацией кожи и брюшной стенки, быстрым восстановлением и минимальной вероятностью осложнений. Проводится под общей анестезией. Цель хирургического вмешательства состоит в прочищении гнойных участков и удалении «мертвых» тканей железы.
В тяжелых, запущенных случаях возникает необходимость в проведении повторных операций.
Прогноз и возможные осложнения болезни
Прогноз часто зависит от того, насколько запущена болезнь и в какой форме протекает. Самым благоприятным вариантом является отечная форма или легкая степень острого панкреатита. На этом этапе применение консервативных методов лечения дает хорошие результаты.
Если развился панкреонекроз, то вероятность летального исхода составляет более 20%. При присоединении инфекции и возникновении гнойных осложнений этот процент увеличивается вдвое.
Рассмотрим к каким тяжелым осложнениям может привести болезнь:
- сепсис;
- образование абсцессов или свищей в брюшине;
- внутреннее кровотечение;
- некроз железы (омертвение ее клеток и тканей);
- опухоли;
- почечная недостаточность;
- желчекаменная болезнь;
- сильная интоксикация, которая приводит к гиповолемическому шоку и отеку мозга.
Учитывая достижения современной медицины и передовое оборудование, смертность от панкреатита становится все меньше. Однако острый панкреатит — это опасная и тяжелая болезнь, к которой нельзя относится легкомысленно.
Профилактические мероприятия
Для того, чтобы сохранить здоровье поджелудочной железы, нужно соблюдать умеренность в еде и не употреблять некачественные алкогольные напитки.
Если болезнь уже диагностирована, то следует пройти курс лечения до конца, соблюдая все врачебные рекомендации. Не допустить рецидива помогут следующие советы:
- Уменьшить количество жирной пищи в рационе. Лучше вообще исключить. Готовить еду на пару, варить или в духовке с минимум масла.
- Повышать иммунитет.
- Не запускать заболевания внутренних органов, которые располагаются рядом с поджелудочной железой.
- Полностью исключить алкоголь. Даже небольшое количество способно снова привести в стационар с приступом болезни. Этанол заставляет железу работать в усиленном режиме, а учитывая ее болезненное состояние это может привести к неблагоприятному исходу.
Хороший результат в период реабилитации дает санаторно-курортное лечение, которое включает прием минеральных вод. Естественно, назначить его может только врач. Также не следует самостоятельно назначать и принимать ферментные препараты или БАДы.
Источник
Симптом Бартомье-Михельсона— усиление болезненности при пальпации правой подвздошной области в положении больного на левом боку(острый аппендицит1).
Симптом Бейли– выслушивание дыхательных шумов и сердечных тонов через брюшную стенку, выслушиваются на фоне пареза кишечника и резкого вздутия живота {впозднем периоде кишечной непроходимости).
Симптом Берлоу– чередование перкуторного звука, при исследование от верхушки легкого книзу: перкуторный легочный звук, укорочение перкуторного тона, тимпанит, тупость(поддиафрагмальный абсцесс – осложнение острого аппендицита).
Симптом Валя– четко отграниченная растянутая кишечная петля, контурируемая через брюшную стенку(ранний симптом острой кишечной непроходимости’).
Симптом Воскресенского– отсутствие пульсации брюшной аорты вследствие увеличения в размерах поджелудочной железы и отека забрюшинной клетчатки (острый панкреатит).
Симптом Воскресенского (симптом «рубашки», симптом скольжения)– через натянутую рубашку больного быстро производят скользящее движение рукой вдоль передней брюшной стенки от реберной дуги до ггупартовой связки и обратно. Это движение производят попеременно сначала слева, затем справа. При этом происходит усиление болезненности в правой подвздошной области(острый аппендицит).
Симптом Грея -Тернера (Грей-Турнера>– пятна цианоза на боковых стенок живота(ранний признак острого панкреатита).
Симптом Грюнвальда– цианоз около пупка «околопупочные
экхимозы» (раннийпризнак о панкреатита).
Кера –болезненность при пальпации в проекции желчного пузыря(острый холецистит).
Симптом Керте– поперечная болезненная резистентность передней брюшной стенки в проекции поджелудочной железы(острый панкреатит).
Симптом кивуля –тимпанит над раздутыми петлями кишечника(острая кишечная непроходимость).
Симптом Кохера-Волковича— возникновение болей в эпигастрии и перемещение их через 2-3 часа в правую подвздошную область(острый аппендицит).
Симптом Крымова— появление значительной болезненности при введении пальца в правый паховый канал, что объясняется легкой доступностью париетальной брюшины при этой манипуляции(острый аппендицит).
Симптом Крюкова– болезненность при пальпации ГХ,X,XIребер(поддиафрагмальный абсцесс при остром аппендиците).
Симптом Курвуазье –увеличенный, безболезненный, эластичный и подвижный желчный пузырь, механическая желтуха (рак головки поджелудочной железы).
Симптом Мейо-Робсона– болезненность при пальпации в поясничной области, особенно в левом реберно-позвоночном углу(острый панкреатит).
Симптом Мерфи –больной обрывает вдох, из-за резкой боли при пальпации зоны проекции желчного пузыря(острый холецистит).
Симптом Мондора– цианоз в виде фиолетовых пятен на лице (ранний признакострого панкреатита).
Симптом Мюсси (френикус-симптом) –болезненность при надавливании между ножками грудино-ключично-сосцевидной мышцы(острый холецистит).
Симптом Обуховской больницы– атония сфинктера и баллонообразное вздутие пустой ампулы прямой кишки (низкая кишечная непроходимость).
Симптом Образцова (псоас-симптом) –усиление болезненности при пальпации правой подвздошной области при подъеме выпрямленной правой ноги под углом 45(ретроцекальный аппендицит).
Симптом Ортнера –болезненность при локолачивании по правой реберной дуге(острый холецистит).
Симптом Промотова— боль на пораженной стороне во время смещения шейки матки(воспалительные заболевания придатков).
Симптом Ровзинга– левой рукой сквозь брюшную стенку прижимают сигмовидную кишку к крылу левой подвздошной кости, полностью перекрывая просвет. В то же время правой рукой производят толчкообразные движения в левой подвздошной области, При этом вследствие колебательных сотрясений и перемещения газа по толстой кишке в сторону слепой кишки, возникает боль в правой подвздошной области(острый аппендицит).
Симптом Розанова —болезненность и напряжение мышц в
треугольнике Пти (ретроцекальный аппендицит).
Симптом Ситковского— появление или усиление болей в правой подвздошной области при повороте больного на левый бок (острый аппендицит).
Симптом Скдярова– при легком сотрясении брюшной стенки можно услышать «шум плеска». Этот симптом указывает на наличие перерастянутой паретичной петли кишки, переполненной жидким и газообразным содержимым(острая кишечная непроходимость).
Симптом Спасокукотского-Вильмса– «шум падающей капли»(острая кишечная непроходимость).
Симптом Тевенара– резкая болезненность при надавливание на
два пальца ниже пупка, т.е. там, где проходит корень брыжейки(странгуляционная кишечная непроходимость – заворот тонкого кишечника).
Симптом Мондрра –цианоз кожи живота(острый панкреатит).
Симптом Цеге-Мантейфеля– малая вместимость дистального отдела кишечника(низкая кишечная непроходимость).
Симптом Шимана (Байера)– одностороннее вздутие живота, которое располагается в направлении от правого подреберья через пупок к левой подвздошной области – живот оказывается как бы перекошенным(при завороте сигмовидной кишки).
Симптом Шимана-Данса– отсутствие слепой кишки на обычном месте, вместо нее находят, пустую подвздошную ямку, а также мягко-эластическое продолговатое малоподвижное образование -инвагинит(илеоцекапьная форма инвагинации)
Симптом Шланге– видимая на глаз перистальтика, ее усиление после пальпации(при медленно развивающейся обтурационной непроходимости).
Симптом Щеткина-Блюмберга(симптом раздражения брюшины) -медленное нажатие рукой на брюшную стенку и быстрое ее отнятие(перитонит).
Особые виды ущемления грыж. Ретроградное ущемление (грыжа Майдля)
«обратное ущемление в виде буквы «V» или «W», характеризуется наличием в мешке двух или более петель кишечника, которые жизнеспособны, а некротизируются петля или петли, находящиеся в брюшной полости.
Пристеночное ущемление (грыжа Рихтера)_-ущемляется стенка кишки не на всю ширину просвета, а лишь частично, обычно на участке, противоположном брыжеечному краю кишки.
Date: 2015-07-01; view: 5814; Нарушение авторских прав
Источник
Болевой синдром
Локализация боли зависит от поражения поджелудочной железы:
- боль в левом подреберье слева от пупка возникает при поражении хвоста поджелудочной железы,
- боль в эпигастральной области, слева от срединной линии, – при поражении тела,
- боль справа от срединной линии в зоне Шоффара – при патологии головки поджелудочной железы.
При тотальном поражении органа боли носят разлитой характер, в виде «пояса» или «полупояса» в верхней части живота. Боли возникают или усиливаются через 40-60 мин после еды (особенно обильной, острой, жареной, жирной). Боль усиливается в положении лёжа на спине и ослабевает в положении сидя при небольшом наклоне вперёд. Она может иррадиировать в область сердца, в левую лопатку, левое плечо, имитируя стенокардию, а иногда и в левую подвздошную область.
Боли могут быть периодическими, длительностью от нескольких часов до нескольких дней, возникающими обычно после приема пищи, особенно острой и жирной, алкоголя, или постоянными, усиливающимися после еды. Постоянные, мучительные боли вынуждают применять сильные обезболивающие средства вплоть до наркотических, что весьма нежелательно, так как в дальнейшем это может привести к наркомании.
Иногда, при наличии других признаков панкреатита, боли могут полностью отсутствовать – так называемая безболевая форма.
Основными причинами боли при хроническом панкреатите бывают повышение давления в протоках поджелудочной железы вследствие нарушения оттока секрета, а также воспалительные и склеротические изменения в паренхиме железы и прилегающих тканях, приводящие к раздражению нервных окончаний.
Постоянные боли обусловлены остаточными явлениями воспаления в поджелудочной железе и развитием осложнений, таких как псевдокиста, стриктура или камень панкреатического протока, стенозирующий папиллит, или же соляритом, часто возникающим при этом заболевании.
В период обострения заболевания увеличенная поджелудочная железа может оказать давление на чревное сплетение, вызывая сильнейшие боли. В этом случае больные занимают характерную позу – сидят, наклонившись вперед. Нередко из-за сильных болей больные ограничивают себя в приеме пищи, что становится одной из причин похудания.
Следует отметить, что, кроме болей (которые могут наблюдаться и в раннем периоде болезни), все другие симптомы хронического панкреатита обычно проявляются на более поздних этапах заболевания.
Часто у больных хроническим панкреатитом отмечаются различные диспепсические явления: снижение или отсутствие аппетита, отрыжка воздухом, слюнотечение, тошнота, рвота, метеоризм, нарушение стула (преобладают поносы или чередование поносов и запоров). Рвота облегчения не приносит.
Многие больные предъявляют жалобы на общую слабость, быструю утомляемость, адинамию, нарушение сна.
Выраженные изменения в головке поджелудочной железы при панкреатите (отек или развитие фиброза) могут привести к сдавлению общего желчного протока и развитию механической желтухи.
Симптомы хронического панкреатита зависят также и от стадии заболевания: II и особенно III стадии протекают с нарушением экскреторной и инкреторной функции поджелудочной железы, более выраженными клиническими симптомами и более грубыми изменениями, выявляемыми лабораторными и инструментальными методами. У большинства больных отмечаются постоянные и приступообразные боли, становятся более выраженными диспепсические расстройства, нарушаются переваривание пищевых продуктов и кишечное всасывание, в том числе витаминов. В клинике превалируют поносы (так называемые панкреатогенные поносы) с большим содержанием жира (трудно смывается с унитаза). Преобладают больные с пониженной массой тела. В некоторых случаях при длительном течении панкреатита отмечается уменьшение интенсивности болей или их полное исчезновение.
Экзокринная недостаточность
Внешнесекреторная недостаточность поджелудочной железы характеризуется нарушением процессов кишечного пищеварения и всасывания, развитием избыточного бактериального роста в тонкой кишке. В результате у больных возникают поносы, стеаторея, метеоризм, потеря аппетита, похудание. Позднее возникают симптомы, характерные для гиповитаминоза.
Внешнесекреторную недостаточность поджелудочной железы усугубляют следующие причины:
- недостаточная активация ферментов вследствие дефицита энтерокиназы и жёлчи;
- нарушение смешивания ферментов с пищевым химусом, обусловленное моторными расстройствами двенадцатиперстной и тонкой кишки;
- разрушение и инактивация ферментов вследствие избыточного роста микрофлоры в верхних отделах кишечника;
- дефицит пищевого белка с развитием гипоальбуминемии и, как следствие, нарушение синтеза панкреатических ферментов.
Ранним признаком экзокринной недостаточности поджелудочной железы выступает стеаторея, которая возникает при снижении панкреатической секреции на 10% по сравнению с нормой. Лёгкая стеаторея, как правило, не сопровождается клиническими проявлениями. При выраженной стеаторее частота поносов варьирует от 3 до 6 раз в сутки, кал обильный, зловонный, кашицеобразный, с жирным блеском. Стеаторея уменьшается и даже может исчезнуть, если больной уменьшает приём жирной пищи или принимает панкреатические ферменты.
У значительной части больных наблюдают похудание вследствие внешнесекреторной недостаточности поджелудочной железы и нарушения процессов переваривания и всасывания в кишечнике, а также в связи с ограничением объёма пищи из-за болей. Похуданию обычно способствуют потеря аппетита, тщательное соблюдение больными строгой диеты, иногда голодание из-за боязни спровоцировать болевой приступ, а также ограничение приёма легкоусвояемых углеводов больными сахарным диабетом, осложняющим течение хронического панкреатита.
Дефицит жирорастворимых витаминов (A, D, Е и К) наблюдают редко и преимущественно у больных с тяжёлой и продолжительной стеатореей.
[11], [12], [13], [14], [15], [16], [17], [18], [19], [20], [21]
Эндокринная недостаточность
Примерно у 1/3 больных возникают расстройства углеводного обмена в виде гипогликемического синдрома, и только у половины из них наблюдают клинические признаки сахарного диабета. В основе развития этих нарушений лежит поражение клеток островкового аппарата, в результате чего возникает дефицит не только инсулина, но и глюкагона. Это объясняет особенности течения панкреатогенного сахарного диабета: склонность к гипогликемии, потребность в низких дозах инсулина, резкое развитие кетоацидоза, сосудистых и других осложнений.
[22], [23], [24], [25], [26], [27], [28], [29], [30], [31]
Источник
