Острый панкреатит симптомы видео

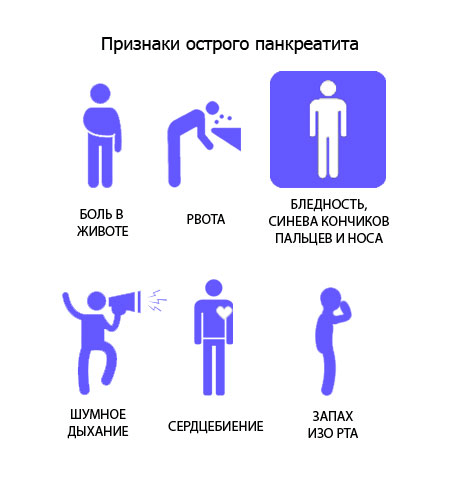
Острый панкреатит – основные симптомы:
- Головная боль
- Слабость
- Головокружение
- Повышенная температура
- Тошнота
- Учащенное сердцебиение
- Потеря аппетита
- Вздутие живота
- Озноб
- Быстрая утомляемость
- Боль в левом подреберье
- Учащенный пульс
- Жидкий стул
- Бледность кожи
- Ломота в теле
- Учащенное дыхание
- Дрожание конечностей
- Рвота без облегчения
- Холодная кожа
- Чувство распирания в животе
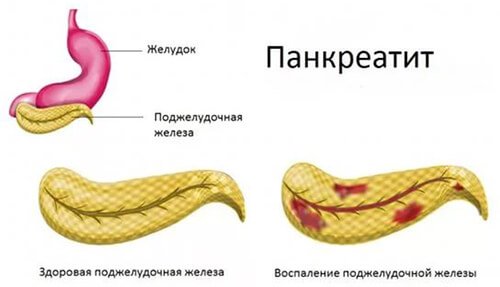
Что такое острый панкреатит
Острый панкреатит (син. воспаление поджелудочной железы) — воспалительный процесс в поджелудочной железе. Вызвать подобное расстройство может большое количество разнообразных причин, однако в основе лежит агрессивное влияние активных ферментов на орган, что приводит к возникновению специфических признаков, в том числе нестерпимой боли в области живота.
Главными предрасполагающими факторами, ведущими к возникновению заболевания, принято считать передозировку лекарственными препаратами, тяжелое отравление химическими веществами и травмирование передней стенки брюшной полости.
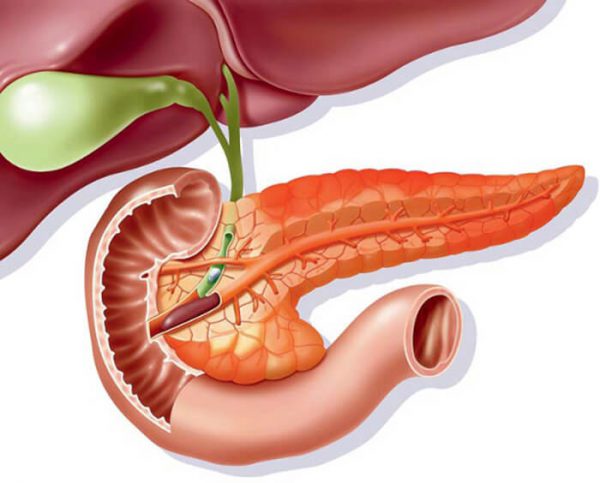
Симптомы острого панкреатита — возникновение нестерпимой боли в области левого или правого подреберья. Основное проявление дополняют отсутствие аппетита, тошнота и рвота, частый жидкий стул и признаки интоксикации организма.
Диагностика основана на проведении ряда лабораторных и инструментальных обследований. Очень важен тщательный физикальный осмотр.
В лечении острого панкреатита ограничиваются применением консервативных методов — соблюдением щадящего рациона и пероральным приемом лекарственных веществ. Вопрос о хирургическом вмешательстве решается в индивидуальном порядке.
Согласно общему классификатору заболеваний десятого пересмотра, на острый панкреатит отведен собственный шифр. Острый панкреатит имеет код по МКБ-10 — К85.
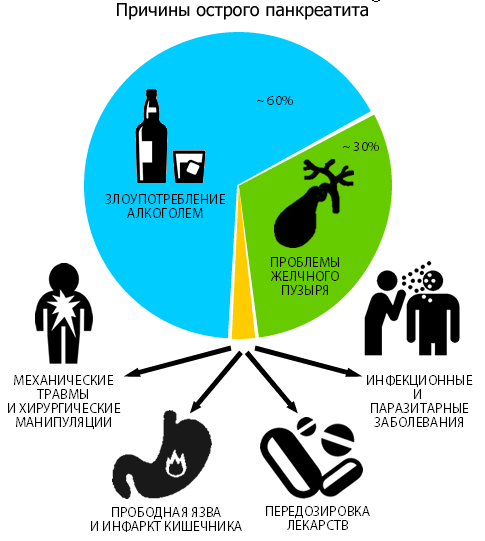
Причины острого панкреатита
Механизм развития или патогенез острого панкреатита подразумевает, что в норме поджелудочная железа образует неактивные ферменты, которые в дальнейшем мигрируют в кишечник, где активируются, что дает возможность желудку переваривать белки, жиры и углеводы. При развитии острого воспалительного процесса ферменты активируются раньше, т. е. в самой поджелудочной железе. Включается механизм переваривания собственной ткани с последующим увеличением размеров железы, формированием участков отечности и некроза.
В поджелудочной железе происходят такие изменения:
- усиление тонуса сфинктера;
- нарушение процесса оттока секрета;
- возрастание давления в мелких протоках;
- активация секреции поджелудочного сока и продуктов соляной кислоты;
- стимуляция продукции секретина;
- формирование и отложение конкрементов в железе;
- повышение активности паращитовидной железы.
Панкреатит развивается на фоне таких провокаторов:
- бесконтрольное применение медикаментов — антибиотики, сульфаниламиды, вещества тетрациклинового ряда и цитостатики, кортикостероиды и диуретики;
- тяжелое отравление организма красками, тяжелыми металлами, растворителями и иными токсическими веществами;
- протекание атеросклероза;
- развитие аневризмы аорты и тромбоза артерий;
- инфекционное или вирусное поражение тканей поджелудочной железы;
- неправильное введение эндоскопа в диагностических целях — происходит травмирование полости живота;
- патологии эндокринной системы, которые способствуют повышению концентрации кальция в крови и отложению его солей;
- желчнокаменная болезнь;
- нерациональное питание (длительное голодание с последующим потреблением большого количества жирной, копченой и острой пищи) — из-за влияния этого фактора не последнее место в терапии занимает диета при остром панкреатите;
- многолетнее распитие спиртных напитков и пристрастие к иным вредным привычкам;
- перенесенные ранее операции на поджелудочной;
- холецистит, гепатит и другие болезни гепатобилиарной системы;
- язвенная болезнь ДПК или желудка;
- гастриты любой этиологии;
- злокачественные или доброкачественные новообразования в ЖКТ;
- присутствие в истории болезни муковисцидоза или микоплазмоза;
- избыточная масса тела;
- тяжелая пищевая аллергия;
- паротит или ОРВИ;
- гемолитико-уремический синдром;
- гастродуоденит.
Провокаторами могут выступать врожденные аномалии развития поджелудочной железы и генетическая предрасположенность.
Основную группу риска составляют представители мужского пола и лица в возрастной категории от 30 до 50 лет.
Классификация
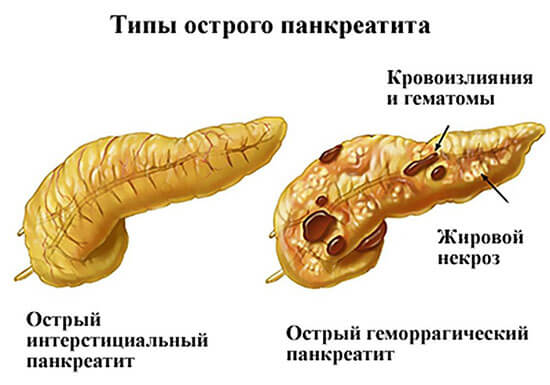
В зависимости от формы протекания болезни специалисты из области гастроэнтерологии выделяют:
- острый отечный панкреатит — наблюдаются отечность и уплотнение тканей больного органа;
- острый геморрагический панкреатит — отличается наличием кровоизлияний и увеличением объемов поджелудочной железы;
- острый серозный панкреатит — деструкция или некроз некоторых участков органа;
- острый гнойный панкреатит — наиболее тяжелый вариант протекания болезни, поскольку происходит формирование гнойных очагов, заполненных экссудатом, что приводит к расплавлению тканей, нередко развиваются осложнения острого панкреатита, приводящие к летальному исходу.
Панкреонекроз или деструктивный панкреатит бывает:
- мелкоочаговый — очаги некроза небольших размеров:
- крупноочаговый — области деструкции обладают большими объемами;
- субтотальный — большая часть поджелудочной железы погибла;
- тотальный — подразумевает разрушение всего органа.
Классификация острого панкреатита по степени тяжести протекания:
- легкий — поражение органа минимально, а при своевременно начатом лечении прогноз имеет благоприятный характер;
- тяжелый — неизбежно приводит к формированию сложных последствий и хронизации патологического процесса.
Острый панкреатит симптомы
Главное клиническое проявление панкреатита — болевой синдром с локализацией в области левого, реже правого подреберья. Не исключается иррадиация болевых ощущений в такие области:
- лопатки;
- ключица;
- задние отделы нижних ребер.
Примерно через 4 суток острые болевые ощущения идут на спад, однако болезненность тупого характера может сохраняться на протяжении 2 недель.
Дополнительные проявления:
- возрастание температурных показателей до 38 градусов и выше;
- вздутие верхней части передней стенки брюшной полости;
- чувство распирания кишечника;
- сильное похолодание кожных покровов;
- учащение сердечного ритма, пульса и дыхания;
- головные боли и головокружения;
- сильная слабость и быстрая утомляемость;
- ломота в теле;
- нарушение акта дефекации — жалобы на частый жидкий стул;
- бледность или, наоборот, потемнение кожи;
- тошнота с упорной рвотой, не приносящей облегчения — в рвотных массах могут присутствовать примеси желчи;
- снижение аппетита и чувство отвращения к пище;
- приступы тахикардии;
- сильнейший озноб;
- нарушение процесса отхождения газов;
- дрожь в конечностях;
- умеренно выраженная желтушность склер — крайне редко желтеет кожный покров.
Нередко отмечается присутствие специфических признаков. Это следующие симптомы острого панкреатита у взрослых или детей:
- ярко выраженная пульсация брюшной аорты;
- дыхательная недостаточность;
- нарушение функционирования печени, почек, легких и других жизненно важных внутренних органов;
- повышенная психическая возбудимость;
- эмоциональная нестабильность;
- спутанность сознания;
- кровоизлияния в области пупка;
- появление синюшных пятен на теле;
- напряжение брюшной стенки;
- функциональная кишечная непроходимость.
В случаях возникновения симптомов острого панкреатита необходима первая помощь:
- вызов бригады «Скорой помощи»;
- полный покой;
- положение сидя, нижние конечности должны быть прижаты к груди;
- строгий отказ от еды;
- прием внутрь четверти стакана жидкости примерно каждые 30 минут;
- приложить холод на проекцию поджелудочной железы со стороны спины.
Категорически запрещено давать любые лекарственные препараты, так как это вызовет трудности с установкой правильного диагноза.
Диагностика
Как осуществить грамотную диагностику, как лечить панкреатит и какие выписать препараты, знает врач-гастроэнтеролог. Основу диагностирования составляют инструментально-лабораторные исследования, которые обязательно должны дополняться манипуляциями, выполняемыми лично клиницистом.
Первый этап в установке окончательного диагноза:
- изучение истории болезни как пациента, так и его близких родственников — для поиска патологического предрасполагающего фактора или для подтверждения влияния отягощенной наследственности;
- сбор и анализ жизненного анамнеза;
- глубокая пальпация передней стенки брюшной полости — врач обращает внимание на реакцию пациента во время обследования левого или правого подреберья;
- оценка состояния кожи и склер;
- измерение температуры, пульса и сердечного ритма;
- детальный опрос — для установки первого времени возникновения и степени выраженности клинических признаков острого панкреатита у женщин и мужчин.

Лабораторные исследования:
- общеклинический анализ крови;
- биохимия крови и урины;
- оценка активности панкреатических ферментов;
- ионограмма.
Наиболее информативные инструментальные процедуры:
- ультрасонография поджелудочной;
- рентгенография живота и нижних отделов грудной клетки;
- диагностическая лапароскопия;
- КТ;
- МРТ;
- ЭРХПГ;
- ЭКГ и ЭхоКГ — для исключения патологий сердца.
Острый панкреатит у детей и взрослых необходимо дифференцировать от следующих заболеваний:
- острое протекание аппендицита или холецистита;
- прободение язвы желудка или 12-перстной кишки;
- острая кишечная непроходимость;
- внутреннее кровотечение в ЖКТ;
- острый ишемический абдоминальный синдром.
Может потребоваться консультация кардиолога, эндокринолога, хирурга и педиатра.
Острый панкреатит лечение
В случае подтверждения диагноза необходима госпитализация и обеспечение пациенту полного покоя. Главные цели консервативной терапии:
- купирование болевых ощущений;
- снижение нагрузки на больной орган;
- активация механизмов самовосстановления поджелудочной железы.
Пациентам назначают такие препараты:
- спазмолитики;
- ингибиторы протеолиза;
- дезинтоксикационные вещества;
- антибактериальные препараты;
- ферменты и антиоксиданты;
- витамины и минеральные комплексы.
Лечение острого панкреатита медикаментами включает:
- новокаиновые блокады;
- инфузии солевых и белковых растворов;
- антациды;
- ингибиторы протонного насоса.
Больным показаны холодные компрессы на область проекции поджелудочной железы.

Не последнее место в терапии занимает питание при остром панкреатите. Надо соблюдать такие правила:
- первые 3–5 суток с момента начала приступа необходимо лечебное голодание;
- со 2 дня разрешено потребление щелочных вод без газа в объемах до 2 литров в сутки;
- с 5 дня разрешены жидкие каши (за исключением пшеничной) на водной основе;
- на 6 сутки в рацион включают овощные первые блюда, обезжиренную кисломолочную продукцию, чай и диетические сорта рыбы;
- вся пища должна быть теплой и полужидкой консистенции.
Полный перечень того, что можно есть, примерное меню и рекомендации касательно приготовления блюд предоставляет только лечащий врач.
Если терапия медикаментами не дала результатов, обращаются к хирургическому вмешательству. Показания к операции:
- формирование конкрементов в желчных протоках;
- скопление большого количества жидкости в поджелудочной железе или в окружающих орган тканях;
- обнаружение во время диагностики участков некроза, кист и абсцессов.
Лечение острого панкреатита хирургическим путем возможно такими методами:
- эндоскопическое дренирование;
- марсупиализация кисты;
- цитостогастростомия;
- некрэктомия;
- резекция поджелудочной железы.
Послеоперационная терапия включает прием лекарственных препаратов и соблюдение правил, которые содержит диета при остром панкреатите.
Возможные осложнения
Особенность заболевания в том, что панкреатит имеет ранние и поздние последствия. Первая категория включает такие состояния:
- гиповолемический шок;
- плеврит;
- дыхательная недостаточность;
- ателектаз легкого;
- печеночная и почечная недостаточность;
- нарушение работы сердечно-сосудистой системы;
- внутренние кровоизлияния;
- перитонит;
- психозы;
- формирование тромбов.
Поздние осложнения острого панкреатита развиваются спустя примерно 7–14 суток с момента развития болезни:
- сепсис;
- абсцессы;
- парапанкреатит;
- некроз поджелудочной железы;
- образование свищей и псевдокист;
- злокачественные опухоли.
Профилактика и прогноз
Чтобы не возникли признаки острого панкреатита, людям необходимо лишь придерживаться нескольких несложных профилактических рекомендаций:
- здоровый образ жизни;
- правильное и сбалансированное питание — соблюдение диеты при остром панкреатите выступает основой профилактики заболевания;
- рациональное применение медикаментов — разрешено пить только те препараты, которые выпишет лечащий врач;
- контроль над массой тела;
- своевременное выявление и лечение любых патологий, которые могут привести к воспалительному поражению поджелудочной железы;
- регулярное обследование в медицинском учреждении.
Симптомы и лечение у взрослых или детей — основные факторы, диктующие прогноз заболевания. Легкая форма болезни часто заканчивается благоприятно, а при тяжелом течении высока вероятность формирования последствий, нередко приводящих к смертельному исходу.
После лечения острого панкреатита, проведенного не в полной мере, могут возникать частые рецидивы болезни или переход заболевания в хроническую форму.
Если Вы считаете, что у вас Острый панкреатит и характерные для этого заболевания симптомы, то вам могут помочь врачи: гастроэнтеролог, терапевт, педиатр.
Источник
Понравилась статья? Поделись с друзьями в соц.сетях:
Присоединяйтесь к нам ВКонтакте, будьте здоровы!
Источник
Но, прежде чем начать, ставим лайки и подписываемся на канал. Спасибо!
Панкреатит — это заболевание, которым чаще всего страдают взрослые. Существует перечень факторов, которые способны спровоцировать приступ панкреатита.
Лечение в домашних условиях бывает весьма затруднительно, однако, есть некоторые способы, облегчающие состояние больного.
Немаловажно знать симптоматику и причины, которые приводят к обострению панкреатита — это поможет определить, как снять приступ.
Протекание болезни
Прежде, чем приступать к лечению или избавлению от приступа панкреатита, важно понимать суть процесса, происходящего в организме в этот момент.
Болезнь является неинфекционной и характеризуется воспалением поджелудочной железы. Факторы, которые которые этому способствуют различны, но все они приводят к усилению выработки ферментов органом.
Из-за того, что ферментативный состав становится более концентрированным, пищеварительный сок начинает вырабатывается сильнее и в большем количестве, происходит переваривание собственных тканей организма.
Если длительное время не предпринимать меры по устранению болезни, то есть риск появление некроза, т.е. отмирание тканевых участков пищеварительной системы.
Если какой-либо орган подвергся некрозу, даже если токовое происходит лишь в небольшой части, то нормальное его функционирование прекращается.
Заболевание разделяют на две формы:
- острую;
- хроническую.
Если пациент страдает от хронического панкреатита, лечить или поддерживать организма в нормальном состоянии должен его лечащий врач. Если же пациента настиг приступ, то важно знать, что делать в такой ситуации.
Причины и факторы панкреатита
Появление воспалительного процесса поджелудочной железы в острой форме провоцируется рядом факторов:
- Алкоголь. Злоупотребление алкогольными напитками (в некоторых случаях даже небольшое количество спиртосодержащей продукции) способно вызвать сильную боль в пищеварительной системе, в том числе и повлиять на поджелудочную железу. Из-за воздействия алкоголя на организм и необходимости отфильтровать и переварить поступающие алкогольный напиток, процесс оттока панкреатического сока замедляется. Именно это приводит к обострению болезни;
- Несбалансированный рацион питания. Острые, жирные и жареные продукты всегда считались вредными для употребления в пищу. Острый панкреатит часто провоцируется именно после употребление именно такой продукции. В особенности вредна еда с высоким содержанием жиров (имеются ввиду транс-жиры), поскольку она тяжело переваривается;
- Повреждение поджелудочной железы. Любая травма области живота может стать причиной повреждения поджелудочной железы. В результате явление приводит к нарушению нормального функционирования органа;
- Медикаментозные препараты. Прием некоторых медикаментов имеет определённое негативное воздействие на состояние поджелудочной железы. Зачастую обострение панкреатита провоцируется антибиотическими препаратами, иммунодепрессантами, кортикостероидами;
- Недоедание. Это относится к недостаточному употреблению в пищу продуктов, содержащих животный белок. Если белка в организме не хватает, то это приводит к развитию не только острого панкреатита, но и в дальнейшем его хронической формы;
- Камни. Подобное образование, передвигаясь в желчных путях, приводит к их закупорке и, соответственно, нормальный отток сока происходить не может. Вследствие появляется отёк на ткани органа и обострение заболевания;
- Болезни желудочно-кишечного тракта. В некоторых случаях острый панкреатит проявляется как следствие других заболеваний, относящихся к патологиям желудочно-кишечного тракта.
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
Симптомы приступа панкреатита
Существует характерная симптоматика для острой формы болезни. Признаки приступа следующие:
- Ярко выраженный болевой синдром. Без данного проявления обострение панкреатита не происходит. Когда воспалилась поджелудочная, боль проявляться может самым различным образом. Проявляться болевой синдром может как постоянно, так и приступами. Пациент ощущает жгучую, ноющую, острую боль в области поджелудочной железы. Самое сильное проявление болевого синдрома наблюдается именно в указанной области, т.е. слева в верхней части живота. Наблюдать появление болевого синдрома зачастую приходится по прошествии получаса после приёма пищи или алкогольных напитков. В некоторых случаях появляется ирритация болевого синдрома в спину, левую ключицу, лопатку и руку. Если в таком состоянии пациент примет положении сидя, то это поможет успокоить поджелудочную железу болевой синдром должен ослабевать;
- Расстройство желудка. До 50% пациентов, страдающих острым панкреатитом, сталкиваются с данным симптомом. При этом стул характеризуется типичным резким, неприятным запахом и неоформленной консистенцией, кал содержит в себе непереваренные остатки жира;
- Тошнота, рвота. Особенностью такой симптоматики является то, что после приступа рвоты пациент не чувствует облегчение. В случае, если симптому сопутствует расстройство желудка, то это сулит обезвоживанием организма. Наблюдается снижение эластичности кожного покрова и его сухость. В случае, если пациента беспокоят частые приступы панкреатита, то это приводит к заострению черт лица;
- Закупорка протоков желчного пузыря. Обнаружить такое явление можно по красным небольшим пятнышкам в виде капелек на кожном покрове в районе живота и груди. Если слегка надавить на такое пятнышко, то оно не пропадает. Проявляется желтоватый оттенок на слизистых оболочках и кожном покрове из-за застоя желчи;
- Повышение температуры тела, появление озноба и одышки. Являются характерными признаками появления, если воспалился какой-либо орган. Симптом требует незамедлительного использования медикаментов, поскольку даже небольшая задержка с лечебными мероприятиями приводит к неприятным осложнениям.
Первая помощь при приступе панкреатита
Лучшим из вариантов избавить себя от боли при приступе и облегчить дискомфорт является обращение в службу скорой помощи.
Однако, панкреатит — заболевание, сопровождающееся очень сильным болевым синдромом, который терпеть достаточно сложно и сколько длиться подобный дискомфорт однозначно сказать невозможно.
Для избавления от сильной боли пользуются следующими рекомендациями:
- Исключить любые резкие движения, принять положение сидя и прижаться туловищем к коленям. Иными словами, сесть в позу эмбриона или принять аналогичное положение лежа;
- Первая помощь при панкреатите — приложить к области поджелудочной железы холод, лед или замороженный продукт. Это поможет снять воспаление;
- Если есть возможность, то ввести внутривенно Но-Шпу. Если пациент страдает от каких-либо сердечно-сосудистых заболеваний, делать это ни в коем случае нельзя;
- Не использовать препараты, в которых содержатся ферменты, например, не рекомендуется пользоваться Креоном или Панзинорм;
- Если больной чувствует, что наступает приступ рвоты или присутствует тошнота, как сопутствующий симптом, то нужно стимулировать искусственно такой приступ. Если не получается это сделать при помощи пальцев и надавливания на корень языка, то рекомендуется выпить несколько столовых ложек концентрированного раствора соли;
- Важно не забывать выпивать каждые 30 минут по 70-100 мл чистой воды.
Если пациенту сложно терпеть сильную боль, то разрешается использование для быстрого обезболивания:
- парацетамола;
- ибупрофена;
- метамизола;
- баралгина.
Лечение и диета
Адекватное лечение может назначить только лечащий врач, но оно всегда должно сопровождаться определенной диетой. После приступа используется диета номер 5. Следующие рекомендации помогут дома справиться с панкреатитом, но если ситуация тяжелая, то требуется медицинская профессиональная помощь:
после того, как больной столкнулся с обострением панкреатита, несколько дней не рекомендуется употреблять в пищу вообще. Это поможет облегчить состояние организма и прекратить выработку ферментов, провоцирующих спазмы и усугубляющих состояние пациента:
- Пить можно воду или чай;
- Из еды — небольшое количество сухарей;
- Необходимо использовать холодный компресс и прикладывать его на область поджелудочной железы, греть эту область ни в коем случае нельзя;
- Важно в первые дни соблюдать постельный режим и двигаться как можно меньше. Делать это необходимо до тех пор, пока не исчезнут полностью все симптоматические проявления болезни;
- По прошествии 5 дней после обострения заболевания разрешено включать постепенно в рацион продукты. Можно есть слизистые супы, каши, мясные блюда, приготовленные на пару;
- Пить рекомендуется кисель или кефир;
- Из гарниров рекомендуется употребление картофельного пюре или овощей;
- Приготовление пищи должно происходить исключительно при помощи тушения, отваривания или на пару.
Список препаратов, применяемых для избавления от проявлений болезни:
Препараты
Кетанов
Промедол
Фентанил
Новокаин
Панзинорм
Фестал
Мезим
Панкреатин
Видео – Хронический панкреатит
Профилактика панкреатита
Любой дискомфорт, появляющиеся в организме, причиняет существенные неудобства любому человеку.
Обострение панкреатита — явление не из приятных, а потому необходимо предпринять всевозможные меры для того чтобы не сталкиваться с ним повторно.
Первым делом следует определить фактор, спровоцировавший подобный дискомфорт. Сделать это необходимо максимально точно, поскольку в дальнейшем следует проконтролировать этот момент и не допускать воздействия негативного фактора на свое здоровье.
Если болезнь развивается в хронической форме и сопровождается нередкими приступами, то необходимо иметь всегда под рукой нужные медикаменты и соблюдать вышеуказанные рекомендации первой помощи.
Полное избавление от заболевания у взрослых возможно лишь после полной и тщательной корректировки образа жизни, а главное рациона питания. Если составить индивидуальный план питания (лучше это сделать при помощи специалистов, пройдя необходимое обследование), то есть вероятность того, что поджелудочная железа вернется в свое нормальное функционирование и приступы больше не будут беспокоить пациента.
Заключение
Несмотря на то, что панкреатит — это болезнь, которая требует постоянного и регулярного наблюдения за своим здоровьем, не стоит чувствовать себя при этом ущемленным. Диета, которая является основным моментом в избавлении от заболевания на самом деле лишь обычное правильное и рациональное питание, необходимое каждому человеку. Немного усилий для составления своего рациона и от болезни не останется и следа.
Источник
