Пальпаторные симптомы при панкреатите
Диагностика хронического панкреатита состоит из основных и дополнительных методов.
Как можно определить панкреатит? При осмотре на коже пациента с хроническим панкреатитом можно увидеть геморрагические высыпания в виде капелек багрового цвета размером до 1 — 4 мм. Это точечные ангиомы, возникающие при протеолизе — деструктивном действии на капилляры ферментов поджелудочной железы, выбросившихся в кровь при обострении процесса (симптом Тужилина).
После осмотра определяют объективные симптомы панкреатита:
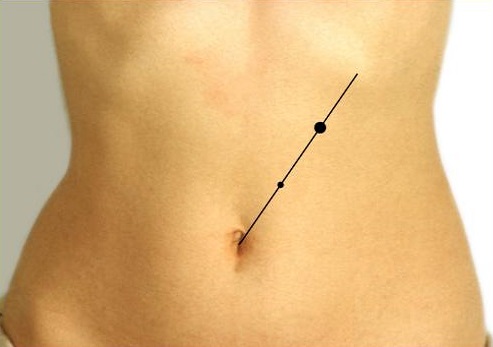
1. Симптом Дежардена – определяется болезненность при пальпации в панкретической точке Дежардена (проекция головки поджелудочной железы), располагающейся на 4-6 сантиметров от пупка по линии, соединяющей правую подмышечную впадину с пупком.
2. Симптом Шоффара – выявляют болезненность в зоне Шоффара (проекции головки поджелудочной железы), находящейся на 5-6 сантиметров выше пупка с правой стороны между биссектрисой пупочного угла и срединной линией тела.
3. Симптом Мейо-Робсона — болезненность определяется в точке Мейо-Робсона, проекции хвоста поджелудочной железы, на границе средней и наружной трети отрезка линии, проведенной через пупок, левую рёберную дугу и подмышечную область слева. При этом болезненность может определяться в зоне Мейо-Робсона, левом рёберно-позвоночном угле.
4. Симптом Губергрица-Скульского –пальпация болезненна по линии, соединяющей головку и хвост.
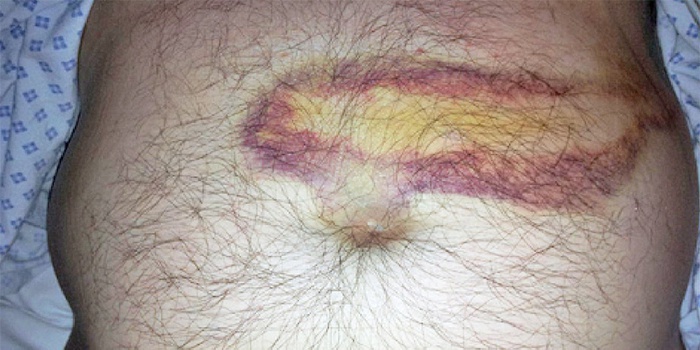
5. Симптом Гротта — слева от пупка в проекции поджелудочной железы определяются гипотрофические изменения подкожно-жировой клетчатки.
6. Симптом Мюсси — Георгиевского — положительный френикус — симптом слева.
7. Симптом Кача — симптом панкреатита, при котором пальпация болезненна в проекции поперечных отростков правых Т1Х-ТХ1 и левых TVIII-TIX грудных позвонков.
8. Симптом Воскресенского – в проекции поджелудочной железы не определяется пульсация брюшной аорты.
После проведения осмотра, необходимо назначение ряда обязательных методов исследования, а также сдача анализов при панкреатите. Лабораторно однократно исследуют:
1. Общий анализ крови может выявить воспалительные изменения (лейкоцитоз, сдвиг влево лейкоцитарной формулы, ускорение СОЭ)
2. Биохимический анализ крови (общий билирубин и его фракции, ACT, АЛТ, ЩФ, ГГТП, амилаза, липаза, глюкоза, кальций общий, протеинограмма):
- проведение амилазного теста при обострении хронического панкреатита выявляет повышение в крови уровня амилазы через 2 — 3 часа от начала рецидива и удерживается в течение 2 — 6 суток. Гиперамилаземия более 6 дней указывает на развитие осложнений (образование псевдокист поджелудочной железы);
- большей специфичностью обладает липазный тест. Уровень липазы в крови возрастает в 5 — 9 раз с 4-х суток от начала обострения и сохраняется до 10 дней.
3. Общий анализ мочи определяет воспалительные изменения.
4. Диастаза в моче повышается прямо пропорционально росту уровня амилазы крови. Уже в первые часы рецидива уровень ее может достигать 100-200 норм.
5. В копрограмме определяют стеаторею (наличие в кале более 5 грамм нейтрального жира при потреблении 100 грамм жира в суточном рационе), креаторею (определение в кале мышечных волокон с поперечной исчерченностью) и амилорею (появление в стуле крахмала).
К обязательным инструментальным методом исследования относят:
1. Обзорная рентгенография органов брюшной полости может выявить конкременты и обызвествление паренхимы поджелудочной железы.
2. УЗИ органов брюшной полости проводится однократно, прицельно УЗИ поджелудочной железы повторяют после стихания воспаления.
К основным, постоянно встречающимся эхографическим признакам хронического панкреатита относят:
- изменение размеров поджелудочной железы (увеличение в стадии обострения, нормализация размеров в стадии ремиссии, уменьшение ее размеров при длительном течении панкреатита с появлением фиброза);
- усиление эхоструктуры, которая бывает однородной (I тип), неоднородной (II тип) или гетерогенной (III тип). Часто в заключение функционалиста такие изменения эхоструктуры могут описаны, как «диффузные изменения поджелудочной железы»;
- контур поджелудочной железы становится зазубренным, неровным, но чётко ограничен.
Может встречаться ряд дополнительных эхографических признаков, указывающих на наличие хронического панкреатита: выявление кист поджелудочной железы, расширение протоковой системы и вирсунгова протока в частности, дуодено- и гастростаз, выпот в брюшную полость, наличие кальцификатов, признаки сдавления нижней полой вены.
3. Эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ), помогающую выявить косвенные признаки повреждения поджелудочной железы по изменению потоково-выводной системы железы.
После проведения полного обследования обязательно проведение консультации абдоминального хирурга и эндокринолога. По показаниям возможно назначение дополнительных методов исследования.
Из лабораторных методов исследования может понадобиться проведение:
1. Эластазного теста — иммуноферментным методом определяют повышение уровня эластазы-1в крови, которое сохраняется длительней, чем повышение липазы и амилазы.
2. Обнаружение маркера опухолевого роста (СА 19.9).
3. Выявление воспалительных цитокинов (интерлейкины 1, 8, фактора некроза опухолей)
4. Определение коагулограммы.
5. Теста толерантности к глюкозе.
Для выявления недостаточности экзокринной функции поджелудочной железы выполняют:
1. Определение эластазы- 1 в кале с помощью иммуноферментного анализа. Лёгкая и умеренная степень внешнесекреторной недостаточности поджелудочной железы определяется при содержании в 1 грамме кала от 100 до 200 мкг эластазы -1, тяжёлая степень — менее 100 мкг эластазы – 1 на 1 грамм кала.
2. Бентираминовый тест положительный при обострении хронического панкреатита, то есть за 6 часов после введения препарата выделилось с мочой менее 50% бентирамина.
3. Лунд – тест, секретин-панкреозиминовый и крахмальный тест, дающие положительные результаты при обострении панкреатита.
Для определения внутрисекреторной недостаточности поджелудочной железы проводят:
1. Определение уровня глюкозы крови (гипогликемия натощак наблюдается в начале заболевания), натощаковое и/или постпрандиальное (после приема пищи) повышение глюкозы в крови отмечается в дальнейшем постоянно или в периоды обострения панкраетита.
2. Также может потребоваться проведение теста толерантности к глюкозе, определение уровней С-пептида и глюкагона в крови.
Из дополнительных инструментальных методов исследований иногда назначают:
1. Спиральную компьютерную томографию, выявляющую ряд изменений при хроническом панкреатите: контуры поджелудочной железы определяются диффузно неровными, размеры органа увеличены или уменьшены в зависимости от формы заболевания.
2. Обзорная рентгенография органов грудной клетки может определить ограничение подвижности купола диафрагмы, высокое расположение левого купола диафрагмы, неровность и нечёткость контура диафрагмы, появление выпота в левой плевральной полости.
3. ФЭГДС с визуализацией большого дуоденального сосочка выявляет вероятные признаки воспалительного процесса в поджелудочной железе и, иногда, причины его развития. Выбухание задней стенки тела желудка может указывать на увеличении размеров поджелудочной железы. Появление язв слизистой желудка и ДПК, развитие рефлюкс-эзофагита часто сопровождает течение хронического панкреатита. При вторичном панкреатите можно выявить изменения со стороны биллиарного тракта такие, как гиперемия и отечность слизистой оболочки ДПК, дискинезия постбульбарного отдела тонкой кишки, болезненность при проведении дуоденоскопа в постбульбарную часть ДПК.
4. Также возможно проведение лапароскопии с прицельной биопсией поджелудочной железы, ангиографии чаще методом целиакографии, радионуклидной холецистографии или реже диагностической лапаротомии.
Источник
Симптом Воскресенского.
Воскресенского симптом – возможный признак острого панкреатита: исчезновение пульсации брюшной аорты в подчревной области.
Симптом Губергрица.
Губергрица точка.
Губергрица симптом – признак воспаления хвоста поджелудочной железы: болезненность, возникающая при надавливании в точке, лежащей на 6 см выше пупка, на линии, соединяющей его с левой подмышечной впадиной.
Симптом Дежардена.
Дежардена симптом – признак острого панкреатита: болезненные точки на 10 см выше пупка по ходу правой прямой мышцы живота.
Симптом Джанелидзе.
Джанелидзе симптом – уменьшение боли при углубленной пальпации надчревной области характерно для инфаркта миокарда, усиление боли – для острого панкреатита.
Зоны Захарьина – Геда.
Захарьина-Геда зона – характерны для панкреатита: зоны гиперестезии кожи на уровне VIII-IX грудных позвонков сзади.
Симптом Махова.
Махова симптом – определяют при остром панкреатите: зона гиперестезии над пупком.
Симптом Оныськива.
Оныськива симптом – наблюдают при остром панкреатитепри надавливании в области передне-внутренней поверхности нижней трети левой голени резко усиливается боль в надчревной области.
Симптом Пчелиной.
Пчелиной симптом – рентгенологический признак острого панкреатита: исчезает четкость рентгенологического контура левой поясничной мышцы вследствие распространения отека с поджелудочной железы на забрюшинную клетчатку.
Симптом Раздольского
Раздольского симптом – при остром панкреатите: боль при перкуссии над поджелудочной железой.
Симптом Тужилина.
Симптом “красных капелек”.
Тужилина симптом – возможный признак хронического панкреатита: ярко-красные пятнышки (аневризмы мелких сосудов) на коже живота, груди и спины.
Симптом Чухриенко.
Чухриенко симптом – признак острого панкреатита: боль, возникающая при толчкообразном надавливании на брюшную стенку, которое производят снизу вверх и спереди назад ладонью, расположенной поперек живота ниже и несколько слева от пупка.
Симптом Balser.
Синонимы: некроз Бальсера, жировой некроз поджелудочной железы.
Бальсера симптом – наблюдают при остром геморрагическом панкреатите или ранении железы: очаги некроза в жировой ткани поджелудочной железы, забрюшинной клетчатке, сальнике и подкожной основе являются следствием активации липазы и аутолиза жировой ткани. В очагах некроза находят жирные кислоты и соли кальция.
Симптом Cullen.
Куллена симптом – наблюдается у больного острым панкреатитом: желтовато цианотичная окраска в области пупка.
Симптом Davis.
Дейвиса симптом – возможный признак острого панкреатита: петехии на ягодицах.
Синдром Fitz.
Синоним: острый геморрагический панкреатит.
Фитца симптом – проявляется острой приступообразной болью в надчревной области, иррадиирующей в спину, вздутием верхней половины живота, тошнотой, рвотой, лихорадкой. Могут быть глюкозурия, гипогликемия, билирубинемия. Диагноз подтверждается повышенным содержанием амилазы сыворотки крови, увеличением уровня диастазы мочи.
Симптом Gobiet.
Гобье симптом – выявляемые рентгенологически у больных острым панкреатитом: рефлекторный парез и вздутие толстой кишки, особенно поперечной ободочной кишки. Чаши Клойбера отсутствуют.
Симптом Groth.
Грота симптом – признак хронического панкреатита: наличие “пояса” атрофии подкожного жирового слоя соответственно топографическому положению поджелудочной железы.
Симптом Grey – Turner.
Грея-Турнера симптом – наблюдается при остром панкреатите цианоз кожи живота.
Симптом Grunwald.
Грюнвальда симптом – возможный признак острого панкреатита: экхимозы или петехии вокруг пупка, в ягодичных областях вследствие поражения периферических сосудов.
Симптом Halsted.
Симптом Turner, симптом (Grey) Turner.
Холстеда симптом – признак острого панкреатита: слабосинюшный или мрамороподобный цвет кожи живота и периферических частей тела (токсическое поражение капилляров).
Симптом Herfort – Letosnik.
Херфорта-Летошника симптом – определяют при остром панкреатите: нейтрофильный лейкоцитоз в крови наряду с абсолютной лимфопенией.
Симптом Jonston.
Джонстона симптом – признак острого панкреатита: желтовато-синеватая окраска пупка.
Симптом Katsch.
Кача симптом – признак хронического панкреатита: кожная гиперестезия в зонах иннервации Th VII сегмента слева.
Симптом Korte.
Кёрте симптом – признак острого панкреатита: наличие болезненности и резистентности брюшной стенки в виде пояса, соответствующего топографическому положению поджелудочной железы на 6-7 см выше пупка.
Симптом Lagerlof.
Лагерлофа симптом – цианоз лица у больных острым панкреатитом.
Симптом Mayo – Robson.
Мейо-Робсона симптом – признак острого панкреатита: боль при пальпации в левом реберно-позвоночном углу.
Точка Мауо – Robson.
Мэйо-Робсона точка – определяют при панкреатите болезненность, определяемая в точке, расположенной на границе наружной и средней трети линии, соединяющей пупок со срединой левой реберной дуги.
Симптом Mondor.
Мондора симптом – признак острого панкреатита: наличие фиолетовых пятен на коже лица и туловища.
Симптом Niedner.
Ниднера симптом – признак острого панкреатита: при пальпации живота всей ладонью хорошо воспринимается пульсация аорты в левом подреберье.
Симптом Poppel.
Поппеля симптом – наблюдают при воспалении поджелудочной железы: выявляемый рентгенологически отек большого сосочка двенадцатиперстной кишки.
Симптом Preioni.
Преиони симптом – признак острого панкреатита: болезненные точки на два поперечных пальца выше пупка и на один палец влево от средней линии.
Симптом Tobia.
Тобиа симптом – косвенный рентгенологический признак острого панкреатита: вздутие поперечноободочной кишки, смазанность контура левой поясничной мышцы.
Источник
Панкреатит является одним из самых серьезнейших заболеваний паренхиматозной железы, обладающий специфическими симптомами, которые в медицинской среде называются как именные. Данной патологии может подвергнуться как взрослый человек, так и ребенок. Все авторские симптомы данной болезни являются настолько распространенными и уникализированными, благодаря чему их и назвали в честь фамилий своих первооткрывателей Кача, Гротта, Воскресенского, Мейо-Робсона, Керте, Грэй Тернера. В материалах представленной статьи разберем подробнее общие характерные признаки панкреатического заболевания, а также рассмотрим, что собой представляют именные синдромы данного недуга, и как проводится диагностика по данным симптомам.
Характерные признаки патологии
Панкреатическое поражение поджелудочной железы выражается в развитии воспалительного процесса в полости данного органа. Механизм образования данной патологии имеет несколько основных причин и может заключаться:
- в наследственной предрасположенности,
- в чрезмерном употреблении спиртосодержащих напитков,
- в развитии патологических нарушений в сфере других органов пищеварительного тракта и брюшной полости, в особенности при поражении желчного пузыря и желчевыводящих протоков, провоцирующего развитие холецистита либо жкб,
- а также панкреатит может возникнуть при прогрессировании перитонита.
Не стоит забывать и о негативном влиянии на состояние поджелудочной железы нарушения диеты, неправильного рациона питания и злоупотребления жирными блюдами.
Среди основных характерных симптоматических признаков панкреатического заболевания выделяются:
- желтизна кожных покровов и слизистой склер глаз,
- бледное лицо, которое с течением времени меняет свой оттенок на землистый цвет,
- впалость глаз,
- появление красных пятнышек в паховой зоне и в районе живота,
- образование налета на поверхности языка,
- появление постоянного чувства тошноты, а также неукротимой рвоты, которая не приносит никакого чувства облегченности после ее прекращения,
- появление запаха ацетона из ротовой полости,
- формирование одышки,
- увеличение скорости сердечных сокращений,
- появление болезненности в зоне эпигастрия, которая может отдавать в область поясницы, грудины в бок и в нижний отдел челюстного сустава, а при ходьбе и наклонах увеличивать свою интенсивность проявления,
- расстройство диспепсической системы органов.
Симптомы панкреатита исследованные авторами
В результате многолетнего наблюдения пациентов с различными формами панкреатического недуга, множеством врачей и профессоров были выявлены основные симптомы, названные фамилиями авторов их открывших.
Рассмотрим основные симптомы острого панкреатита по их авторам:
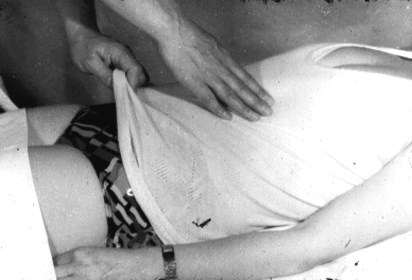
- Появление симптома Воскресенского при развитии панкреатита иначе именуется как ложная нечувствительность. Во время пальпации всей полости живота пациент не чувствует никакой пульсирующего эффекта от аорты брюшной полости в период ее пересечения с паренхиматозной железой. Лечащий врач встает с правой стороны от пациента, лежащего на кушетке и при помощи своей левой руки создает эффект натяжения футболки, при этом с помощью другой руки создает скользящее движение фалангами пальцев по направлению от области подложечной зоны к району подвздошной трубы. При проведении такой манипуляции у пациента возникает резкое ощущение боли.
- Проявление симптома Мейо-Робсона означает образование болезненных ощущений в левой области подреберья, поясничного отдела спины, а также живота, что и является одним из характерных специфических симптоматических признаков панкреатического заболевания паренхиматозной железы.
- Симптом Керте при панкреатите возникает в большинстве случаев, когда у пациента диагностируется острый тип панкреатического заболевания. При его образовании может наблюдаться появление болевого синдрома во время пальпаторной диагностики зоны живота, расположенной немного выше пупочной ямки на 5 см. А также при данном симптоме отмечается интенсивная сопротивляемость стенок живота.
- Симптом Гротта характеризуется наличием гипотрофических изменений подкожно-жирового слоя клетчатки в зоне локализации слева от пупочной зоны, где расположена сама поджелудочная железа.
- Симптом Кача характеризуется появлением болезненности у пациента при проведении пальпаторного обследования той зоны, где расположены поперечные отростки 8,9,10, и 11 позвонков, а также отмечается повышенный уровень чувствительности кожных покровов в этой зоне.
- Имя Грея Тернера также характеризуется появлением специфического симптома, заключающегося в образовании экхимоз на левой боковой поверхности живота.
Диагностирование заболевания по авторским методикам
Диагностирование панкреатического заболевания проводится по основным и дополнительным методам исследований.
Визуализировать наличие данного заболевания можно по состоянию кожных покровов, на которых не редко при хронической разновидности панкреатического поражения паренхиматозной железы появляются высыпания в форме небольших красных капелек, называемых ангиомами, так проявляется симптом известного автора Тужилина.
После проведения визуального осмотра, лечащий врач начинает определять объективную симптоматику поражения поджелудочной железы:
- Определяется наличие болезненности по Мейо-Робсону и Гротту в зоне проекции поджелудочной железы, (если поражена головка, то боль возникает в районе точки Дажердена, а также в зоне Шоффара, если поражена хвостовая зона железы, то боль локализуется в зоне и точке Мейо-Робсона, ну а если поражение пришлось на все тело железы, то болезненность определяется по ходу линии соединения головной и хвостовой части, а эта зона называется Губергрица-Скульского).
- Затем определяется наличие болезненности в области панкреатической точки Дежардена, находящейся в 5-6 см от пупочной ямки по линии, которая соединяет пупочную ямку с подмышечной зоной с правой стороны.
- Определение болевой чувствительности в зоне проекции головной части паренхиматозной железы (зона Шоффара).
- Наличие болей в зоне хвостовой части поджелудочной железы в точке Мейо-Робсона.
- Боли в левом реберно-позвоночном угле, или зоне Мейо-Робсона.
- Определение симптома Гротта, то есть наличия гипотрофии либо атрофии подкожно-жирового слоя клетчатки в левой части от пупочной зоны в зоне локализации паренхиматозной железы.
- Положительная реакция левостороннего френикуса, или определение симптома Мюсси-Георгиевского.
- Положительная реакция по Воскресенскому.
- Наличие болей в области Кача, а именно в зоне локализации поперечных отростков 9,10 и 11 позвонка с правой стороны и 8, 9 с левой стороны.
Также пациентам назначается сдача целого ряда лабораторных анализов:
- ОАК, позволяющий выявить наличие воспалительных процессов в организме, а также увеличение скорости СОЭ,
- кровь на биохимию,
- ОАМ,
- Копрологическое исследование кала, позволяющее определить наличие стеатореи, креатореи либо амилореи
Среди числа обязательных диагностических процедур с применением инструментального исследования назначаются:
- рентгенография,
- узи всех органов брюшной полости,
- эндоскопическая ретроградная холангиопанкреатография.
После того, как будет проведено полное обследование, может потребоваться консультация абдоминального хирурга в отделении хирургии, а также специалиста эндокринологического профиля.
Лечение данной патологии должно проводится на основании данных диагностических процедур, записанных в карту пациента.
Список литературы
- Боженков, Ю. Г. Практическая панкреатология. Руководство для врачей М. Мед. книга Н. Новгород Изд-во НГМА, 2003 г.
- Кучерявый Ю. А., Маев И. В. Болезни поджелудочной железы. В 2 томах (комплект из 2 книг) Медицина, Шико М. 2008 г.
- Внутренние болезни. Учебник для ВУЗов в 2 т. под ред. Н. А. Мухина, В. С. Моисеева, А. И. Мартынова. 2-е издание М. ГЭОТАР-Медиа, 2008 г. Т. 2
- Клиническая хирургия. Национальное руководство в 3-х т. под редакцией Савельева В.С., Кириенко А.И. М.. ГЭОТАР-Медиа, 2010 г.
- Гребенев А. Л. Пропедевтика внутренних болезней. 6-е изд. М., 2005 г.
- Мухин Н.А., Моисеев В.С. Пропедевтика внутренних болезней. издательский дом ГЕОТАР-МЕД. М., 2007 г.
- Пропедевтика внутренних болезней. Учебное пособие. Под ред. Шамова И. А., М., 2007 г.
- Пропедевтика внутренних болезней вопросы, ситуационные задачи, ответы. Учебное пособие. Ростов-на-Дону. «Феникс». 2007 г.
Источник
