Панкреатит и его осложнения хирургия

При несвоевременном обращении к врачу и неправильном лечении развиваются опасные осложнения острого панкреатита, многие из которых требуют экстренной помощи.

При несвоевременном обращении к врачу и неправильном лечении развиваются опасные осложнения острого панкреатита.
Классификация осложнений острого панкреатита
Существует несколько видов осложнений:
- ранние и поздние;
- инфекционные и неинфекционные;
- местные и системные.
Ранние последствия заболевания могут развиться с появлением первых симптомов воспаления. Поздние осложнения наблюдаются через 1-2 недели с момента появления жалоб.

Поздние осложнения наблюдаются через 1-2 недели с момента появления жалоб.
Гнойные
При проникновении в ткани поджелудочной железы кишечной инфекции возможны следующие последствия:
- Перитонит. Характеризуется поражением передней брюшной стенки.
- Образование в органе абсцессов. Это ограниченные полости, внутри которых находится гной.
- Панкреонекроз (деструктивные изменения в тканях железы).
- Абсцессы забрюшинного пространства (полости с гноем).
- Парапанкреатит (гнойное поражение тканей, окружающих поджелудочную железу).

Перитонит характеризуется поражением передней брюшной стенки.
Исходом всего этого может стать сепсис (системная реакция с поражением других органов в результате проникновения в кровоток токсинов и бактерий).
Ранние
К ранним осложнениям заболевания относятся:
- гиповолемический шок (уменьшение объема плазмы с падением давления);
- дыхательная недостаточность;
- нарушение оттока панкреатического сока;
- психические расстройства;
- острый токсический гепатит (поражение печени);
- шоковое легкое;
- ателектаз (снижение плотности легочной ткани);
- экссудативный плеврит (поражение оболочки, покрывающей легкие);
- печеночная недостаточность;
- желтуха;
- образование тромбов;
- внутренние кровотечения.

К ранним осложнениям заболевания относится острый токсический гепатит (поражение печени).
Ранние осложнения панкреатита являются показанием к срочной госпитализации больного в стационар.
Поздние
Поздними осложнениями заболевания являются:
- панкреонекроз;
- образование гнойников;
- сепсис;
- формирование псевдокист (полостей с капсулой из соединительной ткани);
- злокачественное перерождение клеток;
- изменений в протоковой системе;
- свищи;
- развитие хронического панкреатита.

Поздними осложнениями заболевания являются формирование псевдокист (полостей с капсулой из соединительной ткани).
Исходом простого катарального поражения железы может стать гнойный панкреатит.
Постнекротические
При деструкции тканей в кровоток устремляются токсичные вещества. Они разносятся по организму, вызывая дисфункцию других органов (сердца, почек, легких, кишечника, желчного пузыря).
Причины осложнений острого панкреатита
Развитию деструктивного воспаления и вытекающих из этого последствий способствуют:
- позднее обращение к гастроэнтерологу;
- самолечение;
- игнорирование симптомов;
- асоциальный образ жизни (наркомания, алкоголизм);
- несоблюдение диеты во время лечения;
- использование лекарств в неправильной дозировке;
- несоблюдение кратности приема медикаментов;
- ошибочное использование ферментов в острую стадию заболевания.
Каждое осложнение имеет свой механизм развития. Гиповолемический шок возникает вследствие потери жидкости при многократной рвоте и диарее. Плазма в данном случае накапливается в просвете кишечника или в брюшной полости, тогда как ее объем в сосудах уменьшается. Реже причиной шока является кровотечение.
Причиной перехода заболевания в хроническую форму является массивная гибель железистых клеток. Это приводит к секреторной недостаточности органа.
Такое осложнение, как желтуха, встречается у людей при сочетании панкреатита с холециститом.
Желчные кислоты накапливаются в крови и попадают под кожу и видимые слизистые оболочки (склеры), тогда как должны поступать в просвет 12-перстной кишки.
Симптомы
Признаками образования абсцесса поджелудочной железы являются:
- наличие уплотнения при пальпации живота;
- лихорадка;
- частое сердцебиение;
- озноб;
- потливость;
- слабость;
- недомогание;
- привкус горечи во рту;
- рвота;
- тошнота.
Симптомы этого осложнения появляются в течение 1-2 недель с момента возникновения панкреатита. В случае развития сепсиса на фоне панкреатита наблюдаются:
- волнообразная или постоянная лихорадка;
- озноб;
- заострение черт лица;
- серый оттенок кожи;
- спутанность сознания;
- головная боль;
- падение давления;
- приглушенность сердечных тонов;
- ослабление пульса;
- частое дыхание;
- уменьшение диуреза;
- нарушение стула.
Данное осложнение может стать причиной комы. При развитии на фоне панкреатита токсического гепатита возможны:
- боль в области правого подреберья;
- боль в суставах;
- высокая температура;
- кровотечения и подкожные кровоизлияния;
- психические расстройства;
- гепатомегалия (увеличение печени);
- желтушность кожи;
- кожный зуд;
- потемнение мочи.
Проявлениями перитонита на фоне воспаления поджелудочной железы являются:
- рвота желудочным содержимым, а затем каловыми массами и желчью;
- вздутие живота;
- разлитая боль в животе, которая усиливается при кашле, чихании и движениях;
- отсутствие перистальтики кишечника;
- вынужденная поза на боку с прижатыми ногами;
- бледность кожи;
- сухость губ и слизистых оболочек;
- лихорадка;
- частый пульс;
- чувство страха;
- падение артериального давления.
В случае развития у человека такого осложнения, как панкреонекроз, наблюдаются:
- опоясывающая, интенсивная боль;
- рвота желчью и кровью, не облегчающая состояние человека;
- синюшные пятна на животе;
- нарушение ориентации в пространстве;
- спутанность сознания (сопор, ступор, кома);
- задержка газов и стула;
- лихорадка.

В случае развития у человека такого осложнения, как панкреонекроз, наблюдается кома.
Диагностика
Для оценки состояния поджелудочной железы и выявления осложнений со стороны других органов понадобятся:
- УЗИ органов брюшной полости. Безопасный и наиболее простой метод диагностики. Позволяет оценить состояние желчного пузыря, печени, селезенки, почек и поджелудочного органа.
- Магнитно-резонансная или компьютерная томография. Наиболее достоверный метод исследования.
- Физикальный осмотр. Включает в себя осмотр кожи и слизистых пациента, пальпацию живота, простукивание и выслушивание сердечных и легочных тонов.
- Измерение артериального давления.
- Подсчет частоты дыхания и сердцебиения.
- Измерение температуры тела.
- Общий и биохимический анализы крови. Часто выявляют ускорение СОЭ, высокий уровень лейкоцитов, повышение амилазы, липазы, сахара и печеночных ферментов.
- Анализ мочи.
- Посев на стерильность. Необходим при подозрении на сепсис.
- Электрокардиография.
- Рентгенография легких.
- Осмотр брюшной полости с помощью лапароскопа посредством прокола.
- Допплерометрия (ультразвуковое исследование сосудов).
- Эластография (измерение плотности и эластичности тканей).
При подозрении на дыхательную недостаточность на фоне панкреатита могут проводиться: спирометрия (измерение показателей внешнего дыхания с помощью спирометра), пикфлоуметрия (измерение скорости выдоха), измерение ЖЁЛ (жизненной емкости легких), исследование газового состава крови и кислотно-щелочного состояния.
Лечение осложнений
Схема лечения определяется врачом. При необходимости требуется консультация других специалистов (кардиолога, хирурга, пульмонолога, гепатолога). Лечение бывает консервативным и хирургическим. Его главными задачами являются:
- снижение ферментативной активности поджелудочной железы;
- устранение симптомов;
- восстановление нарушенных функций других органов;
- ликвидация инфекции;
- нормализация дыхания, состояния крови, сердцебиения и пищеварения;
- дезинтоксикация.

Задачей лечения является ликвидация инфекции.
Лечение может включать в себя инфузионную терапию, применение медикаментов, оксигенотерапию и очищение организма методом гемодиализа или плазмафереза.
Хирургическое
Показаниями к операции являются следующие осложнения панкреатита:
- абсцессы;
- кисты;
- панкреонекроз;
- камни желчных протоков;
- скопление жидкости вокруг железы;
- перитонит.

Показаниями к операции являются камни желчных протоков.
Наиболее часто проводятся следующие вмешательства:
- удаление некротических тканей;
- остановка внутрибрюшного кровотечения;
- наружное дренирование;
- резекция (частичное удаление) поджелудочной железы;
- иссечение стенок кисты;
- удаление камней.
При осложнениях панкреатита могут выполняться открытые и эндоскопические операции. Последние отличаются меньшей травматизацией тканей и лучшим косметическим дефектом.
Диета и лечебное питание
В первые 1-2 дня развития острого панкреатита и ранних осложнений требуется временное голодание.
Рекомендуется пить минеральную воду без газов. Вскоре больным назначается диета №5. Она незаменима при развитии осложнений со стороны желчного пузыря и печени. Из меню исключаются жирные и жареные блюда, газированные напитки, сдобные и кондитерские изделия, маринады, копчености, соления и спиртное. Питание должно быть дробным, 4-6 раз в день. Рекомендуется употреблять продукты отварными, тушеными, полужидкими или запеченными.
В тяжелых случаях требуется парентеральное питание. При развитии осложнений для ускорения выздоровления полезны фрукты, овощи, ягоды и зелень. Они богаты витаминами и минералами. При появлении гиповолемического шока и сепсиса нужно пить больше чистой воды. Это способствует выведению микробов и их токсинов из крови.

При появлении гиповолемического шока и сепсиса нужно пить больше чистой воды.
Народные средства
Народные средства при развитии осложненного панкреатита малоэффективны. Они используются с разрешения врача и как дополнение к медикаментозной или радикальной терапии. Возможно употребление отваров и настоев на основе календулы, хвоща, ромашки, зверобоя и других трав.
Медикаментозное
При развитии осложнений на фоне панкреатита могут применяться:
- Антибиотики широкого спектра. Позволяют устранить воспаление железы. Эффективны при гнойных осложнениях и сепсисе. Антибиотики могут вводиться инъекционным способом и местно. После установления возбудителя проводится корректировка лечения. Наиболее часто назначаются карбапенемы, фторхинолоны и цефалоспорины.
- Солевые и полиионные растворы.
- Диуретики (Лазикс).
- Наркотические и ненаркотические анальгетики.
- НПВС.
- Спазмолитики (Но-шпа, Дротаверин);
- Ингибиторы протеиназ плазмы (Апротекс). Позволяют снизить выработку ферментов поджелудочной железой.
- Кардиотонические и гипертензивные препараты (Дофамин-Дарница и Допамин Солвей). Назначаются при шоке, сопровождающемся падением давления.
- Тромболитики. Показаны при свежих тромбах.
- Адреномиметики (Адреналина гидрохлорид-Виал, Эпиджект). Показаны при гипотензии на фоне бактериемии и сепсиса.
- Гепатопротекторы (Эссенциале Форте Н, Гептрал). Применяются при токсическом гепатите.
- Желчегонные (Урсосан).
- Седативные. Используются при возбуждении.
- Анестетики (Новокаин). Применяются в качестве обезболивающего средства во время проведения блокад.
- Производные витамина K (Викасол). Показаны при кровотечениях.

При развитии осложнений на фоне панкреатита можно принимать Но-шпа.
Если осложнения сопровождаются лихорадкой, то назначаются жаропонижающие (Панадол).
Особенности осложнений острого панкреатита у детей
Осложнения у детей развиваются реже. В случае панкреонекроза возможны: синдром диссеминированного внутрисосудистого свертывания, вторичный сахарный диабет и шок. Нередко развиваются гнойные осложнения. В тяжелых случаях возможен летальный исход.
Специфика у женщин
У женщин панкреатит часто осложнен желчнокаменной болезнью. При гнойных осложнениях высока вероятность воспаления половых органов (матки, придатков, влагалища) с развитием эндометрита, кольпита и сальпингоофорита.
Профилактика
С целью профилактики осложнений нужно своевременно обращаться к гастроэнтерологу, не заниматься самолечением и выполнять все рекомендации врача.
Прогноз жизни
Прогноз при осложненном панкреатите относительно неблагоприятный. Он определяется правильностью и своевременностью лечения, возрастом пациента и сопутствующей патологией. При абсцессах выживаемость после операции составляет около 50%. При сепсисе риск летального исхода равен 15-50%.
Источник

Острый панкреатит и его осложнения Кафедра госпитальной хирургии

Анатомия поджелудочной железы
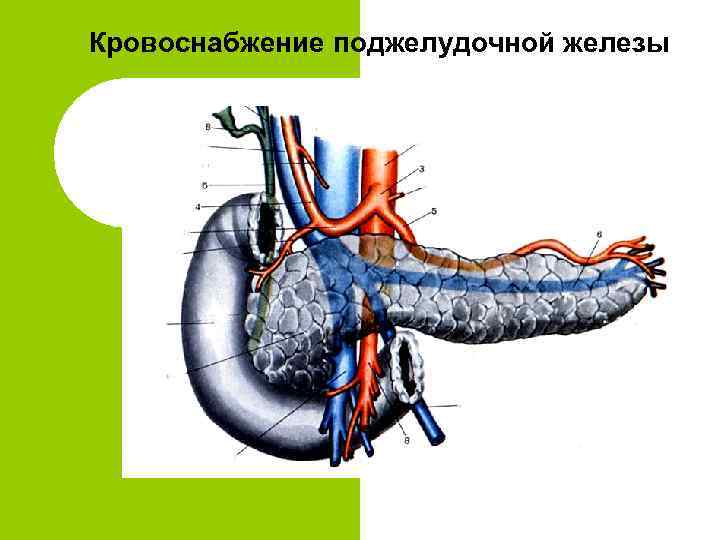
Кровоснабжение поджелудочной железы

Острый панкреатит – острое асептическое воспаление поджелудочной железы, в основе которого лежит аутолиз ткани под воздействием ферментов с вовлечением в процесс окружающих ее тканей забрюшинного пространства и брюшной полости, а также комплекса органных систем внебрюшинной локализации.

l Протеолитические – Эндопептидазы Ферменты поджелудочной железы l l Липолитические – – – l Липаза Фосфолипаза А и В Холестеролэстераза Липопротеинлипаза Эстеразы l – l Гликолитические – α-амилаза – Трипсин Химотрипсин Эластаза Коллагеназа Промежуточная эндопептидаза Экзопепетидазы l Карбоксипептидазы А и В l Амилопептидазы Нуклеазы l Рибонуклеаза l Дезоксирибонуклеаза
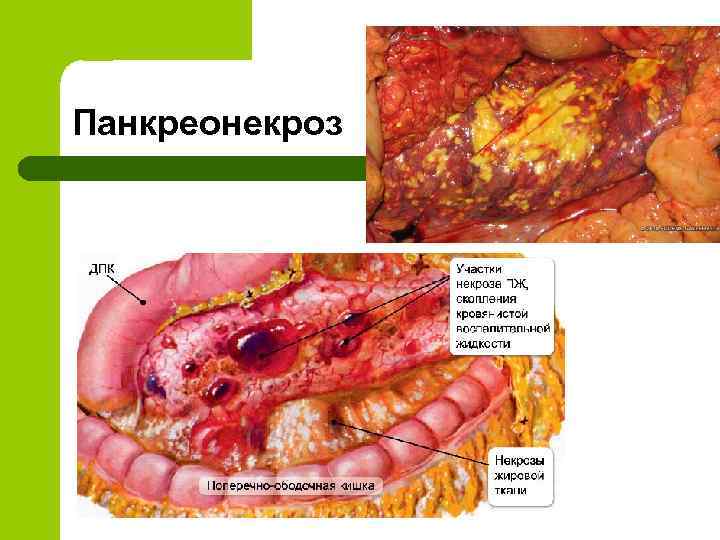
Панкреонекроз

Фазы острого панкреатита 1. Ферментативная (5 суток) 2. Реактивная (2 -я неделя заболевания) 3. Фаза расплавления и секвестрации (с 3 -й недели заболевания) 3. 1 Асептическое расплавление 3. 2 Септическое расплавление

Парапанкреатит – патологический процесс в забрюшинной (прежде всего, парапанкреатической) клетчатке, развивающийся у пациентов с деструктивным, панкреатитом.

Клинические проявления острого панкреатита 1. Боль (100%) ведущий симптом, локализуется в верхних отделах живота, опоясывающего характера. 2. Рвота – бывает мучительной, упорной, иногда неукротимой. 3. Иктеричность склер, слизистых, реже кожи, связанная со сдавлением дистального отдела холедоха, увеличенной, отечной головкой поджелудочной железы. 4. Нарушение микроциркуляции, гемодинамики, вплоть до шока. а) цианоз передней брюшной стенки – симптом Холстеда; б) цианоз вокруг пупка – симптом Коллена; в) цианоз боковых отделов живота – симптом Грея Тернера; г) фиолетовые пятна на лице и туловище – симптом Мондора. 5. Нарушения дыхания (одышка, плеврит, ателектазы, ослабление дыхания при аускультации). 6. Язык сухой и обложен.

Клинические проявления острого панкреатита 7. Признаки паралитического илеуса, связанные с отеком корня брыжейки и инфильтрацией забрюшинной клетчатки. 8. Симптомы панкреатогенного перитонита (симптомы раздражения брюшины на фоне ослабленной перистальтики, наличие свободной жидкости в брюшной полости). 9. Отсутствие пульсации брюшной аорты в эпигастрии – симптом Воскресенского, связанный с отеком забрюшинного пространства. 10. Болезненность в левом реберно-позвоночном углу – симптом Мейо-Робсона. 11. Кровоизлияния при нарушении проницаемости сосудистой стенки (экхимозы): а) вокруг пупка – симптом Грюнвальда; б) петехии на ягодицах – симптом Дэвиса; в) мелена. 12. Повышение температуры до субфебрильной, реже в пределах 38 °С. 13. Снижение диуреза.

Клиническая классификация острого панкреатита и его осложнений (ATLANTA 1992) 1. 2. 3. Отечный (интерстициальный) панкреатит Стерильный панкреонекроз: • по характеру поражения: жировой, геморрагический, смешанный; • по масштабу поражения: мелкоочаговый, крупноочаговый, субтотальный, тотальный Инфицированный панкреонекроз Осложнения острого панкреатита 1. 2. 3. 4. 5. Перипанкреатический инфильтрат Инфицированный панкреонекроз Панкреатогенный абсцесс Псевдокиста Панкреатогенный ферментативный (абактериальный) асцит-перитонит 6. Инфицированный (гнойный) перитонит 7. Септическая флегмона забрюшинной клетчатки 8. Механическая желтуха 9. Аррозивное кровотечение 10. Внутренние и наружные дигестивные свищи

Оценка степени тяжести острого панкреатита Первый этап дифференцировка на легкую (отечную) и тяжелую (панкреонекроз) степени Второй этап применение специальных клиниколабораторных шкал (RANSON, GLASGOW, SAPS II, APACHE II) Третий этап инструментальная оценка, позволяющая определить степень повреждения поджелудочной железы (УЗИ, КТ, лапароскопия и др. )

Инструментальные методы диагностики панкреонекроза l l l l УЗИ (позволяет поставить правильный диагноз в 40 -86% случаев) КТ (в 86%-100%) Лапароскопия Панкреатоангиосканирование МРТ Ангиография поджелудочной железы ЭРХПГ Рентгенограмма брюшной полости
Рентгенограмма брюшной полости
ЭНДОКОПИЧЕСКАЯ РЕТРОГРАДНАЯ ХОЛАНГИОПАНКРЕАТОГРАФИЯ
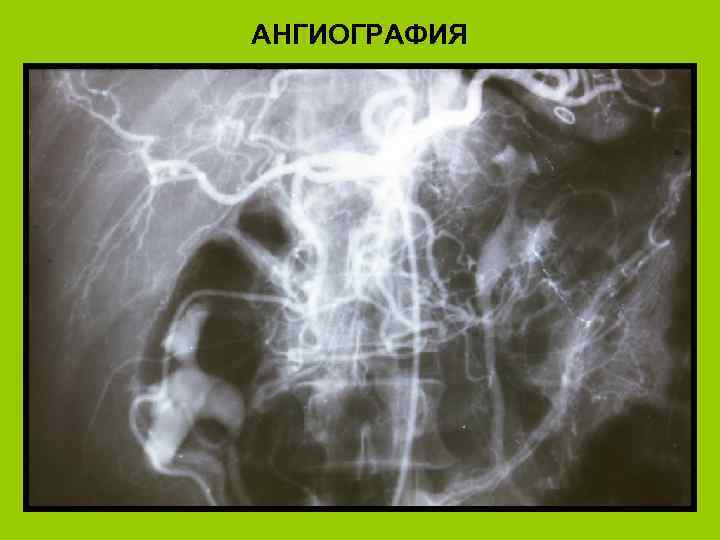
АНГИОГРАФИЯ
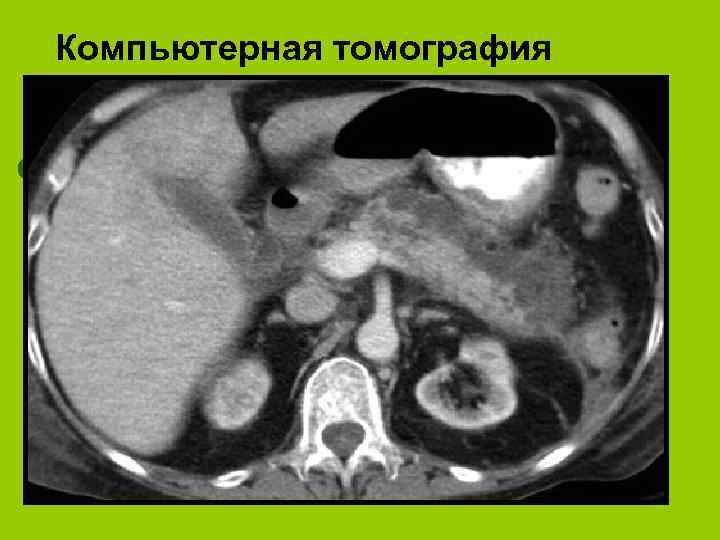
Компьютерная томография
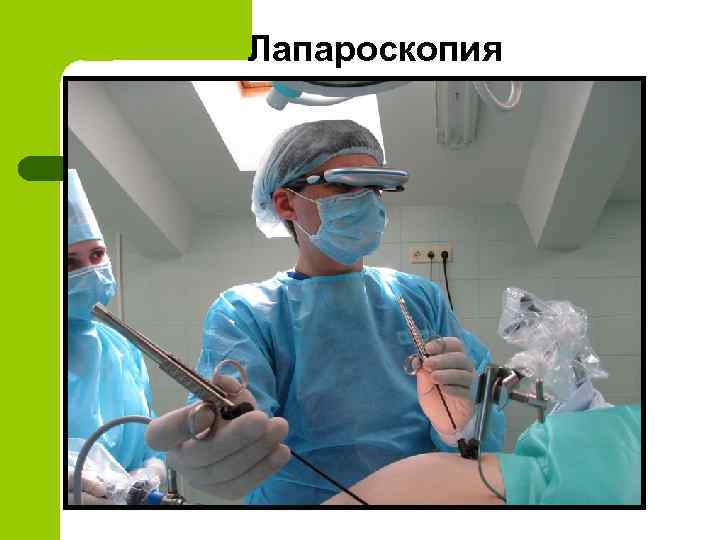
Лапароскопия

Осложнения острого панкреатита Токсемические (ранние) Постнекротические (поздние) -дегенеративные -гнойные -висцеральные

Токсемические (ранние) Шок Плеврит Пневмонит «Панкреатическое» легкое Ферментативный асцит –перитонит Острые желудочно-кишечные кровотечения Механическая желтуха Дистрофия печени Дистрофия почек Эрозивно-геморрагический гастроэнтерит Делирий Костно-суставная деструкция Кома
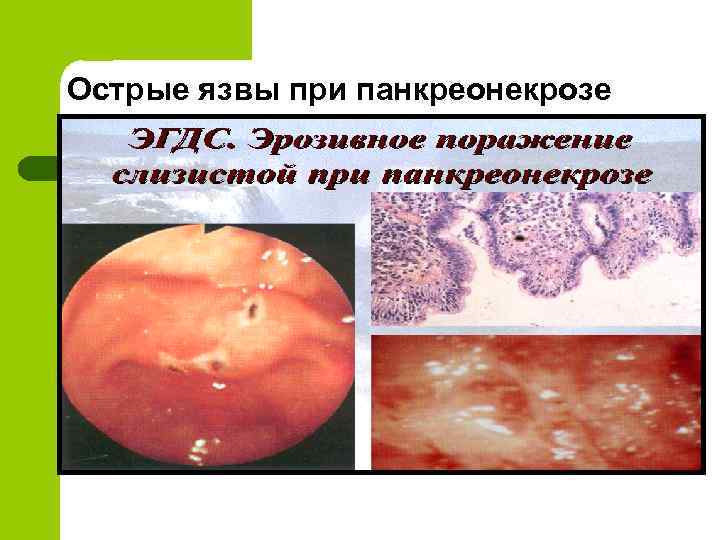
Острые язвы при панкреонекрозе
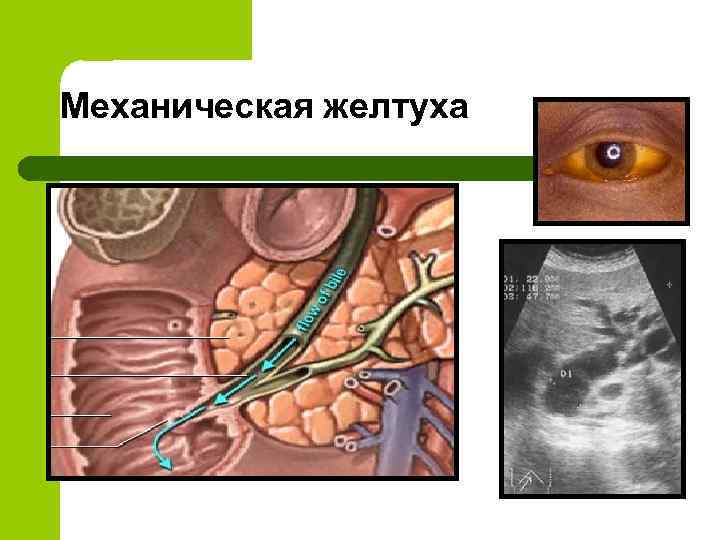
Механическая желтуха
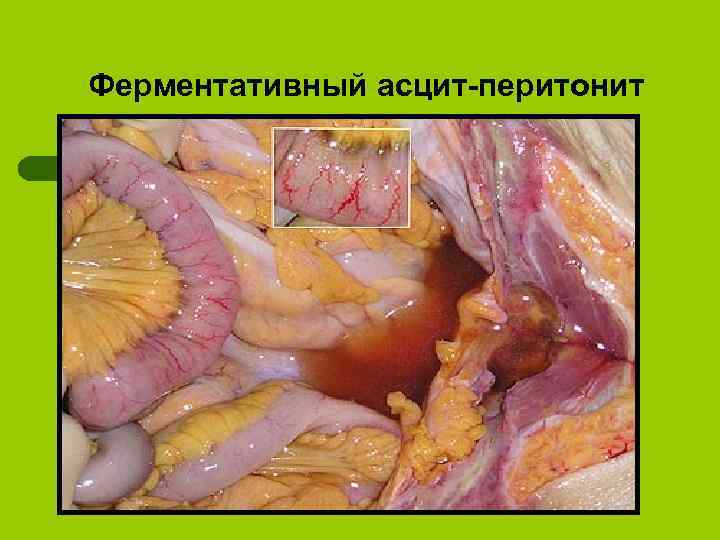
Ферментативный асцит-перитонит
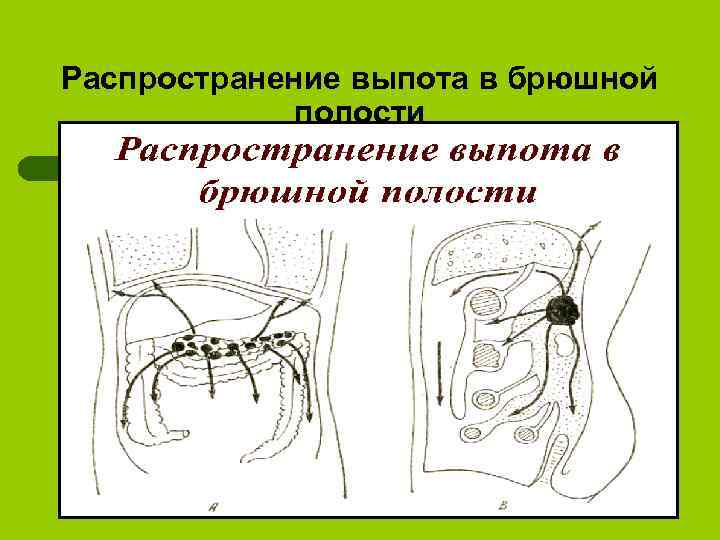
Распространение выпота в брюшной полости

Постнекротические (поздние) l -дегенеративные l -гнойные l -висцеральные

дегенеративные l l Парапанкреатический инфильтрат ( с пилородуоденальный стенозом и без него) Истинные и ложные кисты
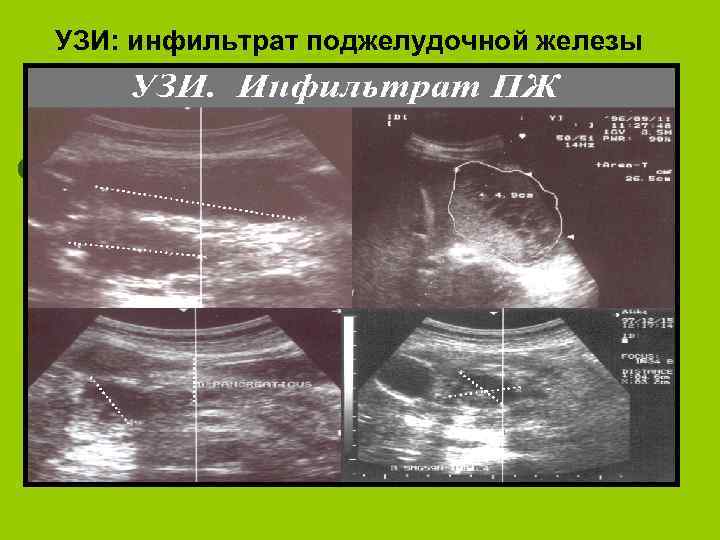
УЗИ: инфильтрат поджелудочной железы
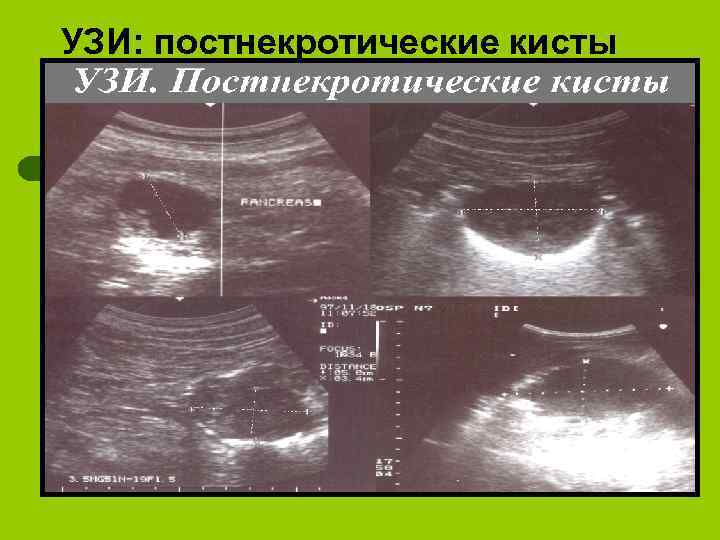
УЗИ: постнекротические кисты

гнойные l l l Абсцессы железы или сальниковой сумки Флегмонозный или апостематозный панкреатит Забрюшинные абсцессы и флегмоны Флегмона и абсцесс большого сальника Абсцессы брюшной полости Перитонит
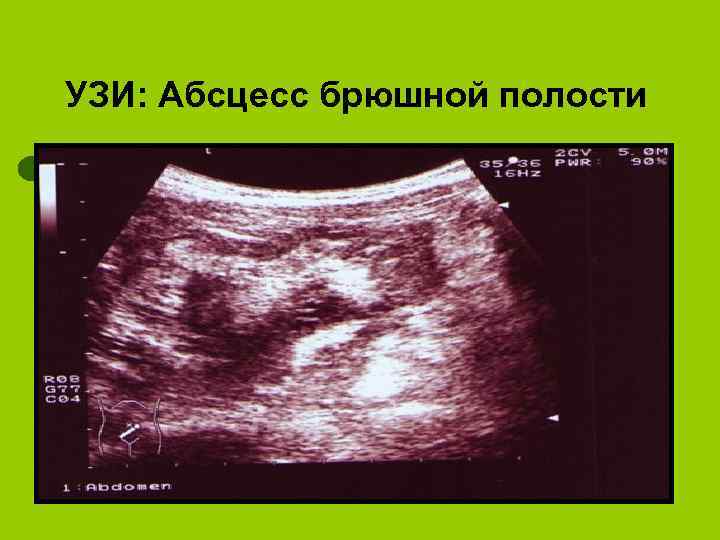
УЗИ: Абсцесс брюшной полости

Секвестр поджелудочной железы
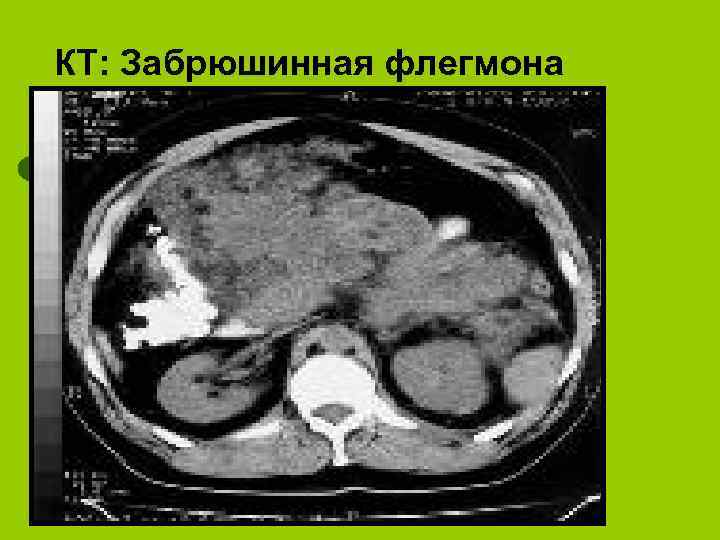
КТ: Забрюшинная флегмона
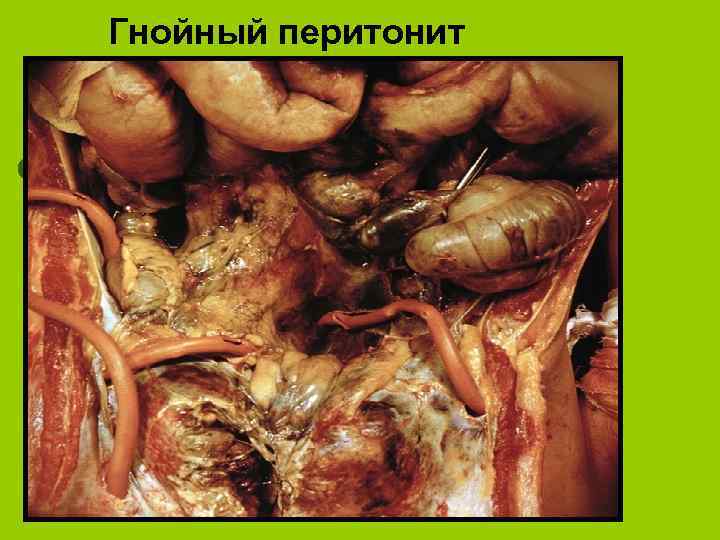
Гнойный перитонит

висцеральные l Наружные и внутренние свищи (панкреатические, желчные, желудочные, кишечные, панкреатожелудочные, дуоденальные, панкреатобронхиальные и плевральные l Оклюзионные тромбозы и сдавления ветвей брюшной аорты воротной вены и ее притоков l Синдром портальной гипертензии: эзофаго-желудочные кровотечения из варикозно-расширенных вен. l Аррозивные кровотечения l Паренхиматозная желтуха. l Инсулинзависимый сахарный диабет
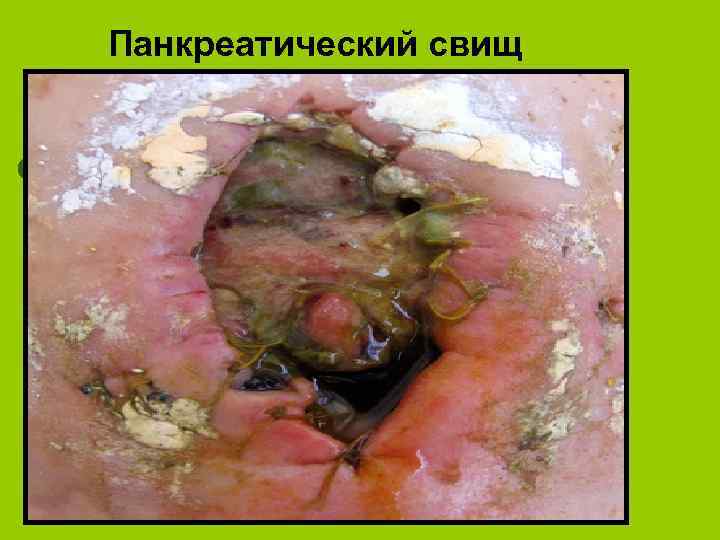
Панкреатический свищ
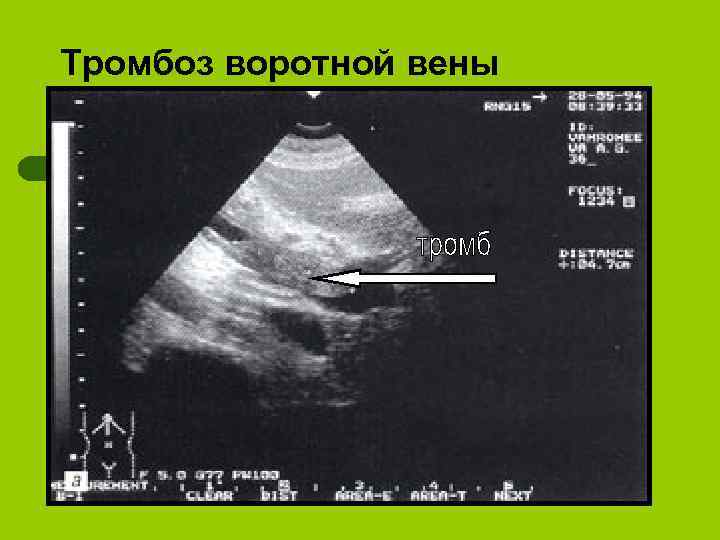
Тромбоз воротной вены
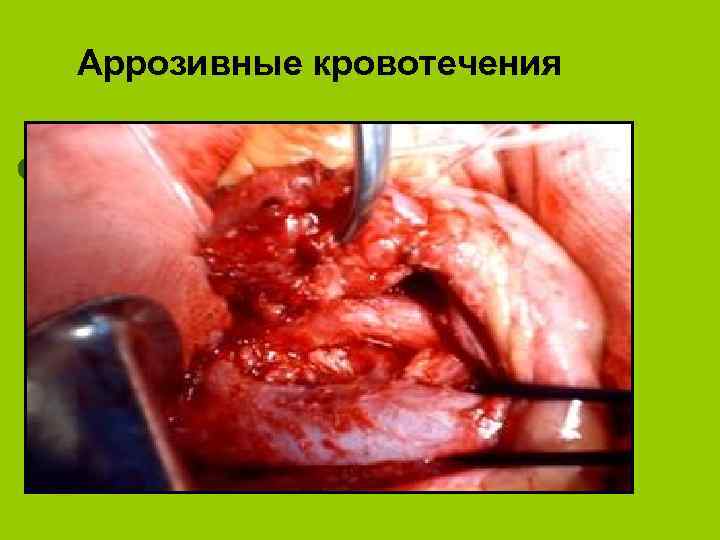
Аррозивные кровотечения

Лечение панкреонекроза (1 фаза) 1. Антисекреторная терапия (оптимальный срок – первые трое суток заболевания): l препарат выбора – сандостатин (октреотид) 100 мкгх3 р подкожно; l препараты резерва – квамател (40 мгх2 р в/в), 5 -фторурацил (5% 5 мл в/в). 2. Реологически активная терапия (гепарин, реополиглюкин, рефортан и др. ). 3. Возмещение плазмопотери (коррекция водно-электролитных, белковых потерь и др. : в общей сложности не менее 40 мл соответствующих инфузионных средств на 1 кг массы тела; соотношение коллоидных и кристаллоидных растворов – 1: 4).

Лечение панкреонекроза (1 фаза) 4. Гистопротекция: l антиферментная терапия (контрикал-не менее 50 тыс. ед. , гордокс-не менее 500 тыс. ед. в/в; оптимальный срок – первые 5 суток заболевания); l антиоксидантная и антигипоксантная терапия. 5. Детоксикация: l серийный лечебный плазмаферез 6. Антибиотикотерапия широкого спектра действия (цефалоспорины III – IV поколений или фторхинолоны II – III поколений в сочетании с метронидазолом)

Лечение панкреонекроза (2 фаза) l Продолжение базисной инфузионно-трансфузионной терапии, направленной на восполнение водноэлектролитных, энергетических и белковых потерь по показаниям. l Лечебное питание (стол № 5 при среднетяжёлом ОП) или энтеральная нутриционная поддержка (тяжёлый ОП). l Системная антибиотикотерапия (цефалоспорины III – IV поколений или фторхинолоны II – III поколений в сочетании с метронидазолом, препараты резерва – карбапенемы). l Иммуномодуляция (два подкожных или внутривенных введения ронколейкина по 250 000 ЕД (при массе тела менее 70 кг) – 500 000 ЕД (при массе тела более 70 кг) с интервалом в 2 -3 дня).

Лечение панкреонекроза (3 фаза) l Энтеральная нутриционная поддержка (через зонд, заведенный в тонкую кишку за связку Трейца). l Иммунокоррекция • при тяжёлом сепсисе и, особенно при угрозе септического шока, – заместительная терапия иммуноглобулинами для внутривенного введения в сочетании с применением гормонов; • при стойком и выраженном ССВР – антицитокиновая терапия (ингибиторы протеаз, эфферентные процедуры); • при низком абсолютном числе лимфоцитов периферической крови (рассчитывается по формуле: абсолютное число лейкоцитов х процентное содержание в лейкоцитарной формуле лимфоцитов / 100%) – цитокиновая терапия ронколейкином в дозе 250 000 – 1 000 ЕД до восстановления показателя (в среднем 2 -5 введений). l Продолжение антибактериальной терапии в сочетании с профилактикой дисбактериоза

Задачи хирургического лечения l l l Декомпрессия билиопанкреатической системы Санация и дренирование брюшной полости Санация и дренирование парапанкреатических клетчаточных пространств

Виды оперативных вмешательств Эндоскопические вмешательства -Лапароскопия -Эндоскопическая папиллосфинктеротомия -Эндоскопическая холецистостомия l Минидоступные вмешательства l Широкая лапаротомия, люмботомия l

Лапароскопия позволяет l l l l Поставить правильный диагноз Оценить степень деструкции поджелудочной железы Выявить наличие осложнений В большинстве случаев предотвратить дальнейшие хирургические вмешательства Выполнить весь комплекс лечебно-санацонных мероприятий Уменьшить операционную травму Снизить летальность Выполнить лапароскопическую холецистостомию
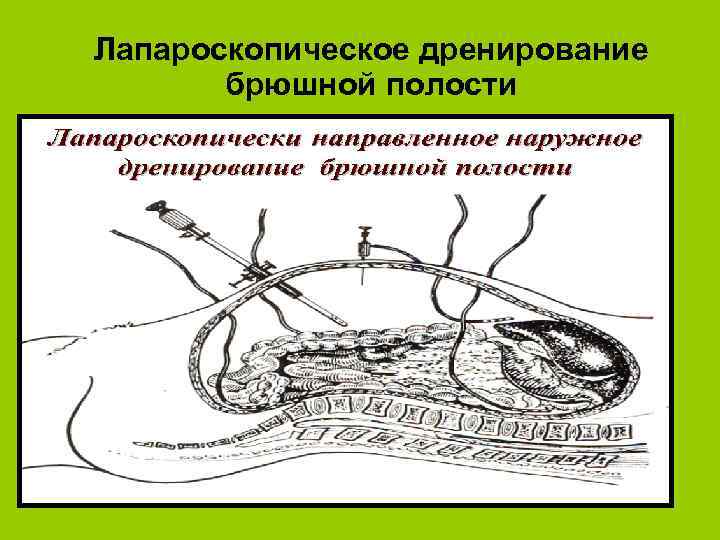
Лапароскопическое дренирование брюшной полости
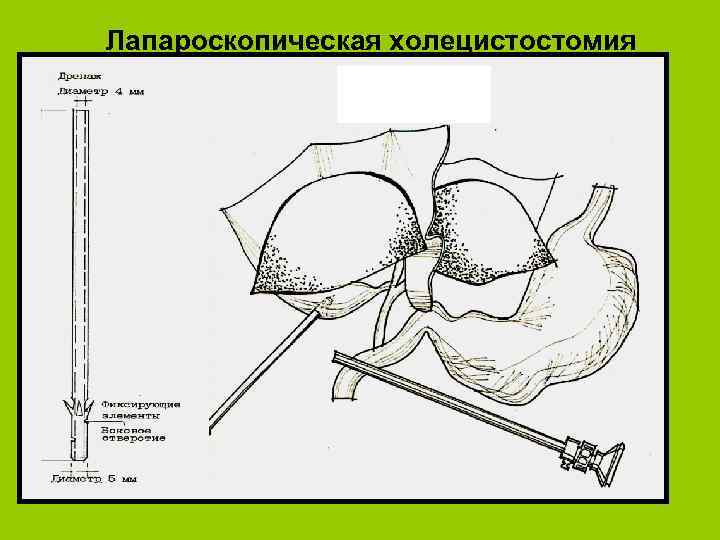
Лапароскопическая холецистостомия
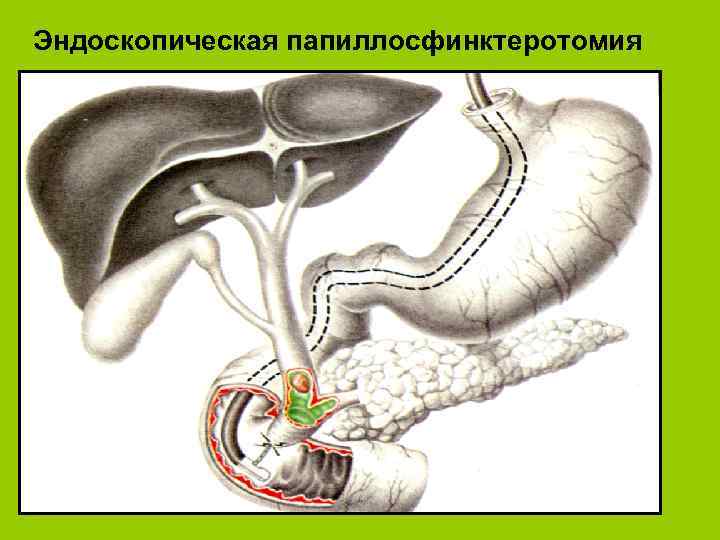
Эндоскопическая папиллосфинктеротомия
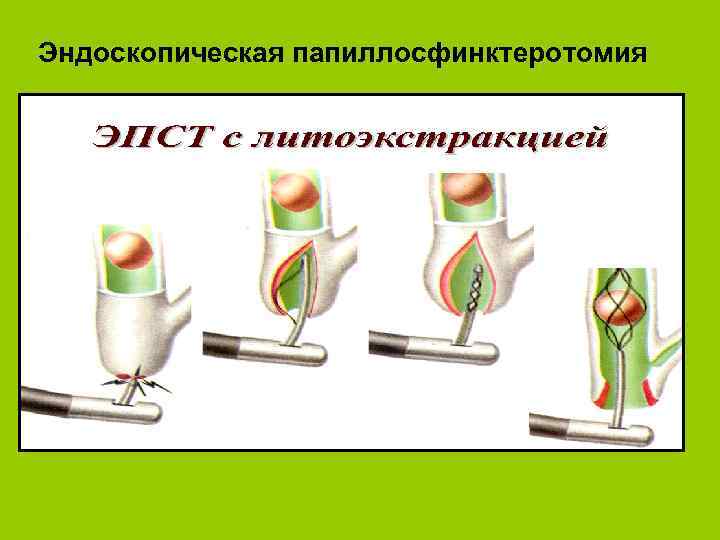
Эндоскопическая папиллосфинктеротомия
