Панкреатит и панкреонекроз разница
Острый панкреатит –
состояние, требующее неотложного лечения. Если квалифицированная помощь не
оказана вовремя, возможно развитие угрожающего жизни состояния –
панкреонекроза.
- Основная причина
Принято считать, что панкреатит чаще всего развивается у
людей, злоупотребляющих алкоголем. Это не так. Если человек выпивает алкоголь
регулярно изо дня в день, поджелудочная железа адаптируется к этому
воздействию, а для возникновения воспаления нужен серьёзный толчок. Чаще всего
панкреатит развивается как раз у тех, кто выпил недоброкачественный алкоголь.
Частая история: с острой болью в животе, которая потом оказывается
панкреатитом, в стационар поступает молодой человек, который где-то развлекался,
что-то отмечал и в какой-то момент выпил неизвестный алкогольный напиток.
- Механизм развития
панкреатита
Секрет поджелудочной железы содержит ферменты, облегчающие
переваривание пищи, и является агрессивным веществом. Воспаление начинается
из-за того, что поджелудочной железе внезапно требуется выработать большое
количество секрета. Это происходит, когда в ЖКТ поступают определённые
продукты: человек съел жирную пищу, или выпил алкоголь – или съел жирное и
запил алкоголем. Главный панкреатический проток открывается в ампулу большого
дуоденального сосочка. В нее же открывается и общий желчный проток. Сфинктер дуоденального
сосочка (сфинктер Одди) дозирует выброс секрета в двенадцатиперстную кишку. Если
секрета поджелудочной железы внезапно выделилось много, а выйти в кишку он не
может из-за того, что сфинктер открывается не так часто – поджелудочная железа
переполняется секретом и развивается ее воспаление. Железа делится на головку,
перешеек, тело и хвост. Воспаление начинается с головки поджелудочной железы –
с её начальных отделов.
- Симптомы
Первый симптом острого панкреатита – боль в эпигастральной
области – в районе солнечного сплетения. Боль не острая, но постоянная, ноющая,
тянущая. Она носит надсадный, давящий характер. Пациент не может найти такое
положение тела, которое бы облегчило ситуацию. Эта боль часто иррадиирует в
спину, в поясницу. Развиваются диспептические явления – тошнота, рвота,
многократный жидкий стул. Из-за болевого шока возникает тахикардия, снижается
артериальное давление, появляется холодный липкий пот.
- Экстренная помощь
Ситуация, когда у пациента развиваются вышеперечисленные
симптомы – экстренная. Если вы обнаружили у себя симптомы острого панкреатита,
не нужно самостоятельно принимать лекарства. Также не нужно думать, что это «голодные»
боли, и заедать их, надеясь на облегчение. Лучше не станет, станет только хуже.
Следует немедленно вызвать скорую помощь или обратиться в экстренное отделение
больницы.
Ильинская больница круглосуточно готова к оказанию
экстренной помощи пациентам с острым панкреатитом. В первую очередь будет
проведено ультразвуковое исследование брюшной полости, позволяющее выявить отек
поджелудочной железы, расширение главного панкреатического протока. Для
уточнения диагноза проводится компьютерная томография органов брюшной полости.
Оперативно выполняется биохимический анализ крови, позволяющий подтвердить, что
у пациента действительно есть панкреатит (повышается амилаза).
Острый панкреатит – заболевание хирургическое, терапевты им
не занимаются. Если пациент с острым панкреатитом вовремя обратился в Ильинскую
больницу, то его госпитализируют в стационар и немедленно начинают терапию,
задача которой – уменьшить отек ткани поджелудочной железы. Применяются
специальные противовоспалительные препараты и спазмолитики.
- Панкреонекроз
Одно из самых грозных осложнений острого панкреатита –
панкреонекроз. Вследствие воспаления, отёка и нарушения кровоснабжения
возникает некроз тканей поджелудочной железы. В результате некроза секрет
поджелудочной железы начинает поступать в брюшную полость и всасываться
брюшиной. Кроме этого, он воздействует на стенки кровеносных сосудов, вызывая
эрозивное кровотечение. Панкреонекроз – угрожающее жизни состояние, которое
требует немедленного хирургического вмешательства.
- Эндоскопическая
операция при остром панкреатите
Если, начав консервативную терапию, врач на контрольном УЗИ
видит, что отёк не уменьшился, если биохимические анализы крови показывают, что
амилаза не снижается, самочувствие пациента не улучшается – значит, проведение
консервативной терапии не даёт ожидаемых результатов и есть риск развития
панкреонекроза. В такой ситуации хирурги Ильинской больницы выполняют
эндоскопическую операцию. Через рот в просвет двенадцатиперстной кишки
заводится специальный тонкий и гибкий эндоскоп – дуоденоскоп. Через большой
дуоденальный сосочек хирург заводит в главный панкреатический проток стент. Как
только стент установлен, секрет поджелудочной железы снова сможет поступать
прямо в двенадцатиперстную кишку. Давление в протоке снижается, уменьшается
отёк в железе, развитие панкреонекроза исключается. Отек поджелудочной железы
серьезно затрудняет эти деликатные манипуляции, от хирурга требуется
филигранное владение эндоскопической техникой.
- Лапароскопическая
операция при панкреонекрозе
Если у пациента развился панкреонекроз, хирурги Ильинской
больницы выполняют экстренную малоинвазивную операцию. Через три небольших
разреза (10 мм)
в брюшную полость вводятся лапароскоп и хирургические манипуляторы. Камера
эндоскопа позволяет осмотреть поджелудочную железу под большим увеличением и
выявить очаги некроза. Некротизированные участки поджелудочной железы
удаляются, устанавливаются дренажи для отвода панкреатического сока из брюшной
полости наружу.
- Пункционные методики
при остром панкреатите
При остром панкреатите секрет поджелудочной железы и другие
жидкости скапливаются в забрюшинном пространстве, ухудшая состояние пациента.
При наличии показаний, хирурги Ильинской больницы проводят малоинвазивное
вмешательство – пункцию с установкой дренажей. Пункция проводится под контролем
УЗИ. Дренажи эвакуируют излишек поджелудочного секрета, что облегчает состояние
пациента, улучшает эффект от консервативной терапии и позволяет избежать
большего объема хирургического вмешательства.
- Лечение в стационаре
Пациенты с острым панкреатитом и панкреонекрозом нуждаются в
длительном стационарном лечении, направленном на ликвидацию воспалительного
процесса в железе. Все палаты стационара Ильинской больницы одно- или
двухместные. Никаких препятствий для посещения пациента родственниками в Ильинской
больнице нет, посещение – круглосуточное. Все жизненно важные показатели
пациента (пульс, давление, сатурация кислорода и др.) контролируются
специальными мониторами и фиксируются электронной системой. Узнать больше.
После выписки из
стационара динамическое наблюдение за пациентом осуществляет его семейный врач
в сотрудничестве с оперировавшим хирургом и другими специалистами.
Источник

время чтения: 3 мин.
Что такое острый панкреатит
Острый панкреатит — воспаление поджелудочной железы (бывает и хроническое воспаление). Вследствие этого воспаления возникает отек ПЖ (поджелудочной железы), воспаление усиливается и в дальнейшем возможно развитие панкреонекроза (панкреас- поджелудочная железа, некроз- омертвление).
Почему возникает острый панкреатит
Причин для его развитие очень много. Назову самые частые:
- употребление алкоголя;
- травматическое воздействие;
- нарушение кровоснабжения и питание ПЖ;
- присоединение инфекции;
- различные аллергические реакции.
Какие формы острого панкреатита могут возникнуть
- Отечный или интерстициальный. При этой форме воспаление возникает отек и ее клетки не погибают. После снятия отека железа полностью восстанавливается.
- Панкреонекроз. Это более тяжелая форма панкреатита, которая сложно поддается лечению. Панкреонекроз может быть стерильным (без присоединения инфекции) и инфицированным. Инфекция значительно ухудшает состояния больного и прогноз выздоровления в целом.
Так же некроз ПЖ различают по объему поражения:
- мелкоочаговый;
- крупноочаговый;
- субтотальный;
- тотальный.
По тяжести течения панкреонекроз различают: нетяжелый, тяжелый и очень тяжелый(молниеносный).
Какие осложнения могут возникнуть
Опасность панкреатита, независимо от сроков начала и правильности его лечения, заключается в его осложнениях. Местные осложнения это:
- Парапанкреатический инфильтрат (возникновения отека вокруг поджелудочной железы).
- Оментобурсит (из воспаленной ПЖ выделяются ферменты, которые скапливаются в сальниковой сумке).
- Псевдокиста (капсула с жидкостью).
- Затёки и скопления воспалительной жидкости в различных зонах брюшной полости(забрюшинной клетчатке, перикарде, плевральном синусе).
- Абсцесс (образование закрытой полости с гноем) в поджелудочной железе или ее клетчатке.
- Ферментативный перитонит( воспаление брюшины в следствии поражения скопившимися ферментами).
- Билиарная желтуха (обтурационная желтуха вследствии спазма желчного протока).
- Аррозивное кровотечение.
- Кровотечение в просвет пищевого канала.
- Ферментативный холецистит (воспаление желчного пузыря из-за попадания ферментов ПЖ в желчный проток.
Общими осложнениями панкреатита являются: делириозный синдром (галлюцинации, бред, нарушение сознания), ферментативный шок (падения артериального давления, полиорганная недостаточность) и сепсис (попадание в кровь большого количества инфекции).
Острый панкреатит проявляется тремя основными симптомами: болью в подложечной области (выше пупка) и левом подреберье (чаще жгучая и опоясывающая), тошнота и рвота (60% пациентов), метеоризм (“остановка” кишеничка). В анализах крови повышение альфа-амилазы или липазы в 2-3 раза выше нормы, значительно повышены лейкоциты. При панкреонекрозе возникает учащенное дыхание, отдышка, цианоз (посинение кожи лица, конечностей). Ускорение с последующим замедлением работы сердца, падение артериального давления, развитие шока и коллапса (не определяется давления). Живот вздут, на нем могут возникнуть фиолетовые пятна, посинение кожи по бокам туловища. При поколачивании в левом реберно-позвоночном углу возникает боль. Температура тела выше 38с, количество мочи за сутки менее 500 мл. (норма 1.5-2 л.)
Панкреонекроз имеет фазовое течение. Каждая фаза проявляется определенными симптомами.
1. Ферментативная фаза. Возникает в течении первых 5 дней. Происходит формирование панкреонекроза.
2. Реактивная фаза. Начинается со 2 недели. Проявляется началом асептического воспаления поджелудочной железы в участках некроза, около поджелудочной клетчатки. Выглядит как уплотнения в области поджелудочной, лихорадкой. В анализах крови повышение лейкоцитов, увеличение СОЭ, С-реактивного протеина. Закончиться эта фаза может рассасыванием воспаления, образованием отдельных участков некроза или образованием некроза с присоединением инфекции, гнойника.
3. Фаза расплавления и более полное образование участков некроза. Возникает после 3-х недель заболевания. Может также нагноиться.
Лечение острого панкреатита и панкреонекроза
Острый панкреатит и панкреонекроз должен лечится в хирургическом отделении. Крайне важно ранняя постановка диагноза и возможных или уже существующих осложнений. В лечении нужно сочетать консервативные (капельницы, уколы) и хирургические методы.
При тяжелой форме и крайне тяжелой необходимо лечится в отделении интенсивной терапии (реанимации).
Консервативно назначают спазмолитики (препараты, расслабляющие тонус определенных мышечных клеток), антибиотики, разные растворы (для общего наводнения сосудистого русла, уменьшения повреждения его токсинами, ускорение их выведения). Противошоковые препараты и обезболивающие препараты.
Оперативное лечение заключается в хорошем дренировании участка воспаления. Для этого делают лапаротомию (разрез на передней стенки живота) и вставляют 2-4 дренажа (трубки) по его бокам (чтоб было удобно их промывать и воспалительные жидкости не скапливались в животе). При наличии гнойного процесса (абсцесса, флегмоны) необходимо раскрытие гнойника и тщательное дренирование.
Пациентам с острым панкреатитом или панкреонекрозом необходимо придерживаться диеты (исключить острое, жаренное, жирное, капусту и т. д), принимать антибактериальную терапию, дезинтоксикационную, спазмолитическую. При необходимости выполнение операции (выбор объёма операции на усмотрение врача), следить за температурой тела, лейкоцитами и липазой крови.
Очень важно лечение в специализированном отделении (хирургическом). Даже если Вас не сильно беспокоят симптомы острого панкреатита, все равно проконсультируйтесь с врачом! Самолечение может быть опасно. Берегите свое здоровье!
Источник
Поджелудочная железа: как относительно мал этот орган, и как по-настоящему ценен и важен для качественной жизни каждого из нас. Абсолютной гармонии с миром невозможно достичь, ощутить, не обладая полноценным здоровьем.
Все мы стремимся сохранить его, сберечь свои ресурсы, как можно на дольше. К сожалению, условия жизни таковы, что многие из нас рано сталкиваются с тяжелыми заболеваниями тех или иных органов. И тогда нас настигает уныние, депрессия, опускаются руки, хаос поселяется в душе, мыслях, тревоги гнетут наше сознание.

В эти и подобные ощущения часто погружаются люди, слышащие от доктора диагноз – некроз поджелудочной железы. Насколько тяжело это заболевание, возможно ли вести привычный образ жизни, имея его за своими плечами? Сделаем попытку понять и принять информацию.
Что это за диагноз?
Как известно, поджелудочная железа задействована в процессе пищеварения, выполняя две важные функции в составе цепи органов ЖКТ (желудочно-кишечного тракта). Первая из них – это участие в процессе переваривания углеводов, белков, жиров, путем вырабатывания пищеварительных ферментов (энзимов).
Под их воздействием, непосредственно сам процесс, происходит в двенадцатиперстной кишке. Вторая функция – синтез некоторых видов гормонов, необходимых также для полноценного поддержания организма (к примеру, инсулина, участвующего, в свою очередь, в процессе попадания глюкозы в клетки человека).
Что же происходит с органом, если наметилось нарушение, как следствие происходящей атаки на него извне? Логично – он заболевает, и болезни есть разные, в зависимости от степени урона, продолжительности вреда, общего здоровья человека, его иммунитета, возраста и даже пола.
Заболевание – некроз поджелудочной железы
Это патология, ведущая к деформации органа и вместе с этим начинающимся процессом отмирания здоровых клеток поджелудочной. Толчком к развитию патологии служат ряд отрицательных факторов, имеющих свое влияние на человека.
Панкреонекроз довольно часто встречается у молодых людей, еще чаще у представительниц женского пола. Он, по сути, является осложнением от перенесенного острого панкреатита, не долеченного или, как следствие, позднего обращения больного к специалистам.
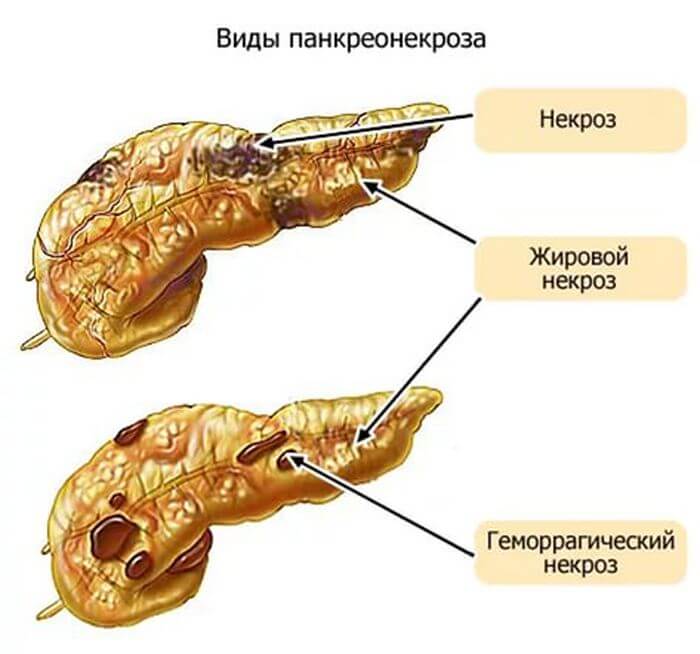
Панкреонекроз считается серьезным, тяжелым заболеванием брюшной полости, т. к. оказывает свое пагубное влияние не только на железу, но и на соседние органы пищеварительного тракта. Что такое некроз, как формируется эта болезнь, какое назначают лечение? Выше было сказано, что поджелудочная железа образует пищеварительные ферменты, они через протоки выводятся в двенадцатиперстную кишку для дальнейшего процесса переваривания.
Ежели, по каким-либо причинам, происходит закупорка этих проходов (а этом может быть из-за наличия камней желчного пузыря, из-за злоупотребления алкоголя, жирной пищей и т. д.), орган не в силах вытолкнуть панкреатический сок наружу, и он начинает скапливаться внутри и «поедать», разрушать себя. Данный процесс и получил название панкреонекроза. Различают некроз хвоста или головки поджелудочной железы. Это указывает на то, в какой части органа наблюдаются изменения, поражение.
Что же это за отрицательные факторы, каковы симптомы заболевания?
По статистике основной причиной некроза поджелудочной железы называют чрезмерное увлечение алкоголем на протяжении длительного периода времени, вторая веская причина – наличие такого попутного, провоцирующего заболевания, как желчнокаменная болезнь. Далее по списку укажем еще ряд факторов, способствующих данной болезни:
- переедание (рацион включает избыточное количество жирной, жареной пищи);
- язвенные болезни желудка и двенадцатиперстной кишки;
- как осложнение после перенесенных инфекционных или вирусных заболеваний;
- как последствие операций в брюшной области либо тяжелых травм;
- нарушение оттока секрета (при: калькулезном холецистите, дискинезии желчевыводящих путей и холангите);
- длительные стрессы, нервные напряжения, физическое истощение на фоне эмоционального;
- неграмотное употребление лекарственных препаратов без согласования с врачом;
- и пр.
Острый панкреонекроз развивается по сценарию, часто стремительному, включающему три фазы:
- Токсемия (образование токсинов бактериальной природы, не выявляющихся в крови во время анализа).
- Абсцесс (в самом органе или/и прилегающих органах).
- Загноение тканей, как органа, так и забрюшинной клетчатки.
Медицина классифицирует заболевание в зависимости от:
- Характера течения (вялотекущее или прогрессирующее).
- Степени поражения органа (очаговое или обширное).
- Типа патологического процесса (геморрагическое, отечное, функциональное, гемостатическое и деструктивное).
Симптомы
Симптомы заболевания отличаются в зависимости от разновидности патологии, продолжительности болезни, оперативности обращения к врачу за помощью, индивидуальных свойств, защитных реакций организма. Отсюда же, конечно, и разное лечение, назначаемое врачом.
Перечислим основные признаки острого панкреонекроза:
- Сильная боль, как правило, чаще, в области левого подреберья (отсюда ее ассоциация с болью сердечной. Отличить можно, приняв сидячую позу, с подогнутыми ногами к животу, боль утихает).
- Рвотные позывы и рвота долгая, без облегчения.
- Вздутие, метеоризм.
- Повышение температуры.
- Бледность либо краснота кожи.
- Боли от пальпации брюшной полости и возможное появление синеватых пятен по ее бокам.
Надо отметить, что боли могут быть не только сильными, но и умеренными, а также ощущать их можно в плечевой зоне и ниже ребер, а также могут быть и некоторые иные симптомы, в которых попытается разобраться врач.
Лечение некроза поджелудочной железы
Больному, обратившемуся с жалобами на боль в брюшной части, с явно выраженными признаками панкреонекроза, специалист ставит предварительный диагноз, основываясь на рассказанных пациентом симптомах и проведенной пальпации и внешнем его осмотре. Для более точного подтверждения диагноза врач назначает человеку ряд анализов и исследований. Обязательными будут анализы мочи и крови. И по выбору в зависимости от степени тяжести болезни, состояния больного: УЗИ, МРТ, КТ и др.
Современные технологии позволяют точно диагностировать заболевание уже на первой его фазе (при условии, конечно, что пациент вовремя обратился к врачу). Ранняя диагностика и своевременно назначенное лечение не доводят, как правило, пациента до операции.
На основе показателей анализов, исследований доктор назначает индивидуальное лечение, которое будет проходить, только в рамках стационара и будет включать: диету по схеме (либо кратковременное голодание), дезинтоксикацию, медикаментозное лечение с назначением спазмолитических, антибактериальных, антиферментных препаратов, иммуностимуляторов.
Если болезнь протекает сложно, запущена, либо есть ряд показаний, в таком случае назначается операция. Она может быть выполнена с помощью лапаротомии (через разрез в брюшной области) или лапароскопии (небольшое отверстие до 15 мм с вводом в него лапараскопа). Оба метода эффективны, выбор делает врач или консилиум специалистов.
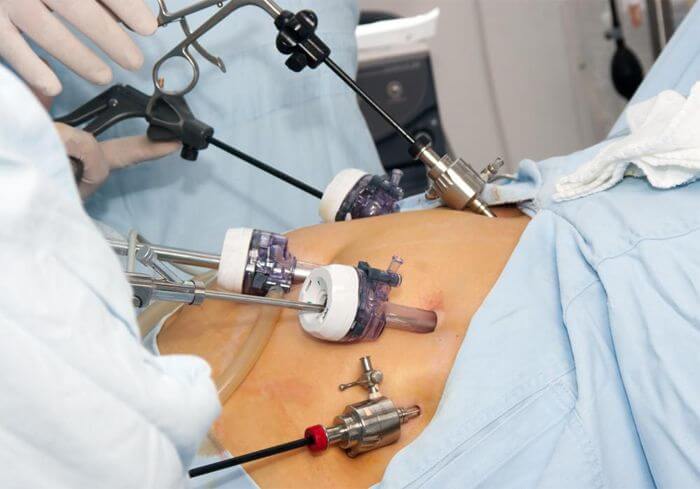
Лапароскопия поджелудочной железы
Если у пациента дошло дело до операции, он должен понимать, что как любая операция, она не проходит бесследно для здоровья, может вызывать какие-то побочные осложнения. И еще один такой печальный момент, который, озвучивается больному или его родственникам — порог смертности (40–70%), очень высокий, несмотря на современное оборудование, новейшие технологии, опыт специалистов.
Попадет ли пациент в число «счастливчиков» после перенесения операции, зависит от многих факторов. Конечно, здесь и своевременность обращения, и вовремя, правильно поставленный диагноз, и возраст больного, тяжесть болезни, сопутствующие заболевания, осложнения, охват зоны поражения и ряд прочих.
Выжившим после операции, лечения, восстановившимся, прошедшим курс реабилитации, как правило, назначается группа инвалидности. Таким людям всю оставшуюся жизнь необходимо находиться под постоянным пристальным контролем специалистов, соблюдать режим питания, диету, полностью забыть об алкоголе, других вредных привычках (курении, переедании, нездоровом рационе питания), противопоказаны нервные, эмоциональные, чрезмерные физические нагрузки.
Конечно, это, безусловно, лучше, чем смертный приговор! С этим можно научиться жить еще много, много счастливых лет.
Источник
