Панкреатит из за калетры
Беременность и лактация
Применение препарата при беременности возможно только в том случае, когда предполагаемая польза для матери превосходит потенциальный риск для плода. При необходимости применения препарата в период лактации следует решить вопрос о прекращении грудного вскармливания.
Применение при нарушениях функции печени
Калетра должна использоваться с осторожностью у пациентов с умеренной печеночной недостаточностью. Рекомендуемой начальной дозой у пациентов с умеренной печеночной недостаточностью является 400/100 мг (3 капс.) 2 раза/сут во время еды.
Пациентам с тяжелой печеночной недостаточностью препарат не следует назначать.
Применение при нарушениях функции почек
У пациентов с почечной недостаточностью коррекции дозы не требуется. Следует соблюдать осторожность у пациентов с тяжелой почечной недостаточностью.
Особые указания
ГКС Системные кортикостероидные эффекты, включая синдром Кушинга и угнетение функции коры надпочечников, были описаны при одновременном применении Калетры с интраназальными и ингаляционным флутиказоном пропионатом. Развитие похожих симптомов при совместном использовании Калетры с другими ингаляционными ГКС, которые метаболизируются сходно с флутиказоном, такими как будесонид, не может быть исключено. Особую осторожность следует соблюдать при применении Калетры с любым ингаляционным или инатранзальным ГКС. Целесообразно рассматривать возможность назначения другого ГКС, особенно при необходимости в длительном лечении.
Средства, улучшающие эректильную функцию
Особую осторожность следует соблюдать при применении силденафила, тадалафила или варденафила у пациентов, принимающих Калетру, поскольку при одновременном применении этих препаратов возможно значительное повышение их концентрации в плазме крови и развитие побочных эффектов (в т.ч. артериальная гипотензия, длительная эрекция).
Нарушение функции печени
Лопинавир/ритонавир в основном метаболизируются в печени. В связи с этим следует соблюдать осторожность при назначении этого препарата пациентам с нарушенной функцией печени.
Применение Калетры не изучалось у пациентов с тяжелым нарушением функции печени.
Фармакокинетические данные свидетельствуют о том, что у ВИЧ-позитивных пациентов с HCV-инфекцией и легким или умеренным нарушением функции печени возможно увеличение концентрации лопинавира в плазме приблизительно на 30%, а также снижение его связывания с белками плазмы.
При наличии гепатита В или С или значительного повышения активности аминотрансфераз перед началом лечения повышен риск дальнейшего их увеличения. В клинической практике зарегистрированы случаи нарушения функции печени, в т.ч. с летальным исходом. Обычно они наблюдались у пациентов с прогрессирующей ВИЧ-инфекцией и сопутствующим хроническим гепатитом или циррозом печени, получавших различные лекарственных средства. Связь таких случаев с терапией Калетрой не установлена.
В подобных ситуациях целесообразно чаще контролировать активность АСТ, АЛТ особенно в первые месяцы после назначения препарата.
Сахарный диабет/гипергликемия
В процессе постмаркетингового наблюдения у ВИЧ-инфицированных пациентов, получавших ингибиторы протеазы, были зарегистрированы случаи развития и декомпенсации сахарного диабета и гипергликемии. В некоторых случаях приходилось назначать инсулин или пероральные гипогликемические средства (или повышать их дозы). Иногда развивался диабетический кетоацидоз.
У некоторых пациентов гипергликемия сохранялась после отмены ингибитора протеазы. Сообщения об этих случаях поступали в добровольном порядке, поэтому оценить их частоту и связь с применением ингибиторов протеазы не представляется возможным.
Панкреатит
У пациентов, получавших Калетру, наблюдалось развитие панкреатита, в т.ч. на фоне появления выраженной гипертриглицеридемии. Зарегистрированы случаи с летальным исходом. Связь этого нежелательного явления с применением Калетры не установлена, тем не менее, значительное повышение уровня триглицеридов является фактором риска развития панкреатита.
У пациентов с прогрессирующей ВИЧ-инфекцией повышен риск развития гипертриглицеридемии и панкреатита, у пациентов с панкреатитом в анамнезе повышен риск его обострения во время лечения Калетрой. Резистентность/перекрестная резистентность
При изучении ингибиторов протеазы была зафиксирована перекрестная резистентность различной степени выраженности.
В настоящее время изучается влияние лопинавира/ритонавира на эффективность последующей терапии другими ингибиторами протеазы.
Гемофилия
У пациентов с гемофилией типа А и В при лечении ингибиторами протеазы описаны случаи кровоточивости, включая спонтанное образование подкожных гематом и развитие гемартроза. Некоторым пациентам назначали дополнительные дозы фактора VIII. Более чем в половине случаев лечение ингибиторами протеазы было продолжено. Причинно-следственная связь или механизм развития подобных нежелательных явлений при лечении ингибиторами протеазы не установлены.
Перераспределение жира
На фоне АРВТ наблюдалось перераспределение/накопление жира с отложением его в центральных частях тела, в области спины, шеи, появлением “горба буйвола”, уменьшением жировых отложений на лице и конечностях, увеличением молочных желез и кушингоидом. Механизм и отдаленные последствия этих нежелательных явлений неизвестны. Связь их с терапией не установлена.
Повышение уровня липидов
Лечение Калетрой приводило к увеличению концентраций общего холестерина и триглицеридов. Перед началом лечения и регулярно во время терапии следует контролировать уровни триглицеридов и холестерина. При наличии липидных нарушений показана соответствующая терапия.
Синдром восстановления иммунитета
У пациентов, получавших комбинированную АРВТ, в т.ч. с использованием препарата Калетра, наблюдалось развитие синдрома восстановления иммунитета. На фоне восстановления иммунной функции в начале комбинированной АРВТ возможно обострение бессимптомных или остаточных оппортунистических инфекций (в т.ч. Mycobacterium avium, Mycobacterium tuberculosis, Pneumocystis carinii, Cytomegalovirus), что может потребовать дополнительного обследования и лечения.
Антимикобактериальные средства
Назначение рифампицина одновременно с Калетрой в таблетированной форме сопровождается дозозависимым снижением концентрации лопинавира в плазме по сравнению с применением Калетры в стандартной дозе 400/100 мг без рифампицина. Повышение уровня АЛТ и АСТ наблюдалось при применении Калетры в более высоких дозах в сочетании с рифампицином. При одновременном применении с рифампицином Калетру следует назначать в стандартной дозе, по крайней мере, в течение 10 дней до назначения рифампицина, только после этого возможно дальнейшее титрование дозы Калетры в сторону увеличения. Необходимо тщательно контролировать функцию печени.
Остеонекроз
Известно, что многие факторы играют роль в этиологии остеонекроза (в т.ч. прием ГКС, злоупотребление алкоголем, высокий ИМТ, выраженная иммуносупрессия).
В частности, сообщается о случаях развития остеонекроза у пациентов с прогрессирующей ВИЧ-инфекцией и/или длительным применением комбинированной АРВТ. Поэтому таким пациентам необходимо рекомендовать обращение к врачу при появлении боли, скованности в суставах и нарушении двигательной функции. Количество пациентов старше 65 лет было недостаточным для оценки возможных отличий на лечение лопинвиром/ритонавиром по сравнению с таковым у пациентов более молодого возраста. При применении лопинавира/ритонавира у пожилых людей следует соблюдать осторожность, учитывая повышенную частоту снижения функции печени, почек или сердца, сопутствующих заболеваний и сопутствующей терапии.
Использование в педиатрии
Безопасность и фармакокинетика лопинавира/ритонавира у детей в возрасте менее 6 мес не установлены. У ВИЧ-инфицированных детей в возрасте от 6 мес до 12 лет профиль нежелательных явлений в клиническом исследовании был сходным с таковым у взрослых. Применение лопинавира/ритонавира 1 раз/сут не изучалось у детей.
Влияние на способность к вождению автотранспорта и управлению механизмами
Исследования по изучению влияния препарата Калетра на способность к управлению автомобилем или на работу с движущимися механизмами не проводились.
Передозировка
В настоящее время клинический опыт острой передозировки препарата у людей ограничен. Лечение: мероприятия, направленные на поддержание жизнеобеспечения организма, включая контроль за жизненно важными системами и наблюдение за клиническим состоянием пациента.
При необходимости – промывание желудка, введение активированного угля. Диализ малоэффективен (высокая степень связывания с белками). Специфического антидота нет. Раствор Калетра для приема внутрь содержит 42.4% (объемные проценты) спирта. Случайный прием раствора у ребенка может вызвать интоксикацию алкоголем.
Лекарственное взаимодействие
Лопинавир/ритонавир in vitro и in vivo ингибирует изофермент CYP3A4 системы цитохрома Р450. Одновременное применение препарата Калетра и препаратов, метаболизирующихся изоферментами CYP3A (в т.ч. дигидропиридиновыми антагонистами кальция, ингибиторами ГМГ-КоА-редуктазы, иммунодепрессантами и сильденафилом) может привести к увеличению их концентраций в плазме и усилению или продлению терапевтического действия и побочных эффектов.
Источник
В настоящий момент пандемия заболевания, вызываемого новым штаммом коронавируса, все еще набирает обороты. Заболевших все больше, и смертей, к сожалению, тоже. Во многих странах мира объявлен карантин, в некоторых даже введены красный код эпидемиологической опасности и чрезвычайное положение. Специалисты рекомендуют гражданам пребывать в самоизоляции и выходить из дома только в случае крайней необходимости.
Вакцина от нового заболевания еще в стадии разработки, и болезнь очень заразна. Однако не стоит поддаваться паническому настроению. Лекарство от Covid-19 уже найдено, а значит ситуация не безнадежна. В частности, заболевание лечится при помощи препарата для ВИЧ-терапии под названием Калетра.
Но что это за препарат? Какие у Калетры показания к применению? Кому нельзя принимать это лекарство? Есть ли у приема Калетры побочные эффекты? Действительно ли это средство лечит Covid-19? Где и по какой цене можно купить рассматриваемый препарат? Далее вы сможете найти подробный ответ на каждый из этих вопросов.
Для чего нужна Калетра, и что это такое?
Прежде всего следует уточнить, что такое Калетра. Препарат выпускается в форме таблеток для перорального применения. Калетра является лекарственным средством, которое базируется сразу на двух активных компонентах.
Таковыми являются Лопинавир и Ритонавир. Данная медикаментозная формула используется для прямого воздействия на РНК-сегменты вируса. Благодаря ингибированию белковых конструкций, патоген перестает активно размножаться. Новые вирионы продуцируются с мутациями, делающие их нежизнеспособными.
Таким образом, для чего нужна Калетра? Препарат необходим для ослабления влияния возбудителя инфекции на организм человека. Вирусная нагрузка сильно уменьшается уже в первые дни приема лекарственного средства. К концу терапевтического курса, в зависимости от заболевания, больной либо полностью выздоравливает, либо его заболевание уходит в стадию ремиссии.
Калетра: показания и противопоказания к применению
В случае приема такого препарата, как Калетра, показания к применению и противопоказания важно учитывать в первую очередь. Лекарственное средство показано к приему при терапии ВИЧ-инфекции и Covid-19.
В свою очередь, принимать Калетру от коронавируса и ВИЧ нельзя следующим категориям пациентов:
- Детям в возрасте до 3 лет
- Больным с тяжелой печеночной или почечной недостаточностью
- Пациентам, проходящим курс лечения Рифампицином или средствами на основе зверобоя
- Лицам с аллергией на компоненты лекарства
С особой осторожностью принимать лекарство рекомендуется при беременности, лактации и в пожилом возрасте. В любом случае прием Калетры при ВИЧ-терапии или при лечении коронавируса проходит под строгим наблюдением лечащего врача.
Калетра: побочные эффекты
В случае применения Калетры, побочные эффекты могут быть следующими:
- Аллергическая сыпь
- Диарея, рвота, тошнота
- Расстройства ЖКТ
- Мигрени и головные боли
- Резкое снижение веса (истощение жировой клетчатки)
- Слабость, астения
- Проблемы со сном, бессонница
При появлении более серьезных симптомов нужно прекратить прием таблеток и обратиться к врачу.
Действительно ли препарат эффективен при коронавирусе?
С самого начала пандемического периода, в связи с патологической активностью коронавируса, начались разработки новых и тестирование старых противовирусных препаратов в качестве лекарства от болезни. В числе наиболее эффективных лекарственных средств оказалась и Калетра.
Опыты показали, что ингибирующее воздействие Лопинавира и Ритонавира обеспечивает качественную терапию с высоким процентом выздоровлений. При этом Калетра от коронавируса используется при любом течении заболевания Covid-19. В мире уже зафиксированы случаи излечения тяжелой формы болезни. Таким образом, Калетра, ВИЧ-терапия при лечении коронавируса, действительно очень эффективна.
Где и по какой цене можно купить Калетру?
Итак, мы выяснили, что такое Калетра и для чего она нужна. Но где купить жизненно необходимый препарат, и сколько он стоит? Оригинальное лекарство немецкого производства можно купить в аптеке по специальному назначению врача. Однако этот препарат становится дефицитным. К тому же, его стоимость достаточно высока. Купить ее можно по цене от 8 до 10 тысяч рублей.
К счастью, существует более доступный по цене и не менее качественный аналог. Производится он в Индии, на заводе всемирно известного фармацевтического концерна Natco Pharma. Препарат Lopikast стоит 3 990 рублей, а в плане качества и химического состава не отличается от оригинальной Калетры. Заказать это лекарство от коронавируса в России можно с прямой доставкой и без доплат.
Оцените статью:
| Всего голосов: 4 Средняя оценка: 3.5
Источник

Панкреатит – это воспаление тканей поджелудочной железы (ПЖ) с нарушением оттока ее секретов. Заболевание вызвано плохой проходимостью выводящих протоков на фоне повышенной активности ферментных систем. При этом выделяемые соки не успевают выходить в просвет двенадцатиперстной кишки, а накапливаются и начинают переваривать собственные ткани железы.
За последние 10 лет «популярность» заболевания выросла в 3 раза и стала характерным явлением не только для взрослых, но и для подрастающего поколения. Наиболее частые причины – нарушение рациона питания и отсутствие правильной культуры потребления алкогольных напитков.
Причины заболевания
Основные причины развития панкреатита:
- Длительное и неумеренное потребление алкоголя. Этиловый спирт повышает насыщенность панкреатических соков и провоцирует спазм сфинктера, который регулирует их поступление в двенадцатиперстную кишку. Статистика: 40% пациентов с панкреатитом больны алкоголизмом; 70% – периодически злоупотребляют алкоголем.
- Желчнокаменная болезнь – желчный конкремент способен вызывать закупорку выносящих протоков и стать причиной воспаления железистой ткани. Статистика: 30% пациентов имеют в анамнезе камни в желчном пузыре.
- Нарушение липидного обмена, связанное с перееданием и ожирением, приводит к повышенной выработке ферментов, что провоцирует риск воспаления. Статистика: 20% случаев сопровождается избыточным весом и заболеваниями липидного обмена.
- Вирусные инфекции, в том числе гепатиты, туберкулез, ветряная оспа, паротит, корь, брюшной тиф и др.
- Нарушение кальциевого обмена – гиперкальциемия. Приводит к склеротизации (затвердению) тканей железы с нарушением секреторной функции и спазмом протоков.
- Аутоиммунные заболевания – некоторые виды аллергии могут провоцировать аутоиммунную агрессию антител к собственным клеткам ПЖ.
- Паразитарные инвазии – скопление крупных паразитов, например аскарид, способно перекрыть выносящие протоки органа.
- Повреждения протоков при травмах и во время операций.
- Отравление или интоксикация организма — приводит к перегрузке ферментных систем с избыточной выработкой пищеварительных соков.
- Эндокринные заболевания — прямо или косвенно влияют на работу всех желез внутренней и внешней секреции. Особенно пагубно воздействуют на ПЖ нарушения работы щитовидной железы и сахарный диабет.
- Патологии структур пищеварительной системы – энтероколит, колит, дуоденит, дивертикулит, язвенная болезнь, синдром Рейе (жировое перерождение печени).
- Длительный прием некоторых лекарств – стероидных препаратов, определенных видов мочегонных средств, антибиотиков, сульфаниламидов.
- Сосудистые патологии (артериальная гипертензия, атеросклероз) с нарушением кровообращения в области поджелудочной железы, а также осложнения в период беременности у женщин.
- Гемолитические заболевания – в том числе гемолитико-уремический синдром.
- Наследственные патологии (чаще всего муковисцидоз). Связанное с ним загустение внутренних секретов, в том числе панкреатических соков, приводит к нарушению их оттока.
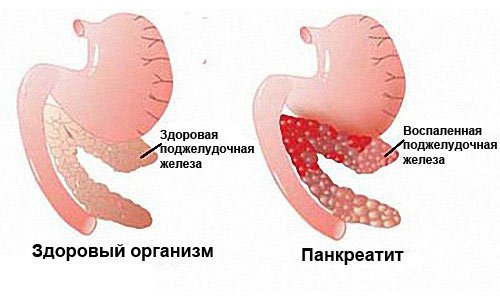
Вызывающие панкреатит причины могут проявляться самостоятельно или и в комплексе. Это определяет не только этиологию заболевания, но и степень ее проявления, тяжесть протекания и терапевтический прогноз.
Повторные приступы острого панкреатита провоцируют переход заболевания в хроническую форму. Из-за частого воспаления орган покрывается рубцовой тканью (фиброзное перерождение) и теряет способность вырабатывать нужное количество ферментов. Если повреждению подвергаются участки, вырабатывающие инсулин (островки Лангерганса), развивается инсулинозависимая форма сахарного диабета.
Как проявляется панкреатит: симптомы и признаки
Основной список симптомов при острой форме:
- выраженная боль в подреберье – с учетом причины заболевания и сопровождающих патологий может быть опоясывающей, право- или левосторонней;
- реакции со стороны пищеварительного тракта – икота, отрыжка с неприятным запахом, тошнота и многократные приступы рвоты, запоры или диарея;
- общее ухудшение состояния – обезвоживание организма, ощущение сухости во рту, слабость, повышение или понижение артериального давления, одышка, усиленное потоотделение, высокая температура;
- внешние проявления – тусклая, землистого цвета кожа, синюшные или коричневатые пятна в области поясницы и надпупочной зоне, возможна механическая желтуха.
Внимание! Острая форма требует срочной госпитализации с последующим лечением в стационаре.
При хронической форме признаки панкреатита выражены слабее:
- боль проявляется только после приема жареной и жирной пищи или алкоголя; в остальное время в области подреберья могут наблюдаться легкие неприятные ощущения;
- реакции со стороны пищеварительной системы проявляются только при диспептической форме в виде метеоризма, поноса или запора;
- внешние кожные проявления в виде легкой желтушности; при длительном отсутствии лечения наблюдается потеря веса, анемия, сахарный диабет 2-го типа.
В латентной стадии заболевание протекает бессимптомно; при фиброзной форме рубцовая ткань может разрастаться с образованием псевдоопухолевый структур.
Важно! Панкреатит поджелудочной железы редко проявляется как самостоятельное заболевание. Обычно патологический процесс объединяет несколько органов пищеварения, вовлекая в него гепатобилиарную систему (печень, желчный пузырь и протоки), двенадцатиперстную кишку, желудок. Данный факт требует проводить диагностику всей пищеварительной системы человека.
Как проходит обследование
Диагностика и лечение панкреатита находятся в компетенции гастроэнтеролога. Для вынесения диагноза врач собирает анамнез, проводит осмотр и назначает диагностические процедуры.
Осмотр врача
Процедура включает оценку состояния кожных покровов, глазных склер, языка, работы слюнных желез. Затем пациента помещают на кушетку и проводят пальпацию и простукивание для выявления объективных симптомов панкреатита:
- симптом Мюсси-Георгиевского, или френикус-симптом – болезненные ощущения при надавливании кончиками пальцев в области над левой ключицей – там, где между ножками кивательных мышц проходит диафрагмальный нерв;
- чувствительность в зоне Шоффара – в области проекции головки поджелудочной железы, на 5-6 см выше и правее пупка;
- симптом Губергрица-Скульского – болезненность проявляется в зоне проекции тела поджелудочной железы, чуть левее зоны Шоффара;
- болезненность в зоне Мейо-Робсона – левый реберно-позвоночный угол – область расположения хвоста поджелудочной железы;
- симптом Дежардена – чувствительность в точке, расположенной на 5-6 см над пупком по линии, соединяющей пупок и подмышечную впадину; как и зона Шоффара, точка является проекцией головки поджелудочной железы;
- гипотрофический признак Гротта – недостаток подкожно-жировой клетчатки в области проекции железы;
- геморрагический симптом Тужилина, или симптом «красных капелек», проявляется в виде мелких бордовых высыпаний или коричневой пигментации над областью железы;
- симптом Кача – болезненность при пальпации на выходе отростков нервов на уровне грудных позвонков: 8-9-го – слева, 9-11 – справа.
- симптом Воскресенского – при увеличении поджелудочной железы с отеком клетчатки пульс брюшной аорты не прощупывается.
Вместе с опросом пальпация позволяет определить наличие диспептических явлений со стороны пищеварительного тракта: метеоризма, отрыжки, тошноты, диареи, запора.
Внимание! Признаком хронического панкреатита может быть выраженная потеря веса. Она развивается вследствие нарушения процесса переваривания пищи на фоне снижения секреторной функции железы и дефицита ферментов. Сопровождается повышенной сухостью кожи, анемией, головокружением.
Диагностические процедуры
Лабораторные методы диагностики:
- общий анализ крови выявляет признаки воспаления – высокий уровень лейкоцитов, пониженный СОЭ;
- биохимический анализ крови определяет уровень панкреатических ферментов – амилазы, щелочной фосфатазы, а также пигмента билирубина;
- анализ мочи показывает остаточное содержание ферментов амилазы и диастазы;
- беззондовые методы диагностики оценивают активность пищеварительного процесса введением субстратов для ферментов поджелудочной железы с последующим отслеживанием их усвоения;
- анализ кала на паразитов проводят по необходимости.

Инструментальный набор методик:
- УЗИ – определяет форму и размеры органа, наличие уплотнений и фиброзных участков;
- гастроскопия — оценивает степень воспаления стенок желудка и двенадцатиперстной кишки;
- рентгенография и ее разновидность – эндоскопическая ретроградная холангиопанкреатография – помогают обнаружить в протоках скопления сгустков или камней, вызывающих закупорку;
- зондовые методы определения внешнесекреторной функции железы – секретин-панкреозиминовый тест, тест Лунда;
- КТ или МРТ позволяет оценить степень некроза тканей у тяжелых пациентов;
- лапароскопия используется в сложных случаях для визуальной оценки и биопсии тканей.
Как лечить панкреатит поджелудочной железы
Три правила при лечении данной патологии – покой, холод и голод:
- покой замедляет кровообращение и снижает приток крови к больному органу;
- холодные компрессы на область подреберья понижают температуру воспаления и выраженность болевого синдрома;
- голодание в течение 1-6 дней приостанавливает выработку ферментов, вызывающих воспаление.
Дополнительно назначают консервативное лечение с использованием медикаментов, физиотерапии и фитотерапии.
Медикаментозное лечение:
- спазмолитики и НПВС для устранения спазмов ЖКТ и воспаленной поджелудочной железы;
- антибиотики – при активном инфекционном процессе;
- антисекреторные препараты – для подавления внешней (ферментной) и внутренней (гормональной) секреции;
- панкреатические ферменты – для поддержания здорового пищеварения в период лечения, а также при значительном перерождении тканей железы;
- инсулиновые препараты – при повреждении зон выработки гормона.
Физиотерапию подключают к лечению после снятия острой фазы воспаления. Наиболее действенные методики:
- электрофорез с обезболивающими и противовоспалительными препаратами повышает интенсивность их действия, лучше снимает боль и воспаление;
- ультразвук используют как обезболивающее при опоясывающем болевом синдроме;
- диадинамические токи – воздействие низкочастотными импульсами улучшает кровоснабжение, усиливает тканевой обмен, обезболивает;
- лазерное и УФ-облучение крови снимают воспаление, улучшают микроциркуляцию жидких сред и регенерацию тканей;
- переменное магнитное поле успешно помогает ликвидировать отек и воспаление.
Фитотерапию используют в качестве сопроводительного лечения – для усиления действия медикаментозных препаратов и устранения возможных «побочек». В этих целях используют растения с противовоспалительным, детоксикационным, спазмолитическим, успокаивающим действием. К ним относят ромашку, календулу, зверобой, полынь, одуванчик, лопух, золотой ус, пустырник, бессмертник, барбарис, тмин и ряд других трав, которые используют как поодиночке, так и в составе комплексных сборов.
В тяжелых случаях, когда консервативные методы лечения не помогают, прибегают к хирургическому удалению органа или его части с последующим назначением заместительной ферментной терапии на постоянной основе. Показания: полный распад органа, наличие кист, некрозов, опухолей, абсцессов, свищей, стойкой закупорки протоков камнями.
После снятия острого воспаления назначают специальное диетическое питание. При хроническом панкреатите или в случае хирургического лечения железы оно должно быть пожизненным.
Диета №5 при панкреатите
При панкреатите железа не в состоянии справиться с большим набором разнообразной пищи, поэтому наилучший выход – это дробное раздельное питание. Полностью исключают продукты, стимулирующие повышенную секрецию: жирное, соленое, жареное, копченое, специи, шоколад, кофе, крепкий чай, мясные, рыбные, грибные бульоны, грубую клетчатку в виде свежих фруктов и овощей, а также любые алкогольные напитки.
Строгая диета №5п (по Певзнеру) актуальна в первые дни после обострений. Особенности:
- дробное питание мелкими порциями 8 раз в сутки; размер разовой порции – не более 300 г.;
- структура пищи – термически обработанные, измельченные в кашицу продукты: пюре, кисели, пудинги, слизистые каши на воде, размягченные в чае сухарики;
- состав пищи – отваренные в воде или на пару овощи (морковь, картофель, кабачки, тыква), нежирные мясо и рыба, нежирная молочная продукция, куриный белок, овощные бульоны, макароны, крупы, полусладкие ягоды и фрукты; акцент следует сделать на белковую пищу с пониженным содержанием жиров и углеводов;
- потребление соли – не более 10 г в сутки; вместо сахара желательно использовать сахарозаменитель;
- еда должна быть теплой – температура 20-52 градуса; горячее и холодное есть нельзя!
При достижении ремиссии требования диеты немного смягчаются:
- количество приемов пищи сокращают до 5 раз в день с увеличением порций;
- допускается употребление неизмельченных продуктов, тушеных и запеченных блюд, молочных каш;
- можно увеличить количество углеводов.
Внимание! Большое значение имеет отказ от курения, особенно если заболевание спровоцировано плохим состоянием сосудов.
Единичный случай острого панкреатита при своевременном и качественном лечении может пройти без последствий для организма. При переходе заболевания в хроническую форму полное восстановление ПЖ невозможно. Однако при соблюдении строгой диеты и рекомендаций по медикаментозному лечению можно добиться стойкой ремиссии со значительным улучшением качества жизни.
Источник
