Панкреатит патогенез и клиника у детей
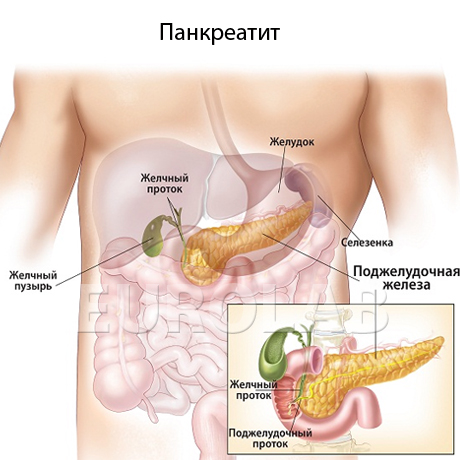
По-видимому, панкреатит взрослых нередко формируется на основе своевременно не распознанной патологии поджелудочной железы, возникшей в детском возрасте.
Выявление панкреатита у детей нередко вызывает затруднения, поэтому точные сведения о его распространенности среди детей с гастроэнтерологической патологией отсутствуют.
Панкреатитом болеют дети любого возраста, хронические его формы диагностируются чаще у старших школьников. Заболевают одинаково часто мальчики и девочки.
Этиология панкреатита у детей.
Наиболее частыми причинами панкреатита являются следующие:
1) склонность к перееданию с употреблением большого количества экстрактивных веществ и трудноперевариваемой пищи (крепкие бульоны, кофе, шоколад, копченые и жирные продукты);
2) дефицит белков и витаминов в питании;
3) нерациональное употребление соков, свежих овощей и фруктов;
4) перенесенные вирусные и бактериальные инфекции (ОРВИ, эпидемический паротит, энтеровирусные заболевания, вирусный гепатит, сепсис, дизентерия и коли-инфекция, скарлатина и др.);
5) постоянные токсико-инфекционные эндогенные влияния хронических очагов инфекции; 6) тупые травмы брюшной полости;
7) психические травмы;
8) заболевания системы пищеварения, прежде всего гепатобилиарной системы и двенадцатиперстной кишки, и кистофиброз поджелудочной железы;
9) эндокринные заболевания (ожирение, сахарный диабет). Обычно развитие панкреатита вызывается сочетанием нескольких из перечисленных выше факторов.
Патогенез панкреатита у детей.
Выделяют два главных механизма развития панкреатита:
1) нарушение дренажной функции панкреатических протоков с повышением давления в них;
2) первичное поражение ацинозных клеток при нормальном давлении в протоках.
Нарушение дренажа поджелудочной железы и повышение давления в ее протоках возникают от ряда причин, среди которых спазм сфинктера печеночно-поджелудочной ампулы (сфинктер Одди), дуоденостаз, дуоденопанкрбатический и билиарно-панкреатический рефлюксы, воспаление большого сосочка двенадцатиперстной кишки (фатеров сосок), заползание аскарид в общий желчный проток и др.
В детском возрасте особое значение придается дискинезиям системы пищеварения, возникающим не только у детей с заболеваниями этой системы, но и у здоровых в связи с морфологической и функциональной незрелостью, а также асинхронностью развития отдельных ее частей.
Повышение давления в панкреатических протоках при рефлюксах может сопровождаться активацией протеоли-тических и липолитических ферментов железы под воздействием кишечной энте-рокиназы и желчи. Возникшие в результате этого аутолитические процессы приводят к развитию или обострению панкреатита.
Повреждение ацинозных клеток поджелудочной железы может возникать в результате действия причин алиментарного характера, при различных интоксикациях, травме, вирусных и бактериальных инфекциях. Электронно-микроскопические наблюдения показали, что высокая активность ацинозных клеток приводит к большим затратам энергетических и структурных белков, в связи с чем повреждаются клеточные ультраструктуры (мембраны, внутриклеточные ферментные комплексы и др.).
Поэтому все причины, вызывающие длительную интенсивную секрецию поджелудочной железы (прежде всего жирная и углеводная пища, недостаток белков и витаминов в ней), могут способствовать повреждению ее внутриклеточных структур, т. е. приводить к развитию панкреатита.
Поврежденные клетки поджелудочной железы выделяют фермент цитокиназу, который активирует переход трипсиногена в трипсин, действующий на межуточную ткань, паренхиму железы и пакреатические островки (островки Лангерганса). При этом повышается проницаемость стенок кровеносных сосудов, отекает межуточная ткань, появляются геморрагии.
В одних случаях патологический процесс ограничивается острым отеком поджелудочной железы, в других — развивается картина острого панкреонекроза. При резко выраженных деструктивных процессах в железе процессы аутолиза усиливаются действием липазы.
Для острого пакреатита у детей более характерно серозное воспаление с небольшими очаговыми деструктивными изменениями или без них, что объясняется анатомо-физиологическими особенностями поджелудочной железы, имеющей хороший дренаж протоков.
В связи с этим стадия острого интерстициального отека относительно быстро регрессирует, а отсутствие рациональной терапии в фазе затихания процесса и дальнейшего противорецидивного лечения приводит к повторным обострениям и формированию хронических форм панкреатита.
Источник
Что такое Острый панкреатит у детей –
Острый панкреатит у детей – острое поражение поджелудочной железы воспалительно-деструктивного характера, которое связано с активацией панкреатических ферментов внутри самой железы и ферментативной токсемией. У детей эта форма панкреатита встречается не настолько часто, как у взрослых. Тем не менее, клинические случаи есть по всему миру.
Виды острого панкреатита:
- интерстициальный
- деструктивный
Последний вид известен также как панкреонекроз.
Что провоцирует / Причины Острого панкреатита у детей:
Среди наиболее частых причин, вызывающих рассматриваемую болезнь, выделяют:
- инфекции,
- обструкцию и повышение давления в панкреатических протоках,
- тупую травму поджелудочной железы,
- гиперкальциемию,
- гепатобилиарную патологию
- медикаментозные и токсические поражения
Острый панктеатит у детей могут вызвать такие инфекции как вирусный гепатит, эпидемический паротит, Коксаки В, энтеровирус, герпес, ветряная оспа, псевдотуберкулез, грипп, сальмонеллез, дизентерия, сепсис и пр. Тупую травму ребенок может получить вследствие удара в живот большой силы.
Повышение давления и обструкцию в панкреатических протоках вызывают такие болезни:
- холедохолитиаз
- папиллит
- дуоденостаз с дуоденопанкреатическим рефлюксом
- киста или стриктура холедоха
- описторхоз
- закупорка дуоденального соска аскаридами
- клонорхоз
- фасциолез
Что касается гепатобилиарной патологии, сюда относят хронический холецистит и желчнокаменную болезнь. Гиперкальциемия возникает в результате гипервитаминоза D или гиперпаратиреоза у ребенка. Токсические поражения – это отравления свинцом, мышьяком, ртутью, фосфором. А медикаментозные поражения поджелудочной возникают от приема препаратов:
- гипотиазид,
- азатиоприн,
- метронидазол,
- фуросемид,
- сульфаниламиды,
- тетрациклины,
- глюкокортикоиды в высоких дозах
Дополнительный фактор, влияющий на проявления заболевания, это потребление жирной и/или жаренной пищи в больших количествах. Примерно у четверти детей с острым панкреатитом не удается выявить причину начала болезни.
Патогенез (что происходит?) во время Острого панкреатита у детей:
Повреждение ткани поджелудочной железы приводит к развитию воспалительного процесса. Высвобождаются лизосомальные ферменты, которые осуществляют интрапанкреатическую активацию ферментов (трипсиногена), повреждающих железу. В крови повышается уровень биологически активных веществ, что приводит к общим волемическим и микроциркуляторным расстройствам, вероятен коллапс.

Симптомы Острого панкреатита у детей:
Для детей характерен в большинстве случаев интерстициальная форма острого панкреатита. Основным симптомом являются боли в животе такой характеристики:
- ощущаются в эпигастрии или области пупка
- пронизывающие, интенсивные
- сопровождаются чувством тяжести, метеоризмом и отрыжкой
- «отдают» чаще в левое подреберье, левую поясничную область
Может быть и такой симптом как рвота, возможно – повторная. Температура в норме или субфебрильная. Осмотр врача дает возможность зафиксировать такие симптомы:
- небольшое вздутие живота
- нарастание болей после пальпации живота
- иногда – резистентность мышц в эпигастрии
- тахикардия, тенденция к артериальной гипотензии
- положительные симптомы Френкеля, Мейо-Робсона, Бергмана и Калька
- бледность или гиперемия лица
- устойчивая болезненность при глубокой пальпации в зоне Шоффара
Лабораторный анализ крови показывает небольшой лейкоцитоз, нейтрофилез, может быть также повышение АЛТ, гипогликемия. При интерстициальном панкреатите умеренно повышены уровни липазы, амилазы и трипсина, но только непродолжительное время.
Деструктивный острый панкреатиту детей бывает гораздо реже. Для него типичны такие симптомы:
- неукротимая рвота
- очень интенсивная постоянная упорная боль в левом боку
- возможен жировой некроз подкожно-жировой клетчатки на животе, реже на лице и конечностях
- гемодинамические расстройства: шок, коллапс
- вероятны экхимозы, геморрагическая сыпь, желтуха
- субфебрильная или фебрильная температура тела
Осмотр показывает:
- частый слабо наполненный пульс
- артериальную гипотензию
- напряжение и вздутие живота
- утрудненность пальпации из-за напряжения передней брюшной стенки
Анализ крови показывает выраженный нейтрофильный лейкоцитоз, тромбоцитопению, СОЭ выше нормы. Наблюдается выраженная и стойкая гиперферментемия. Панкреонекроз может проходить с осложнениями: ранними и поздники. К ранним относят печеночную недостаточность, шок, ДВС, почечную недостаточность, сахарный диабет, кровотечения. К поздним относят абсцессы и флегмону поджелудочной железы, псевдокисты поджелудочной железы, перитонит, свищи.
При тяжелых формах острого панкреатита у детей может быть летальный исход (смерть). Он наступает в результате кровотечения, шока, гнойного перитонита.
Диагностика Острого панкреатита у детей:
Диагностируют острый панкреатит у детей на основе анамнеза и проявляющихся симптомов. Берут во внимание повышение уровня ферментов поджелудочной железы в крови и моче: амилазы, липазы и трипсина. Как метод диагностики применяют УЗИ и компьютерную томографию. При остром панкреатите отмечают диффузное увеличение поджелудочной железы в размерах, снижение эхогенности ткани, нечеткую визуализацию контуров.
Острый панкреатит у детей в диагностике отличают от болезней, при которых также есть интенсивные боли в животе:
- острый холецистит
- острый аппендицит
- острая кишечная непроходимость
- перфорация язвы
- желчные колики
Лечение Острого панкреатита у детей:
Острую форму заболевания лечат в стационаре. Ребенку нужен как физический, так и психический покой. Для этого нужно придерживаться постельного режима. Что касается пищевого режима, поджелудочной нужен покой. Соблюдают принципы механического и химического щажения пищеварительного тракта. Для этого 1-2 дня ребенок должен полностью голодать. В эти дни ему дают только щелочную минеральную воду типа «Боржоми» без газа, теплую. Доза составляет 5 мл на 1 кг, приниматьб 5-6 раз в сутки. На третий или второй день можно вводить щадящее питание. Необходима индивидуальная диета на 10–15 дней.
В первый день ребенку парентерально вводят глюкозу. Если есть показания, также плазму и белковые препараты. Со 2-го дня можно протертую гречневую или овсяную каши, чай без сахара с сухарями, паровой омлет. С 4-х суток дают несвежий белый хлеб, протертую кашу, творог, молочный кисель. С пятых суток дают овощные пюре, протертые овощные супы.
С 8-10 дня можно давать ребенку паровые котлеты, фарш из отварного мяса, рыбы. С 14-го дня в рацион вводятся печеные яблоки, фруктовые кисели. Еще через несколько суток можно свежие фрукты и овощи в ограниченном количестве. Когда проведена пищевая адаптация, назначают диету №5п с калорийностью 2500–2700 ккал. В ней соблюдается принцип увеличения белка на 30%, уменьшения жиров и углеводов на 20%.
Ребенок обязательно должен кушать 5–6 раз в сутки маленькими порциями только вареные и тушеные блюда. Категорически запрещено давать больному блюда с выраженными холеретическим, сокогонным, холекинетическим эффектами, сырые овощи и фрукты, мясные и рыбные бульоны, копчености, шоколад, маринады.
Медикаментозное лечение острого панкреатита у детей проводится при помощи спазмалитиков: но-шпы, платифиллина и т.д. Одновременно с ними дают болеутоляющие средства в дозировке согласно возрасту. Один их ключевых моментов лечения – дезинтоксикационная терапия путем внутривенного введения 5-10%-ного раствора глюкозы, плазмы. В зависимости от тяжести и формы заболевания назначаются кортикостероидные препараты короткими курсами.
Если есть показания, врачи дают ребенку препараты кальция, антигистаминные препараты, рутин, аскорбиновую кислоту и пр. В тяжелых случаях применяют для лечения острого панкреатита у детей ингибиторы протеаз: контрикал (трасилол), гордокс. В связи с недостаточностью поджелудочной железы ребенка назначаются ферментные препараты, наиболее популярным является панкреатин. При выраженном холестазе применяются легкие желчегонные препараты, отвары трав: кукурузные рыльца, цветки ромашки.
Профилактика Острого панкреатита у детей:
Профилактика первичного и рецидивирующего острого панкреатита начинается с соблюдения режима питания. Запрещено за 1 раз употреблять большие объемы пищи. Спиртное категорически запрещено. Необходимо родителям следить за здоровьем ребенка и своевременно лечить появляющиеся у него заболевания пищеварительной системы.
При остром и хроническом калькулезном холецистите, холедохолитиазе, непроходимости билиопанкреатических протоков оперативное лечение должно проводиться как можно раньше. Предотвратить рецидив острого панкреатита или переход его в хронический панкреатит можно благодаря раннему и правильному лечению первичных форм острого панкреатита. Лечение больных в стационаре должно проводиться до ликвидации острых изменений в поджелудочной железе. Способствуют профилактике острого панкреатита систематическое диспансерное наблюдение за больными гастроэнтерологического профиля, их лечение в амбулатории и поликлинике.
К каким докторам следует обращаться если у Вас Острый панкреатит у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Острого панкреатита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Источник
Хронический панкреатит (ХП) – воспалительно-дегенеративное заболевание поджелудочной железы (ПЖ) с прогрессирующим течением, характеризующееся появлением абдоминальной боли и диспепсии в периоды обострений, признаками преимущественно экзокринной недостаточности и грубыми структурными нарушениями паренхимы в виде фиброза, кист, деформации протоковой системы.

Этиология и патогенез
ХП – полиэтиологическое заболевание, которое редко развивается после острого панкреатита, вызванного травмой брюшной полости, инфекциями, токсическими воздействиями. Факторами риска ХП являются наследственная предрасположенность, гастродуоденальная патология, заболевания билиарной системы, ожирение, курение, аутоиммунные процессы. Патогенетическими механизмами заболевания служат микроциркуляторные расстройства, в качестве основных причин которых рассматривают спастическое состояние сосудов ПЖ и повышение тонуса мышц сфинктера панкреатического протока, последующие воспаление и деструкцию паренхимы с развитием внешнесекреторной недостаточности.
Клиника хронического панкреатита
Анамнез заболевания обычно составляет несколько лет и соответствует времени появления рецидивирующих абдоминальных болей, может включать данные о предшествующих госпитализациях по поводу острых приступов болей в животе неуточненной природы. Сведения о перенесенном ранее остром панкреатите обычно отсутствуют. Следует учитывать, что панкреатогенные боли у детей часто сочетаются с другой гастроэнтерологической патологией, поэтому не всегда имеют классическую картину, наблюдаемую у взрослых пациентов. Кроме того, симптоматика ХП зависит от степени выраженности экскреторной недостаточности. Однако абдоминальный болевой синдром типичен для обострения ХП, отличается упорством и значительной длительностью (до 3 ч и более).
Боли обычно интенсивные, имеют ноющий и приступообразный характер. Чаще локализуются в эпигастральной области, в правом и левом подреберье и в околопупочной области. При ХП с сохраненной экзокринной функцией ПЖ чаще отмечаются более выраженные боли, которые усиливаются после еды, нарастают во вторую половину дня, при ХП со сниженной экзокринной функцией – умеренные боли, не связанные с приемом пищи. Боли будут иррадиировать в спину и грудную клетку, возможен опоясывающий характер болей. Боли могут угасать в разных положениях: колено-локтевом, сидя или с наклоном корпуса вперед.
Обострения могут быть вызваны погрешностями в диете (увеличение потребления жареной, жирной пищи, повышением содержания сахара в рационе), увеличением физической нагрузки и острыми респираторными инфекциями.
В периоды обострения может быть снижение аппетита, тошнота и рвота (может быть многократной на высоте приступа), отрыжка, чувство тяжести после приема пищи, метеоризм, стул становится неоформленным. У некоторых больных возможна стеаторея, на фоне экзокринной недостаточности ПЖ.
В остром периоде отмечается похудание, астенизация больных. В большинстве случаев обострения ХП имеет сопряженность абдоминального синдрома с интоксикацией и повышением температуры тела.
При сопутствующей патологии желчевыводящей системы будут отмечаться пузырные симптомы, Кача, Мейо-Робсона, а также возможно незначительное увеличение печени.
Диагностика хронического панкреатита
Лабораторные исследования
В общем анализе крови при обострении ХП будет лейкоцитоз, нейтрофилез, повышение гематокрита, увеличение СОЭ.
В биохимическом анализе крови необходимо определить следующие показатели: общий белок, холестерин, триглицериды, кальций, СРБ, альфа-амилаза крови, липаза, трипсин, мочевина, глюкоза, АЛТ, АСТ, ЩФ, ГГТ.
В анализах крови будет повышение альфа-амилазы, эластазы-1, трипсина и уменьшение уровня ингибитора трипсина. Высокий уровень липазы в течение длительного времени может свидетельствовать о жировом панкреонекрозе.
При осложненном течении ХП будет наблюдаться длительное повышение значений амилазы мочи. Информативным показателем феномена уклонения ферментов при обострении ХП служит повышение содержания эластазы-1 в крови.
Нормальные показатели уровня ферментов в крови и моче не исключают диагноз ХП. В таком случае можно использовать провокационные тесты.
При копрологическом исследовании можно выявить панкреатическую недостаточность: стеаторею (нейтральный жир в кале), креаторею (непереваренные мышечные волокна), амилорею (крахмал в кале). При легкой степени хронического панкреатита, копрологическое исследование будет не информативным. Эффективно определение содержания эластазы-1 в кале, как показатель внешнесекреторной деятельности ПЖ.
Внутрисекреторную функцию ПЖ оценивают по уровню следующих гормонов в крови: инсулин, глюкагон, С-пептид. Возможно проведение глюкозотолерантного теста.
Биохимическое исследование сыворотки крови, кроме феномена уклонения ферментов, как правило, позволяет обнаружить нарушения свертываемости крови, повышение уровня глюкозы, АЛТ и АСТ, СРБ, снижение уровня кальция, повышение щелочной фосфатазы и гамма-глютамилтранспептидазы, билирубина, изменения липидограммы.
Для диагностики аутоиммунного ХП проводят определение в сыворотке крови IgG4, антинуклеарного фактора, антител к двуспиральной ДНК, внутриорганных антител к ПЖ.
Инструментальные исследования
УЗИ ПЖ является скрининговым методом. В период обострения хронического панкреатита можно выявить снижение эхогенности, увеличение общего объема и отечно-интерстциальные изменения в органе.
При длительном течении ХП будет обратная картина, так как уже преобладают процессы фиброзирования: железа уменьшается в объеме, изменяются контуры, общий размер уменьшается.
Для более детальной оценки морфологической структуры органа возможно использование эндоскопического УЗИ, КТ, МРТ, магнитно-резонансной холангиопанкреатографии, эндоскопической ретроградной холангиопанкреатографии по показаниям.
Критерии постановки диагноза хронический панкреатит
Основные критерии | Дополнительные критерии |
1. Повторяющиеся не менее 1 года эпизоды болей в животе с локализацией в верхнем левом квадранте, глубоко в эпигастрии, полосой от подреберья к подреберью. | 1. Эрозивные, эрозивно-язвенные изменения слизистой оболочки пищевода, желудка, двенадцатиперстной кишки, сопровождающиеся повышением кислотообразующей функции желудка. |
2. Снижение внешнесекреторной функции ПЖ по данным определения эластазы-1 в кале (<200 мг/г). | 2. Стеаторея (нейтральный жир в копрограмме). |
3. Нарушение структуры и размеров ПЖ и ее протоков по данным современных методов визуализации: УЗИ, эндосонографии, КТ, МРТ и др. | 3. Повышение уровня липазы и/или панкреатической амилазы в крови и/или в моче. |
4. Острый панкреатит в анамнезе. | 4. Связь болей в животе с грубыми нарушениями диеты: употреблением жирной и/или обильной пищи. |
5. Связь болей в животе с тошнотой и/или рвотой. | |
6. Эпизоды приступов болей в животе в анамнезе, ставшие поводом к экстренной госпитализации с подозрением на хирургическую патологию. | |
7. Сахарный диабет. | |
8. ЖКБ. | |
9. Аномалии общего желчного протока. | |
10. Наследственные гиперлипидемии, ожирение. | |
11. Белково-калорийная недостаточность. |
Для подтверждения диагноза ХП достаточно четырех критериев (в том числе одного основного).
Лечение
Щадящий режим, предусматривающий исключение чрезмерных физических нагрузок и острых стрессовых ситуаций; лечебное питание в период обострения ХП и соблюдение рекомендаций по расширению диеты в фазе субремиссии и ремиссии; индивидуальный подход в назначении медикаментозных средств, учитывающий особенности клинико-морфологического варианта заболевания, – основные принципы терапии заболевания, направленные на создание физиологического покоя ПЖ и других органов пищеварения.
Лечебное питание в период обострения хронического панкреатита должно снизить ферментообразование, уменьшить стаз в протоках ПЖ.
При тяжелом течении обострения ХП больного переводят на парентеральное питание, эффективность которого оценивается по динамике массы тела пациента и лабораторных показателей, восстановлению моторики желудочно-кишечного тракта.
Для устранения эндогенной интоксикации при обострении ХП проводится инфузионная терапия с использованием декстрана [ср. мол. масса 30000-40000] (Реополиглюкина*), 5% раствора декстрозы (Глюкозы*), 10% раствора альбумина человека (Альбумина*).
При улучшении общего состояния больного, восстановлении аппетита, нормализации функций пищеварительной системы назначают диетическое питание (стол № 5 панкреатический) со сниженной калорийностью относительно возрастной нормы за счет ограничения белка животного происхождения, жира и углеводов. Пища жидкой и полужидкой консистенции дается в отварном виде, теплой. Кратность питания составляет не менее 6 раз в сутки. Расширение диеты проводится постепенно, длительно (от 6 до 12 мес и более) исключают продукты, оказывающие стимулирующее влияние на секреторную функцию желудка и выделение желчи (овощные и фруктовые соки, сахар, варенье, джемы), продукты, содержащие грубую клетчатку (сырые овощи, ягоды, фрукты).
Купирование абдоминального болевого синдрома достигается при снижении давления в протоках ПЖ, устранении спазма сфинктера Одди, восстановлении пассажа в двенадцатиперстную кишку панкреатического сока и желчи, необходимых для пищеварения, путем назначения холинолитических средств (платифиллина детям старше 6 лет), спазмолитиков (папаверина детям старше 6 мес), анальгетиков (баралгина детям старше 15 лет), блокаторов Н2-рецепторов (фамотидина пациентам старше 18 лет), ингибиторов протоновой помпы (омепразола пациентам старше 18 лет), антацидов [алгелдрата + магния гидроксид (Алмагеля*) детям старше 10 лет, алгелдрата + магния гидроксид (Маалокса*) детям старше 15 лет], антисекреторных препаратов (октреотида пациентам старше 18 лет), ферментов [панкреатина (Креона*)]. В целях устранения рвоты, отрыжки пищей, изжоги используют прокинетики [метоклопрамид (Церукал*) детям старше 2 лет, домперидон] коротким курсом.
В фазе субремиссии ХП рекомендуется продолжение терапии полиферментными препаратами с подбором дозы, обеспечивающей увеличение массы тела ребенка, устранение метеоризма, нормализацию стула и лабораторных показателей состояния внешнесекреторной функции поджелудочной.
Источники:
Гастроэнтерология. Национальное руководство. Под ред. В. Т. Ивашкина, Т. Л. Лапиной – М. : ГЭОТАР-Медиа, 2018.
Детская гастроэнтерология : практическое руководство. Под ред. И. Ю. Мельниковой – М. : ГЭОТАР-Медиа, 2018.
Рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению хронического панкреатита. В.Т. Ивашкин., 2014.
Источник
