Панкреатит у ребенка биохимия

Панкреатит у детей протекает с развитием воспалительной реакции в тканях поджелудочной железы. В детском возрасте эта патология нередко маскируется под другие болезни пищеварительного тракта (гастродуоденит, гастрит, дисбактериоз), может долгое время протекать с незначительными симптомами.
При появлении признаков панкреатита у детей необходимо обратиться к педиатру или детскому гастроэнтерологу. Без лечения заболевание переходит в хроническую форму и может давать осложнения, включая панкреонекроз (осложнение острого панкреатита с омертвлением ткани поджелудочной железы) [1].
Причины развития панкреатита у ребенка
Панкреатит у детей развивается под действием различных внешних и внутренних неблагоприятных факторов:
- нерациональное питание, переедание, избыток в рационе жирных, пряных и чрезмерно острых блюд;
- тяжелые аллергические реакции на лекарственные препараты, продукты питания, факторы внешней среды;
- врожденные или приобретенные аномалии развития органов пищеварения;
- повреждения брюшной стенки;
- прогрессирование других болезней ЖКТ;
- доброкачественные и злокачественные новообразования в поджелудочной железе;
- гельминтозы;
- эндокринологические заболевания;
- перенесенные вирусные заболевания;
- гормональные нарушения;
- бесконтрольный прием лекарственных препаратов.
Независимо от причин развития панкреатита у детей, ребенок нуждается в квалифицированной медицинской помощи и проведении комплексного обследования.
По данным диагностики специалисты выявляют факторы, провоцирующие воспалительную реакцию в поджелудочной железе, подбирают эффективную схему лечения, проводят профилактику для предотвращения дальнейших рецидивов.
Симптомы панкреатита у детей
Главными симптомами панкреатита у детей являются:
- жалобы на резкие боли в верхней части живота, которые часто отдают в поясницу и ребра;
- тошнота;
- метеоризм;
- расстройство стула;
- белый налет на языке;
- прогрессирование других болезней ЖКТ;
- частая рвота [2].
Острый панкреатит у детей
Острая форма панкреатита может развиваться вследствие инфекционного поражения организма, на фоне повреждений поджелудочной железы. Болезнь часто возникает после переедания и употребления чрезмерно жирной пищи, а также на фоне вирусных инфекций и гельминтозов.
Острое воспаление железы сопровождается выраженным деструктивно-воспалительным процессом. Ребенка необходимо госпитализировать, чтобы избежать развития осложнений и серьезных нарушений в работе пищеварительной системы [3]. Своевременное обращение к врачу поможет избежать негативных последствий, например, развития гнойного перитонита (инфекционного воспаления брюшины).
Хронический панкреатит у детей
Признаки хронического воспаления поджелудочной железы у детей определяются в первую очередь формой болезни и состоянием других органов пищеварительного тракта. Обычно детей беспокоят ноющие боли под грудью, которые усиливаются после употребления жирных и острых блюд, физического и психоэмоционального переутомления.
Хронический панкреатит в детском возрасте чаще всего развивается на фоне неблагоприятной наследственности. Если у родителей и близких родственников появляется подобное заболевание, риски его развития у ребенка значительно возрастают.
Хроническое течение воспалительного процесса может приводить к необратимым изменениям тканей поджелудочной железы и нарушению функций органа. При появлении характерных признаков обострения, таких как боль в животе, горечь во рту, рвота, частый и жидкий стул, необходимо обращаться к специалистам. Самолечение может усилить воспалительную реакцию.
Реактивный панкреатит у детей
Реактивный панкреатит развивается у детей на фоне других заболеваний желудочно-кишечного тракта, токсического поражения (например, в следствии отравления лекарствами), аллергической реакции. В подавляющем большинстве причина воспалительного процесса кроется в обострении желчнокаменной болезни и болезней печени.
Реактивный панкреатит развивается через несколько часов после неблагоприятного воздействия внутренних и внешних факторов. Отмечаются следующие симптомы:
- боль, нарастающая после еды;
- признаки газообразования;
- изжога;
- тошнота, переходящая в рвоту;
- следы желчи и слизи в рвотных массах [4].
Диагностика панкреатита у детей
Диагноз ставится на основании клинической картины, результатов опроса, осмотра ребенка и данных проведенного обследования. При прощупывании живота гастроэнтеролог обнаруживают локальную болезненность в области эпигастрия (в верхней и средней части живота, между реберными дугами). С целью выявления сопутствующих патологий органов пищеварения специалисты могут также назначить:
- обзорную рентгенографию органов ЖКТ;
- компьютерную томографию;
- УЗИ;
- МРТ.
Лечение панкреатита у детей
Выбор методов лечения панкреатита у детей требует внимательного изучения анамнеза, данных обследования и осмотра ребенка. Острая форма заболевания нередко требует госпитализации ребенка. Воспаленная поджелудочная железа нуждается в покое, который можно обеспечить только строгим соблюдением следующих условий:
- постельный режим;
- диета;
- возможное краткосрочное лечебное голодание;
- медикаментозное лечение, включающее введение глюкозы, обезболивающих и противовоспалительных препаратов, а также лекарств, предназначенных для нормализации пищеварения, например, препарат Креон®.
При выраженной деструкции (нарушении в процессе функционирования) поджелудочной железы требуется срочное хирургическое лечение.
Из-за высокого риска появления осложнений панкреатит в детском возрасте требует контроля специалистов. Даже если симптомы воспалительного процесса слабо выражены, необходимо обратиться к специалисту для предупреждения нежелательных последствий.
Особое внимание гастроэнтерологи уделяют разработке мер профилактики обострений панкреатита у детей. Профилактика включает поддержание рационального питания, соответствующего возрасту ребенка, предупреждение токсикационного поражения организма в результате инфекционных процессов и течения болезней внутренних органов.
Диета при панкреатите у детей
При панкреатите ребенок должен соблюдать диету.
Исключаются следующие продукты питания и напитки:
При панкреатите ребенок должен соблюдать диету.
Исключаются следующие продукты питания и напитки:
- свежий хлеб и выпечка;
- газированная вода;
- жирные молочные продукты;
- копчености, приправы и пряности;
- магазинные соки;
- жирное мясо;
- капуста;
- лимоны;
- кредис;
- бобовые;
- кофе [5].
Полезны слизистые каши, приготовленные на овощных отварах. Можно употреблять мясные бульоны, приготовленные из птицы (курица без кожи), телятины, кролика, которые предварительно готовят на пару или отваривают. В период обострения пища должна быть протертой, не содержать комков и грубых кусков, способных травмировать слизистую пищеварительного тракта.
Употребление ферментных препаратов
При обострении панкреатита у детей осложняется работа поджелудочной железы, что затрудняет ее участие в пищеварении. Чтобы оказать поддержку воспаленном органу и всему желудочно-кишечному тракту, специалисты назначают ферментные препараты. Они содержат панкреатин, который ускоряет процесс расщепления углеводов, жиров и белков, способствуя их активному всасыванию в кровоток.
Препарат Креон® является современным ферментным средством, содержащим панкреатин в виде минимикросфер, которые помещены в желатиновую капсулу. Сама капсула растворяется в желудке, из нее высвобождаются минимикросферы, которые перемешиваются с желудочным содержимым. Каждая частичка минимикросфер покрыта кислотоустойчивой оболочкой, что позволяет им в первозданном виде покинуть желудок и вместе с пищей перейти в кишечник. При изменении рН в кишечнике происходит растворение кислотоустойчивого покрытия минимикросфер, пищеварительные ферменты высвобождаются и начинают свою работу. Перемешиваясь с желудочным содержимым, частички активного вещества поступают в кишечник и быстрее оказывают терапевтическое действие.
Материал разработан при поддержке компании Эбботт в целях повышения осведомлённости пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу
RUCRE172288 от 06.06.2017
1. Белоусов Ю.В. Заболевания поджелудочной железы у детей: панкреатит или панкреатопатия? Здоровье Украины. 2004; 26: 28-32
2. Сереброва С.Ю. Хронический панкреатит: современный подход к диагностике и лечению. Русский Медицинский Журнал. Болезни органов пищеварения. 2008; 10
3. Данилов В.Г., Косарев В.А., Дурягин Д.С. и другие. Острый панкреатит у детей // Хирургия. 1995. – № 4.
4. Гудзенко Ж.П., Панкреатит у детей //М: «Медицина», 1980.
5. Асташкин В.А. Панкреатит у детей.//Хирургия. 1975. – № 10.
Материал разработан при поддержке компании Abbott в целях повышения осведомленности пациентов о состоянии здоровья.
Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу.
Источник
Панкреатит у детей протекает с развитием воспалительной реакции в тканях поджелудочной железы. В детском возрасте эта патология нередко маскируется под другие болезни пищеварительного тракта (гастродуоденит, гастрит, дисбактериоз), может долгое время протекать с незначительными симптомами.
При появлении признаков панкреатита у детей необходимо обратиться к педиатру или детскому гастроэнтерологу. Без лечения заболевание переходит в хроническую форму и может давать осложнения, включая панкреонекроз (осложнение острого панкреатита с омертвлением ткани поджелудочной железы) [1].
Причины развития панкреатита у ребенка
Панкреатит у детей развивается под действием различных внешних и внутренних неблагоприятных факторов:
- нерациональное питание, переедание, избыток в рационе жирных, пряных и чрезмерно острых блюд;
- тяжелые аллергические реакции на лекарственные препараты, продукты питания, факторы внешней среды;
- врожденные или приобретенные аномалии развития органов пищеварения;
- повреждения брюшной стенки;
- прогрессирование других болезней ЖКТ;
- доброкачественные и злокачественные новообразования в поджелудочной железе;
- гельминтозы;
- эндокринологические заболевания;
- перенесенные вирусные заболевания;
- гормональные нарушения;
- бесконтрольный прием лекарственных препаратов.
Независимо от причин развития панкреатита у детей, ребенок нуждается в квалифицированной медицинской помощи и проведении комплексного обследования.
По данным диагностики специалисты выявляют факторы, провоцирующие воспалительную реакцию в поджелудочной железе, подбирают эффективную схему лечения, проводят профилактику для предотвращения дальнейших рецидивов.
Симптомы панкреатита у детей
Главными симптомами панкреатита у детей являются:
- жалобы на резкие боли в верхней части живота, которые часто отдают в поясницу и ребра;
- тошнота;
- метеоризм;
- расстройство стула;
- белый налет на языке;
- прогрессирование других болезней ЖКТ;
- частая рвота [2].
Острый панкреатит у детей
Острая форма панкреатита может развиваться вследствие инфекционного поражения организма, на фоне повреждений поджелудочной железы. Болезнь часто возникает после переедания и употребления чрезмерно жирной пищи, а также на фоне вирусных инфекций и гельминтозов.
Острое воспаление железы сопровождается выраженным деструктивно-воспалительным процессом. Ребенка необходимо госпитализировать, чтобы избежать развития осложнений и серьезных нарушений в работе пищеварительной системы [3]. Своевременное обращение к врачу поможет избежать негативных последствий, например, развития гнойного перитонита (инфекционного воспаления брюшины).
Хронический панкреатит у детей
Признаки хронического воспаления поджелудочной железы у детей определяются в первую очередь формой болезни и состоянием других органов пищеварительного тракта. Обычно детей беспокоят ноющие боли под грудью, которые усиливаются после употребления жирных и острых блюд, физического и психоэмоционального переутомления.
Хронический панкреатит в детском возрасте чаще всего развивается на фоне неблагоприятной наследственности. Если у родителей и близких родственников появляется подобное заболевание, риски его развития у ребенка значительно возрастают.
Хроническое течение воспалительного процесса может приводить к необратимым изменениям тканей поджелудочной железы и нарушению функций органа. При появлении характерных признаков обострения, таких как боль в животе, горечь во рту, рвота, частый и жидкий стул, необходимо обращаться к специалистам. Самолечение может усилить воспалительную реакцию.
Реактивный панкреатит у детей
Реактивный панкреатит развивается у детей на фоне других заболеваний желудочно-кишечного тракта, токсического поражения (например, в следствии отравления лекарствами), аллергической реакции. В подавляющем большинстве причина воспалительного процесса кроется в обострении желчнокаменной болезни и болезней печени.
Реактивный панкреатит развивается через несколько часов после неблагоприятного воздействия внутренних и внешних факторов. Отмечаются следующие симптомы:
- боль, нарастающая после еды;
- признаки газообразования;
- изжога;
- тошнота, переходящая в рвоту;
- следы желчи и слизи в рвотных массах [4].
Диагностика панкреатита у детей
Диагноз ставится на основании клинической картины, результатов опроса, осмотра ребенка и данных проведенного обследования. При прощупывании живота гастроэнтеролог обнаруживают локальную болезненность в области эпигастрия (в верхней и средней части живота, между реберными дугами). С целью выявления сопутствующих патологий органов пищеварения специалисты могут также назначить:
- обзорную рентгенографию органов ЖКТ;
- компьютерную томографию;
- УЗИ;
- МРТ.
Лечение панкреатита у детей
Выбор методов лечения панкреатита у детей требует внимательного изучения анамнеза, данных обследования и осмотра ребенка. Острая форма заболевания нередко требует госпитализации ребенка. Воспаленная поджелудочная железа нуждается в покое, который можно обеспечить только строгим соблюдением следующих условий:
- постельный режим;
- диета;
- возможное краткосрочное лечебное голодание;
- медикаментозное лечение, включающее введение глюкозы, обезболивающих и противовоспалительных препаратов, а также лекарств, предназначенных для нормализации пищеварения, например, препарат Креон®.
При выраженной деструкции (нарушении в процессе функционирования) поджелудочной железы требуется срочное хирургическое лечение.
Из-за высокого риска появления осложнений панкреатит в детском возрасте требует контроля специалистов. Даже если симптомы воспалительного процесса слабо выражены, необходимо обратиться к специалисту для предупреждения нежелательных последствий.
Особое внимание гастроэнтерологи уделяют разработке мер профилактики обострений панкреатита у детей. Профилактика включает поддержание рационального питания, соответствующего возрасту ребенка, предупреждение токсикационного поражения организма в результате инфекционных процессов и течения болезней внутренних органов.
Диета при панкреатите у детей
При панкреатите ребенок должен соблюдать диету.
Исключаются следующие продукты питания и напитки:
При панкреатите ребенок должен соблюдать диету.
Исключаются следующие продукты питания и напитки:
- свежий хлеб и выпечка;
- газированная вода;
- жирные молочные продукты;
- копчености, приправы и пряности;
- магазинные соки;
- жирное мясо;
- капуста;
- лимоны;
- кредис;
- бобовые;
- кофе [5].
Полезны слизистые каши, приготовленные на овощных отварах. Можно употреблять мясные бульоны, приготовленные из птицы (курица без кожи), телятины, кролика, которые предварительно готовят на пару или отваривают. В период обострения пища должна быть протертой, не содержать комков и грубых кусков, способных травмировать слизистую пищеварительного тракта.
Употребление ферментных препаратов
При обострении панкреатита у детей осложняется работа поджелудочной железы, что затрудняет ее участие в пищеварении. Чтобы оказать поддержку воспаленном органу и всему желудочно-кишечному тракту, специалисты назначают ферментные препараты. Они содержат панкреатин, который ускоряет процесс расщепления углеводов, жиров и белков, способствуя их активному всасыванию в кровоток.
Препарат Креон® является современным ферментным средством, содержащим панкреатин в виде минимикросфер, которые помещены в желатиновую капсулу. Сама капсула растворяется в желудке, из нее высвобождаются минимикросферы, которые перемешиваются с желудочным содержимым. Каждая частичка минимикросфер покрыта кислотоустойчивой оболочкой, что позволяет им в первозданном виде покинуть желудок и вместе с пищей перейти в кишечник. При изменении рН в кишечнике происходит растворение кислотоустойчивого покрытия минимикросфер, пищеварительные ферменты высвобождаются и начинают свою работу. Перемешиваясь с желудочным содержимым, частички активного вещества поступают в кишечник и быстрее оказывают терапевтическое действие.
Материал разработан при поддержке компании Эбботт в целях повышения осведомлённости пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу
RUCRE172288 от 06.06.2017
1. Белоусов Ю.В. Заболевания поджелудочной железы у детей: панкреатит или панкреатопатия? Здоровье Украины. 2004; 26: 28-32
2. Сереброва С.Ю. Хронический панкреатит: современный подход к диагностике и лечению. Русский Медицинский Журнал. Болезни органов пищеварения. 2008; 10
3. Данилов В.Г., Косарев В.А., Дурягин Д.С. и другие. Острый панкреатит у детей // Хирургия. 1995. – № 4.
4. Гудзенко Ж.П., Панкреатит у детей //М: «Медицина», 1980.
5. Асташкин В.А. Панкреатит у детей.//Хирургия. 1975. – № 10.
Материал разработан при поддержке компании Abbott в целях повышения осведомленности пациентов о состоянии здоровья.
Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу.
Источник
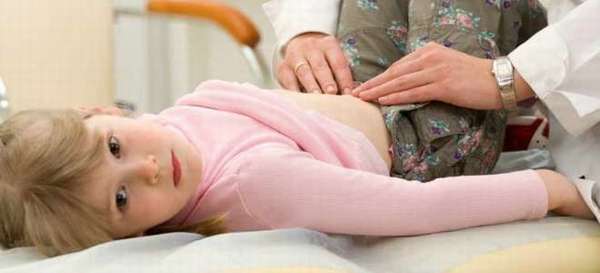
Панкреатит у детей — ферментативное воспаление поджелудочной железы дегенеративного характера. Среди имеющейся патологии органов пищеварения на панкреатит приходится 5–25%. В детском возрасте заболевание имеет свои особенности:
- возможно малосимптомное течение,
- может маскироваться другими заболеваниями (гастритом, дисбактериозом, колитом).
Причины возникновения панкреатита у ребенка
Причины детского панкреатита многообразны, основные из них связаны с употребляемой пищей:
- Частое питание продуктами из фастфуда, для переваривания которых необходимо большое количество ферментов – это постепенно истощает железу и вызывает воспаление.
- Неправильное кормление (режим питания и рацион) — слишком длительные промежутки между приемами пищи.
- Недостаточность лактазы у грудничков — грудное молоко не переваривается из-за лактозы — белка, содержащегося в молоке матери.
- Пищевая аллергия.
- Прием некоторых медикаментов — антибиотики, фуросемид, трихопол.
- Муковисцидоз — генетически обусловленная болезнь, приводящая к отсутствию ферментов.
- Врожденная патология пищеварительной системы — аномалии развития различных органов (кишечника, желчевыводящей системы, протоков поджелудочной железы).

К причинам панкреатита относится различная приобретенная патология органов пищеварения:
- стеноз луковицы ДПК,
- дискинезия желчного пузыря,
- закупоривание общего протока железы паразитами (аскаридами), что нарушает отток панкреатического сока с его многочисленными ферментами в тонкую кишку и вызывает самопереваривание органа,
- высокие нагрузки или травмы живота или спины,
- системные болезни (красная волчанка).
Классификация заболевания
По характеру течения выделяют панкреатит:
- острый,
- хронический,
- реактивный.
Симптомы развития этих форм болезни имеют общие черты и принципиальные различия.
Хронический панкреатит подразделяется:
- на легкий, средней тяжести, тяжелый – по тяжести течения,
- рецидивирующий, болевой, латентный – по клиническому варианту.
Хронический процесс проходит определенные стадии развития:
- обострения,
- стихания обострения,
- ремиссии.
По функциональному состоянию железы выделяют несколько типов панкреатита.
Экскреторная функция:
- нормальная,
- гиперсекреция,
- гипосекреция,
- обтурационный тип.
Инкреторная функция: гипер- или гипофункция инсулярного аппарата.
По морфологическому варианту:
- отечный,
- паренхиматозный,
- кистозный,
- кальцифицирующий.
Отдельно выделяют наследственный панкреатит.
Изменения в структуре ткани пораженной железы вызывает угнетение синтеза двух важных гормонов — инсулина и глюкагона. Недостаточная выработка инсулина вызывает сахарный диабет.
Классифицируется болезнь по критериям тяжести:
- легкое течение,
- средней тяжести,
- тяжелое.
Острый панкреатит
Эта форма заболевания у детей развивается редко. Несмотря на всю тяжесть и серьезные обострения, переносится легче, чем у взрослых.
При определенных нарушениях, приводящих к воспалению, ферменты, которые вырабатывает железа, становятся активными еще в самом органе. Это вызывает ее самопереваривание и некроз. Так развивается острый панкреатит. На начальном этапе он проявляется катаральным воспалением и отеком. Далее, без оказания срочной помощи, возникают:
- кровоизлияния,
- некроз,
- токсемия.
При остром панкреатите играет роль возраст ребенка: чем он младше, тем менее выражены процессы острого воспаления. У детей постарше острый процесс развивается стремительно, чаще всего симптоматика и возникновение острого болевого приступа происходит в результате аллергической реакции на продукт, после приема лекарственного препарата или травмы живота.
К симптомам острого панкреатита относится:
- резкий интенсивный болевой приступ: боль локализуется в левом подреберье, в эпигастральной области или ощущается по всему животу,
- у грудничка приступ боли сопровождается плачем, беспокойством, при этом он может поджимать ножки к животу,
- изжоги, отрыжки,
- тошнота, возможна рвота, не приносящая облегчения,
- частый понос, который может чередоваться с запором,
- высокая температура,
- сухость во рту,
- отказ от еды,
- вялость, слабость.

Может появиться спутанность сознания, бред из-за токсического влияния ферментов и токсинов на центральную нервную систему. В тяжелых случаях происходит резкая гипотензия и коллапс в результате болевого шока.
Появление любого из перечисленных симптомов указывает на то, что ребенок нуждается в реанимационных мероприятиях — необходим неотложный вызов скорой помощи без малейшего промедления госпитализация в хирургический стационар или в отделение интенсивной терапии.
Если клиника менее выражена, то несвоевременное лечение или отсутствие его приводит к тому, что развивается хронический панкреатит. Как минимум год ребенку придется придерживаться диеты.
Осложнения
Возможно развитие тяжелых осложнений. К ранним осложнениям болезни относятся:
- шок,
- острая печеночная и почечная недостаточность,
- кровотечения разной степени тяжести,
- сахарный диабет.
Поздние осложнения:
- кисты,
- гнойные процессы (абсцесс, флегмона, свищ, перитонит),
- желчнокаменная болезнь.
Тяжелое течение острого перитонита может привести к летальному исходу. Поэтому, если у ребенка произошел срыв в режиме питания, и возникла проблема с пищеварением, необходимо сделать все обследования, назначенные врачом. Должна быть выполнена каждая рекомендация, которая касается лечения или режима питания.
Хронический панкреатит
Хроническое воспаление развивается в органе постепенно. Гибель тканей самой железы под воздействием собственных ферментов происходят на протяжении многих лет, на фоне изменений паренхимы (склероза, фиброза, атрофии). Функции железы теряются, нарушается нормальное пищеварение из-за гибели ее клеток, продукция ферментов резко снижается. Это проявляется симптомами панкреатита, выраженными в зависимости от объема пораженных участков органа.
До 3 лет признаки уже имеющегося панкреатита могут не наблюдаться. Новорожденный ребенок тоже может болеть панкреатитом, но при этом жалоб предъявить не может.
Изменяется его поведение, за которым следует внимательно следить: малыш проявляет плаксивость, отказ от еды. Характерный объективный признак – вздутый болезненный живот, напряженная брюшная стенка.
Для детей школьного возраста наиболее характерно развитие хронического панкреатита, который также часто протекает латентно, без яркой клиники. Возможно вялотекущее течение с периодами ремиссии и невыраженной клиники:
- частое подташнивание,
- тяжесть после еды или боль в животе после острой или тяжелой трудноперевариваемой пищи,
- понос,
- метеоризм,
- аллергическая сыпь,
- стремительная потеря веса,
- бледность кожных покровов.
Так болезнь развивается, если не налажено питание и существуют большие разрывы во времени между приемами пищи, а также употребляется вредная для ребенка еда.
Симптоматика в старшем детском возрасте всегда более яркая и может вызвать тяжелые последствия.
Реактивный панкреатит
Термин реактивный панкреатит (панкреатопатия) подразумевает воспаление тканей железы на фоне уже имеющейся патологии. Это означает, что такие изменения кратковременны и купируются гораздо раньше симптомов основного заболевания.
По статистике такая форма возникает преимущественно у детей, поскольку у них повышена чувствительность к воздействию любых факторов. Чаще всего развитию заболевания подвержен подростковый возраст. Ребенок в три года или в пять лет легче переносит болезнь, чем 10–14 летние.
При своевременной и адекватной терапии основной патологии, которая стала его первопричиной, может произойти обратное развитие по мере излечивания первичной патологии. Но возможен вариант дальнейшего прогрессирования реактивного панкреатита и деструкции железы.
Такая форма болезни может развиваться и у детей до года, если ребенка кормят пищей, не соответствующей его возрасту: жирное мясо и рыба, виноград.
Основные симптомы:
- боль и ощущение тяжести в животе (болеть может в левом подреберье или в эпигастрии, или в верхней половине живота без четкой локализации симптома),
- вздутие,
- изжога, отрыжка,
- нарушения стула: понос, сменяющийся запорами, при поносе жидкий стул покрыт жирной пленкой.

Реактивный панкреатит при несвоевременном лечении может осложнить течение основного заболевания образованием эрозий или язвы в желудке, образованием абсцесса.
При воспалении поджелудочной железы у ребенка дифференцировать заболевание трудно из-за схожести симптомов, наблюдающихся при патологии других органов пищеварения. Поэтому при малейших нарушениях необходимо обращаться к педиатру или гастроэнтерологу.
Основные симптомы и проявления панкреатита
Несмотря на различный патогенез различных форм панкреатита, основные клинические проявления его сходны и характерны именно для этой патологии. Клиническая картина панкреатита определяется 4 основными синдромами:
- болевой,
- диспептический,
- проявления экскреторной недостаточности (мальабсорбция, мальдигестия),
- признаки инкреторной недостаточности (сахарный диабет).
Симптомами панкреатита у детей являются: боли в животе, возникающие после жирной, острой, жареной, копченой пищи — четко прослеживается связь болевого симптома с погрешностями в диете.
Признаки диспепсии:
- тошнота и рвота без облегчения, она может быть многократной,
- кашицеобразный блестящий кал с остатками непереваренной пищи как результат нарушения пищеварительного процесса,
- стул зловонный, клейкий, плохо смывается,
- полифекалия,
- выраженный метеоризм.
Характерным признаком в детском возрасте является быстрое развитие вторичных изменений:
- гипотрофии,
- анемии,
- гиповитаминоза.
При длительном течении возможно отставание в росте и умственном развитии.
Признаками гипотрофии является резкое (или постепенное, в течение определенного промежутка времени) снижение массы тела.
Признаки анемии:
- бледность или желтушность кожи и слизистых,
- резкая слабость,
- тахикардия,
- сонливость,
- головокружения.
Проявления гиповитаминоза:
- недостаток витамина А (сухость и выпадение волос, ломкость ногтей),
- недостаток витамина К (петехии – подкожные кровоизлияния),
- недостаток витамина D (боли в костях).
Диагностические процедуры
При подозрении на панкреатит важно провести диагностику с заболеваниями других органов, которые имеют сходную симптоматику. В случае острого процесса, это:
- язвенная болезнь,
- острый холецистит,
- острый аппендицит,
- инвагинация кишечника,
- приступ почечной колики.
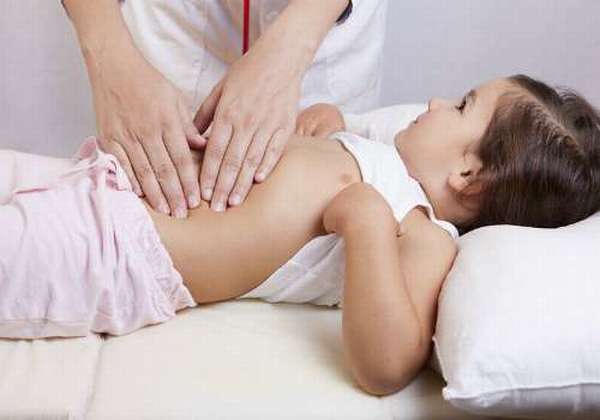
Функциональная или органическая панкреатопатия основывается на комплексе диагностических процедур. Изучаются:
- история болезни,
- клинические проявления,
- данные лабораторно инструментальных исследований.
Лабораторная диагностика
Для диагностики в первую очередь назначаются:
- Общий анализ крови: возникает лейкоцитоз, нейтрофилез, низкий уровень тромбоцитов, повышенная СОЭ, при длительно текущем процессе выявляется анемия.
- Биохимические анализы крови — определяются амилаза, липаза, трипсин, содержание этих ферментов намного превышает норму.
- Анализ мочи на амилазу.
- Копрограмма: стеаторея — повышенное содержание жира в кале, креаторея — остатки непереваренной пищи. Самый эффективный диагностический показатель – панкреатическая эластаза–1 (Е1) – фермент, который не изменяется в результате его транзита по всему кишечнику. Это «золотой стандарт» диагностики, абсолютно специфичный показатель внешнесекреторной деятельности органа. На его уровень не влияет прием заместительных ферментов.
Инструментальная диагностика
Для верификации диагноза проводятся следующие диагностические процедуры.
УЗИ органов брюшной полости выявляет:
- при остром процессе – отек железы: изменен ее размер и строение (определяются участки некроза в виде неоднородности паренхимы),
- при хроническом — повышение эхогенности паренхимы, носящей диффузный характер,
- при длительном осложненном течении — кисты, кальцификаты.
Протокол сонографии описывает объективную картину поджелудочной железы на момент осмотра:
- размеры головки, тела, хвоста,
- неровность контуров,
- повышение эхогенной плотности,
- наличие дополнительных образований, деформации протоков.
Но в сложных случаях, когда диагноз неясен, дополнительно проводят:
- ЭФГДС — обнаруживает выбухание задней стенки желудка (косвенный признак отека и увеличения железы), воспаление слизистой и дискинезию постбульбарного отдела двенадцатиперстной кишки.
- КТ, МРТ брюшной полости — выявляют изменение в тканной структуре органа (аномалии развития, опухоль).
Методы лечения заболевания у детей
Лечение панкреатита у детей является комплексным и преследует несколько целей:
- купирование боли и диспепсий,
- достижение клинико – лабораторной ремиссии,
- нормализация ферментов.
Для этого применяются:
- медикаментозная терапия,
- хирургические методы,
- немедикаментозное лечение (диета, физиотерапевтические методы, лечебная физкультура).

Алгоритм лечения
Легкое течение болезни проводится амбулаторно, средней тяжести и тяжелое — в условиях стационара. На основе многолетнего изучения заболевания у детей разработаны алгоритмы лечения панкреатита.
Начало лечения — холод, голод и покой. Этот принцип применяется при всех формах панкреатита.
Терапевтическое воздействие на воспалительный процесс в поджелудочной железе включает применение нескольких групп препаратов разной направленности действия.
После снятия воспаления следует поддерживающая терапия, длительное соблюдение диеты (в легких случаях — месяц, в тяжелых — много лет, иногда — на протяжении всей жизни). В дальнейшем подключается физиотерапия, назначается лечебная гимнастика.
Медикаментозная терапия
Терапевтический метод лечения, который подробно изучил и изложил в своих работах д. м. н. С.В. Бельмер, заключается в комплексном применении препаратов следующих групп:
- обезболивающие,
- спазмолитики,
- ферментные (Креон, Панкреатин),
- антибиотикотерапия при развитии осложнений или инфекционной природе панкреатита,
- синтетические аналоги гормона роста (соматостатина),
- антисекреторные препараты (блокаторы Н2-гистаминовых рецепторов, ИПП — ингибиторы протонной помпы, обволакивающие средства),
- прокинетики, повышающие моторику органов пищеварения,
- улучшающие микроциркуляцию (Трентал, Пентоксифиллин).
Изначально препараты вводятся парентерально, то есть в качестве инъекций, в дальнейшем пациента переводят на пероральный прием лекарств в виде таблеток.
Хирургическое вмешательство
В исключительных случаях при остром панкреатите требуется оперативное вмешательство. Показанием является гнойно-некротический процесс в железе, который может развиваться стремительно. В таких случаях разрушение тканей вызывает абсцесс, а затем — перитонит, сепсис. Операция проводится с целью вскрытия и удаления гнойников, очагов некроза, пораженных участков соседних органов, санации брюшной полости.
Лечение в домашних условиях
Ведение пациента с панкреатитом в домашних условиях возможно при легком течении болезни, когда нет опасности осложнений, фаза выраженного обострения миновала. Вылечить панкреатит навсегда, если процесс перешел в хроническую стадию, невозможно. Но добиться. Чтобы железа перестала воспаляться, можно, строго придер
