Паренхиматозный панкреатит билиарнозависимый панкреатит
Поджелудочная железа это орган желудочно-кишечного тракта, выполняющий экзокринную и эндокринную функцию. Железа находится в брюшной полости человека и выполняет много функций, среди которых выделение ферментов для переваривания еды и продукция инсулина, для расщепления глюкозы крови.
Что такое хронический паренхиматозный панкреатит
 Хронический паренхиматозный панкреатит – это заболевание желудочно-кишечного тракта, которое поражает ткань поджелудочной железы. Заболевание при несвоевременном лечении имеет прогрессирующий характер и значительно снижает функциональные способности железы.
Хронический паренхиматозный панкреатит – это заболевание желудочно-кишечного тракта, которое поражает ткань поджелудочной железы. Заболевание при несвоевременном лечении имеет прогрессирующий характер и значительно снижает функциональные способности железы.
Паренхиматозный панкреатит характеризуется тем, что длительное время протекает бессимптомно, при этом в железе происходит вялотекущее воспаление паренхимы, что приводит к атрофическим изменениям самой ткани. Периоды обострения чередуются с периодами полного здоровья – ремиссии.
Симптомы паренхиматозного панкреатита
Рассмотрим симптомы хронического паренхиматозного панкреатита:
- Тошнота после еды, особенно при употребление в пищу алкоголя, жирной, жареной еды;
- Боль опоясывающего характера после еды;
- Вздутие и спазматические боли над всей поверхностью живота;
- Послабление стула – кашицеобразный с жирными пятнами и не переваренными волокнами.
При длительном течении заболевания наблюдается похудение, вследствие, нарушения переваривания пищи.
Симптомы билиарнозависимого панкреатита
Один из видов заболевания поджелудочной железы – это хронический паренхиматозный билиарнозависимый панкреатит. Этот вид панкреатита составляет треть всех случаев заболевания. Развивается как следствие хронического заболевания желчевыводящих путей.
Причина билиарного панкреатита:
- Холецистит;
- Желчекаменная болезнь и калькулезный холецистит;
- Холангит – вопаление желчевыводящих протоков.
Симптомы хронического билиарнозависимого паренхиматозного панкреатита:
- Боль в эпигастрии, появляющаяся через 2 часа после еды;
- Тошнота и рвота после погрешностей в диете;
- Горечь во рту и обложеность языка грязно-белым или желтым налетом;
- Запоры чередующиеся с послаблением стула;
- Повышение температуры тела до 37 градусов;
- Вздутие живота и спазмы кишечника.
Помимо основных жалоб, добавляются еще и симптомы холецистита или желчекаменной болезни – боль в правом подреберье после употребления жирной пищи, иррадиация боли в правую лопатку, спину, чувство тяжести в правом подреберье, возможно появление желтухи, сочетание болевого синдрома с желчной коликой.
История болезни при хроническом паренхиматозном билиарнозависимом панкреатите начинается с выявления хронического не леченого холецистита.
Диагностичекие критерии панкреатита
Диагностика панкреатита начинается с опроса, а также комплексного обследования в условиях поликлиники. Рассмотрим изменения, специфические для панкреатита:
- Анализ кала на копрологию – в анализе кала выявляют не переваренный волокна пищи, а также наличие жирных капель;
- Биохимический анализ крови – повышения уровня амилазы;
- Анализ мочи на амилазу – повышение уровня в несколько раз;
- Ультразвуковое обследование органов брюшной полости (УЗО ОБП) – выявляют диффузные изменения в паренхиме поджелудочной железы. При билиарнозависимом панкреатите еще выявляют хроническое воспаление желчного пузыря, его протоков и возможно камней.
- Анализ крови на глюкозу – достаточно часто, при паренхиматозном поражение поджелудочной железы, поражается и ее секреторный аппарат. Таким образом развивается недостаточная продукция инсулина и развивается сахарный диабет 2-го типа.
В клиническом анализе крови и мочи, как правило, изменения, специфические для панкреатита, отсутствуют.
Лечение паренхиматозного и билиарнозависимого панкреатита
 Лечение панкреатита начинается с подбора диетического питания и исключения алкогольных напитков в любом виде.
Лечение панкреатита начинается с подбора диетического питания и исключения алкогольных напитков в любом виде.
Группы медикаментов, которые включают для лечения панкреатита:
- Препараты, уменьшающие выработку соляной кислоты в желудке – Омепразол, Рабепразол, Эзомепразол;
- Спазмолитическая терапия показана при болевом синдроме. Применяют Но-шпу, Платифиллин, Папаверин;
- Прокинетики при атонии желудочно-кишечного тракта — Домперидон, Метоклоправид. Они улучшают моторику кишечника и ускоряют прохождение пищевого комка через кишечный тракт. Таким образом, сводятся к минимуму процессы брожения и застоя.
- Заместительная терапия проводится ферментативными препаратами. Для этого используют протеолитические, липолитические и амилолитические ферменты, которые расщепляют белки, жиры, углеводы.
При билиарнозависимом панкреатите параллельно проводят лечения желчного пузыря и заболеваний печени.
Профилактика
Профилактика заболеваний поджелудочной железы состоит в регулярном диетическом питании, употребление в еду сбалансированной пищи и полное исключение алкоголя. А также, своевременное лечение других заболеваний желудочно-кишечного тракта.
Источник
 Одним из осложнений острого панкреатита является хронический паренхиматозный панкреатит
Одним из осложнений острого панкреатита является хронический паренхиматозный панкреатитХронический паренхиматозный панкреатит – осложнение острого панкреатита. При этом недуге нарушается нормальный синтез гормонов поджелудочной железы и работа других органов желудочно-кишечного тракта. Иногда болезнь сочетается с недостаточной секрецией ферментов поджелудочной. В таком случае недуг протекает несколько сложнее.
Предрасполагающие факторы и симптомы болезни
Чаще всего хронический паренхиматозный панкреатит является осложнением сахарного диабета либо других заболеваний органов ЖКТ. Однако к воспалению паренхимы могут привести другие факторы. Среди причин возникновения болезни можно выделить:
- Несбалансированное питание. Болезнь часто возникает у людей, которые употребляют большое количество сладостей и вредной пищи.
- Недостаточное потребление белка. Если человек потребляет мало протеина, поджелудочная железа начинает неправильно работать, вследствие чего может воспалиться паренхима. Также недостаточное потребление белка приводит к развитию различных осложнений, в том числе, к сахарному диабету.
- Алкоголизм.
- Отравления. Болезнь часто развивается после отравления солями металлов или аммиаком.
- Инфекционные заболевания.
- Неправильное лечение.
Паренхима может воспалиться в случае, если человек пытался вылечить острый панкреатит при помощи неподходящих медикаментов или средств народной медицины.
 Использование народной медицины без консультации врача приводит к паренхиме
Использование народной медицины без консультации врача приводит к паренхиме
Симптомы хронического паренхиматозного панкреатита очень индивидуальны и будут зависеть от множества факторов. Среди характерных симптомов болезни можно выделить нарушения стула. Они проявляются в запорах или поносе. Также у больного возникает тошнота, которая значительно усиливается после употребления пищи. Иногда недуг сопровождается потерей веса и повышенным газообразованием.
Важно! Если у человека значительно снижается выработка трипсина, липазы или амилазы, то интенсивность клинических проявлений значительно увеличивается. К примеру, нарушения стула и тошнота могут сопровождать больного на протяжении всего дня.
Часто при паренхиматозном панкреатите у человека повышается слюноотделение. Это может свидетельствовать о прогрессировании сахарного диабета. Повышенное слюноотделение нередко сопровождается сильными болями в области правого эпигастрия. Иногда болевой синдром возникает в подреберье и даже в пояснице.
 Боль может ощущаться как в животе, так и рядом с позвоночником
Боль может ощущаться как в животе, так и рядом с позвоночником
Диагностика и консервативная терапия
При возникновении характерных симптомов паренхиматозной формы хронического панкреатита пациенту назначается диагностика. Сначала человеку нужно сдать биохимический анализ крови. При развитии болезни повышаются показатели амилазы, липазы и трипсина. Также диагностика включает в себя:
- Ультразвуковое исследование поджелудочной железы.
- Общий анализ крови. При возникновении болезни в крови повышается уровень глюкозы, глюкагона и инсулина.
- Ангиографию.
Лечение хронического паренхиматозного панкреатита направлено на устранение болевого синдрома и нормализацию секреции гормонов. Для устранения боли в области поджелудочной железы применяются спазмолитики. Чаще всего прибегают к использованию препаратов, в состав которых входит дротаверин. Если у больного наблюдается недостаточная секреция гормонов поджелудочной железы, ему надо пройти специальную заместительную терапию. В таком случае назначается Креон, Фестал или Панкреатит.
Иногда в процессе диагностики обнаруживается, что некоторые участи поджелудочной железы поражены и не могут нормально функционировать. В таком случае консервативная терапия дополняется Метилурацилом, Кобамамидом и Оротатом Калия.
Важно! Запрещено для лечения паренхиматозного панкреатита использовать средства народной медицины. Помните, что самолечение может привести к возникновению различных осложнений.
При развитии болезни организм не получает достаточного количества жирорастворимых витаминов. Именно поэтому назначаются специальные препараты, в состав которых входят витамины группы A, K, D, E. При острой нехватке жирорастворимых витаминов показано внутривенное введение эмульсий и аминокислот. Если обнаружена повышенная секреция гормонов, то нужно принимать антиферментные препараты, например, Контрикал или Гордокс.
После того как недуг перейдет в стадию ремиссии, показано санитарно-курортное лечение и диета. Если болезнь прогрессирует и не поддается консервативному лечению, показано хирургическое вмешательство, в ходе которого удаляются пораженные участки поджелудочной железы.
Диетотерапия при паренхиматозном панкреатите
При развитии хронического паренхиматозного панкреатита с внешнесекреторной недостаточностью больному показана диетотерапия. Если болезнь обостряется, запрещено употреблять пищу в первые несколько дней. Организм обеспечивается питательными веществами при помощи внутривенных инъекций. Вместо воды нужно пить 1% раствор специальной питьевой соды.
Через 3-4 дня после обострения следует употреблять пищу с высоким содержанием углеводов и аскорбиновой кислоты. Отлично подойдут фруктовые соки, ягоды и мед. Употреблять пищу нужно очень маленькими порциями 6-7 раз в сутки. Через неделю разрешено есть продукты с высоким содержанием белка. Овощи и фрукты, в состав которых входит грубая клетчатка употреблять не стоит, так как они приведут к рефлекторной возбудимости поджелудочной железы и желчного пузыря.
 После обострения на 4 день разрешены к употреблению ягоды и мед
После обострения на 4 день разрешены к употреблению ягоды и мед
В период ремиссии рацион претерпевает некоторые изменения.
Важно! Больному нужно ежедневно съедать не мене 150 г белков.
Количество углеводов уменьшается до 300-400 г. Жиры есть можно, но в ограниченном количестве (не более 50 г в день). Пить нужно щелочную воду или свежие морсы. Рацион должен состоять из:
- Нежирного мяса и рыбы. Большое количество белка и полезных аминокислот содержится в куриной грудке, индейке, треске, минтае, щуке, постной телятине.
- Кисломолочных изделий. Их нужно есть ежедневно, так как они способствуют нормализации работы кишечника и других органов ЖКТ. Рекомендуется употреблять творог жирностью 0-5%, некислый кефир, простоквашу и йогурты без красителей.
- Овощей. Отдавайте предпочтение овощам, в состав которых не входит грубая клетчатка. При хроническом паренхиматозном панкреатите разрешено употреблять цветную капусту, морковку, свеклу, огурцы и зрелые помидоры.
- Некислых фруктов.
- Круп. Гречка, перловка, макароны из твердых сортов пшеницы и рис – лучшие источники сложных углеводов, поэтому их нужно есть ежедневно.
 Источником углеводов, так полезных при болезни, являются крупы
Источником углеводов, так полезных при болезни, являются крупы
После того, как болезнь перешла в стадию ремиссии, нельзя употреблять продукты, провоцирующие раздражение поджелудочной железы. Рекомендуется полностью отказаться от жирного мяса и жирных кисломолочных продуктов, острых специй, уксуса, соленой пищи и сладостей.
Источник
Билиарнозависимый панкреатит — патология поджелудочной железы, которая развивается на фоне других заболеваний, включая поражения печени, желчного пузыря и желчевыводящих протоков.
Согласно статистике, это достаточно распространенный недуг. Именно поэтому люди ищут дополнительную информацию. Как развивается заболевание? Какими симптомами сопровождается острый или хронический паренхиматозный билиарнозависимый панкреатит? Какие методы лечения предлагает медицина? К каким осложнениям приводит болезнь при отсутствии терапии? Ответы на эти вопросы предлагает наша статья.
Что представляет собой патология
Паренхиматозных билиарнозависимый панкреатит — воспалительное заболевание поджелудочной железы, которое связано с нарушением тока желчи. Это вторичная патология, которая является осложнением заболеваний печени или желчного пузыря.
Согласно статистике, недугу больше подвержены женщины, хотя вероятность развития заболевания у мужчин также не исключена. Панкреатит может носить как острый, так и хронический характер.
Особенности развития недуга
В норме желчь, вырабатываемая печенью, накапливается в желчному пузыре, откуда следует по желчным протокам. Сквозь специальный фатеров сосочек она попадает в двенадцатиперстную кишку. Желчь содержит в себе желчные кислоты, которые представляют собой натуральные детергенты, предназначенные для переваривания жиров.
Что происходит, когда нормальный ток желчи нарушается (это может быть вызвано, например, спазмом фатерова сосочка или же закупоркой его отверстия)? Развивается рефлюкс, при котором желчь забрасывается в проток поджелудочной железы. Давление в мелких протоках органа повышается, в результате чего происходит их разрыв — агрессивные желчные кислоты попадают непосредственно в ткани железы, запуская процесс «самопереваривания». Под воздействием желчи и собственных ферментов поджелудочная железа начинает разрушаться. Ситуация усугубляется активацией условно патогенных бактериальных микроорганизмов, что приводит к развитию воспалительного процесса.
Основные причины развития недуга. Перечень первичных заболеваний
Как уже упоминалось, билиарнозависимый панкреатит не является самостоятельным заболеванием.
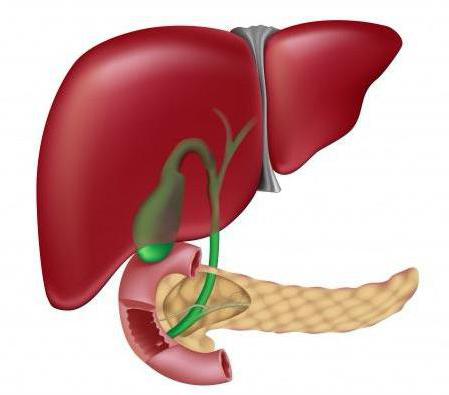
Воспаление и поражение тканей железы напрямую связано с развитием тех или иных патологий.
- Желчнокаменная болезнь (образованные камни могут нарушить отток желчи).
- Нарушение сократительной активности желчного пузыря нередко ведет к обратному забросу желчи.
- Врожденные аномалии в структуре желчных протоков.
- Воспаление желчного пузыря, в том числе и его хронические формы.
- Папиллит — воспаление сосочка, сквозь который желчь попадает в полость двенадцатиперстной кишки.
- Стойкий спазм мышц сосочка.
- Цирроз и некоторые другие заболевания печени.
- Закупорка дуоденального сосочка опухолью, камнем, кистой или телами паразитов (например, аскарид).
Что может спровоцировать активацию болезни
Билиарнозависимый панкреатит — недуг, который развивается на протяжении многих месяцев. Тем не менее, существует ряд факторов, которые могут спровоцировать обострение и вызвать приступ. К их перечню относят:
- Резкое, быстрое снижение веса тела.
- Прием желчегонных препаратов (включая и лекарств растительного происхождения, отваров);
- Употребление продуктов, которые усиливают секрецию желчи (яичный желток, икра).
Билиарнозависимый панкреатит: симптомы острой формы недуга
Данное заболевание развивается медленно, порой на протяжении целого года. Но под воздействием того или иного фактора недуг может обостриться.

В таких случаях возникают весьма характерные симптомы:
- Сильная тошнота.
- Рвота, которую практически невозможно остановить.
- Повышение температуры тела.
- Резкая боль, локализованная в правом подреберье (иногда носит опоясывающий характер).
- Нарушения стула (возможна как сильная диарея, так и запор).
- Желтушность кожных покровов.
Хронические форма заболевания и особенности клинической картины
Хронический паренхиматозный билиарнозависимый панкреатит в течение длительного времени может протекать без появления тех или иных нарушений. Но по мере распространения воспалительного процесса клиническая картина становится более четкой. Наблюдаются такие характерные признаки:
- Пациенты жалуются на боль в правом боку, которая нередко распространяется в правое плече и лопатку, шею, спину. Как правило, приступы возникают в ночное время.
- Билиарнозависимый панкреатит сопровождается нарушениями пищеварения и, следовательно, диспептическими явлениями, например, вздутием живота, тошнотой, отрыжкой.
- К характерным симптомам относят и диарею. Стул пациента становится обильным и зловонным. Каловые массы имеют сероватый оттенок и кашицеобразную консистенцию.
- Хронический воспалительный процесс сопровождается потерей веса.
- Длительное нарушение работы поджелудочной железы сказывается на уровне глюкозы в крови.
Возможные осложнения
Хронический билиарнозависимый панкреатит — опасное заболевание, которое при отсутствии лечения или слишком поздно начатой терапии может привести к развитию массы опасных осложнений:
- Возможно формирование кист в тканях поджелудочной железы.
- Болезнь иногда приводит к развитию абсцесса (скопления гноя).
- К перечню опасных осложнений относят сахарных диабет, поскольку поджелудочная железа отвечает и за выработку инсулина.
- У некоторых пациентов панкреатит сопряжен с механической желтухой.
- В тяжелых случаях в результате воспаления развивается склероз (разрастание нефункциональных тканей) или некроз (отмирание клеток) железы.
Лабораторная диагностика
Панкреатит — коварное заболевание, симптомы которого порой легко спутать с другими недугами (например, печеночной коликой, холециститом, паротитом). Именно поэтому столь важной является правильная и своевременная диагностика. После сбора анамнеза пациентам назначают лабораторные исследования:
- Общий анализ крови. Дает возможность обнаружить наличие воспалительного процесса в организме (если речь идет о периоде обострения заболевания).
- Биохимический анализ крови. Позволяет определить уровень глюкозы, амилазы (фермент, обеспечивающий расщепление углеводов), липазы, трипсина, билирубина и прочих веществ.
- Исследование мочи. Она при подобной форме панкреатита приобретает темный цвет, что связано с высоким содержанием билирубина.
- Секретин-панкреозиминовый тест. Позволяет оценить функциональную активность поджелудочной железы.
Инструментальные методы диагностики
Результаты анализов могут о многом рассказать специалисту. Но поставить точный диагноз без инструментального обследования невозможно.
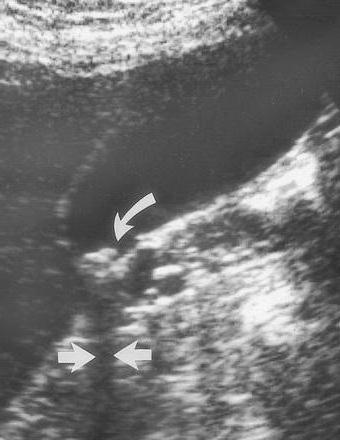
К таким методам относятся:
- УЗИ на сегодняшний день является наиболее доступным методом диагностики. Во время процедуры врач может определить размеры поджелудочной железы, выявить наличие измененных тканей, камней в желчном пузыре, аномалий в строении желчных проток.
- Трансабдоминальная ультрасонография. Это неинвазивная процедура, которая позволяет оценить состояние поджелудочной железы и дуоденального сосочка (например, во время исследования можно выявить его спазм или закупорку).
- Эндоскопическая ультрасонография. Проводится для оценки состояния поджелудочной железы и двенадцатиперстной кишки. Зонд в данном случае вводится непосредственно в желудок, что дает возможность более внимательно рассмотреть пораженные участки пищеварительного тракта.
- Одним из наиболее информативных методов является магнитно-резонансная томография. С помощью снимков врач может внимательно осмотреть поджелудочную железу, оценить состояние печени, желчного пузыря и проток.
- Во время внутривенной холангиохолецистографии специалист может внимательно изучить структуру и состояние желчных проток. В организм пациента вводится специальное контрактное вещество, после чего делаются рентгенологические снимки.
Иногда дополнительно проводятся исследования, помогающие изучить работу сосудов, питающих органы брюшной полости.
Билиарнозависимый панкреатит: лечение медикаментами
Схема терапии составляется индивидуально, так как зависит от общего состояния пациента, формы панкреатита и причин его развития.

Лечебные методы могут быть такими:
- Во время обострений пациенту вводят питательные растворы, так как употребление нормальной пищи противопоказано.
- Поскольку острый панкреатит сопровождается сильной болью и рвотой, то пациенту назначают прием анальгетиков и противорвотных лекарств.
- Для снижения выработки желудочного сока используются антисекреторные лекарства.
- Антибиотики назначают для профилактики инфекционных заболеваний.
- Во время терапии также важно следить за состоянием пациента, по мере необходимости корректируя уровень сахара в крови.
- Вне обострения проводится заместительная терапия — пациенты принимают препараты, которые содержат искусственные ферменты. Это помогает нормализовать процессы пищеварения.
Диета при поражении поджелудочной железы
Как при острый, так и при хроническом билиарнозависимом панкреатите требуется соответствующее питание. В первые три дня пациентам противопоказан прием пищи. Им можно лишь пить негазированную щелочную воду. В дальнейшем в рацион постепенно вводят легкие блюда – пюре из овощей, овсянку.

На протяжении всей жизни людям, склонным к заболеваниям поджелудочной железы, рекомендуется придерживаться белковой диеты. В организм также должно поступать нужное количество витаминов и минералов. А вот от пищи, содержащей жиры животного происхождения, стоит отказаться. Противопоказан и алкоголь.
Хирургическое лечение
В некоторых случаях справиться с заболеванием с помощью консервативных методов не удается. Показанием к хирургическому вмешательству является калькулезный холецистит и некоторые другие заболевания. Операция предусматривает удаление желчного пузыря. Рецидив билиарнозависимого панкреатита после холецистэктомии маловероятен.
В большинстве случаев проводится лапароскопическая операция — удаление желчного пузыря или камней с помощью специального оборудования, которое вводится внутрь сквозь небольшие проколы на теле.
Профилактика
Сегодня многие люди сталкиваются с таким заболеванием, как билиарнозависимый панкреатит. Симптомы, прогноз, причины и возможные осложнения — это важные вопросы, на которые всегда нужно обращать внимание.
Но предотвратить развитие недуга гораздо проще, чем заниматься его лечением. Специфической профилактики, к сожалению, не существует. Крайне важно сосредоточится на лечение первичных заболеваний печени и желчного пузыря. Раз в год нужно проходить профилактические гастроэнтерологические осмотры. Кроме того, важно придерживаться белковой диеты, отказаться от вредных привычек и пищи, богатой жирами.
Хр. билиарнозависимый панкреатит — опасное заболевание, которое ни в коем случае нельзя игнорировать. При появлении любых симптомов нужно обратиться к врачу.
Источник
