Предоперационная подготовка при остром панкреатите
Пост опубликован: 13.07.2012
Предоперационная подготовка больных с заболеваниями поджелудочной железы сложна. В нее входят диета, многие лекарственные вещества и ферментные препараты.
Предоперационная подготовка при одних заболеваниях (хронический панкреатит, кисты) требует длительного времени и нередко может приобрести характер терапии, излечивающей пациента, давая повод к отклонению операции. Грани между предоперационной подготовкой и консервативным лечением могут сглаживаться. Предоперационная подготовка при других заболеваниях поджелудочной железы (деструктивный панкреатит, травма) резко укорачивается по срокам и должна быть максимально интенсивной.
При опухолевых поражениях поджелудочной железы, особенно злокачественных, требуется непродолжительная по времени предоперационная подготовка, направленная на восстановление функций пострадавших органов и самой поджелудочной железы и на снижение интоксикации от нарастающей желтухи.
Предоперационная подготовка при всех заболеваниях должна быть комплексной.
Предоперационная подготовка при остром панкреатите и при различных вариантах хронического панкреатита должна быть направлена на:
? приостановление прогрессирования патологических изменений в железе;
? восстановление утраченной функции железы как внутри-, так и внешнесекреторной;
? своевременное предупреждение и борьбу с осложнениями;
? раннее купирование болей.
Диета и подготовка к операции важны как условие предупреждения обострений, опасных в послеоперационном периоде. Калорийность пищи должна быть достаточной: рацион следует равномерно распределять примерно на 5 приемов, чтобы не вызывать повышения функции поджелудочной железы. Вещества, вызывающие вздутие кишечника и запоры, должны быть исключены. Целесообразно ограничить калорийность за счет жира, предусматривая нормальное содержание полноценных белков в сочетании с метионином, холином. Количество углеводов должно быть нормально, так же как содержание аскорбиновой кислоты, тиамина, рибофлавина, пиридоксина с витамином В12. Необходимо ограничить количество поваренной соли, исключить азотистые экстрактивные вещества и продукты, стимулирующие секреторную функцию желудка и ферментативную активность поджелудочной железы.
С учетом этих замечаний составлена специальная диета (диета 5) для подготовки больных к операции по поводу заболеваний поджелудочной железы. Набор продуктов, входящих в диету 5, таков: творог, сыр, кефир, мясо, рыба (нежирные, в отварном виде), крупа, овощи (с ограничением картофеля и капусты), бульон (некрепкий), отвар шиповника и отрубей, хлеб (серый) — 150 г; сахар, другие сладости и количество поваренной соли ограничиваются. Подготовку больных к операции по поводу хронического панкреатита, кисты, рака поджелудочной железы и других заболеваний проводят с момента поступления их в клинику. У больных хроническим панкреатитом значительно нарушается всасывание витаминов в кишечнике, поэтому необходимо парентеральное введение витаминов А, Е, Вь Вб, В12, а также препаратов железа. Для устранения внешнесекреторной недостаточности поджелудочной железы назначают препараты самой железы, содержащие все активные вещества, панкреатин (0,75 г 3 — 4 раза в день) в капсулах, не растворяющихся в желудочном соке и растворимых только в тонкой кишке, или в таблетках с запиванием их щелочной водой для инактивирования желудочного сока. Для активации образования фосфоли- пидов и для задержки перехода углеводов в жиры в течение 2 нед (не более) назначают липокаин по 0,1 г 2 раза в день. Продолжительное применение липокаина, особенно у больных пожилого возраста, нежелательно из-за повышения содержания холестерина в крови.
Когда хронический панкреатит протекает в сочетании с заболеванием холедоходуоденальной системы (холецистит, холангит и др.), а также при остром интерстициальном панкреатите и при обострении других заболеваний поджелудочной железы назначают антибиотики (террамицин, левомицетин, тетрациклин, стрептомицин и др.).
При сочетании основного процесса с заболеванием холедоходуоденальной системы хороший эффект получен от применения активных желчегонных средств: холамина, холензима. Более удобным желчегонным средством является 33 % раствор сульфата магния, холосас, холагол, фламин, настой из бессмертника, кукурузных рылец и т.д., применяемых в обычных прописях. При сочетании хронического панкреатита с гастроэнтеральным синдромом, особенно с анацидным или гипацидным гастритом, комбинация желудочного сока или хлористоводородной кислоты с пепсином оказывает благотворное действие.
При внутрисекреторной недостаточности поджелудочной железы, проявляющейся в той или иной степени диабетом, назначают инсулин. Следует иметь в виду, что, в отличие от обычных больных сахарным диабетом, потребность в инсулине у больных хроническим или острым панкреатитом меняется на протяжении короткого времени, что может быть причиной появления гипогликемических реакций. В большинстве случаев дозировка инсулина не должна превышать 20 — 25 ЕД в сутки, распределенных на 2 — 3 приема.
Хороший эффект наблюдается при применении трасилола или контрикала. Ингибиторы, оказывают хорошее действие на больных и в послеоперационном периоде. Эффективно сочетание трасилола или контрикала с пентоксилом или метилурацилом.
Обязателен прием димедрола в таблетках либо в инъекциях 1 — 2 раза в день в сочетании с сульфатом магния (25 % — 5 мл), бромидом натрия (10 % — 5 мл), тиамином (6 % — 1 мл), платифиллином (0,2 % — 1 мл).
Определенное значение имеют новокаиновые блокады по А.В. Вишневскому. Раствор новокаина 0,25 % можно также вводить в футляр мышцы, выпрямляющей позвоночник, с обеих сторон по 100 мл по степени уменьшения болей.
Целесообразно тяжелобольным вводить на 1 — 2 дня тонкий зонд в двенадцатиперстную кишку: дуоденальный дренаж ведет к снижению панкреатической секреции, ликвидации вздутия живота.
В таких случаях больным перед операцией рекомендуется переливание белковых гидролизатов либо даже цельной крови.
Больные с острым панкреатитом и повреждением поджелудочной железы должны находиться на строгом постельном режиме, им необходимо класть холод на живот, исключить прием пищи и жидкости, предупреждать развитие шока и коллапса, стимулировать сердечно-сосудистую систему.
Борьбу с шоком и коллапсом (введение ингибиторов, плазмы, полиглюкина, обезболивающих и сердечно-сосудистых средств, восполнение О ЦК и др.) нужно сочетать с предоперационной подготовкой и проведением самой операции.
У больных с кистами и опухолями поджелудочной железы подготовка к операции должна быть индивидуальной. Особенно это касается больных с доказанным раком поджелудочной железы, у которых за короткий промежуток времени выключается экскреторная и нарушается инкреторная функция железы, нарастает желтуха.
У больных с желтухой прогрессирует кожный зуд, который можно ослабить или снять путем назначения димедрола, супрастина и других препаратов; в некоторых случаях помогает внутривенное введение раствора новокаина (0,25 % или 0,5 %). Некоторые хирурги рекомендуют для борьбы с кожным зудом назначать небольшие дозы метилтестостерона с хорошим результатом.
Нарастающее истощение, гипопротеинемия, обезвоживание, нарушение электролитного баланса требуют систематического парентерального введения белковых препаратов, переливания крови небольшими порциями, подкожного и внутривенного введения изотонического раствора хлорида натрия до полного восстановления водного баланса; обязательно ежедневно следует внутривенно вливать глюкозу 100 мл 40 % раствора или 100 —1000 мл 5 % раствора с аскорбиновой кислотой (5% — 2,0мл)и инъекциями инсулина 10 — 20 ЕД (с контролем уровня глюкозы крови).
Больным с желтухой необходимо вводить викасол по 5 мл под контролем протромбина крови.
Выбор обезболивания. Большое значение при проведении оперативного вмешательства на поджелудочной железе имеет выбор метода обезболивания и способа премедикации. Этот вопрос решается совместно хирургом и анестезиологом.
Чаще всего оперируются больные пожилого возраста с различным поражением поджелудочной железы, отягощенные сердечно-сосудистыми, дыхательными нарушениями, что необходимо учитывать при выборе метода обезболивания.
При подготовке больных к операции и стимуляции сердечно-сосудистой и дыхательной систем, а также пе- ченочно-почечного аппарата обращают особое внимание на профилактику гипоксии и ликвидацию водно- электролитных нарушений. В комплексе применяемых для этих целей средств ведущую роль играют: введение гепатозащитных и стимулирующих сердечно-сосудистую и дыхательную системы препаратов (глутаминовая кислота 1 % — 200 — 300 мл; комплекс витаминов; 40 % раствор глюкозы; раствор гидрокарбоната натрия; АТФ; переливание крови, плазмы, белковых препаратов, электролитов). Гипотензивную терапию проводят больным с гипертонической болезнью.
Премедикация для каждого больного должна быть индивидуальной с назначением снотворных, успокаивающих и антигистаминных препаратов.
Индукция в наркоз у больных с заболеваниями поджелудочной железы достигается с помощью барбитуратов: гексенал, тиопентал-натрий (1 — 2,5 % раствор), а также виадрйла, седуксена, кетамина, нейролептиков.
Основной наркоз применяют в виде многокомпонентной анестезии в сочетании эфир + фторотан, эфир + закись азота и в других сочетаниях (эндотра- хеальный наркоз с миорелаксантами и искусственной вентиляцией легких). В последние годы широко используют нейролептаналгезию. Наркоз осуществляется с помощью аппаратов НАРКОН-Н и РО-2, РО-5.
Релаксация мышц в ходе наркоза и операции поддерживается сочетанием применения дитилина и неде- поляризующих релаксантов (тубокурарин). Деполяризующие релаксанты короткого действия более управляемы и контролируемы, поэтому наиболее показаны для больных с заболеваниями поджелудочной железы. Применяют фракционное введение дитилина, внутривенно однократно от 100 до 140 мг до апноэ, а затем в процессе операции препарат вводят по 100 мг 3 — 4 раза и более.
Наилучшим для больных с различными заболеваниями поджелудочной железы оказался эндотрахеальный наркоз на поверхностном уровне.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Источник
Оглавление темы “Лечение панкреатита. Острый холецистит.”:
1. Диагностические и лечебные аспекты острого панкреатита. Первая неделя панкреатита.
2. Панкреонекроз. Вторая неделя острого панкреатита.
3. Третья неделя острого панкреатита. Панкреатический абсцесс. Чрескожное дренирование.
4. Операция при остром панкреатите. Техника операции при остром панкреатите.
5. Три главных оперативных подхода при остром панкреатите.
6. Практически важные моменты операции при остром панкреатите.
7. Острый холецистит. Острый калькулезный холецистит.
8. Сопутствующая желтуха при остром холецистите. Консервативное лечение острого холецистита.
9. Хирургическое лечение острого холецистита. Экстренная холецистэктомия. Ранняя холецистэктомия.
10. Показания к экстренной холецистэктомии. Острый холецистит при циррозе печени.
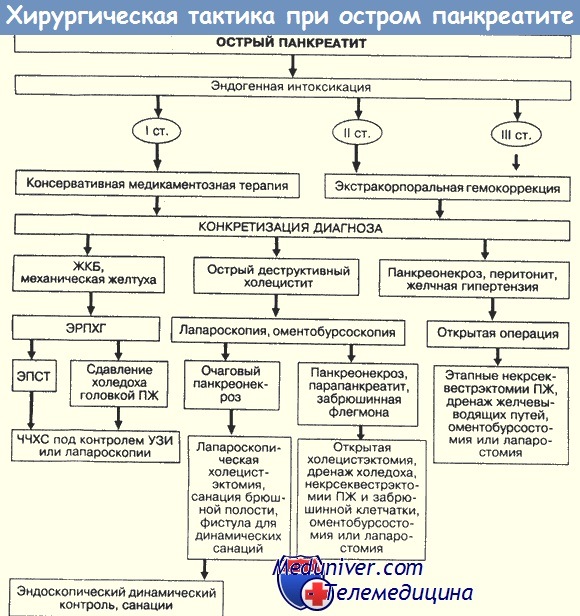
Операция при остром панкреатите. Техника операции при остром панкреатите.
Хирургическое вмешательство по поводу инфицированного или неинфицированного панкреонекроза не имеет существенных различий и заключается в удалении некротизированных тканей. (Надеемся, что у вас не возникает слишком много поводов для операций при стерильном панкреонекрозе?)
Ключевые вопросы оперативного пособия:
• Время— ранняя или поздняя операция.
• Доступ —- чрез- или забрюшинный.
• Техника — резекция железы или удаление некротической ткани (некрэктомия).
• Завершение операции — закрытое или открытое (лапаростомия) ведение.
• Послеоперационное ведение — с продолжительной ирригацией панкреатического ложа или без нее.
• Повторная операция — плановая или срочная.

Вы можете достичь зоны некроза через фронтальный, чрезбрюшинный доступ или внебрюшинно — через разрез боковой стенки живота. Последнее предохранит брюшную полость от контаминации и уменьшит количество раневых осложнений, но эта техника «вслепую» чревата высоким риском повреждения ободочной кишки и ретроперитонеальной геморрагией.
Кроме того, указанный доступ затрудняет обнажение поджелудочной железы и некрэктомию. Мы предпочитаем длинный чрезбрюшинный поперечный разрез (шевронообразный) который обеспечивает достаточный доступ ко всей брюшной полости. Срединная лапаротомия также дает адекватный доступ, но манипуляции мовут быть затруднены предлежащей тонкой кишкой, особенно при планируемой повторные операции или при необходимости лапаростомии.
Внебрюшинные доступы приобретают значение в тех редких случаях, когда процесс локализуется в области хвоста, левых отделов железы или в области головки справа. Чаще всего эти доступы используют для удаления некротизированных жировых секвестров во время последующих повторных операций.
Ваши основные цели при операции:
– Эвакуировать некротические и инфицированные субстраты.
– Дренировать токсические продукты процесса.
– Предотвратить дальнейшее накопление этих продуктов.
– Избежать повреждения соседних органов и сосудистых структур.
Подчеркнем, что инфицированный панкреонекроз коренным образом отличается от других видов хирургической инфекции, с которыми вы встречаетесь, так как этот некроз склонен к прогрессированию, несмотря на заведомо адекватную очистку от некротизированных тканей и дренирование сальниковой сумки.
– Также рекомендуем “Три главных оперативных подхода при остром панкреатите.”
Источник
Хирургическое лечение острого панкреатита. Принципы
Хирургическое лечение в стадии токсемии и парапанкреатического инфильтрата у больных пожилого и старческого возраста следует считать тактической ошибкой.
Особое внимание хирургов в настоящее время направлено на ситуации, когда первичная консервативная терапия панкреонекроза не приводит к желаемому результату и сопровождается ухудшением состояния больных. Предлагаемое при этом хирургическое лечение (лапаротомия) у лиц преклонного возраста приводит к летальному исходу в 100% случаев.
Несмотря на успехи в анестезиологии и реаниматологии, активную хирургическую тактику при стерильном панкреонекрозе даже при органосохраняющих вмешательствах у соматически отягощенных больных следует считать неоправданной. Исключение составляют вынужденные операции, показанием к которым служат аррозивные внутрибрюшные, профузные желудочно-кишечные кровотечения и гнойный перитонит.
При верификации инфицированного панкреонекроза и формировании гнойных очагов, гнойного перитонита показания к хирургическому лечению становятся абсолютными, а проводимый комплекс лечебных мероприятий до операции служит подготовкой к хирургическому вмешательству.
К ним следует отнести малоинвазивные вмешательства (пункционные и дренирующие), открытые операции и сочетанное лечение. При пункционных вмешательствах используется местная анестезия и внутривенный наркоз. Для обширных ревизий (лапаротомии, люмботомии) требуется, как правило, эндотрахеальный наркоз.
Доступ и объем хирургического вмешательства определяются распространенностью гнойного процесса и его характером (инфицированная киста, абсцесс, флегмона клетчаточных пространств). Чрезвычайно важно определение топической диагностики очага на основании комплексного обследования.
В настоящее время основными хирургическими доступами при лечении инфицированного панкреонекроза считаются срединная лапаротомия, мини-лапаротомия, внебрюшинный (люмботомия) и двухподреберный доступы.
Срединная лапаротомия и трансректальные доступы, как правило, используются в экстренных ситуациях.
Срединная мини-лапаротомия применяется для доступа к сальниковой сумке, через желудочно-ободочную связку и для формирования оментобурсостомы путем подшивания краев lig. gastrocolicum к брюшной стенке.
Оментобурсостомия дает возможность осуществлять динамический контроль состояния поджелудочной железы и парапанкреатической клетчатки. Данный вид оперативного вмешательства целесообразно применять при локализованном поражении парапанкреатическои клетчатки и очагах, расположенных в пределах сальниковой сумки.
При локализованном поражении забрюшинной клетчатки оправданы внебрюшинные доступы: люмботомия и передне-боковой. При массивном инфицировании забрюшинной клетчатки оправдан двухподреберный внутрибрюшинный доступ с мобилизацией ободочной кишки, обеспечивающий широкий доступ к поджелудочной железе и клетчаточным пространствам. При жидкостных очагах различной локализации у больных пожилого и старческого возраста оправдано использование дренирующих манипуляций, проводимых под визуальным ультразвуковым контролем.
При кистах и абсцессах данная методика позволяет достичь весьма обнадеживающих результатов.
В настоящее время пункционное дренирование может быть окончательным вариантом лечения, а при его неэффективности становится первым этапом санации последующей операцией. В этом случае эвакуация жидкого гноя способствует уменьшению интоксикации, после чего операция у соматически отягощенных пациентов производится в более благоприятных клинических условиях.
При чрескожном дренировании предпочтителен внебрюшинный (транслюмбальный) доступ к очагу. После установления дренажа проводится рентгенологическая фистулография для оценки распространенности поражения, выявления кишечных и панкреатических свищей.
Помимо внебрюшинного доступа визуальный контроль позволяет направленно провести пункционное дренирование по оптимальной траектории.
Пункционное дренирование инфицированных очагов не приемлемо при апостематозном поражении поджелудочной железы и забрюшинной клетчатки.
При наличии секвестров в очаге у больных пожилого и старческого возраста может быть использована методика чресфистульной эндоскопической санации. Для обеспечения доступа производится либо бужирование дренажного канала, либо разрез по ходу дренажной трубки.
Окончательный этап этого варианта хирургического лечения — санация с помощью холедохоскопа и лапароскопа. При этом удаляются подвижные секвестры и нежизнеспособные ткани.
Лечебная видеоскопия может быть с успехом использована для динамической санации, ревизии очагов в послеоперационном периоде, в том числе после оментобурсостомии.
– Также рекомендуем “Хирургические вмешательства у больных инфицированным панкреонекрозом в пожилом возрасте. Особенности”
Оглавление темы “Хирургическая патология поджелудочной железы”:
- Инструментальная диагностика острого панкреатита у пожилых. Методика
- Консервативное лечение острого панкреатита. Принципы
- Хирургическое лечение острого панкреатита. Принципы
- Хирургические вмешательства у больных инфицированным панкреонекрозом в пожилом возрасте. Особенности
- Результаты лечения инфицированного панкреонекроза. Исходы
- Трансплантация поджелудочной железы. Показания
- Требования к трансплантату поджелудочной железы. Подготовка доноров
- Техника изъятия поджелудочно-дуоденального комплекса. Принципы
- Селекция реципиентов поджелудочной железы. Принципы
- Техника трансплантации поджелудочной железы. Методики
Источник
