Профилактика острого панкреатита первичная
Елена Марченко, дерматовенеролог
Содержание
Острый панкреатит — это патологическое состояние, при котором воспалительная реакция развивается в клетках поджелудочной железы. Такое заболевание может формироваться в результате воздействия на организм самых разнообразных факторов. Оно представляет опасность в связи с тем, что нередко приводит ко многим серьезным осложнениям. Наиболее опасными из них являются некротические изменения и абсцессы поджелудочной железы, которые при отсутствии медицинской помощи могут стать причиной летального исхода.
Острый панкреатит является широко распространенной патологией. Согласно статистике, он занимает третье место среди всех заболеваний со стороны органов брюшной полости, по поводу которых люди направляются в хирургическое отделение. По различным данным, во всем мире ежегодно с таким патологическим процессом сталкивается от двухсот до восьмисот человек на один миллион населения. При этом чаще всего данное воспаление диагностируется у мужчин в возрастном диапазоне от сорока до шестидесяти лет.
Причины развития острого панкреатита
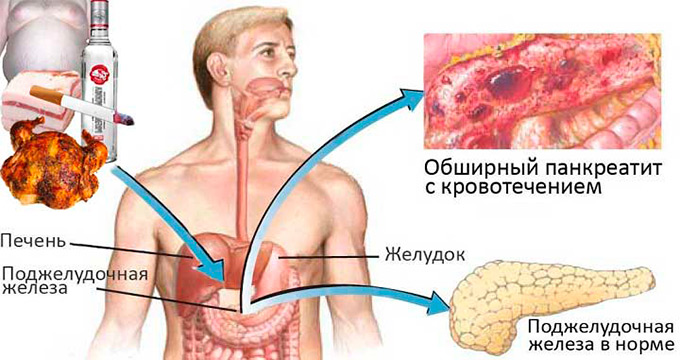
Основной причиной возникновения острого панкреатита, которая выявляется у сорока процентов больных людей, является злоупотребление алкоголем. Еще двадцать процентов случаев приходится на желчнокаменную болезнь. К другим предрасполагающим факторам, которые могут сыграть свою роль в развитии такого заболевания, относятся чрезмерное употребление жирной пищи, бесконтрольное применение лекарственных препаратов, оказывающих токсическое воздействие на поджелудочную железу, и перенесенные инфекционные заболевания. В некоторых случаях травмы данного органа и эндокринные нарушения также могут приводить к формированию воспалительного процесса.
При нормальном функционировании поджелудочной железы в ней вырабатываются ферменты, которые активизируются только после поступления в двенадцатиперстную кишку. При остром панкреатите такие ферменты в силу вышеописанных причин начинают активироваться еще до момента выхода из данного органа. В результате этого запускается процесс переваривания собственных клеток поджелудочной железы. Как следствие, формируется воспалительная реакция, сопровождающаяся отеком и некрозом тканей. Если в этот момент присоединяется вторичная бактериальная флора, существует большая вероятность развития гнойного воспаления.
Симптомы острого панкреатита
Прежде чем говорить о симптомах данного заболевания, давайте рассмотрим его классификацию. Она включает в себя разделение по степеням тяжести. Легкая степень характеризуется минимальными морфологическими изменениями в поджелудочной железе, к которым преимущественно относится только интерстициальный отек. Как правило, в этом случае патология хорошо поддается лечению. Тяжелая степень устанавливается в том случае, если воспалительный процесс имеет выраженный характер и сопровождается некротическими изменениями. Кроме этого, такая степень подразумевает под собой наличие различных осложнений.
В первую очередь острый панкреатит характеризуется интенсивным болевым синдромом, который локализуется преимущественно в эпигастральной области или в левом подреберье. Как правило, такая боль распространяется на левую половину тела и может быть опоясывающей. Болевой синдром присутствует постоянно и слабо купируется обезболивающими препаратами. Больной человек указывает на то, что боль усиливается при употреблении жирных блюд или алкоголя.
За счет того, что ферменты перестают поступать в двенадцатиперстную кишку, нарушается процесс переваривания пищи. В результате этого возникают такие симптомы, как выраженная тошнота, сопровождающаяся рвотой. Приступы рвоты имеют неукротимый и обильный характер, а рвотные массы представлены желудочным содержимым. Важным моментом является то, что после рвоты состояние больного человека не улучшается.
Недостаток ферментов в двенадцатиперстной кишке также приводит к значительному снижению аппетита, вплоть до полного отказа от пищи. Присутствуют такие симптомы, как вздутие живота и расстройство стула. При осмотре пациента отмечаются бледность и синюшность кожных покровов, а также обильное потоотделение. В большинстве случаев присутствуют снижение артериального давления и ускорение сердечных сокращений. Выраженное нарастание общего интоксикационного синдрома с повышением температуры тела, как правило, происходит при развитии в поджелудочной железе гнойного воспалительного процесса.
Как мы уже говорили, острый панкреатит опасен своими осложнениями. В наиболее тяжелых случаях существует риск возникновения септического шока и дальнейшей полиорганной недостаточности. Кроме этого, в данном органе на фоне воспалительной реакции могут формироваться кистозные элементы, заполненные жидкостью. Такие кисты способствуют изменению нормальной структуры поджелудочной железы, что в дальнейшем также приводит ко множеству проблем.
Диагностика и лечение воспаления
Такое воспаление диагностируется на основании сопутствующей клинической картины в совокупности с рядом лабораторных и инструментальных исследований. К лабораторным методам диагностики относятся общие и биохимические анализы крови и мочи. В обязательном порядке проводится ультразвуковое обследование поджелудочной железы, а при необходимости — компьютерная томография или диагностическая лапароскопия.
Лечение острого панкреатита может осуществляться как консервативными, так и хирургическими методами. К консервативной терапии относятся обезболивающие препараты и средства, направленные на снижение выработки ферментов. Необходимо проводить дезинтоксикационные мероприятия. С целью предотвращения гнойного воспалительного процесса назначаются антибактериальные препараты.
В том случае, если гнойные изменения уже появились, рекомендуется провести хирургическое вмешательство.
Профилактика острого панкреатита
Для профилактики данной патологии в первую очередь следует отказаться от чрезмерного употребления алкоголя и жирной пищи. Необходимо вести здоровый образ жизни и избегать бесконтрольного применения лекарственных препаратов.
- Гастроэнтерология. Национальное руководство / под ред. В.Т. Ивашкина, Т.Л. Лапиной. – 2015
- Острый панкреатит: современные аспекты патогенеза и классификации / Фирсова В. Г., Паршиков В. В., Градусов В. П. // Современные технологии в медицине. = 2011. – 2
- ДИАГНОСТИЧЕСКАЯ РОЛЬ ИНТЕГРАЛЬНЫХ ГЕМАТОЛОГИЧЕСКИХ ПОКАЗАТЕЛЕЙ И ХЕМИЛЮМИНЕСЦЕНЦИИ НЕЙТРОФИЛОВ ПРИ ТЯЖЕЛОМ ОСТРОМ ПАНКРЕАТИТЕ / Винник Ю.С., Дунаевская С.С., Антюфриева Д.А. // Экспериментальная и клиническая гастроэнтерология. = 2016. – 10(134)
Источник
При слове «профилактика» многие впадают в ступор, а воображение рисует ужасные картины с несоленым, перетертым супом, отсутствием вкусных блюд на столе и жестким режимом.
На самом деле профилактика панкреатита не такая, да, в нее входит особый перечень продуктов, увеличение которых в рационе позволит сохранять нормальное состояние органа. Но среди них встречается больше полезных и приятных блюд. Не путайте понятие «диета при панкреатите» и «профилактическое питание»
Регулярная профилактика позитивно повлияет не только на пищеварительный тракт, но и заставит почувствовать себя лучше во всех отношениях.
Чем стоит разбавить свой рацион ради профилактики – список полезных продуктов.
Насыщение ежедневного меню правильными продуктами, поможет избежать проблем с поджелудочной железой, избавит от проблем с желудочно-кишечным трактом вообще.

Какие фрукты выбирать:
- Абрикос. Магний, обилие витаминов оказывают приятное воздействие на железу, защищают ткани от повреждения, смягчают влияние агрессивных факторов,
- Слива. Рекомендуется не только от спазмов ЖКТ, но и для протекции поджелудочной железы от агрессивного воздействия. Они не перезагружают ее, легко усваиваются, оказывают смягчающее воздействие на все органы брюшной полости,
- Смородина. Оказывает цитостатическое действие на организм, успокаивает раздраженную железу, снимает перенапряжение,
- Вишня. Убивает зловредные микробы, предупреждает их попадание в органы пищеварительного тракта,
- Гранат. Стимулирует восстановление тканей, успокаивает, оказывает стероидный эффект. Его чудодейственные свойства были признаны при Гиппократе,
- Черника. Оказывает противовоспалительный эффект, снижает риск появления онкологического заболевания поджелудочной железы,
- Арбуз. Очищает организм от скопившихся вредных веществ, блокирует воспалительный процесс, не несет нагрузку на железу (не требует затрат энергии, большого количества ферментов) при переваривании.
Прежде чем говорить о роли овощных культур в лечебной профилактике, стоит сказать, что лучше всего влияют тушенные, пареные овощи. Старайтесь употреблять свежие ингредиенты и термический обработанные блюда в одинаковом соотношении.
Что лучше всего потушить:
- Морковку. Налаживает правильное распределение питательных веществ в организме, стабилизирует картину общего состояния желудочно-кишечного тракта,
- Кабачки. Признан одним из лучших ингредиентов для лечения, предупреждения проблем ЖКТ, поджелудочной железы. Натрии и кальций, которые находятся в идеальном балансе, сглаживают нарушения водного баланса.
Что предпочтительнее из кисломолочной продукции:
- Йогурт без добавок, натурального происхождения, с процентом жирности ниже 5%. Препятствует прогрессированию патологических процессов в органах ЖКТ, железе. Прекрасно подходит для людей, которые не могут, есть блюда, продукты с лактозой,
- Сыры твердых сортов. Способствуют регенерации тканей, исправляют дисфункциональное расстройство железы. Способствуют хорошему, качественному очищению организма.
- Простоквашу. Укрепляет защитную оболочку поджелудочной железы. Благодаря легкости ее состава не вызывая раздражения, питает организм белком, прибиотиками на отлично.
На какие блюда обратить внимания для профилактических мер?
Известно, что поджелудочная железа не терпит «агрессивных продуктов», поэтому сгладить их влияние помогут дни питания легко усваиваемыми блюдами.
- Суп. Варите бульон на основе овощей, не воспрещается добавление маленького вареного кусочка куриной грудки. Морковь, кабачок, тыква как наиболее предпочтительные продукты измельчаются на терке. Картофель измельчается на мелкие кубики 1х1 см.
- Каши. Остановите свой выбор на гречневой, овсяной, рисовой крупе. Не допускайте переваривания, желательно не пользуйтесь солью. Для приятного вкуса положите кусочек сливочного масла.
- Рагу из тушеных овощей. В качестве профилактики будет полезно использовать – цуккини, мякоть тыквы, несколько морковок, кабачок, несколько картофелин.
- Мясо, рыба на пару, вареная. Отлично подойдет – курятина, телятина, индюшка, говядина, из рыбы – лещ, треска, минтай, карп, навага, сайда, хек, щука и кефаль,
- Пюре. Речь не только о картофельном, но и о тыквенно-морковном, кабачково-морковном, картфельно-морковном пюре.
Каким напиткам отдавать предпочтение?
Отличный выбор – это напитки с натуральной природы без консервантов, газов, повышенной кислотности.
Вы не ошибетесь, если будете пить:
- Кисели из слив, вишни, смородины, малины, абрикосов,
- Компоты из смородины, черники, вишни, персиков, слив,
- Вишневый сок (разбавленный водой),
- Чай некрепкий, не слаженный,
- Чаи на основе трав. Например, ромашковый чай позитивно влияет на органы пищеварительного тракта.
О чем лучше забыть?
Профилактика – это основное мероприятие ЗОЖ, поэтому в корзине полетит следующая продукция:
- Спиртные напитки,
- Жирная, жаренная, варенная в масле (картофель-фри, чебуреки), консервированная, маринованная пища,
- Полуфабрикаты, любые продукты с намеком на добавки.
Наладить режим питания, вы сможете если:
- Откажетесь от привычки переедать,
- Отречетесь от жестких диет, сушек и прочих вещей заставляющих организм испытывать стресс,
- Будете кушать равномерными порциями, без американских горок, когда небольшой завтрак сменяется ужином из трех блюд.
Загрузка…
Источник
Панкреатит – одно из наиболее часто встречаемых заболеваний современности, которое доставляет больным массу проблем.
Лечение этой болезни затруднительное, требует соблюдения от пациента диеты и приема многих лекарств.
Поэтому единственно верным решением здесь будет профилактика панкреатита.
Особенности профилактики
На сегодняшний день существует первичная и вторичная профилактика данного недуга. Под первичной профилактикой следует понимать меры, которые позволяют предотвратить начальное появление воспаления в поджелудочной железе. Эти меры дают возможность устранить изначальные причины, провоцирующие патологию.
Под вторичной профилактикой следует понимать меры, позволяющие минимизировать риск развития осложнений и рецидивов уже сформировавшегося хронического панкреатита.
Профилактика этой болезни актуальна для мужчин и женщин, которые любят есть жирную и острую пищу. Если все меры выполняются правильно, то риск развития недуга стремится к нулю. Помните, предупредить болезнь гораздо легче, чем бороться с ней.
Важные пункты
Исходя из того, что панкреатит представляет собой воспаление поджелудочной железы, то важными составными частями профилактики будут:
- здоровый образ жизни;
- отказ от алкоголя и курения;
- избегание нервных перенапряжений;
- планомерный отдых;
- правильное и здоровое питание.
Все эти пункты относятся к первичной профилактике. Если их не выполнять, то у человека может развиться панкреатит хронического характера. Также может сформироваться острая форма болезни, которая часто приводит к появлению различного рода осложнений.
Поскольку профилактика здесь играет большую роль, рассмотрим наиболее важные ее аспекты более детально.
Отказ от алкоголя
Самым вероятным провокатором развития панкреатита является злоупотребление алкоголем. Именно от него сильнее всего страдает поджелудочная. Причем к ее патологии приводит даже злоупотребление некрепкими алкогольными напитками (вино, пиво).
Алкоголь провоцирует развитие в структурах железы патологических процессов (формирование камней, отек), которые через некоторое время приводят к панкреатиту.
Отказ от курения
Чтобы панкреатит не развился, профилактика этого недуга также обязательно предполагает исключение из жизни курения. Связано это с тем, что никотин оказывает негативное влияние на все внутренние органы человека, в том числе и на поджелудочную железу. У нее стимулируется секреция, развивается воспаление слизистой на фоне повреждения клеток канцерогенами, находящихся в дыму.
Причем наибольший вред органу наносит сочетание курения с частым злоупотреблением алкоголем.
Правильное питание
Для хорошего самочувствия необходимо правильное питание. Чтобы минимизировать риски формирования патологии, следует не злоупотреблять жареными и жирными, а также острыми и солеными блюдами. Они приводят к чрезмерной перегрузке железы. В результате при частом употреблении таких блюд происходит истощение органа, что и провоцирует панкреатит.
Также на работе поджелудочной плохо сказываются продукты, содержащие в большом количестве канцерогенные соединения (например, консерванты, подсластители и т. д.). Нелишним будет ограждать себя от чрезмерных объемов легкоусвояемых углеводов (кондитерская продукция, сахар). Все остальные продукты можно есть спокойно.
Здоровый образ жизни
Для поддержания здоровья на высоком уровне важно вести здоровый образ жизни, который предполагает ежедневные прогулки, полноценный сон и отдых, а также умеренную физическую нагрузку. Все это не только укрепляет организм, но и служит отличной профилактикой развития разнообразных патологий, в том числе и панкреатита.
Профилактика медикаментами
Еще одним методом предотвращения этой болезни являются определенные медикаментозные техники. Так, существуют специальные препараты (например, «Панкреатин», «Фестал» и т. д.), которые призваны предотвратить формирование патологии поджелудочной железы. Однако здесь необходимо помнить, что прием таких средств должен выполняться только по назначению врача.
Профилактика народными средствами
Нетрадиционная медицина тоже предлагает некоторые рецепты, которые позволяют предупредить развитие панкреатита. Наиболее эффективным средством народной медицины считается отвар, приготовленный из лаврового листа. Он устраняет воспалительные процессы в железе и уменьшает риск их формирования в будущем. Помимо него можно пить отвар из листьев черники.
Также эффективны отвары, приготовленные на основе сборов из разнообразных трав. Еще можно пить сок из овощей (например, моркови или картофеля). Хорошо зарекомендовала себя и клюква. Как видим, народные средства достаточно разнообразны, и здесь можно подобрать наиболее подходящее для себя.
Вторичная профилактика
Вторичная профилактика должна выполняться в том случае, когда у человека уже диагностировали хроническую форму недуга. Ее выполнение позволит избежать обострения болезни, а также развитие осложнений в будущем.
Она предполагает проведение мероприятий по лечению первичных проявлений заболевания. Здесь необходимо точное следование инструкциям, которые выдал лечащий врач. Продлению ремиссии способствуют:
- соблюдение строгой диеты. Необходимо исключить из приема пищи сладкое, жареное, фастфуд. Вся еда употребляется только в измельченном виде. Причем продукты готовятся на пару, варятся или запекаются;
- полный отказ от любых алкогольных напитков и курения;
- выдерживание баланса между физической активностью и приемом еды;
- периодическое проведение контрольных обследований. Их назначает специалист в зависимости от тяжести течения болезни.
Как видим, профилактика панкреатита не является такой уж сложной. Но она позволяет предотвратить развитие серьезного недуга, который способен ощутимо снизить качество жизни человека. Поэтому необходимо знать, как можно уберечь себя от этой болезни.
Источник
Источник
Воспаление тканей поджелудочной железы вызывает немало мучений у человека. Среди них изнуряющие боли, интоксикация, тошнота, рвота и смертельная опасность для жизни. Чтобы исключить подобное состояние, придерживайтесь простых профилактических мер.
Существует первичная профилактика панкреатита и вторичная. Первичные меры нацелены на предотвращение начального возникновения воспалительного процесса. Предупреждение болезни основывается на устранении первопричин, формирующих патологию. Вторичные меры профилактики направлены на недопущение рецидивов и осложнений уже развивающегося хронического панкреатита.
Хронический панкреатит
Читайте также дополнительные материалы, это важно знать.
Первичная профилактика
Прогноз острого панкреатита редко звучит благополучно и включает опасные осложнения, требуется с ранних лет соблюдать следующие правила:
- Не курить! Никотин раздражает слизистые органов пищеварения и стимулирует обильное выделение секрета. Дым, содержащий канцерогены, вызывает разрушение железистых клеток.
- Ограничить употребление алкогольных напитков. Этанол повреждающим образом действует на работу клеток органа, приводя к образованию камней и отечности.
- Избегать нервных перенапряжений, отдыхать в правильном режиме, устраивать пешие прогулки, заниматься видами спорта.
- Не запускать патологию в близкорасположенных органах: печени, железах эндокринной системы, желудка и кишечника (в особенности, двенадцатиперстный отдел).
- Стараться не принимать лекарства, влияющие на деятельность поджелудочной железы, к примеру, Аспирин.
- Следить за питанием – ограничивать потребление жира и сахара, жареной, соленой пищи; остерегаться продуктов с красителями, канцерогенами, ароматическими добавками; снизить потребление сахара.
- Выпивать достаточное количество жидкости в день.
- Принимать ферментные препараты для подстраховки.
Следуя несложным правилам, зная отличия острого панкреатита от хронического, получится заблаговременно обезопаситься от факторов развития панкреатита, предотвратить вероятные осложнения.
Вторичная профилактика
Предупреждают формирование хронического панкреатита, начиная лечением первичного появления болезни. Курс назначенного лечения выполняется до конца. Строгое следование рекомендациям лечащего врача обеспечит излечение и предотвратит переход из острой формы в хроническую.
Общие рекомендации
Профилактика хронического панкреатита осуществляется исключительно вторичными мерами, ведь болезнь уже установлена. Избежать рецидивов получится, соблюдая правила:
- Полное исключение алкоголя;
- Снижение жирности еды;
- Щадящая обработка пищи;
- Защита организма от вирусных инфекций;
- Лечение внутренних органов, взаимодействующих с железой;
- Приём профилактических лекарственных средств.
Даже минимальное количество спиртного способно вызвать острый панкреатит, с неблагоприятным прогнозом. На обработку этанола поврежденный орган затрачивает множество ферментов, заставляя железу работать с непомерной нагрузкой.
В отдельных случаях доктор назначает приём минеральных вод с профилактической очищающей целью. Перестаньте принимать коллоидные препараты и солевые растворы, блокирующие выработку ферментов.
Обнаружение панкреатита вовремя дает возможность дифференцировать особенную патологию органов в брюшной полости, клинические симптомы часто индивидуальны.
Эзофагогастродуоденоскопия у больных острым панкреатитом позволяет оценить состояние слизистых оболочек пищевода, желудка и начального отдела тонкой кишки. Это помогает осуществить дифференциальную диагностику панкреатита с язвенной болезнью желудка, расширением вен пищевода, дивертикулита, полипов и т. д.
Диета
Диетическое питание на годы обеспечит профилактику панкреатита, позволяя органам функционировать стабильно, без перебоев. Блюда при панкреатите готовят на пару, тушат либо отваривают. Питание происходит малыми порциями, часто, пять или шесть раз в день.
Рекомендуется избегать вредной пищи, сюда относят: свиное сало, дичь, грибы, алкоголь, кофе, аджику, прочие острые и соленые специи. Жареная, с излишком подсолнечного масла еда недопустима. Потреблять майонез, кетчупы, газированные напитки, сладости, колбасы и растительные жиры предписано в ограниченных дозах. Полезным для здоровья станет употребление в пищу овощей, приготовленных на пару, вареного белого мяса.
Сопутствующие заболевания
К предупреждающим мерам относится лечение болезней, отражающихся на функции поджелудочной. Это особенным образом касается хронического воспаления желчного пузыря. Иногда оперативное лечение холецистита полностью исправляет ситуацию с хроническим панкреатитом.
Следить за состоянием двенадцатиперстной кишки (ДПК) и желудка крайне важно. Среди неинвазивных методов обследования описаны: УЗИ, рентгенологическое и ангиографическое обследование, магниторезонансная и компьютерная томография. К инструментальным методам обследования относят гастроскопию и лапароскопию, показывающих диагностическое значение.
Снижение высокой температуры на фоне респираторных вирусных инфекций осуществляют препаратами на основе парацетамола. Ибупрофен, как нестероидный противовоспалительный препарат, раздражает внутренние стенки пищеварительного тракта. Терапия вирусных заболеваний сопровождается постельным режимом и строгой диетой. После исчезновения симптомов перенесенного заболевания показано расширять рацион больного.
Тесно связаны с поджелудочной железой двенадцатиперстная кишка, желудок, печень и желчные протоки. При развитии панкреатита функция органов нарушается, уделять время предупреждению заболеваний потребуется обязательно.
Медикаментозная профилактика
Для профилактики обострения хронического панкреатита подойдут препараты:
- Холинолитики (Дюспаталин, Гастроцепин). Подавляют спазмы кишечной мускулатуры, снижают секреторную функцию желудка, устраняют тошноту, рвоту.
- Ферментные препараты (Фестал, Мезим, Панкреатин, Ликреаза, Энзистал, Трифермент), стабилизирующие экзокринную функцию железы. Преимущество отдайте ферментам с активной функцией защиты в форме микросфер (Креон). Отличаются лекарства специальной микрокапсулой, покрытой кишечнорастворимой оболочкой. В случае отсутствия альтернативы позволительно использовать ферменты с желчными кислотами (Холензим).
- Витаминные комплексы (В6-В12) поддержат нормальную функцию железы.
Профилактика народными средствами
Популярным средством народной медицины считается клюква. Принимать ягоду предписывается трижды в день по чайной ложке. Рзарешено употреблять отвар из листьев черники. Чтобы сделать отвар, сухие листья заливают холодной водой и кипятят. Настаивать 24 часа и принимать по две столовые ложки за 10 минут до еды.
Подострый панкреатит поддаётся лечению следующим сбором: 3 ст. ложки засушенных листьев кипрея заливаются полутора стаканами кипящей воды и настаиваются 15 минут. Пить слегка подогретый отвар по несколько глотков после еды в течение двух недель.
Профилактику повторных обострений травами лучше проводить курсами дважды в год, продолжительностью полтора месяца. Эффективный сбор: сушёные укроп и мята – по 30 г, цветы бессмертника и боярышника по 20 г, ромашка – 10 г. Чайная ложка трав заливается 250 мл кипятка, греется на водяной бане 30 мин. Настаивается час, затем процеживается. Выпивать несколько раз в день по 50 мл спустя час после еды.
В период обострения лечение травами отличается результативностью. Облегчить состояние поможет следующий сбор: травы зверобоя, пустырника и цветков бессмертника смешиваются в одинаковых пропорциях. На пол-литра кипятка кладется 10 г трав, настаивается час. Принимать по 50 мл перед приёмом пищи. Профилактику подобными методами проводят регулярно, если заболевание находится в стадии ремиссии.
Профилактика панкреатита у детей
Главной причиной формирования панкреатита в детском возрасте считается неверное питание. Излишнее употребление пищи с большим содержанием жира и сахара становится предпосылкой к нарушению в работе поджелудочной. Профилактика острого панкреатита включает кропотливое составление меню, исключая вредные для здоровья продукты.
Проводить первичную профилактику воспаления необходимо с ранних лет. В эти годы происходит развитие систем организма, малейшие нарушения в работе одного органа провоцирует возникновение патологии в прочих, среди которых оказывается и поджелудочная железа.
Важно следить, чтобы ребёнок не получал травмы в абдоминальной области, не поддерживал контактов с инфицированными больными, это также вероятная причина возникновения воспаления. Острый хронический панкреатит начинается с появления жалоб у ребёнка на вздутие живота, дискомфорт в области подреберья или других диспепсических расстройств. В описанной ситуации обратитесь за консультацией к гастроэнтерологу. Врач назначит схему лечения, иногда бывает достаточно откорректировать рацион.
Грамотной профилактикой проблем со здоровьем становится создание оптимальных жизненных условий для ребёнка: правильный режим дня, занятие физической культурой, обтирания, отсутствие стрессов, своевременное диагностирование заболеваний желудка и ДПК.
Если прежде уже отмечались симптомы воспаления железы, при первых признаках обострения требуется незамедлительно организовать диетическое питание с исключением нежелательных продуктов. Такие дети наблюдаются у гастроэнтеролога не менее пяти лет после выздоровления. Поддерживать крепкий иммунитет можно путем ежегодного посещения оздоровительных лагерей. Ответственный родитель знает, как избежать возможных обострений в будущем и не допускать приступов.
Последствия панкреатита могут оказаться серьёзными. Профилактика болезни – непрерывные поэтапные действия, от исполнения которых зависит комфорт и самочувствие больных. Комплексное соблюдение профилактических мер дает возможность на длительное время избежать обострений, предотвратить возникновение первичного острого панкреатита.
Источник
