Разрез по федорову при панкреатите
В зависимости от локализации патологического процесса в поджелудочной железе и характера оперативного вмешательства используют различные разрезы передней брюшной стенки, которые можно разделить на две группы: трансабдоминальные и внебрюшинные (рис. 41).
Рис. 41. Доступы к поджелудочной железе:
1 — правый трансректальный, 2 — верхний срединный, 3 — поперечный разрез Шпренгвля, 4 — разрез Фёдорова, 5 — угловой разрез Черни, 6 — косопоперечный разрез Аирд,
7 — разрез Рио-Бранко, 8 — левый трансректальный, 9 — поясничный разрез для подхода к телу и хвосту железы, 10 — поясничный разрез для подхода к головке железы.
Для обнажения тела и хвоста поджелудочной железы чаще применяют верхний срединный разрез, в то время как для доступа к головке поджелудочной железы, особенно если одновременно производят вмешательство на жёлчных путях, целесообразно применять разрезы Фёдорова, Черни или Рио-Бранко.
Поджелудочная железа, как уже указывалось, располагается на уровне тела Ln, так что задние внебрюшинные доступы практически оказываются невозможными.
В тех случаях, когда лапаротомия произведена как диагностическая или по ошибке, при отёчной и геморрагической форме острого панкреатита, рассекать капсулу и дренировать поджелудочную железу не следует.
Передняя поверхность поджелудочной железы выступает в сальниковую сумку, а на фронтальном показаны взаимоотношения поджелудочной железы с органами и связками верхнего этажа брюшной полости. Исходя из этого, могут быть использованы следующие доступы к поджелудочной железе (рис. 42):
• через желудочно-ободочную связку;
• через печёночно-желудочную связку и малый сальник;
• через брыжейку поперечной ободочной кишки слева от позвоночника;
• через поясничный внебрюшинный разрез.
Рис. 42. Доступы к поджелудочной железе и анатомические образования:
а — через желудочно-ободочную связку, б – через брыжейку поперечной ободочной кишки, в — через сальниковое отверстие, г — поясничный доступ; 1 — малый сальник, 2 — сальниковая сумка, 3 — поджелудочная железа, 4 — двенадцатиперстная кишка, 5 — брыжейка поперечной ободочной кишки, 6 — большой сальник, 7 — поперечная ободочная кишка,
8 — желудок, 9 — париетальная брюшина, 10 — печень.
Доступ к поджелудочной железе через желудочно-ободочную связку (lig. gastrocolicum)наиболее удобен для осмотра поджелудочной железы, манипуляций на ней (особенно в области хвоста и тела железы) и отгораживания от других органов брюшной полости. Суть доступа заключается в смещении большого сальника кверху и отделении его от сальникового тяжа между желудочно-сальниковой артерией (a. gastroepiploica) и поперечной ободочной кишкой.
При рассечении желудочно-ободочной связки (рис.43), особенно в правой её части, следует опасаться случайного пересечения средней ободочной артерии (a. colica media) с последующим развитием некроза поперечной ободочной кишки. Вероятность такой ошибки связана с тем, что нередко в этом’ отделе брыжейка поперечной ободочной кишки срастается с желудочно-ободочной связкой. Имеющаяся в брыжейке поперечной ободочной кишки коллатераль средней ободочной артерии (a. colica media) с правой ободочной артерией (а. colica dextra), так называемая дуга Риолана, не в состоянии обеспечить достаточное кровоснабжение поперечной ободочной кишки.
Рис. 43. Обнажение поджелудочной железы через
желудочно-ободочную связку,:
а — пунктиром обозначено место рассечения желудочно-ободочной связки,
б — поджелудочная железа после рассечения связки.
Доступ к поджелудочной железе через брыжейку поперечной ободочной кишки обеспечивает более широкое операционное поле. Брыжейку поперечной ободочной кишки вместе с самой кишкой оттягивают кверху и под ней проводят поперечный разрез брыжейки от наружного края нисходящего отдела двенадцатиперстной кишки до нижнего полюса селезёнки. При этом способе имеется угроза распространения перитонита на нижний этаж брюшной полости.
Доступ к поджелудочной железе через малый сальникнеудобен тем, что при разрезе печёночно-желудочной связки (Ug. hepatogastricum) становится доступной только небольшая часть поджелудочной железы, а дренажи и тампоны, подведённые к поджелудочной железе, давят на малую кривизну желудка, вызывая неприятное ощущение. Способ показан при гастроптозе.
Поясничные доступы (люмботомия) недостаточно эффективны. Только в редких случаях при обширном некрозе или флегмоне забрюшинной клетчатки показана левосторонняя люмботомия (люмботомия по Русакову) с подходом к телу и хвосту поджелудочной железы для дренирования. Однако подход недостаточен для проведения осмотра железы и манипуляций на ней (рис.44).
Рис. 44. Левосторонняя люмботомия для дренирования поджелудочной железы при деструктивном панкреатите.
Поясничные доступы (справа по нижнему краю XII ребра при локализации процесса в головке поджелудочной железы и слева для обнажения тела и хвоста) обычно применяют в качестве дополнения к разрезу передней брюшной стенки, поскольку они имеют определённые преимущества:
– создают полноценное дренирование патологического очага;
– исключают возможность инфицирования брюшной полости;
– снижают вероятность развития кровотечения, пареза желудочно-кишечного тракта, интоксикации, пролежней и свищей;
– предупреждают образование послеоперационных сращений.
Недостатком является возможность возникновения флегмон поясничных мышц.
Источник
Пост опубликован: 13.07.2012
Глубокое расположение поджелудочной железы, трудность ее широкого обнажения при выполнении реконструктивных операций на органах гепатопанкреатодуоденальной зоны определяет необходимость поиска адекватного операционного доступа к этим органам, способа и вида разреза.
С хирургической точки зрения, поджелудочная железа имеет неблагоприятное топографоанатомическое расположение, находясь забрюшинно, позади желудка. По средней линии между нею и позвоночником проходит брюшная часть аорты, от которой под верхним краем железы отходит чревный ствол, а несколько ниже и позади железы — верхняя брыжеечная артерия. По нижнему краю железы проходит нижняя панкреатодуоденальная артерия, а тотчас под нею — средняя ободочная артерия, ранение которой влечет за собой некроз всей поперечной ободочной кишки. Из-под желудочной железы в верхнюю брыжеечную и воротную вены впадает большое количество мелких вен, разрыв которых обусловливает весьма сильное кровотечение, моментально лишающее хирурга элементарной видимости на достаточно ограниченном операционном поле.
Частое сочетание патологии поджелудочной железы с патологией печени и внепеченочных желчных протоков на протяжении многих лет заставляло хирургов пользоваться угловыми разрезами в области правого подреберья.
Наибольшее практическое значение получили косой подреберный разрез Федорова, медиально-угловой разрез Рио-Бранко, латерально-угловой разрез Мейо — Робсона, угловые разрезы Черни — Кохера и Шпрингеля. Реже применяют дугообразный разрез Рубена в области правого подреберья, разрез Бивена (между мечевидным отростком и пупком), У-образный комбинированный разрез, подреберный разрез с резекцией и без резекции реберных хрящей, штыкообразный разрез Кера, разрез Ильина для обнажения печени и желудка, торакоабдоминальный доступ Юдина, Петровского и др.
Вторая группа хирургов, их большинство, пользуется исключительно верхнесрединной лапаротомией, не без основания считая, что при хорошем обезболивании и мышечной релаксации из этого разреза можно выполнить любую операцию.
Третья группа авторов считает наиболее рациональным поперечный разрез живота, который, по логике, действительно должен обеспечивать доступ ко всей поджелудочной железе — от головки до хвоста. Эти хирурги, проведшие на трупах специальные исследования, показывают, что поперечный разрез является наиболее щадящим при выполнении операций на поджелудочной железе, сохраняя сосуды, нервы и оптимальную функцию пересеченных, а затем сшитых групп мышц передней стенки живота.
Поперечный разрез имеет длину до 25 см, проводят его на середине расстояния между мечевидным отростком и пупком, причем пересекают обе прямые мышцы, а боковые мышцы оттягивают крючками.
Отдаленные результаты операций показали, что поперечный доступ не ведет к образованию послеоперационных грыж и из него удобнее проводить ревизию поджелудочной железы.
Развитие хирургии желчных путей и поджелудочной железы за последние годы привело к обоснованию новых разрезов и модификации старых, предложенных отечественными и зарубежными авторами еще на заре желчной хирургии.
При холепанкреатитах Б.В. Петровский и Е.А. Почечуев (1969) обосновали комбинированный доступ от точки желчного пузыря влево и вниз к срединной линии на 5 см ниже пупка. При этом хорошо обнажаются желчный пузырь, печеночно-двенадцатиперстная связка, а по вскрытии желудочно-ободочной связки — поджелудочная железа.
При этом доступе не пересекаются мышцы и нервы передней брюшной стенки — наружная косая и поперечная. Длина разреза 15 — 23 см, угол оперативного действия 70 — 110 см, глубина раны при поднятом валике — 6 — 7 см, наклон оси оперативного действия — 60 — 90°.
А.А. Шалимов использует в работе разрез в виде клюшки — по средней линии от мечевидного отростка с поворотом вправо, не доходя до пупка и далее косо вниз до его уровня. При этом пересекается правая прямая мышца. Этот разрез А.А. Шалимов применяет для подхода к головке поджелудочной железы. При необходимости подхода к телу и хвосту ее он использует верхнесрединную лапаротомию, реже применяет левый трансректальный разрез.
Для операции на теле и хвосте поджелудочной железы и в области селезенки большинство авторов пользуются верхнесрединным разрезом от мечевидного отростка до пупка с обходом его слева, средним срединным разрезом с обходом пупка слева, левосторонним косым подреберным либо дугообразным разрезом. При локализации гнойника в области поджелудочной железы при гнойных, некротических панкреатитах, при необходимости дренирования забрюшинного пространства в зоне ложи поджелудочной железы разрез может быть произведен сзади, параллельно левому XII ребру справа (головка) или слева (тело, хвост).
При операциях у детей во всех случаях производят верхнесрединную лапаротомию.
Вторым, не менее важным, вопросом после лапаро- томии является вопрос о доступе к поджелудочной железе. Лежащая в забрюшинном пространстве поджелудочная железа лучше всего обнажается после рассечения желудочно-ободочной связки и после перевязки ее сосудов по всей длине от пилорического отдела желудка до ворот селезенки. Разрез проводят между желудочно-сальниковыми артериями и толстой кишкой, чтобы не повредить кровоснабжение желудка. После этого желудок поднимают вверх, а поперечную ободочную кишку смещают книзу — при этом широко открывается поджелудочная железа.
Обнажение поджелудочной железы будет более полным, если поперечную ободочную кишку и брыжейку поддерживать кверху, разделить поперек нижний листок, отыскать среднюю ободочную артерию и затем, выделить поперечным разрезом также верхнюю пластинку брыжейки от правой стороны нисходящей части двенадцатиперстной кишки до нижнего полюса селезенки.
Если осторожно пальпировать брыжейку вдоль ее корня между двумя пальцами руки, можно почувствовать пульсацию крупного сосуда: это и есть средняя ободочная артерия. Подняв задний, париетальный листок брюшины по правой стороне двенадцатиперстно-тощего изгиба, можно ощутить пульсацию верхней брыжеечной артерии (и таким образом распознать топографию интересующей нас средней ободочной артерии).
Обнажать поджелудочную железу другим способом более травматично и менее оправдано. Приподняв кверху большой сальник и отделив его острым путем от поперечной ободочной кишки, можно также выйти на переднюю поверхность поджелудочной железы, как и при вскрытии желудочно-ободочной связки.
Следует всегда открывать сальниковую сумку, в которой, покрытая париетальной брюшиной, располагается поджелудочная железа. Ширина сальниковой сумки от ворот селезенки до сальникового отверстия равна 11 — 20 см, высота ее — 8 —14 см. Полость сумки делится на два отдела — верхний и нижний, сообщающиеся между собой.
При малых размерах сумки удобнее проходить в нее ближе к левому изгибу ободочной кишки.
Поджелудочная железа чрезвычайно тонкую соединительнотканную капсулу, на которой легко прорезываются швы. При обычных условиях брюшина проходит только над поджелудочной железой, тесно не прилегая к ней. Вместе с тем воспалительная инфильтрация может легко распространиться на заднюю париетальную брюшину.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Источник
Оглавление темы “Лечение панкреатита. Острый холецистит.”:
1. Диагностические и лечебные аспекты острого панкреатита. Первая неделя панкреатита.
2. Панкреонекроз. Вторая неделя острого панкреатита.
3. Третья неделя острого панкреатита. Панкреатический абсцесс. Чрескожное дренирование.
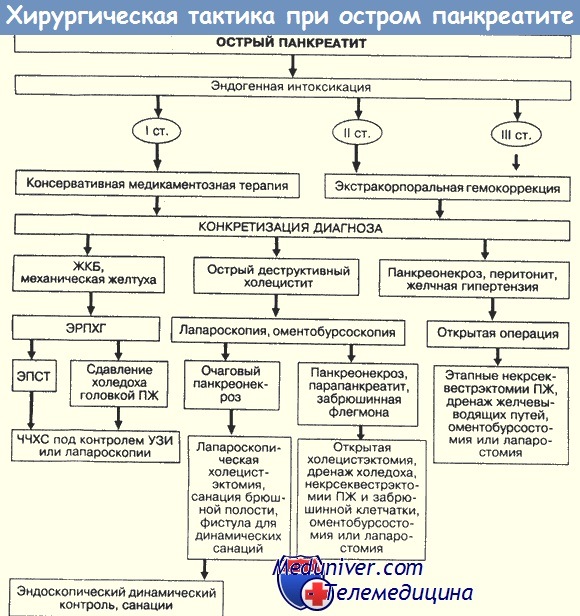
4. Операция при остром панкреатите. Техника операции при остром панкреатите.
5. Три главных оперативных подхода при остром панкреатите.
6. Практически важные моменты операции при остром панкреатите.
7. Острый холецистит. Острый калькулезный холецистит.
8. Сопутствующая желтуха при остром холецистите. Консервативное лечение острого холецистита.
9. Хирургическое лечение острого холецистита. Экстренная холецистэктомия. Ранняя холецистэктомия.
10. Показания к экстренной холецистэктомии. Острый холецистит при циррозе печени.
Операция при остром панкреатите. Техника операции при остром панкреатите.
Хирургическое вмешательство по поводу инфицированного или неинфицированного панкреонекроза не имеет существенных различий и заключается в удалении некротизированных тканей. (Надеемся, что у вас не возникает слишком много поводов для операций при стерильном панкреонекрозе?)
Ключевые вопросы оперативного пособия:
• Время— ранняя или поздняя операция.
• Доступ —- чрез- или забрюшинный.
• Техника — резекция железы или удаление некротической ткани (некрэктомия).
• Завершение операции — закрытое или открытое (лапаростомия) ведение.
• Послеоперационное ведение — с продолжительной ирригацией панкреатического ложа или без нее.
• Повторная операция — плановая или срочная.

Вы можете достичь зоны некроза через фронтальный, чрезбрюшинный доступ или внебрюшинно — через разрез боковой стенки живота. Последнее предохранит брюшную полость от контаминации и уменьшит количество раневых осложнений, но эта техника «вслепую» чревата высоким риском повреждения ободочной кишки и ретроперитонеальной геморрагией.
Кроме того, указанный доступ затрудняет обнажение поджелудочной железы и некрэктомию. Мы предпочитаем длинный чрезбрюшинный поперечный разрез (шевронообразный) который обеспечивает достаточный доступ ко всей брюшной полости. Срединная лапаротомия также дает адекватный доступ, но манипуляции мовут быть затруднены предлежащей тонкой кишкой, особенно при планируемой повторные операции или при необходимости лапаростомии.
Внебрюшинные доступы приобретают значение в тех редких случаях, когда процесс локализуется в области хвоста, левых отделов железы или в области головки справа. Чаще всего эти доступы используют для удаления некротизированных жировых секвестров во время последующих повторных операций.
Ваши основные цели при операции:
– Эвакуировать некротические и инфицированные субстраты.
– Дренировать токсические продукты процесса.
– Предотвратить дальнейшее накопление этих продуктов.
– Избежать повреждения соседних органов и сосудистых структур.
Подчеркнем, что инфицированный панкреонекроз коренным образом отличается от других видов хирургической инфекции, с которыми вы встречаетесь, так как этот некроз склонен к прогрессированию, несмотря на заведомо адекватную очистку от некротизированных тканей и дренирование сальниковой сумки.
– Также рекомендуем “Три главных оперативных подхода при остром панкреатите.”
Источник
Поджелудочная железа – орган, обладающий экскреторной и инкреторной функциями. В железе различают головку, тело и хвост. От нижнего края головки иногда отходит крючковидный отросток.
Головка окружена сверху, справа и снизу, соответственно, верхней, нисходящей и нижней горизонтальной частями двенадцатиперстной кишки. Она имеет:
1. переднюю поверхность, к которой выше брыжейки поперечной ободочной кишки прилегает антральная часть желудка, а ниже – петли тонкой кишки;
2. заднюю поверхность, к которой прилегают правая почечная артерия и вена, общий жёлчный проток и нижняя полая вена;
3. верхний и нижний края.
Тело имеет:
1. переднюю поверхность, к которой прилегает задняя стенка желудка;
2. заднюю поверхность, к которой прилегают аорта, селезёночная и верхняя брыжеечная вены;
3. нижнюю поверхность, к которой снизу прилегает двенадцатиперстнотощекишечный изгиб;
4. верхний, нижний и передний края
Хвост имеет:
1. переднюю поверхность, к которой прилегает дно желудка;
2. заднюю поверхность, прилежащую к левой почке, её сосудам и надпочечнику. Через всю железу от хвоста к головке проходит проток поджелудочной железы, который, соединяясь с жёлчным протоком или отдельно от него, открывается в нисходящую часть двенадцатиперстной кишки на большом дуоденальном сосочке. Иногда на малом дуоденальном сосочке, расположенном приблизительно на 2 см выше большого, открывается добавочный панкреатический проток.
Связки:
1. желудочно-поджелудочная – переход брюшины с верхнего края железы на заднюю поверхность тела, кардии и дна желудка (по ее краю проходит левая желудочная артерия);
2. привратниково-желудочная – переход брюшины с верхнего края тела железы на антральную часть желудка. Голотопия: В собственно надчревной области и левом подреберье. Проецируется по горизонтальной линии через середину расстояния между мечевидным отростком и пупком.
Скелетотопия:
1. головка – L1
2. тело – Th12
3. хвост – Th11.
Орган находится в косом положении, и его продольная ось направлена справа налево и снизу вверх. Иногда железа занимает поперечное положение, при котором все ее отделы расположены на одном уровне, а также нисходящее, когда хвост загнут книзу.
Отношение к брюшине: ретроперитонеальный орган.
Кровоснабжение осуществляется из бассейнов общей печеночной, селезеночной и верхней брыжеечной артерий.
Головка кровоснабжается верхними и нижними поджелудочно-двенадцатиперстными артериями (от желудочно- двенадцатиперстной и верхней брыжеечной артерий, соответственно).
Тело и хвост поджелудочной железы получают кровь из селезеночной артерии, которая отдает от 2 до 9 панкреатических ветвей, среди которых самой крупной является a. pancreatica magna.
Венозный отток осуществляется в систему воротной вены через поджелудочно-двенадцатиперстные и селезеночную вены.
Иннервацию поджелудочной железы осуществляют чревное, верхнее брыжеечное, селезеночное, печеночное и левое почечное нервные сплетения.
Лимфоотток происходит в регионарные узлы первого порядка (верхние и нижние поджелудочно-двенадцатиперстные, верхние и нижние панкреатические, селезеночные, позадипилорические), а также в узлы второго порядка, которыми являются чревные узлы.
Оперативные доступы к поджелудочной железе
1. Лапаротомия:
* срединная лапаротомия;
* угловой разрез – к срединной лапаротомии добавляют косой разрез по направлению к левой реберной дуге;
* комбинированный доступ – срединная лапаротомия с добавлением левого косого разреза с переходом на грудную стенку по восьмому межреберью.
2. Непосредственный подход к поджелудочной железе:
* через малый сальник (путем рассечения печеночно-желудочной связки);
* через желудочно-ободочную связку (применяется наиболее часто);
* через брыжейку поперечной ободочной кишки (имеется опасность инфицирования нижнего этажа брюшной полости).
Возможен внебрюшинный поясничный доступ, который применяется в случае образования обширных гнойников в ретропанкреатической клетчатке.
Виды оперативных вмешательств на поджелудочной железе:
1. Паллиативные: обходные билиодигестивные анастомозы при неоперабельных опухолях железы; наложение внутреннего дренажа; рассечение капсулы и дренирование сальниковой сумки при острых панкреатитах.
2. Радикальные: панкреатодуоденальная резекция; резекция тела и хвоста железы по поводу опухолей и травматических разрывов; удаление кист и аденом островков Лангерганса.
Панкреатодуоденальная резекция
Показания: операбельные опухоли головки поджелудочной железы и большого сосочка двенадцатиперстной кишки.
Этапы операции:
1. мобилизация двенадцатиперстной кишки и головки поджелудочной железы по Кохеру, привратниковой части желудка и тела железы до границ резекции;
2. удаление в одном блоке головки и части тела поджелудочной железы, двенадцатиперстной кишки, ретродуоденаль- ной части общего желчного протока, привратниковой части желудка;
3. наложение анастомозов между общим желчным протоком и тощей кишкой, культей железы и тощей кишкой, оставшейся частью желудка и тощей кишкой;
4. наложение межкишечного анастомоза.
Пересадка поджелудочной железы
Доказано, что трансплантация островков Лангерганса, продуцирующих инсулин (путем инфузии в воротную вену), достаточна для обеспечения нормального обмена глюкозы. Клиническое применение метода ограничивается нарастанием чувствительности к антигенам островков с развитием реакции отторжения трансплантата. Длительное выживание трансплантата труд но достижимо, даже при применении иммуносупрессии.
Успешная пересадка целой поджелудочной железы нормализует уровень инсулина и глюкозы в крови реакцией отторжения трансплантата так же трудно бор как и диагностировать ее. К моменту, когда уровень глюкозы становится ненормальным, отторжение обычно оказывается далеко зашедшим и необратимым. Активность ферментов в сыворотке крови не повышается, поэтому не может быть использована для диагностики начинающегося отторжения. Выживаемость трансплантата неуклонно повышается (более 60% трансплантатов функционировали на протяжении 3 лет).
Хирургическая анатомия селезенки, (скелетотопия, синтопия, голотопия). Связки селезенки. Оперативные доступы к селезенке. Методы ушивания ран селезенки. Спленэктомия. Понятие о реимплантации селезенки.
Селезенка – непарный лимфоидный орган, в котором различают диафрагмальную и висцеральную поверхности, передний и задний концы (полюса), ворота.
Связки:
1. желудочно-селезеночная – от большой кривизны желудка до ворот селезенки (содержит левые желудочно-сальниковые сосуды и короткие желудочные артерии и вены);
2. селезеночно-почечная – от поясничной части диафрагмы и левой почки до ворот селезенки (содержит селезеночные сосуды).
Голотопия: левое подреберье.
Скелетотопия: между IX и XI ребрами от паравертебральной до средней подмышечной линии.
Отношение к брюшине: интраперитонеальный орган.
Иннервацию осуществляют чревное, левое диафрагмальное, левое надпочечное нервные сплетения. Возникающие из этих источников веточки образуют селезеночное сплетение во-круг одноименной артерии.
Лимфоотток происходит в регионарные лимфатические узлы первого порядка, расположенные в воротах селезенки. Узлами второго порядка являются чревные лимфатические узлы.
Операции на селезенке
Спленэктомия
Показания: разрыв селезёнки, злокачественные опухоли, туберкулёз, эхинококкоз, абсцессы, гемолитическая желтуха, болезнь Верльгофа, спленомегалия при портальной гипертензии.
Доступ: лапаротомный косой разрез в левом подреберье параллельно левой реберной дуге или верхняя срединная лапаротомия.
Этапы операции:
1. Мобилизация селезёнки
2. пересечение и перевязка диафрагмально- селезеночной связки с находящимися в ней сосудами;
3. поэтапное лигирование и пересечение в желудочно- селезеночной связке элементов сосудистой ножки селезёнки (зажимы накладывают ближе к воротам селезёнки во избежание повреждения хвоста поджелудочной железы и нарушения кровоснабжения желудка) – сначала перевязывают селезёночную артерию, а затем вену для уменьшения кровенаполнения органа;
4. удаление селезёнки;
5. перитонизация проксимальной культи селезёночной ножки;
6. контроль на гемостаз.
С целью профилактики снижения иммунитета необходимо производить гетеротопическую аутотрансплантацию селезеночной ткани, например, в карман большого сальника.
При небольших резаных ранах и ограниченных повреждениях селезенки возможны органосохраняющие операции: наложение гемостатических швов – спленорафия и резекция селезенки. Но из-за опасности вторичного кровотечения эти операций выполняются сравнительно редко.
Источник
