Современная патогенез по острого панкреатита
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Ушаков А.А.
1
Овчинников В.И.
1
Бабушкин Д.А.
1
1 ГБОУ ВПО «Уральский государственный медицинский университет» Минздрава России
В статье приводятся данные по этиологическим формам острого панкреатита, а именно – острому алкогольно-алиментарному панкреатиту, острому билиарному панкреатиту, острому травматическому панкреатиту. Указано, что многообразие этиологических факторов развития острых воспалительных процессов в поджелудочной железе, клинических и морфологических проявлений заболевания стало причиной создания многочисленных классификаций острого панкреатита. Обсуждается клинико-морфологическая классификация панкреатита, что позволяет унифицировать подходы к диагностике, оценить тяжесть состояния, оценить значимость и ценность диагностических методик, роль инфекционных осложнений, методов их профилактики и лечения, а также стандартизовать статистический учет. Авторами отмечается, что среди осложнений острого панкреатита встречаются такие, как парапанкреатический инфильтрат, панкреатогенный абсцесс, перитонит, септические флегмоны, аррозивное кровотечение, механическая желтуха, псвдокиста, внутренние и наружные свищи желудочно-кишечного тракта.
острый панкреатит
классификация
осложнения
1. Габазов Х. М., Лимонов А. В., Столин А. В., Чернядьев С. А. Хирургическое лечение некротизирующего панкреатита // Медицинский вестник МВД. – 2007. – № 1 (26). – С. 43-44.
2. Диагностика и лечение острого панкреатита (Российские клинические рекомендации приняты на совместном заседании Российского общества хирургов и Ассоциации гепатопанкреатобилиарных хирургов стран СНГ, совещании главных хирургов Северо-Западного Федерального Округа по рассмотрению вопроса национальных клинических рекомендаций по диагностике и лечению острого панкреатита. г. Санкт-Петербург, 30 октября 2014 г.).
3. Засорин А. А., Гусев Е. Ю., Чернядьев С. А., Макарова Н. П., Григорьев Н. Н. Оценка эффективности озонотерапии с помощью интегральных показателей системной воспалительной реакции при гнойных заболеваниях мягких тканей у военнослужащих // Вестник Российской военно-медицинской академии. – 2010. – № 4 (32). – С. 106-109.
4. Засорин А. А., Макарова Н. П., Чернядьев С. А., Берсенев С. Г., Григорьев Н. Н., Сандалов Е. Ж. Проблема гнойновоспалительных заболеваний мягких тканей у военнослужащих // Военно-медицинский журнал. – 2010. – Т. 331. – № 9. – С. 53-57.
5. Козлов В. А., Чернядьев С. А., Макарочкин А. Г., Айрапетов Д. В. Влияние дооперационной терапии синтетическими аналогами соматостатина на результаты лечения больных панкреонекрозом: тезисы докл. Всерос. науч.-практ. конф. с междунар. участием «Заболевания поджелудочной железы» // Вестник хирургической гастроэнтерологии. – 2007. – № 3. – С. 77.
6. Левит А. Л., Малкова О. Г., Галимзянов Ф. В., Крашенинников С. В., Лейдерман И. Н., Чернядьев С. А. Интенсивная терапия больных с тяжелым абдоминальным сепсисом и полиорганной недостаточностью // Уральский медицинский журнал. – 2007. – № 10. – С. 29-32.
7. Макарочкин А. Г., Чернядьев С. А., Айрапетов Д. В. Применение низкочастотного ультразвука при программированных санациях очагов панкреатогенной инфекции //Медицинский альманах. – 2012. – Т. 1. – № 20. – С. 100.
8. Цап Н. А., Попов В. П., Чернядьев С. А., Карлов А. А., Огарков И. П. Интеграционная модель организации оказания экстренной хирургической помощи детям по опыту Свердловской области // Медицина катастроф. – 2009. – № 4. – С. 39-40.
9. Чернядьев С. А. Научное обоснование и разработка системы организации неотложной медицинской помощи больным панкреонекрозом на региональном уровне: автореф. диc. … д-ра мед. наук. – Екатеринбург, 2008. – 43 с.
10. Чернядьев С. А., Шестков Н. Г. Особенности распространения и динамика острого панкреатита в современных условиях // Российский медико-биологический вестник им. академика И. П. Павлова. – 2008. – № 4. – С. 64-68.
11. Чернядьев С. А., Назаров В. И. Опыт организации экстренной медицинской помощи детям при неотложных хирургических состояниях // Российский медико-биологический вестник им. академика И. П. Павлова. – 2008. – № 4. – С. 68-73.
Организация медицинской помощи больным острым панкреатитом является одной из сложных и актуальных проблем экстренной медицинской помощи в хирургической клинике, часто требующих хирургического вмешательства [8, 9].
Острый панкреатит развивается внезапно, сопровождается разнообразной клинической картиной, чаще с симптомами «острого живота», причем до 70 % больных острым панкреатитом – мужчины трудоспособного возраста.
Диагностика заболевания затрудняется сходством симптомов с другими заболеваниями брюшной полости, а именно – острым холециститом, прободной язвой желудка и 12-перстной кишки, кишечной непроходимостью, тромбозом мезентериальных сосудов, острым аппендицитом, почечной коликой, гастралгической формой инфаркта миокарда. До 25 % случаев приходится на «идиопатический» панкреатит, что обусловлено, в том числе, демографическими особенностями и возможностями диагностического поиска [10, 11].
Поздняя диагностика способствует несвоевременной патогенетической терапии, что приводит к неблагоприятным исходам. Кроме того, возможны осложнения, угрожающие жизни больного, такие как, разлитой перитонит; нагноение в железе с прорывом в брюшную полость, плевру, забрюшинное пространство, в сальниковую сумку; геморрагический некроз в кишечнике с образованием свищей; формирование кист поджелудочной железы; хроническое течение; развитие сахарного диабета [5, 6, 7].
Выделяют следующие этиологические формы острого панкреатита: острый алкогольно-алиментарный панкреатит (встречается в 55 % случаев), острый билиарный панкреатит (до 35 % случаев), острый травматический панкреатит (2–4 % случая), другие этиологические формы (6–8 % случаев) [2].
Одной из значимых причин развития острого панкреатита остается хронический алкоголизм, употребление суррогатов алкоголя, обусловленного как непосредственным влиянием алкоголя, так и усилением панкреатической секреции. Алкогольная интоксикация в качестве причины панкреатита выявляется у трети больных. Нарушение дренажной функции панкреатических протоков в сочетании с воздействием алкогольной интоксикации способствует повышению внутрипротокового давления. Злоупотребление алкоголем вызывает токсическое повреждение поджелудочной железы, нарушает функцию печени, синтез панкреатических ферментов.
Анатомическая и функциональная общность панкреатобилиарной системы обусловливает частое развитие острого панкреатита при желчнокаменной болезни, холедохолитиазе, при наличии стеноза или спазма, отека, при поражении дуоденального сосочка, дискенезии желчных путей различной этиологии. Одним из ведущих факторов патогенеза признано преимущественное нарушение оттока панкреатического секрета и внутрипротоковая гипертензия.
Другие этиологические причины острого пантреатита: аутоиммунные процессы, сосудистая недостаточность, васкулиты, лекарственные препараты (гипотиазид, стероидные и нестероидные гормоны, меркаптопурин), инфекционные заболевания (вирусный паротит, гепатит, цитомегаловирус), аллергические факторы (лаки, краски, запахи строительных материалов, анафилактический шок), дисгормональные процессы при беременности и менопаузе, заболевания близлежащих органов (гастродуоденит, пенетрирующая язва, опухоли гепатопанкреатодуоденальной области).
Острый панкреатит может развиваться вследствие перехода воспалительного процесса с желудка и 12-перстной кишки при язвенных процессах, при остром гастрите и хроническом колите. Влияют также обструкция панкреатических протоков, заболевания сосудов, инфекции, эндокринные и метаболические нарушения (первичный гиперпаратиреоидизм, уремия, диабетическая кома, гиперлипемия, нарушения иммунитета, беременность, прием обильной жирной пищи, лекарственные препараты и токсины, гипотермия, наследственные факторы, проникающая или закрытая травма живота, операция на органах брюшной полости. При эндоскопической ретроградной холангиопанкреатографии у 5–23 % больных выявляются перипапилярные дивертикулы и периампулиярные полипы, сдавливающие ампулу Фатера. Все перечисленные факторы имеют разное значение в развитии острого панкреатита и взаимодействуют с другими.
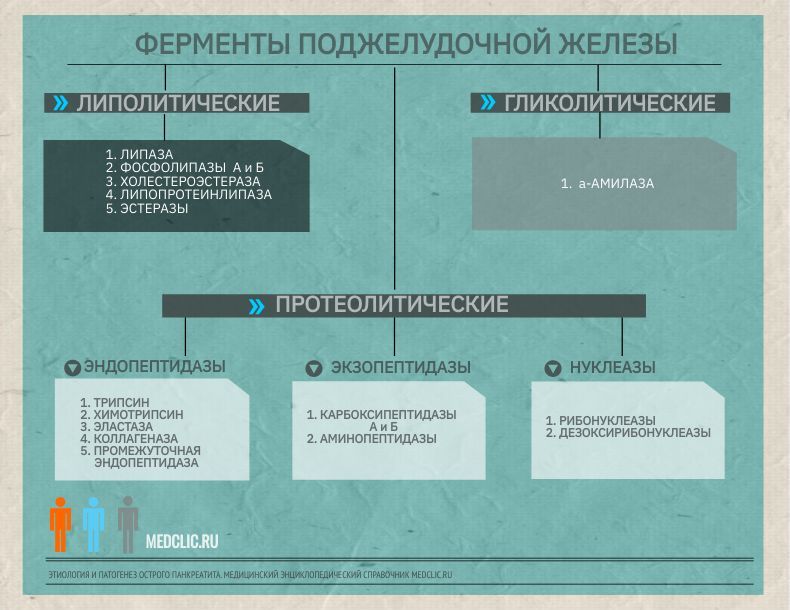
При остром панкреатите основная роль в патогенезе токсемии принадлежит ферментам поджелудочной железы – первичным факторам агрессии. Ферменты поджелудочной железы вызывают протеолиз белков тканей, фосфолипаза А2 разрушает мембраны клеток, липаза приводит к липолитическому некрозу в поджелудочной железе, забрюшинной клетчатке и брыжейке тонкой и толстой кишки, эластаза разрушает стенки сосудов и межтканевые соединительнотканные структуры, что приводит к некрозу. Ферменты поджелудочной железы активируют калликреин – кининовую системы с образованием биологически активных веществ – вторичных факторов агрессии. Брадикинин, гистамин, серотонин приводят к увеличению сосудистой проницаемости, нарушениям микроциркуляции, отеку, повышенной экссудации и микротромбозу, ишемии, гипоксии и ацидозу тканей. К типичным факторам относят цитокины, которые продуцируются макрофагами, мононуклеарными клетками, нейтрофилами на фоне нарушений микроциркуляции, СВР, гипоксии. Интерлейкин 1,6 и 8, фактор некроза опухоли, фактор активации тромбоцитов, простагландинов, тромбоксана, лейкотриенов, оксида азота, угнетают иммунный статус больного острым панкреатитом. К последней группе факторов агрессии при остром панкреатите относят цитокины, ферменты, метаболиты, образующиеся в поджелудочной железе, жировой клетчатке, стенке кишечника, брюшной полости. Данные факторы увеличивают проницаемость стенки кишки, в результате происходит транслокация кишечной флоры, поступление токсинов в портальный и системный кровоток и лимфатическое русло с поражением органов мишеней, таких как печень, легкие, почки, сердце, мозг, кишечник, слизистые желудка и кишечника. Факторы агрессии и органные дисфункции создают синдром «взаимного отягощения».
Клинико-морфологические классификации панкреатита позволяют унифицировать подходы к диагностике, оценить тяжесть состояния, оценить значимость и ценность диагностических методик, роль инфекционных осложнений, методов их профилактики и лечения, а также стандартизовать статистический учет.
На протяжении более полувека изменялась клиническая классификация острых форм панкреатита: острый простой, острый катаральный, катарально-гнойный, острый гнойный; геморрагический, серозный, гнойный; -интерстициальный (отечная форма), геморрагический (некроз поджелудочной железы); катаральный, паренхиматозный, гнойный, гангренозный. Использовался термин деструктивный панкреатит.
Вопросы классификации панкреатита обсуждались на международных научно-практических мероприятиях различного уровня, в том числе, на Марсельском симпозиуме 1963 г., Втором международном симпозиуме (Марсель, 1984); на Симпозиуме по острому панкреатиту в Атланте в 1992 г.; на Международной панкреатологической ассоциации по хирургическому лечению острого панкреатита в 2002 г.
В международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (1995) (МКБ-10) в рубрике К85 Острый панкреатит, включены абсцесс поджелудочной железы; некроз поджелудочной железы (острый и инфекционный). Кроме того, рубрика Панкреатит делится на БДУ (без дополнительных указаний; острый (рецидивирующий), геморрагический, подострый, гнойный. Также выделен панкреатит гангренозный, геморрагический острый, злокачественный, интерстициальный острый, кольцевидный острый. Отдельно обозначены поражения поджелудочной железы, классифицируемые в других рубриках (К87.1): цитомегаловирусный панкреатит (В 25+; панкреатит при эпидемическом паротите (В26.3+;сифилитический панкреатит (А52+).
Классификация острого панкреатита Российского общества хирургов 2014 г. разработана с учётом классификации Атланта–92 и её модификаций, предложенных в г. Кочин в 2011 г. на Международной Ассоциации Панкреатологов (International Association of Pancreatology) и Международной рабочей группой по классификации острого панкреатита (Acute Pancreatitis Classification Working Group) в 2012 г. В классификации указаны следующие степени тяжести заболевания:
– острый панкреатит лёгкой степени (панкреонекроз при данной форме острого панкреатита не образуется (отёчный панкреатит)) и органная недостаточность не развивается;
– острый панкреатит средней степени (характеризуется наличием либо одного из местных проявлений заболевания: перипанкреатический инфильтрат, псевдокиста, отграниченный инфицированный панкреонекроз (абсцесс), – или/и развитием общих проявлений в виде транзиторной органной недостаточности (не более 48 часов);
– острый панкреатит тяжёлой степени (характеризуется наличием либо неотграниченного инфицированного панкреонекроза (гнойно-некротического парапанкреатита), или/и развитием персистирующей органной недостаточности (более 48 часов), диагноз острого панкреатита лёгкой, средней или тяжёлой степени устанавливается по факту законченного случая заболевания) [2].
Среди осложнений острого панкреатита встречаются такие, как парапанкреатический инфильтрат; панкреатогенный абсцесс; перитонит (ферментативный (абактериальный), бактериальный; септические флегмоны (забрюшинной клетчатки); парапанкреатическая; параколическая; паранефральная; тазовая; эрозивное кровотечение; механическая желтуха; псвдокиста (стерильная, инфицированная); внутренние и наружные свищи желудочно-кишечного тракта [1].
Таким образом, многообразие этиологических факторов развития острых воспалительных процессов в поджелудочной железе, клинических и морфологических проявлений заболевания стало причиной создания многочисленных классификаций острого панкреатита, что требует дальнейших исследований.
Библиографическая ссылка
Ушаков А.А., Овчинников В.И., Бабушкин Д.А. СОВРЕМЕННЫЕ АСПЕКТЫ ЭТИОЛОГИИ, ПАТОГЕНЕЗА, КЛАССИФИКАЦИИ ОСТРОГО ПАНКРЕАТИТА // Современные проблемы науки и образования. – 2016. – № 2.;
URL: https://science-education.ru/ru/article/view?id=24168 (дата обращения: 26.12.2020).

Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Патогенез острого панкреатита
Наиболее признанной является ферментативная теория ОП, согласно которой проявления заболевания складываются в результате общего и локального действия ферментов поджелудочной железы.
Ферменты поджелудочной железы

Фазы патогенеза
Развитие острого панкреатита происходит с последовательной сменой фаз:
- Липолиз;
- Протеолиз;
- Демаркационное воспаление и нарушение микроциркуляции;
- Панкреатическая токсемия.
Липолиз
При воздействии этиологических факторов активируются липаза и фосфолипазы. Фосфолипазами повреждается мембрана клеток, липаза, попадая в клетку вызывает гидролиз триглицеридов с образованием жирных кислот – происходит жировой некроз.
При благоприятном течении вокруг очага жирового некроза формируется демаркационная воспалительная реакция, процесс может отграничиться и этим завершиться.
При неблагоприятном течении начинается следующая фаза.
Протеолиз
- В результате жирового некроза и накопления жирных кислот снижается внутриклеточный pH, что ведет к активации трипсина.
- Трипсин высвобождает и активирует ферменты клеточных лизосом:
- Эластазу;
- Коллагеназу;
- Карбоксипептидазу;
- Химотрипсин.
- Эластаза разрушает соединительную ткань, очаги некроза расширяются и сливаются.
Демаркационное воспаление и нарушение микроциркуляции
- Вокруг очагов некроза расширяется зона демаркационного воспаления, активируется калликреин-кининовая, тромбиновая и плазминовая системы.
- Активированные кинины увеличивают проницаемость сосудистой стенки, вызывают нарушения микроциркуляции, нарастание отека, экссудация в брюшную полость и парапанкреатическую клетчатку.
- Прогрессируют лимфотромбозы, отек, протеолиз и липолиз, формируется геморрагический некроз.
- Активированная фосфолипаза стимулирует выработку простагландинов и других медиаторов воспаления, что ведет к системным нарушениям гемодинамики, сердечной деятельности и дыхательной недостаточности.
Фаза панкреатической токсемии
Цитокины и токсины, образующиеся в поджелудочной железе, в экссудате брюшной полости, в забрюшинной клетчатке поступают в систему воротной вены и затем через общую циркуляцию достигают органы-мишени:
- Печень;
- Легкие;
- Сердце;
- Мозг;
- Почки.
Прогрессирующее нарушение деятельности которых ведет к развитию шока и полиорганной недостаточности, определяющие тяжесть состояния больного при остром панкреатите.
Фазы заболевания
Первая фаза. Продолжительность составляет порядка двух недель, когда формируется генерализованная воспалительная реакция и явления некроза носят асептический характер. Состояние пациента зависит от тяжести панкреатической токсемии. При быстром прогрессировании процесса развитие шока и полиорганной недостаточности возможно в первые 72 ч, что является причиной неблагоприятных исходов.
Вторая фаза. К асептическому процессу присоединяется бактериальная инфекция, в результате чего развиваются поздние инфекционные осложнения. Явления шока и полиорганной недостаточности на данном этапе заболевания имеют инфекционно-токсическую природу. Инфицированный панкреонекроз также дает высокий процент неблагоприятных исходов.
Источник
Острый панкреатит – воспаление поджелудочной железы. Симптомы острого панкреатита: острая, нестерпимая боль в области живота. В зависимости от того, какая часть железы воспалена, локализация боли возможна в правом или в левом подреберье, в подложечной области, боль может быть опоясывающей. Хронический панкреатит сопровождается потерей аппетита, нарушением пищеварения, острыми болями (как при острой форме), возникающими после употребления жирной, острой пищи или алкоголя.
Общие сведения
Панкреатит – заболевание, характеризующееся развитием воспаления в ткани поджелудочной железы. По характеру течения панкреатит разделяют на острый и хронический. Острый панкреатит занимает третье место среди заболеваний брюшной полости острого течения, требующих лечения в хирургическом стационаре. Первое и второе место занимают острые аппендицит и холецистит.
Согласно данным мировой статистики, в год острым панкреатитом заболевает от 200 до 800 человек из миллиона. Это заболевание чаще встречается у мужчин. Возраст больных колеблется в широких пределах и зависит от причин развития панкреатита. Острый панкреатит на фоне злоупотребления алкоголем возникает в среднем в возрасте около 39 лет, а при панкреатите, ассоциированном с желчекаменной болезнью, средний возраст пациентов – 69 лет.
Острый панкреатит
Причины
Факторы, способствующие возникновению острого панкреатита:
- злоупотребление алкоголем, вредные пищевые привычки (жирная, острая пища);
- желчекаменная болезнь;
- инфицирование вирусом (свинка, вирус Коксаки) или бактериальное заражение (микоплазма, кампилобактерии);
- травмы поджелудочной железы;
- хирургические вмешательства по поводу других патологий поджелудочной железы и желчевыводящих путей;
- прием эстрогенов, кортикостероидов, тиазидных диуретиков, азатиоприна, других лекарственных средств с выраженным патологическим действием на поджелудочную железу (медикаментозный панкреатит);
- врожденные аномалии развития железы, генетическая предрасположенность, муковисцидоз;
- воспалительные заболевании органов пищеварения (холецистит, гепатит, гастродуоденит).
Патогенез
В развитии острого воспаления поджелудочной железы согласно самой распространенной теории основным фактором выступает повреждение клеток преждевременно активированными ферментами. В нормальных условиях пищеварительные ферменты вырабатываются поджелудочной железой в неактивной форме и активизируются уже в пищеварительном тракте. Под воздействием внешних и внутренних патологических факторов механизм выработки нарушается, ферменты активизируются в поджелудочной железе и начинают переваривание ее ткани. Результатом становится воспаление, развивается отек ткани, поражаются сосуды паренхимы железы.
Патологический процесс при остром панкреатите может распространяться на близлежащие ткани: забрюшинную клетчатку, сальниковую сумку, брюшину, сальник, брыжейку кишечника и связки печении ДПК. Тяжелая форма острого панкреатита способствует резкому повышению уровня различных биологически активных веществ в крови, что ведет к выраженным общим нарушениям жизнедеятельности: вторичные воспаления и дистрофические расстройства в тканях и органах – легких, печени, почках, сердце.
Классификация
Острый панкреатит классифицируется по степени тяжести:
- легкая форма протекает с минимальным поражением органов и систем, выражается в основном интерстициальным отеком железы, легко поддается терапии и имеет благоприятный прогноз к быстрому выздоровлению;
- тяжелая форма острого панкреатита характеризуется развитием выраженных нарушений в органах и тканях, либо местными осложнениями (некроз тканей, инфицирование, кисты, абсцессы).
Тяжелая форма острого панкреатита может сопровождаться:
- острым скоплением жидкости внутри железы либо в околопанкреатическом пространстве, которые могут не иметь грануляционных или фиброзных стенок;
- панкреатическим некрозом с возможным инфицированием тканей (возникает ограниченная или разлитая зона отмирающей паренхимы и перипанкреатических тканей, при присоединении инфекции и развитием гнойного панкреатита повышается вероятность летального исхода);
- острой ложной кистой (скоплением панкреатического сока, окруженным фиброзными стенками, либо грануляциями, которое возникает после приступа острого панкреатита, формируется в течение 4 и более недель);
- панкреатическим абсцессом (скопление гноя в поджелудочной железе или близлежащих тканях).
Симптомы острого панкреатита
Характерные симптомы острого панкреатита.
- Болевой синдром. Боль может локализоваться в эпигастрии, левом подреберье, носить опоясывающий характер, иррадиировать под левую лопатку. Боль носит выраженный постоянный характер, в положении лежа на спине усиливается. Усиление боли происходит и после приема пищи, особенно – жирной, острой, жареной, алкоголя.
- Тошнота, рвота. Рвота может быть неукротимой, содержит желчь, не приносит облегчения.
- Повышение температуры тела.
- Умеренно выраженная желтушность склер. Редко – легкая желтуха кожных покровов.
Кроме того, острый панкреатит может сопровождаться диспепсическими симптомами (метеоризм, изжога), кожными проявлениями (синюшные пятна на теле, кровоизлияния в области пупка).
Осложнения
Опасность острого панкреатита заключается в высокой вероятности развития тяжелых осложнений. При инфицировании воспаленной ткани железы бактериями, обитающими в тонком кишечнике, возможен некроз участков железы и возникновение абсцессов. Это состояние без своевременного лечения (вплоть до хирургического вмешательства) может закончится летальным исходом.
При тяжелом течении панкреатита может развиться шоковое состояние и, как следствие, полиорганная недостаточность. После развития острого панкреатита в ткани железы могут начать формироваться псевдокисты (скопления жидкости в паренхиме), которые разрушают структуру железы и желчных протоков. При разрушении псевдокисты и истечении ее содержимого возникает асцит.
Диагностика
Диагностику панкреатита гастроэнтерологи осуществляют на основании жалоб, физикального осмотра, выявления характерных симптомов. При измерении артериального давления и пульса зачастую отмечают гипотонию и тахикардию. Для подтверждения диагноза служат лабораторные исследования крови и мочи, МСКТ и УЗИ органов брюшной полости, МРТ поджелудочной железы.
- Биохимия крови. При исследовании крови в общем анализе отмечаются признаки воспаления (ускорена СОЭ, повышено содержание лейкоцитов), в биохимическом анализе крови обнаруживают повышение активности панкреатических ферментов (амилаза, липаза), возможна гипергликемия и гипокальциемия. Может отмечаться билирубинемия и повышения активности печеночных ферментов.
- Биохимия мочи. Проводят определение концентрации ферментов в моче. При диагностировании острого панкреатита берут биохимический анализ мочи и определяют активность амилазы мочи.
- Инструментальные методы. Визуальное исследование поджелудочной железы и близлежащих органов (УЗИ, КТ, МРТ) позволяет выявить патологические изменения паренхимы, увеличение органа в объеме, обнаружить абсцессы, кисты, наличие камней в желчных протоках.

КТ ОБП. Признаки острого панкреатита: отек, диффузная неоднородность структуры поджелудочной железы.
Дифференциальную диагностику острого панкреатита проводят с:
- острым аппендицитом и острым холециститом;
- перфорациями полых органов (прободные язвы желудка и кишечника);
- острой кишечной непроходимостью;
- острым желудочно-кишечным кровотечением (кровоточащая язва желудка и 12п. кишки, кровотечение из варикозных вен пищевода, кишечное кровотечение);
- острый ишемический абдоминальный синдром.
Лечение острого панкреатита
При остром панкреатите показана госпитализация. Всем пациентам предписан постельный режим. Основными целями терапии является снятие болевого синдрома, снижение нагрузки на поджелудочную железу, стимуляция механизмов ее самовосстановления.
Терапевтические меры:
- новокаиновая блокада и спазмолитики для снятия выраженного болевого синдрома;
- голод, лед на область проекции железы (создание локальной гипотермии для снижения ее функциональной активности), питание осуществляют парентеральное, желудочное содержимое аспирируют, назначают антациды и ингибиторы протонной помпы;
- дезактиваторы панкреатических ферментов (ингибиторы протеолиза);
- необходимая коррекция гомеостаза (водно-электролитного, кислотно-основного, белкового баланса) с помощью инфузии солевых и белковых растворов;
- дезинтоксикационная терапия;
- антибиотикотерапия (препараты широкого спектра действия в больших дозировках) в качестве профилактики инфекционных осложнений.
Хирургическое лечение
Хирургическая тактика показана в случае выявления:
- камней в желчных протоках;
- скоплений жидкости в железе или вокруг нее;
- участков панкреатического некроза, кист, абсцессов.
К операциям, проводимым при остром панкреатите с образованием кист или абсцессов, относятся: эндоскопическое дренирование, марсупиализация кисты, цистогастростомия и др. При образовании участков некроза, в зависимости от их размера, проводят некрэктомию или резекцию поджелудочной железы. Наличие камней является показанием к операциям на протоке поджелудочной железы.
К хирургическому вмешательству могут прибегать и в случае сомнений в диагностики и вероятности пропустить другое хирургическое заболевание, требующее хирургического лечения. Послеоперационный период подразумевает интенсивные меры профилактики гнойно-септических осложнений и восстановительную терапию.
Лечение легкой формы панкреатита, как правило, не представляет трудностей, и положительная динамика отмечается уже в течение недели. Для излечения от тяжелой формы панкреатита требуется заметно больше времени.
Прогноз и профилактика
Прогноз при остром панкреатите зависит от его формы, адекватности терапии и наличия осложнений. Легкая форма панкреатита обычно дает благоприятный прогноз, а при некротических и геморрагических панкреатитах высока вероятность летального исхода. Недостаточное лечение и несоблюдение врачебных рекомендаций по диете и режиму могут привести к рецидивам заболевания и развитию хронического панкреатита.
Первичной профилактикой является рациональное здоровое питание, исключение алкоголя, острой, жирной обильной пищи, отказ от курения. Острый панкреатит может развиться не только у лиц, регулярно злоупотребляющих алкоголем, но и как следствие однократного приема спиртосодержащих напитков под жирную, жареную и острую закуску в больших количествах.
Источник
