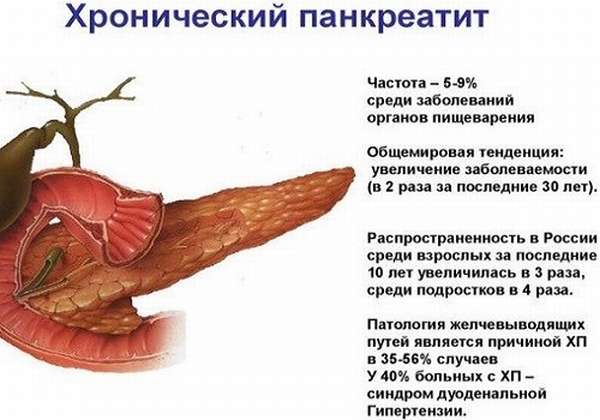
Статистика панкреатита у людей


Панкреатит – тяжелый воспалительный процесс в поджелудочной железе. Это патологическое состояние затрагивает органы пищеварительного тракта, кроме того, возникают серьезные проблемы с состоянием и функциями всех органов и систем человеческого организма. Смерть от панкреатита, к сожалению, возникает нередко, особенно при остром течении заболевания, а также – если развиваются тяжелые осложнения, нарушение жизненно важных функций организма.
Панкреатит: вероятная смертность от заболевания
Смертность вследствие воспаления поджелудочной железы составляет 40 процентов от всех случаев острого воспаления ПЖ. Это очень высокие цифры, свидетельствующие об опасности данной патологии, необходимости своевременного диагностирования, лечения и профилактики панкреатита.
Пациенты умирают из-за тяжелого течения острой воспалительной патологии или обострения хронического воспалительного процесса, при развитии тяжелых осложнений:
- панкреонекроз,
- внутреннее кровотечение, особенно в случае его тяжелого осложнения – гиповолемического шока,
- острая интоксикация продуктами распада как причины инфекционно-токсического шока, чаще актуального при панкреатите алкогольного генеза,
- абсцессы, гнойники на поверхности ПЖ или близлежащих органах (сальник, печень, желчный пузырь, желудок), гнойный воспалительный процесс в протоках железы, при разрыве или распространении которых развивается тяжелое состояние – перитонит,
- болевой шок,
- рак ПЖ вследствие длительного течения хронического панкреатита.
Если вовремя не обратиться за медицинской помощью, своевременно не диагностировать эти тяжелые состояния и не начать правильно лечить пациента, то риск летального исхода очень высок.
Признаки тяжелой формы панкреатита
Воспаление поджелудочной железы проявляется разнообразными симптомами, значительно ухудшающими состояние пациента, снижающими качество его жизни, судя по их отзывам. Диагностика заболевания часто затруднена из-за схожести симптомов панкреатита с другими патологиями ЖКТ, особенно у детей, которые самостоятельно не могут предъявить жалобы. Основные признаки тяжелого осложненного течения воспаления:
- Сильные боли в животе разной локализации: в околопупочной, подреберной области слева или с обеих сторон. Нередко боли имеют опоясывающий характер, иррадиируют в поясницу, правое, левое плечо, грудную клетку. Болевой синдром во время приступа панкреатита бывает настолько интенсивный, что может привести к болевому шоку с нарушением сознания, развитием смертельно опасной полиорганной недостаточности.
- Диспепсический синдром, проявляющийся несколькими признаками: тошнотой, рвотой, не приносящей облегчение, повышением газообразования в кишечнике, вздутием живота, нарушением стула (чаще – в виде диареи). Тяжелая диспепсия с длительной профузной рвотой, поносом приводит к обезвоживанию пациента, потере необходимых микроэлементов и витаминов. Особенно часто это проявляется при недостаточной или несвоевременной инфузионной терапии. Дегидратация тканей организма, недостаток минералов (магния, калия, кальция, железа и других) негативно сказывается на работе всех органов и систем (особенно – сердца и сосудов), в тяжелых случаях – опасна для жизни.
- Общеинтоксикационный синдром, проявляющийся множеством тяжелых симптомов, свидетельствующих о поражении всех систем человеческого организма. Основные признаки интоксикации: повышение температуры тела, слабость, снижение давления до коллапса, одышка, изменение (бледность, цианоз, иктеричность) окраски кожных покровов, головные боли, головокружение, нарушение сознания и многие другие.
- Ухудшение данных лабораторных, инструментальных исследований в случае тяжелого течения воспаления ПЖ. В ОАК обнаруживается выраженный лейкоцитоз с патологическими изменениями лейкоцитарной формулы, резкое повышение СОЭ по причине воспаления. Вследствие поражения печени или развития внутреннего кровотечения может развиться анемия, тромбоцитопения. По результатам биохимического исследования крови повышается уровень печеночных ферментов, амилазы и других показателей, свидетельствующих о повреждении ПЖ. При проведении УЗИ, КТ внутрибрюшных органов выявляются признаки отека, разрушения тканей железы, абсцессов и другие патологические изменения.
Смерть от острого воспаления: как не допустить трагедии?
Острый панкреатит развивается наиболее часто вследствие злоупотребления алкоголем и жирной пищей. Протекает он очень тяжело и нередко приводит к опасным для жизни осложнениям.
Статистика смертности от острого панкреатита гласит, что 20% пациентов с таким диагнозом могут скончаться, особенно при отсутствии правильной своевременной терапии.
Для того чтобы избежать трагедии, необходима своевременная установка правильного диагноза и верно выбранная тактика лечения: хирургическое вмешательство по показаниям или консервативное лечение в условиях отделения реанимации и интенсивной терапии.
Ранняя диагностика
Если у человека выставлен диагноз хронический панкреатит, он знаком с симптоматикой обострения и необходимостью срочной госпитализации в стационар. При развитии же острого панкреатита можно недооценить состояние. Малейшая задержка с медицинской помощью может привести к непоправимым последствиям (инвалидизации или гибели пациента). Поэтому при развитии любых проблем с пищеварением, острых болей в животе, особенно на фоне лихорадки, ухудшении общего состояния необходимо обязательно обратиться к специалисту или вызвать скорую помощь.

Для установки диагноза врач (гастроэнтеролог, терапевт или хирург) проведет опрос с уточнением анамнеза заболевания, выявлением факторов риска заболевания, вредных привычек. Затем специалист осмотрит больного, обследует физикальными методами: пальпация, перкуссия, аускультация.
Для выявления острого воспалительного процесса необходимо проведение лабораторного обследования (ОАК, ОАМ, биохимическое исследование крови, копрологическое исследование). Из инструментальных способов диагностики патологии ПЖ потребуется выполнить УЗИ, КТ или МРТ, рентгенологическое обследование органов пищеварения.
Профилактика воспаления поджелудочной
Для профилактики развития острого панкреатита (первичная профилактика), а также для предупреждения обострений хронического воспаления ПЖ (вторичная профилактика) всем людям рекомендуется соблюдать определенные правила:
- Правильное питание, основанное на принципах механического, химического и температурного щажения слизистых оболочек пищеварительного тракта. Исключаются жирные, жареные, соленые, острые, кислые блюда. Температура пищи и напитков – в пределах температуры тела. Блюда подаются больному в жидком, пюреобразном, кашицеобразном виде для облегчения переваривания.
- Категорический отказ от вредных привычек (злоупотребления алкоголем, курения) – одно из самых важных правил профилактики заболевания.
- Ведение здорового образа жизни, занятия спортом (специально подобранной гимнастикой), частые прогулки на свежем воздухе.
- Соблюдение режима труда и отдыха, исключение тяжелых физических нагрузок, стрессовых ситуаций. Сон должен быть не менее 8 часов в сутки.
- Своевременная диагностика, лечение других желудочно-кишечных заболеваний. Особенно большое значение для развития панкреатита имеет желчнокаменная болезнь, хронический холецистит, любые патологии билиарной системы, гастрит, дуоденит. Прием назначенных препаратов в таблетках или парентерально для лечения сопутствующей патологии крайне важен для профилактики панкреатита.
Основные причины смерти от панкреатита
Летальность при воспалении железы зависит от его разновидности (этиологии, патогенеза, симптоматики воспалительного процесса).
Алкогольный панкреатит
Среди умерших от алкогольного панкреатита много молодых, особенно часто этот диагноз ставят мужчинам, так как именно они чаще страдают от алкоголизма.
Регулярное употребление этанола приводит к токсическому повреждению клеток паренхиматозных органов – печени, поджелудочной железы.
Алкогольный панкреатит характеризуется развитием некроза ПЖ, нарушением ее функций.
Острый панкреатит
Статистика смерти от острого панкреатита с тяжелой симптоматикой считается самой высокой. Летальный исход наступает в течение первой недели от начала заболевания, иногда – даже при вовремя начатой терапии. Основными состояниями, при которых пациент умирает из-за острого панкреатита, считаются массивный некроз ПЖ, внутреннее кровотечение.
Хронический панкреатит
Длительный хронический воспалительный процесс в ПЖ считается не столь опасным, как острый. Но, в связи с неминуемым поражением органа во время обострений, невозможно полностью исключить развитие тяжелых осложнений. Кроме смерти, во время обострения болезни летальный исход возможен и из-за развития злокачественной опухоли в поджелудочной железе и прогрессирования рака до 3-4 стадии, не поддающейся излечению.
Геморрагический панкреатит
Воспаление поджелудочной, сопровождающееся кровотечением, – очень опасное патологическое состояние. Развивается оно при повреждении стенки какого-либо сосуда из-за возможного влияния на нее панкреатических ферментов.
Если вовремя не диагностировать внутреннее кровотечение (особенно из крупной артерии) и не выполнить полостную операцию, кровопотеря может быстро стать массивной, разовьется геморрагический шок, и больной умрет.
Панкреонекроз
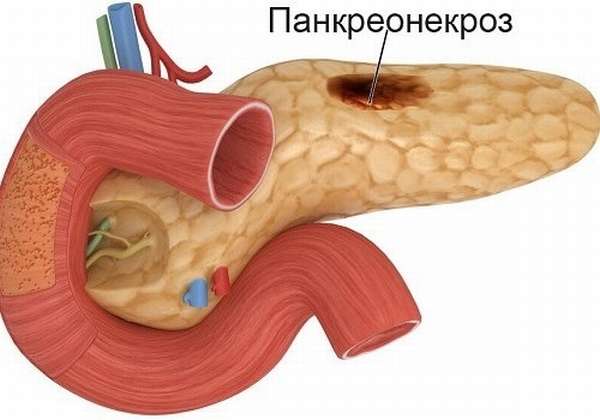
Некроз (разрушение) тканей ПЖ происходит по разным причинам. Чаще всего это случается вследствие острого деструктивного панкреатита, развившегося после злоупотребления алкоголем или вредной пищей. Из-за воспаления, отечности железы или наличия камней в выводящих протоках просвет их уменьшается, а панкреатический сок, агрессивный для любых тканей, остается внутри самой ПЖ. Протеолитические ферменты разрушают железу и прилежащие к ней органы.
При молниеносном течении панкреонекроза и несвоевременном оказании помощи больному смертельный исход практически неизбежен.
Смерть после резекции ПЖ
При образовании абсцессов, гнойников, свищей, развитии панкреонекроза единственным эффективным способом лечения считается хирургическое вмешательство. Операция проводится несколькими способами. Объем вмешательства зависит от степени поражения ПЖ: иссечение некротических тканей, резекция одного отдела или (реже) всего органа. Но даже после удачно проведенного оперативного лечения летальный исход тоже возможен по нескольким причинам:
- Послеоперационное кровотечение.
- Реактивный послеоперационный панкреатит.
- Инфекционные осложнения и послеоперационный перитонит.
- Сахарный диабет, его осложнения (гипергликемическая кома и другие) при неправильно подобранной заместительной терапии инсулином или несоблюдении пациентом рекомендаций лечащего врача.
Каковы прогнозы благоприятного исхода лечения?
Своевременное обращение за медицинской помощью и вовремя начатое лечение повышает шанс пациента на выздоровление или стабилизацию состояния. Благоприятный исход после перенесенного панкреатита зависит от многих причин:
- тяжесть заболевания, выраженность осложнений воспаления,
- возраст пациента (чем человек старше, тем тяжелее восстановиться ему после панкреатита или оперативного вмешательства по поводу патологии ПЖ),
- наличие сопутствующих болезней у человека (эндокринологических, неврологических, сердечно-сосудистых, желудочно-кишечных и других),
- квалификация лечащего врача,
- приверженность пациента к терапии, соблюдение профилактических мер.
Патология поджелудочной железы редко проходит бесследно. Опасные осложнения воспалительного процесса (панкреонекроз, внутреннее кровотечение, сильная интоксикация и другие) могут привести к смерти пациента. Чтобы не бояться трагического исхода, пациенту необходимо вовремя обращать внимание на свое состояние, обращаться за медицинской помощью. Крайне важна профилактика заболевания, особенно для предупреждения обострений хронического панкреатита.
Список литературы
- Григорьева И.Н., Романова Т.И., Никитенко Т.М., Осипенко М.Ф., Венжина Ю.Ю., Усов С.А., Мироненко Т.В., Ямлиханова А.Ю. Качество жизни у больных панкреатитом. Сибирский консилиум. 2007 г. вып.5) стр.71–74.
- Брискин Б.С., Рыбаков Г.С., Демидов Д.А. Ранние видеолапароскопические и малоинвазивные вмешательства как путь снижения летальности в хирургии острого панкреатита. Эндоскопическая хирургия. 1999 г. № 2 стр. 12.
- Маев. В. Хронический панкреатит. 2012 г.
- Валенкевич Л.Н. Осложнения и исходы хронического панкреатита. Терапевтический архив. 1999 г. №2 стр. 54–57.
- Гоч Е. М. и др. Благоприятный исход редкого осложнения деструктивного панкреатита. Вестник хирургии им. И.И.Грекова 2008г. № 5 стр. 93–94.
Источник
Панкреатитом наш организм платит нам за вредные привычки и неправильный образ жизни. Под действием алкоголя, табачного дыма, лекарств, нерациональной диеты болезнь может развиться у любого. О ее существовании нужно помнить, ее нужно уметь опознать, а лучше – предупредить.
Что такое панкреатит
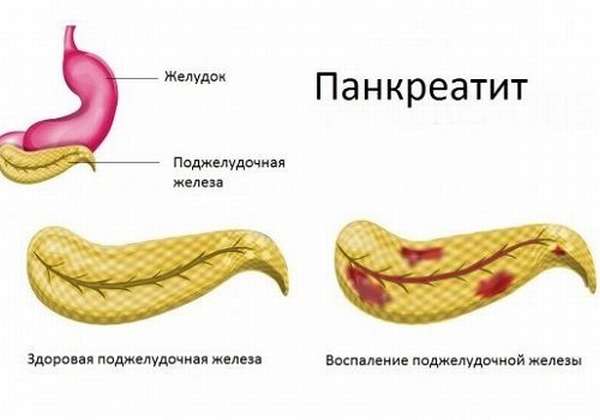
Панкреатитами называют воспалительные заболевания поджелудочной железы. Различают острый и хронический панкреатит. Острое воспаление развивается внезапно и при адекватном лечении исчезает. Хронический панкреатит – это длительно текущее воспаление поджелудочной железы, которое может периодически обостряться. Обе формы заболевания способны привести к тяжелым осложнениям.
Статистика
Это довольно распространенная проблема. Согласно отечественным клиническим рекомендациям, в России хронической формой заболевания страдают 27-50 человек из 100 000, а острой – 32-389 человек на 1 миллион.
Острым и хроническим панкреатитом могут болеть люди любого возраста и пола, но обе формы чаще регистрируются у мужчин. Большинство пациентов на момент постановки диагноза имеют возраст 30-40 лет. Считается, что предрасположенность к заболеванию передается по наследству.
Что происходит в поджелудочной железе
Поджелудочная железа состоит из двух абсолютно разных по строению и функциям частей: экзокринной, клетки которой вырабатывают пищеварительные ферменты и эндокринной, клетки которой вырабатывают гормоны (инсулин, глюкагон и другие). В здоровом органе пищеварительные ферменты по выводящему протоку поступают в двенадцатиперстную кишку и там становятся активными. Но при воспалении поджелудочной железы они активируются в самом органе и повреждают его.
- Болезни поджелудочной железы
Медицинские услуги
- Консультация гастроэнтеролога
- Лечение панкреатита
Диагностические исследования
- УЗИ органов брюшной полости
- Магнитно-резонансная холецисто-холангио-панкреатография (МРХПГ)
Симптомы панкреатита
Клиника панкреатита имеет характерные особенности, позволяющие предположить заболевание даже без специальных методов диагностики.
Симптомы острого панкреатита
Острый панкреатит возникает внезапно, чаще после приема алкоголя или приступа печеночной колики. Желчные камни могут закупоривать проток поджелудочной железы, нарушать отток ее секрета, что приводит к сильному воспалению. Состояние сопровождается выраженной интоксикацией и следующими симптомами:
- Тошнота, рвота «фонтаном». Рвота повторная, мучительная, не приносит облегчения.
- Боль в верхней части живота, которая может быть очень интенсивной. Она имеет опоясывающий характер, отдает в спину или грудную клетку, усиливается в положении лежа. Прием пищи, особенно жирной, усиливает болевые ощущения.
- Напряжение мышц живота.
- Повышение температуры тела. Обычно это происходит при развитии осложнений.
- Учащенное сердцебиение, снижение артериального давления.
Подозрение на острый панкреатит у взрослых требует обязательной госпитализации для подтверждения диагноза и своевременного лечения.

Симптомы хронического панкреатита
При хроническом панкреатите симптомы гораздо менее выражены, чем при остром. Поэтому люди далеко не сразу обращаются к врачу с жалобами. В среднем от момента появления первых симптомов до поставленного диагноза проходит 81 (!) месяц.
- Панкреатит: причины и проявления
Симптомы, которые должны насторожить:
- Снижение массы тела.
- Боль в верхней части живота, которая может беспокоить как постоянно, так и приступами. Усиливается после приема жирной или острой пищи.
- Жидкий, маслянистый стул со зловонным запахом.
- Нарушения пищеварения в виде вздутия живота, метеоризма, урчания в животе.
Обострение хронического панкреатита также может сопровождаться тошнотой, рвотой, усилением болей в животе с иррадиацией в спину. Боли при хроническом панкреатите могут наблюдаться после приема пищи или не зависеть от этого фактора. Как правило, неприятные ощущения длятся несколько часов.
Диарея при панкреатите часто является единственными симптомом. Из-за нарушения переваривания жиров каловые массы могут иметь характерный жирный блеск. Причины этого явления в недостаточности функции поджелудочной железы, которая вырабатывает недостаточно ферментов.
Нарушение пищеварения приводит к дефициту питательных веществ и микроэлементов, в результате чего человек может сильно потерять в весе.
Осложнения панкреатита
Осложнения острого панкреатита:
- сахарный диабет;
- воспаление брюшной полости или перитонит;
- псевдокисты и кисты поджелудочной железы;
- почечная недостаточность;
- гипоксия, дыхательная недостаточность.
Осложнения хронического панкреатита:
- истощение, похудание, дефицит массы тела;
- сахарный диабет;
- хронический болевой синдром;
- нарушение оттока желчи и сока поджелудочной железы;
- дефицит витаминов и минералов;
- функциональная недостаточность поджелудочной железы;
- скопление жидкости в брюшной полости;
- рак поджелудочной железы.
Перечисленные последствия панкреатита могут представлять опасность для здоровья и жизни. Смерть от панкреатита, особенно острого, не редкость в медицинской практике. Осложнения острой формы заболевания делают патологию одной из самых летальных среди заболеваний пищеварительной системы.
Причины панкреатита
Причина около 70% случаев острого панкреатита – желчнокаменная болезнь. Также он нередко встречается у людей, злоупотребляющих алкоголем. Острое воспаление поджелудочной может развиться после оперативных вмешательств в брюшной полости и травм живота, при приеме некоторых лекарств. Редко – как результат инфекционных болезней, врожденных аномалий, повышенного содержания кальция в крови любого происхождения.
Алкоголь является причиной 55% случаев острого панкреатита и 60-70% хронического панкреатита.
Питание – важный фактор развития панкреатита. Диета с преобладанием жирной и жареной мясной пищи негативно сказывается на здоровье поджелудочной железы.

Выделяют следующие виды хронического панкреатита в зависимости от этиологии по классификации TIGAR-O:
- токсический (в результате воздействия алкоголя, табакокурения, гиперкальциемии, лекарств и различных токсинов);
- идиопатический (без очевидной причины, на него приходится 20-30% случаев);
- наследственный;
- аутоиммунный;
- обструктивный (в связи с нарушением оттока секрета).
Диагностика панкреатита
Диагностика острого панкреатита.
Диагностикой и лечением острого панкреатита должен заниматься хирург. На основании характерных жалоб, лабораторных и инструментальных исследований он дифференцирует острый панкреатит от других заболеваний, дающих острую боль в животе.
- Панкреатит: диагностика и лечение
Лабораторная диагностика
- развернутый клинический анализ крови;
- биохимический анализ крови;
- бактериологическое исследование экссудата брюшной полости (делается при операции).
Инструментальная диагностика
- ультразвуковое исследование (УЗИ) органов брюшной полости;
- другие методы визуализации (магнитно-резонансная томография, компьютерная томография, обзорная рентгенография) по показаниям.
Диагностика хронического панкреатита.
Хронический панкреатит выявить сложнее, чем острый. Врач расспрашивает пациента о типе и динамике боли в животе, узнает о вредных привычках, характере питания и стула. Специалист придает значение потере массы тела и другим признакам того, что организм не получает достаточного количества питательных веществ.
Безболевой панкреатит встречается в 10-20% случаев (Warshaw AL et al., 1998)
Лабораторная диагностика:
- Непрямые функциональные пробы поджелудочной железы.
- Определение содержания жира в кале.
- Определение активности эластазы-1 в кале.
- Дыхательный тест с употреблением смеси, меченной изотопами.
- Определение гликозилированного гемоглобина в крови для скрининга нарушения эндокринной функции железы.
- Анализ крови. При панкреатите может обнаруживаться увеличение уровня ферментов поджелудочной железы в крови. Воспалительные изменения и их выраженность соответствуют тяжести заболевания. Используется определение амилазы и, реже, липазы. Определяют концентрацию электролитов крови.
Инструментальная диагностика:
- ультразвуковое исследование (УЗИ);
- мультиспиральная компьютерная томография (МСКТ);
- эндоскопическое ультразвуковое исследование (ЭУЗИ);
- магнитно-резонансная панкреатикохолангиография (МРПХГ);
- ретроградная эндоскопическая холангиопанкреатография (ЭРХПГ).
Для диагностики хронического панкреатита разработаны функциональные тесты, которые с одной стороны являются очень чувствительными, но с другой – дорогие и достаточно инвазивные, то есть предполагают значительное вмешательство в деятельность организма. Поэтому их применяют в случаях, когда других данных недостаточно. К этой группе относится два метода:
- Сбор и анализ сока поджелудочного железы в специальную канюлю, которую вводят в проток во время ЭРХПГ.
- Сбор и анализ содержимого двенадцатиперстной кишки. Для этого пациенту вводят специальный зонд, способный разделять желудочное и кишечное содержимое. На протяжении около 2-х часов врач с определенной периодичности отсасывает содержимое кишечника и формируют пробу. Для того стимулировать выработку сока поджелудочной пациенту вводят гормональные препараты или проводят исследование после стандартного завтрака (тест Лунда).
Лечение панкреатита
Что делать, если вам поставили диагноз «панкреатит»? Лечение этого заболевания проводится комплексно. Большое значение имеет соблюдение диеты, отказ от вредных привычек, здоровый образ жизни. Диета при панкреатите является отдельным и важным методом лечения. Так как алкоголизм является одной из самых частых причин панкреатита, пациент может пройти курс лечения зависимости от спиртного.
Лечение острого панкреатита
Как лечить острый панкреатит? Острое воспаление поджелудочной железы может потребовать многоэтапного лечения с применением хирургических и консервативных методов. На начальных стадиях пациенту назначается полный голод для исключения нагрузки на больной орган. Для поддержания энергетического баланса питательные вещества вводят через зонд.
Важно установить причины, вызвавшие острый панкреатит.
Хирургическое лечение. Лечение осложненных форм заболевания может потребовать экстренного вмешательства на органах брюшной полости. Травмы поджелудочной железы и осложнения острого панкреатита могут потребовать удаления органа. При наличии причин, затрудняющих отток секрета поджелудочной железы, проводятся эндоскопические операции: удаляют камни из выводящих протоков поджелудочной железы, устанавливают расширяющие просвет протока конструкции, проводят растяжение стенок специальными баллонами.
Выраженная боль снимается с помощью анальгетиков, иногда могут потребоваться опиоидные препараты из-за высокой интенсивности боли.
Также, согласно российским рекомендациям, применяются следующие препараты и методы лечения:
- холод на живот;
- откачивание желудочного содержимого;
- интенсивная дезинтоксикационная терапия;
- антациды в виде растворов (Н-2 блокаторы или ингибиторы протонной помпы);
- противовоспалительные лекарства;
- спазмолитики;
- антибактериальные средства (при присоединении инфекции).
Лечение хронического панкреатита направлено на:
- избавление от привычек, которые могут провоцировать заболевание (алкоголизм, нездоровое питание);
- обеспечений условий для восстановления поджелудочной (диета);
- контролирование боли;
- восстановление полноценного переваривания пищи (прием ферментативных препаратов);
- восстановление гормонального баланса (прием гормональных препаратов).
Лечение хронического панкреатита начинают с назначения ферментных препаратов при каждом приеме пищи. Результатом терапии становится нормализация пищеварения, снижение воспалительных явлений в поджелудочной железе, улучшение самочувствия пациента. Если заболевание находится в фазе обострения, может потребоваться госпитализация. Проводится дезинтоксикационная, противовоспалительная терапия. Лечение хронического панкреатита немыслимо без строгой диеты. Без этой меры все попытки вылечить пациента сводятся к нулю. Запрещается употребление алкоголя, исключается жирное, соленое, пряное и острое, рекомендован отказ от курения.
Хирургическое вмешательство при хроническом панкреатите необходимо очень редко. Его проводят только если операция – единственный действенный способ лечения. Необходимость может возникнуть при:
- выявлении псевдоцист поджелудочной железы;
- абсцессе (полость, заполненная гнойным содержимым);
- фистуле;
- асците (накоплении жидкости в брюшной полости);
- сужении или закупорке выводящего протока.
Отказ от алкоголя и курения облегчает симптомы болезни вплоть до полного исчезновения боли.
Лекарства, облегчающие боль при панкреатите:
- нестероидные противовоспалительные средства (парацетамол);
- антидепрессанты;
- прегабалин (препарат для лечения нейропатической боли);
- ферменты;
- антиоксиданты.
Диета при панкреатите
Диета при панкреатите является серьезным методом улучшить самочувствие пациента. Правильное лечебное питание позволяет лучше контролировать заболевание, замедлить его прогрессирование, снизить потребность в лекарственной терапии. Питание при панкреатите должно быть сбалансированное, богатое витаминами и минералами, с низким содержанием жира (не более 10 граммов на основной прием пищи). Пищу нужно принимать небольшими порциями, но часто.

Острый панкреатит требует небольшого периода абсолютной диеты. Любая пища может спровоцировать осложнения. В тяжелых случаях пациент нуждается в специальном зонде, который имеет вид длинной тонкой трубки и устанавливается в двенадцатиперстную кишку через нос и пищевод. Голодание под контролем врача может быть полезно и при обострении хронического панкреатита.
Что можно есть при панкреатите:
- диетические сорта мяса (куриные грудки, рыба, телятина, крольчатина), не содержащие много жира;
- фрукты;
- овощи;
- соки;
- жидкость, за исключением кофеин-содержащих напитков.
Способы приготовления пищи — варка в кипящей воде и на пару.
Профилактика панкреатита
Можно ли предупредить панкреатит? Причины возникновения, известные нам, позволяют проводить эффективную профилактику заболевания.
Профилактика панкреатита включает в себя отказ от вредных привычек. Алкоголь, курение, неправильное питание, ожирение рано или поздно могут вызвать заболевание. Кроме того, таким способом можно предупредить и желчнокаменную болезнь, которая является самой частой причиной острого панкреатита. Алкогольный панкреатит можно предотвратить, если отказаться от зависимости и обратится за помощью. Почти ¾ больных злоупотребляют спиртными напитками.
Здоровое и сбалансированное питание является хорошим методом профилактики панкреатита. Любители жирного и жареного страдают этой патологией намного чаще.
Так как желчнокаменная болезнь является самой частой причиной острого панкреатита, предупредить заболевание можно, удалив желчный пузырь. В противном случае риск панкреатита будет только увеличиваться со временем.
Источник
