В классификацию острого панкреатита входят следующие формы заболевания

Острая стадия панкреатической патологии в области поджелудочной железы, в большинстве случаев, проявляется у мужской половины человечества, особенно после 40-45 лет. Это связано с тем, что именно мужчины употребляют огромное количество спиртосодержащих напитков, закусывая не совсем здоровыми продуктами питания с высоким процентом жирности. Более того, перекусы на бегу, употребление просроченных полуфабрикатов и работа на предприятиях с повышенным уровнем вредности, также характерно в большей степени для мужского населения. На основе комбинаций различных взаимодействий провоцирующих факторов и симптоматических проявлений панкреатической патологии, была разработана специальная классификация острого панкреатита, описывающая формы заболевания, виды и его периодичность развития. В материалах данной статьи подробнее рассмотрим, что такое острый панкреатит и его классификацию, а также основные симптомы и причины возникновения этой малоприятной болезни.
Что называется острым панкреатитом?
Панкреатит острый является серьезнейшим заболеванием поджелудочной железы, способствующий ее неизбежному некротическому поражению определенных участков тканевых структур в разной степени в каждом индивидуальном случае.
Среди множества различных заболеваний, касающихся органов из системы пищеварения, данная патология является одной из лидирующих и занимает третье место по своей распространенности. Поражение поджелудочной железы данной разновидностью патологии ведет к преждевременному активированию пищеварительных ферментов, вырабатываемых ею же для расщепления белков, углеводов и жиров в полости кишечника. Активировавшиеся ферменты в полости железы под влиянием провоцирующего воздействия на организм, начинают переваривать ткани секретирующего их органа, что и ведет к некрозу, или отмиранию определенных участков железы.
Гибнущие клетки и ткани в ходе их некротического поражения, ведут к началу формирования интоксикационного процесса, воздействующего на все органы и ткани человеческого организма. Активность иммунной системы защиты в таком случае уже не действует, так как ее уже не хватает для подавления процессов нагноений в полости железы и образования жировой прослойки вокруг паренхиматозного органа.
Причины острого панкреатита могут заключаться в следующих явлениях в организме:
- чрезмерное увеличение выработки ферментативного сока под токсическим воздействием факторов окружающей среды в виде спиртных напитков и т.д.,
- нарушение оттоков панкреатического сока вследствие образования камней в полости поджелудочной железы и ее протоках,
- а также увеличение вяжущих свойств данного органа, происходящее на фоне изменения ее химических свойств и структуры.

Классификация заболевания по отдельным категориям
Итак, классифицирование острого панкреатита может различаться по факторам его происхождения, формам патологии и степени тяжести. Рассмотрим описание каждой категории подробнее.
Категория по происхождению
По происхождению данная патология подразделяется на следующие виды:
- Пищевой и алкогольный панкреатит, возникающий под воздействием перевозбуждения секреторных функциональностей поджелудочной железы. Провоцирующими факторами выступают: употребление спиртосодержащих напитков в большом количестве, а также жареных блюд с высоким процентом жирности и продуктов не соответствующего качества. Развивается в большинстве у людей мужского пола, старше 40-45 лет.
- Билиарный тип патологии, возникающий на фоне прогрессирования желчекаменного заболевания в организме пациента. Возникает с большей вероятностью у женской половины современного общества.
- Острый послеоперационный панкреатит и травматический. Как правило, возникают на фоне механической травматизации паренхиматозного органа, которая при осложнении может вызвать ферментативный перитонит. Подобное осложнение характеризуется выходом активного панкреатического сока с агрессивными ферментами в виде амилазы, трипсина, липазы в полость брюшины, вызывая ее серозно-геморрагическое воспаление. Послеоперационные осложнения могут проявляться в виде острого кровоизлияния в полости поджелудочной железы и болевого шока.
- Инфекционный панкреатит, развивающийся на фоне заражения поджелудочной микроорганизмами вирусного и микробного происхождения при развитии таких инфекционных процессов, как гепатит, сыпной тиф, или паротит. Данный вид заболевания может развиваться в организме, как взрослого человека, так и у детей различной возрастной категории.
- Ишемический панкреатит возникает у людей преклонного и пожилого возраста под воздействием нарушения процессов по кровоснабжению паренхиматозного органа на фоне развития атеросклероза, аневризма аорты, а также при артериальной гипертензии.
- Токсическая патология поджелудочной железы воспалительного характера, именуемая также лекарственный панкреатит, возникает под воздействием определенной группы токсинов в комбинации с аллергической непереносимостью организма данных веществ. А вот именно лекарственный панкреатит развивается при продолжительном приеме определенных медикаментозных препаратов, среди которых наибольшую вероятность поражения поджелудочной железы вызывают гормоносодержащие медикаменты, а также лекарства противоопухолевого спектра действия. Люди любого возраста подвержены данной разновидности заболевания.
Врожденный панкреатит развивается при аномальном развитии паренхиматозного органа, а именно при чрезвычайно узкой проходимости панкреатических протоков, аномальной локализации самого органа и др. Проявляется чаще всего у молодых людей и в детском возрасте.
Важно понимать, что вне зависимости от разновидности происхождения острой панкреатической патологии, процесс ее развития в любом случае протекает одинаково.
Разновидности форм заболевания
По формам острое воспаление паренхиматозного органа подразделяется на следующие разновидности:
- Интерстициальный, или отечный патологический процесс в полости поджелудочной, являющийся начальной стадией данного заболевания, характеризующейся появлением легкой формы отечности в межклеточных долях паренхиматозного органа. Данная форма патологии не является столь опасной и может, либо самоликвидироваться с полным восстановлением функциональности поджелудочной железы, либо преобразоваться в более тяжелое поражение данного органа, именуемое как панкреонекроз.
- Стерильная форма панкреонекроза, характеризуется как наиболее опасная разновидность патологии. Данная форма панкреатита сопровождается отмиранием собственных тканей железы, но дело не доходит до инфицирования плазмы крови. В зависимости от зоны локализации данной формы заболевания ее подразделяют на следующие категории: ограниченные панкреонекротические поражения, распространенные, мелко- и крупноочаговые, тотальные и субтотальные. А в зависимости от характера поражения, стерильная форма панкреонекроза может быть: смешанного типа, геморрагического и жирового.
- Наиболее опаснейшей формой панкреатической патологии острого характера является инфицированная форма панкреонекроза, характеризующаяся отмиранием тканевых структур паренхиматозного органа и инфицированием микрофлоры кишечника. Развитие такого заболевания имеет высокую вероятность смертельного исхода, поэтому для спасения жизни пациента проведение хирургического вмешательства является неотъемлемой частью реанимационных мероприятий.
Классифицирование по степени тяжести
В зависимости от зоны поражения, возможных осложнений и разновидностей патологических нарушений в полости паренхиматозного органа, его панкреатическое заболевание может протекать по следующим видам степени тяжести:
- легкая форма патологии, когда зоны поражения железы незначительны,
- тяжелая форма острого панкреатита, при которой прогрессируют серьезнейшие патологические изменения в функциональности данного органа.
Тяжелые формы острого панкреатита могут осложниться прогрессированием следующих разновидностей заболеваний:
- острой стадией накопления жидкостного вещества в полости поджелудочной либо внутри около панкреатического пространства, которое может быть без грануляционной либо фиброзной стенки,
- некротическое поражение тканевых структур данного органа с высокой вероятностью инфицирования и дальнейшим прогрессированием гнойной формы панкреатического заболевания, при котором риски летального исхода могут достигать 95-100% й вероятности,
- кистозное поражение железы, характеризующееся накоплением панкреатических ферментов в виде сока в образовавшихся полостях на паренхиматозном органе с фиброзными либо грануляционными стенками,
- развитие панкреатического абсцесса с интенсивным нагноением в полости железы и рядом локализованных структур тканей.
Исходя из вышеперечисленных классифицирующих характеристик, диагноз острого панкреатита, вызванного чрезмерной агрессивной энзимной активностью ферментов паренхиматозного органа, который их же и вырабатывает, должен быть поставлен как можно раньше, чтобы предотвратить вероятность осложнений и минимизировать риск летального исхода. Для этого необходимо более внимательно и ответственно относиться к состоянию своего здоровья.
В случае с появлением неприятных симптоматических проявлений болезненного характера в области эпигастрия и усугубления общего самочувствия, необходимо обратиться в срочном порядке за медицинской квалифицированной помощью, чтобы выяснить причину патологических проявлений и что это за болезнь. Рассмотрим симптоматические признаки начала развития панкреатической патологии.
Симптоматические проявления
Характерными симптоматическими признаками панкреатической патологии, имеющей острую форму прогрессирования, являются:
- Резкие болезненные ощущения, локализованные в эпигастральной области, со стороны левого подреберья, которые могут носить опоясывающий характер с постепенной иррадиацией в поясничную либо подлопаточную зоны спины. Обострение болевого синдрома наступает сразу после еды и употребления спиртосодержащих напитков.
- Постоянное чувство тошноты с нередким интенсивным проявлением рвоты, которая по ее прекращению не дает никакого чувства облегченности состояния.
- Появление чувства озноба на фоне повышенной температуры тела.
- Появление желтушности в легкой форме в области склеры глаз, а также на кожных покровах.
- Патологическое изменение дыхательного акта.
- Снижение АД,
- Учащенная ритмичность пульсации и сердечного биения.

Более того, прогрессирующая стадия этого заболевания может проявляться в виде диспепсических расстройств, характеризующихся вздутием живота, появлением изжоги, метеоризмом, а также проявлениями на кожных покровах в пупочной зоне и верхней части живота, в виде желто-синюшных пятен.
Важно знать, что при развитии острого панкреатита лечение должно проводиться только после экстренной госпитализации пациента.
Методы лечения
Как уже было сказано, если установлен диагноз острого панкреатита, лечить его необходимо в условиях стационара. Назначается постельный режим с обеспечением полного покоя пациенту. Основная и первоочередная цель терапевтических методов лечения заключается в купировании болевого синдрома, а также снятия нагрузки с паренхиматозного органа и оказания стимулирующего воздействия на активацию процессов по саморегенерации железы.
Терапевтические методы лечения заключаются в проведении следующих манипуляций:
- Для купирования болевого синдрома и снятия спазмов проводится постановка новокаиновой блокады в комбинации с введением препаратов спазмолитического спектра действия.
- На протяжении 2-3 дней от первого приступа исключается прием любых продуктов питания, так как покой, голод и прикладывание холодного компресса на область наибольшего проявления болезненности.
- На третьи сутки назначается парентеральное питание, аспирация содержимого желудка, постановка антацидных средств и ингибиторов протонной помпы.
- Также назначается прием ингибиторов протеолиза для дезактивации панкреатических ферментов и препаратов дезинтаксикационного спектра воздействия.
- Для предупреждения развития инфекционных процессов, назначаются антибиотические медикаменты.
При развитии кистозного поражения, абсцесса, некроза, накопления жидкости в железе либо внутри около панкреатического пространства, а также образования камней в поджелудочной, проводится лечение хирургическим методом. Только этот метод позволит максимально быстро предотвратить развитие осложнений и минимизировать риск летального исхода для пациента.
При диагнозе легкой формы панкреатической патологии терапевтические методы лечения начинают давать положительные результаты уже на 5-6 сутки.
Список литературы
- Гребенюк В.В. Острый панкреатит. Учебное пособие. Благовещенск Амурская государственная медицинская академия 2011 г.
- Розин, Н.С. Острый панкреатит и его диагностика: монография. Медицина, 1994 г.
- Бойко, Ю.Т. Этиология и патогенез острого панкреатита в аспекте его профилактики и лечения: монография. М.: Медицина, 1991 г.
- Бойко, Ю.Т. Этиология и патогенез острого панкреатита в аспекте его профилактики и лечения: монография. М.: Медицина, 1991 г.
- Величенко, В.И. Острый панкреатит в эксперименте и клинике: монография. Минск Беларусь, 1981 г.
- Полушин Ю.С. Острый послеоперационный панкреатит», М., 2003 г.
- Синенченко Г.И., Толстой А.Д. Гнойно-некротический панкреатит. ЭЛБИ. С. Петербург, 2005 г.
- Костюченко А.Л., Филин В.И. Неотложная панкреатология. ДЕАН, С. Петербург, 2000 г.
Источник
Оглавление темы “Перфоративная язва. Панкреатит.”:
1. Язва анастомоза. Синдром Делафуа.
2. Острые поверхностные поражения слизистой. Желудочно-кишечное кровотечение из неизвестного источника.
3. Прободные гастродуоденальные язвы. Клиника гастродуоденальных язв.
4. Диагноз прободения язвы. Признаки прободения язвы.
5. Лечение прободной язвы. Какие пациенты требуют окончательной операции при перфоративной язве?
6. У каких больных радикальная операция при прободной язве допустима? Оперативное лечение перфоративной язвы: простое ушивание.
7. Оперативное лечение: радикальная операция при перфоративной язве. Целующиеся язвы. Лапароскопическое лечение прободных язв.
8. Неоперативное лечение прободных язв. Антибиотики при прободных язвах.
9. Острый панкреатит. Классификация панкреатита. Течение панкреатита.
10. Четвертая неделя панкреатита. Оценка тяжести панкреатита.
Острый панкреатит. Классификация панкреатита. Течение панкреатита.
Все в хирургии сложно до тех пор, пока не научишься что-либо делать хорошо, тогда именно это становится простым. Роберт Е. Кондон
Большинство приступов острого панкреатита (ОП) протекают в слабовыраженной или умеренной форме и разрешаются самостоятельно. Эта глава касается в основном осложнений ОП, которые могут потребовать неотложного оперативного пособия.
Классификация острого панкреатита
Экстренное хирургическое вмешательство обычно является средством лечения необычных некротических или нагноительных осложнений тяжелых форм ОП. Спектр осложнений, развивающихся вследствие тяжелого приступа ОП любой этиологии, довольно широк:
• панкреатический и перипанкреатический некроз,
• инфицированный панкреатический и перипанкреатический некроз,
• панкреатический абсцесс,
• ложная киста,
• инфицированная ложная киста.
Течение заболевания
Помните: неосложненный приступ панкреатита — это «болезнь одной недели». Отсутствие тенденции к выздоровлению и сохраняющиеся более 7 дней симптомы воспаления поджелудочной железы могут скрывать зреющие осложнения. Лучше понять это чреватое осложнениями заболевание и возможные подходы к его лечению можно, рассмотрев динамику его развития — неделя за неделей.
Первая неделя панкреатита: воспаление
В этой фазе острое воспаление проявляется воспалительным инфильтратом, который состоит из поджелудочной железы и окружающих структур, — это так называемая панкреатическая флегмона. Воспалительные медиаторы (цитокины), которые обильно присутствуют в грязно-коричневом геморрагическом экссудате при тяжелом ОП, обусловливают как локальную, так и системную клиническую картину воспаления. Системные проявления ОП (дыхательная и почечная недостаточность) зависят от интенсивности процесса и количества медиаторов воспаления проникающих в забрюшинное пространство, брюшную полость и систему кровообращения.
Вторая неделя панкреатита: некроз
Эта фаза начинается в конце 1-й недели. В некротический процесс могут вовлекаться поджелудочная железа и окружающие структуры. Забрюшинное распространение некроза ускоряют активированные панкреатические протеолитические ферменты.
Тяжесть болезни и прогноз зависят от распространенности и глубины тканевого некротического процесса (иногда охватывающего все забрюшинное пространство), а также от присоединившейся вторичной инфекции.
Заполнение экссудатом сальниковой сумки приводит к формированию так называемых острых перипанкреатических жидкостных скоплений, которые могут рассосаться самостоятельно либо трансформироваться в панкреатическую псевдокисту.
Третья неделя панкреатита: инфицирование
Это – фаза инфицирования. При соответствующих диагностических возможностях можно зафиксировать инфицирование некротизированных тканей уже середине 2-й недели, но пик его приходится на третью неделю. Микрофлора видимо, проникает из близлежащей толстой кишки.
В результате возникает нагноение панкреатического и(или) перипанкреатического некроза, в то время как вторичное инфицирование псевдокисты приводит к ее нагноению (более редкий и более доброкачественный процесс). Сочетание некроза и инфекции в этой стадии значительно утяжеляет клиническую картину, проявляясь в виде локального и системного воспалительного синдрома. Инфицированный панкреонекроз может протекать относительно легко, тогда как распространенный стериль-ный некроз способен привести к летальному исходу, что зависит, видимо, от индивидуального ответа пациента.
– Также рекомендуем “Четвертая неделя панкреатита. Оценка тяжести панкреатита.”
Источник

Атлантская классификация острого панкреатита (ОП) — это международная мультидисциплинарная классификация тяжести острого панкреатита. Она является результатом работы международной группы экспертов и была представлена в 1992 году на международном симпозиуме в Атланте, США, а в 2012 году была пересмотрена. Эта классификация опирается на патоморфологические особенности разных типов острого панкреатита с учетом длительности его течения.
Согласно Атлантской классификации, чтобы поставить диагноз ОП, требуется наличие двух из следующих трех признаков:
- характерная абдоминальная боль (постоянная сильная эпигастральная боль, часто с иррадиацией в спину, с острым началом);
- показатели сывороточной липазы (амилазы) по крайней мере в 3 раза выше верхней границы нормы;
- характерные признаки ОП при КТ с контрастным усилением либо, реже, магнитно-резонансной томографии (МРТ) или трансабдоминальном УЗИ.
То есть, если диагноз острого панкреатита установлен на основании клинической картины и повышения уровня активности ферментов, необязательно немедленно проводить лучевую диагностику для его подтверждения.
АК выделяет следующие морфологические типы ОП:
- интерстициальный отечный панкреатит
- некротизирующий панкреатит, который, в свою очередь, подразделяют на:
- панкреатический паренхиматозный некроз
- перипанкреатический некроз
- панкреатический паренхиматозный некроз в сочетании с перипанкреатическим некрозом (наиболее часто встречаемый)
Все типы некротизирующего панкреатита могут быть стерильными или инфицированными; главным признаком, указывающим на инфицированность при доступных методах визуализации является образование пузырьков газа.
Для определения тяжести процесса нужно учесть наличие местных и общих осложнений.
Местные осложнения:
- острое перипанкреатическое скопление жидкости;
- панкреатическая псевдокиста;
- острое некротическое скопление и отграниченный некроз; а также
- нарушение эвакуации из желудка, тромбоз селезеночной и воротной вен и некроз ободочной кишки;
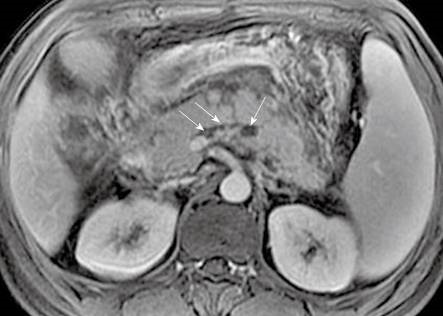
Рисунок 1 | Острый панкреатит, осложнившийся тромбозом селезеночной вены у мужчины 30 лет.
На аксиальной постконтрастной Т1ВИ можно увидеть дефекты наполнения в вовлеченных в процесс участках селезеночной вены (стрелки).
Определение как морфологического типа, так и местных осложнений во многом опирается на данные лучевых методов — и о них мы поговорим подробнее ниже.
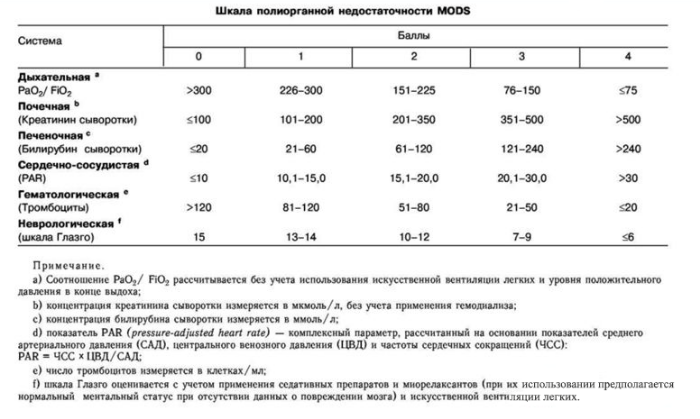
Общими осложнениями называют явления полиорганной недостаточности, которые могут быть переходящими (т. е. разрешаться в течение 48 часов) либо хроническими. Обострение уже существовавших сопутствующих заболеваний, таких как ишемическая болезнь сердца (ИБС), хронические заболевания легких, развившиеся вследствие ОП, также определяется как системное осложнение. Для определения органной недостаточности должны быть оценены три системы органов: дыхательная, сердечно-сосудистая и почечная. С этой целью используется модифицированная шкала Marshall (Табл. 1). Если имеется 2 и более баллов по данной шкале — присутствует органная недостаточность.
Таблица 1 | Шкала Marshall
По степени тяжести острый панкреатит (ОП) делится на легкий, средней тяжести и тяжелый.
- легкий ОП — нет признаков органной недостаточности, локальных или системных осложнений.
- средней тяжести ОП — признаки органной недостаточности, которая разрешается в течение 48 часов (преходящая органная недостаточность) и/или локальных или системных осложнений без продолжающейся органной недостаточности.
- тяжелый ОП — продолжающаяся более 48 часов органная недостаточность. Развитие инфицированного некроза у пациентов с продолжающейся органной недостаточностью связано с крайне высокой смертностью.
Поговорим о том, что представляют собой разные морфологические типы острого панкреатита и как они выглядят при лучевом исследовании.
Сразу оговоримся, что методом выбора в данном случае является КТ с контрастированием; УЗИ — зачастую менее информативный метод. МРТ выполняется реже из-за дороговизны и меньшей доступности метода, но может быть назначена в случае наличия противопоказаний к КТ (детский возраст, беременность, аллергические реакции на ионные контрастные вещества).
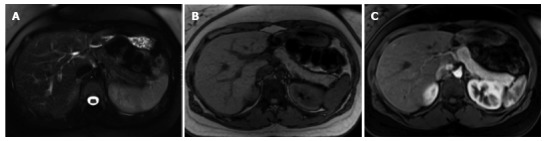
Рисунок 2 | Нормальная картина поджелудочной железы.
Т2ВИ с подавлением сигнала от жира (А) и GRE out-of-phase Т1ВИ (В) и постконтрастные Т1ВИ (С) в портовенозную фазу контрастирования.
Интерстициальный отечный панкреатит
Является воспалением паренхимы ПЖ и перипанкреатических тканей, но без видимых признаков тканевого некроза.
При КТ проявляется диффузным (редко — локальным) увеличением ПЖ в размерах, с гомогенным среднеинтенсивным накоплением контрастного вещества. Перипанкреатическая жировая клетчатка может выглядеть слегка «замутненной» или демонстрировать легкую тяжистость.
УЗИ-признаками являются увеличение размеров и гипоэхогенность ткани железы.
На МР-томограммах в Т1 взвешенных изображениях хорошо заметны увеличение размеров железы и размытость ее внешних границ; Т2-взвешенные томограммы (особенно с подавлением сигнала от жира) очень чувствительны и демонстрируют усиление сигнала от отечной ткани. Накопление контраста также гомогенное, может быть слегка пониженным в сравнении с картиной неизмененной поджелудочной железы.
Магнитно-резонансная холангиопанкреатография (МРХПГ) является крайне ценным методом для диагностики билиарного панкреатита: желчные конкременты четко визуализируются в виде участков «выпадения» сигнала.
Некротизирующий панкреатит
Процесс некроза, который может вовлекать либо ткань ПЖ и перипанкретические ткани, либо только перипанкертическую ткань, либо, реже всего, только паренхиму ПЖ.
Основной симптом некроза при КТ и МРТ с внутривенным контрастированием — область нарушения перфузии, т. е. зона, не накапливающая контрастное вещество; в первые недели эта область может выглядеть гетерогенно накапливающей контрастный препарат, а по прошествии времени (как правило, около недели) от начала симптомов формируются отграниченные области, которые явно не демонстрируют контрастного усиления.
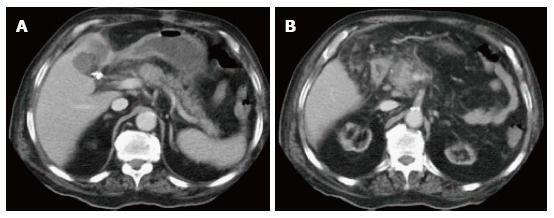
Рисунок 3
На аксиальных КТ-сканах в портовенозную фазу на уровне головки поджелудочной железы определяется участок нарушения перфузии, который не распространяется за пределы железы.
Лучше всего оценивать эти изменения на артериальной фазе контрастирования (наиболее ярко разница заметна в поздней артериальной и портовенозной фазах, когда неизмененная ткань ПЖ накапливает контрастный агент особенно интенсивно. Поздняя артериальная фаза (при КТ) наступает через 30–35 секунд после инъекционного или 15–20 секунд после болюсного введения контрастного препарата; должно определяться интенсивное контрастное усиление артерий и паренхимы органа; может также определяться незначительное количество контраста в портальной вене (из-за чего эта фаза также называется ранней портовенозной).
Обнаруженную по прошествии недели от начала симптомов область ткани ПЖ без контрастного усиления следует считать некрозом.
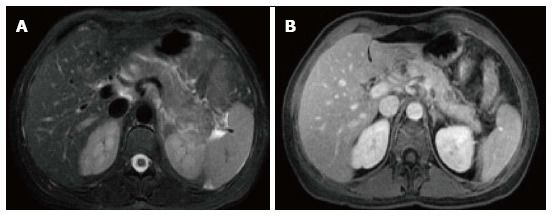
Рисунок 4 | Аксиальные спин-эхо Т2ВИ с подавлением сигнала от жира (А) и GRE Т1ВИ в портовенозную фазу контрастирования (В).
В проксимальной части хвоста железы определяется участок низкого Т2 сигнала, который демонстрирует снижение накопления контрастного препарата. Также можно увидеть тяжистость окружающей жировой клетчатки.
При развитии изолированного перипанкреатического некроза сама ткань ПЖ может выглядеть так же, как при интерстициальном панкреатите.
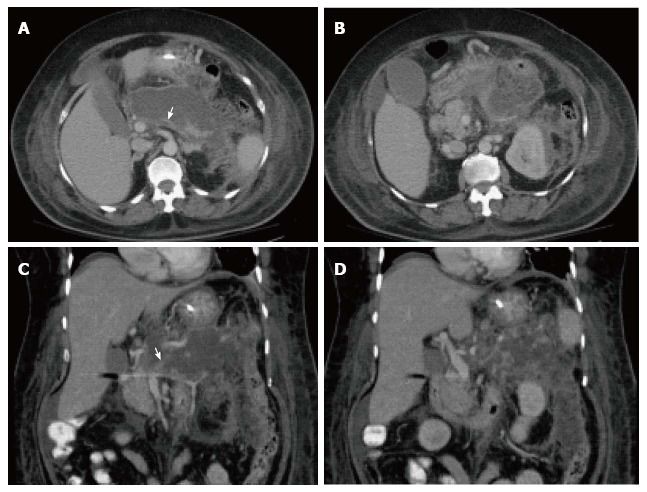
Рисунок 5 | Аксиальные (А, В) КТ-сканы в позднюю артериальную фазу контрастирования и их корональные (С, D) реконструкции.
Тело и хвост поджелудочной железы не накапливают контрастный препарат (полностью замещены некрозом). Гетерогенная область некроза и воспаления перипанкреатической жировой клетчатки. Стрелка указывает на тромбированную селезеночную вену (локальное осложнение процесса).
УЗИ:
При ОП одним из наиболее частых местных осложнений является образование жидкостных коллекторов; Атлантская классификация выделяет следующие их типы:
- жидкостное скопление, сопутствующее интерстициальному отечному панкреатиту
- острое перипанкреатическое скопление жидкости
- панкреатическая псевдокиста (формируется через 4 недели)
- жидкостное скопление, сопутствующее некротическому панкреатиту
- острое некротическое скопление
- отграниченный некроз (формируется через 4 недели)
Острое перипанкреатическое скопление жидкости
Может быть обнаружено в первые 4 недели от начала клинической картины. Выглядит как скопление гомогенного жидкостного содержимого без внутреннего солидного компонента. Оно ограниченно фасциальными пространствами брюшины и не имеет собственных стенок. Чаще всего локализуются в области малого сальника и переднем параренальном пространстве, однако могут «мигрировать» в области малого таза и средостения.
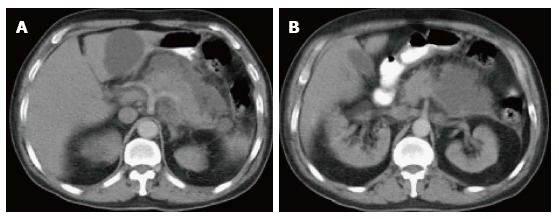
Рисунок 6 | На аксиальных КТ-сканах в портовенозную фазу поджелудочная железа слегка увеличена и несколько гетерогенно накапливает контрастное вещество.
Вентральнее железы можно увидеть скопление гомогенной жидкости без видимых стенок. Содержимое скопления не накапливает контраст. Эти признаки характерны для острого перипанкреатического скопления жидкости.
Около половины ОПСЖ формируется в первые 48 часов от начала процесса и разрешаются самостоятельно в течении месяца. При отсутствии осложнений и клинических проявлений не требуют хирургического вмешательства.
При КТ жидкостное содержимое низкой плотности (HU), на МР-томограммах — гиперинтенсивного сигнала в Т2 и гипоинтесивного (особенно заметно на фоне интенсивного сигнала от окружающей жировой клетчатки) — в Т1 и градиент-эхо.
Панкреатическая псевдокиста
О псевдокисте можно говорить через 4 недели от начала процесса — она представляет собой сохраняющееся скопление жидкости без солидного компонента, ограниченное четко определяемой стенкой.
При КТ стенки псевдокисты демонстрируют накопление контраста, больше выраженное в паренхиматозную фазу (что отражает присутствие грануляционной ткани). При МРТ же контрастное усиление можно заметить уже на ранних постконтрастных сканах, а своего пика оно достигает по прошествии около 5 минут после введения, что характерно для фиброзной ткани. Содержимое кисты не накапливает контраст.
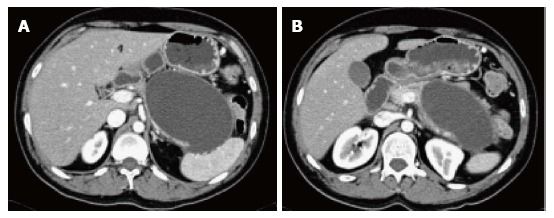
Рисунок 7 | Аксиальные КТ-сканы в позднюю портовенозную фазу контрастирования.
Определяется крупная овальной формы с четкими стенками псевдокиста, расположенная спереди тела и хвоста ПЖ, связанная с масс-эффектом на прилежащие отделы кишечника и ткань железы.
Иногда псевдокисты могут сообщаться с протоком поджелудочной железы, и обнаружение этой связи (при помощи МРХПГ) полезно для дальнейшего ведения пациентов.
Большинство псевдокист разрешаются спонтанно. Частым осложнением является инфицирование, которое может проявить себя наличием пузырьков газа. Однако отсутствие последних не исключает наличия осложнений; при клиническом подозрении стоит провести аспирационную биопсию содержимого.
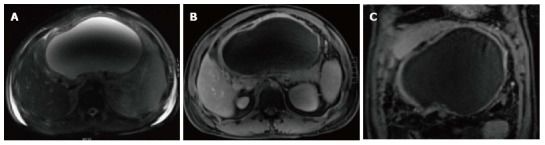
Рисунок 8
Аксиальные Т2 спин-эхо Т2ВИ (А), аксиальные и корональные постконтрастные 3D-GRE T1ВИ (В, С) демонстрируют наличие крупного жидкостного образования с четко определяемыми стенками (последние накапливают контрастное вещество) в области малого сальника. Содержимое гомогенное (гиперинтенсивная область в вентральных отделах обусловлена артефактом).
Диагноз: псевдокиста.
Острое некротическое скопление
Обнаруживается в первые 4 недели; важно помнить, что острое некротическое скопление может сопровождать только некротизирующий панкреатит. Некроз может вовлекать как паренхиму железы, так и перипанкреатическую клетчатку. Характерным КТ-признаком является наличие солидных компонентов в жидкостном скоплении; эти компоненты могут быть разных размеров и количества, а сами скопления могут быть как единичными, так и множественными.
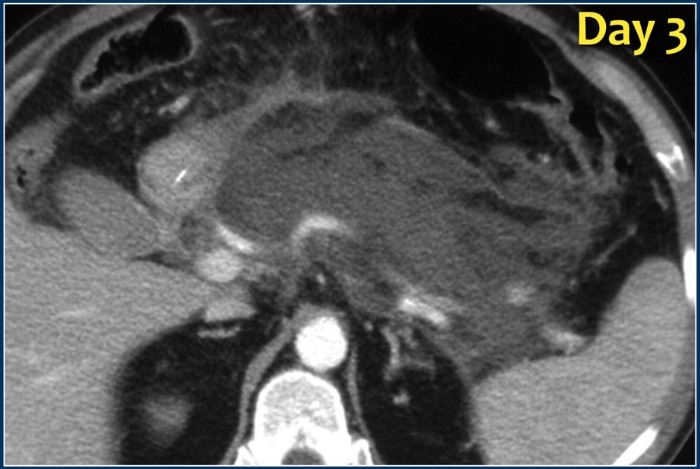
Рисунок 9
На аксиальном КТ-скане можно заметить скопление неоднородного жидкостного содержимого впереди от поджелудочной железы, большая часть паренхимы которой не накапливает контрастное вещество.
В первую неделю может быть сложно отличить некротическое скопление от перипанкреатического скопления жидкости — оба могут выглядеть как гомогенное жидкостное содержимое повышенной плотности; но по прошествии времени некротические включения становятся более заметными. МРТ и УЗИ также могут быть полезны для определения солидного содержимого.
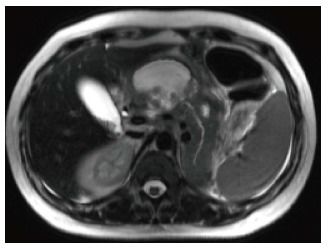
Рисунок 10 | Острое некротическое скопление.
Аксиальное турбо-спин-эхо Т2-взвешенное изображение. Впереди от поджелудочной железы определяется жидкостное скопление (гиперинтенсивного МР-сигнала), которое начинается от области шеи железы, которое сообщается с главным протоком железы. На фоне жидкостного содержимого можно увидеть включения низкого в Т2 сигнала — некротический детрит.
Отграниченный некроз
Формируется через 4 недели от начала процесса; является скоплением жидкости с солидными включениями, которое обязательно связано с некротизирующим панкреатитом и имеет сформированные стенки. Внутреннее солидное содержимое не накапливает контрастное вещество, стенки образования — накапливают так же, как и стенки псевдокисты.
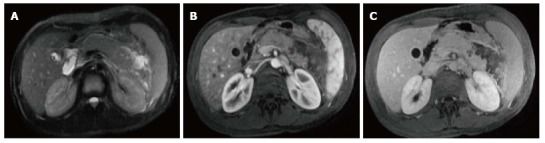
Рисунок 11 | Отграниченный некроз.
Аксиальные Т2 спин-эхо Т2ВИ (А), аксиальные и корональные постконтрастные 3D-GRE T1ВИ (В, С). В области перехода тела железы в хвост визуализируется область низкого в Т2 сигнала, которой на постконтрастных сканах соответствует зона нарушения перфузии. Также можно увидеть ограниченное стенкой скопление гетерогенного жидкостного содержимого.
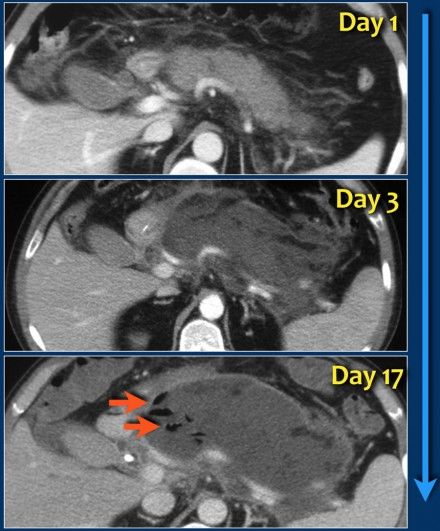
Рисунок 12 | Развитие инфицированного отграниченного некроза
На аксиальном постконтрастном КТ-скане, сделанном в первый день начала клинической картины железа выглядит диффузно увеличенной, окружающая жировая клетчатка тяжиста. При исследовании, проведенном на третий день вся ткань железы практически не накапливает контрастное вещество (некротизирующий панкреатит). На семнадцатый день можно увидеть сформированный, ограниченный стенкой коллектор с неоднородным содержимым, внутри которого визуализируются пузырьки газа (стрелка) — признак инфицированного некроза.
Тактика радиолога
Как уже было сказано, визуализация является необходимой для подтверждения диагноза ОП только если клинические и лабораторные данные сомнительны.
Однако лучевая картина в первые сутки от начала клинических проявлений может сбивать с толку: зачастую области некроза еще не успели сформироваться. Поэтому рентгенологу позволительно быть «ленивым» и не рекомендовать проведение КТ с контрастированием только что поступившему пациенту, а отложить процедуру (помните о лучевой нагрузке и возможных реакциях гиперчувствительности на контрастное вещество!). Наиболее четкая картина перфузионных нарушений формируется по прошествии недели от начала клинических проявлений
А вот в случаях, когда подозревается билиарный панкреатит, не стоит откладывать проведение МРХПГ, т.к. более ранняя экстракция конкремента улучшает прогноз для пациента.
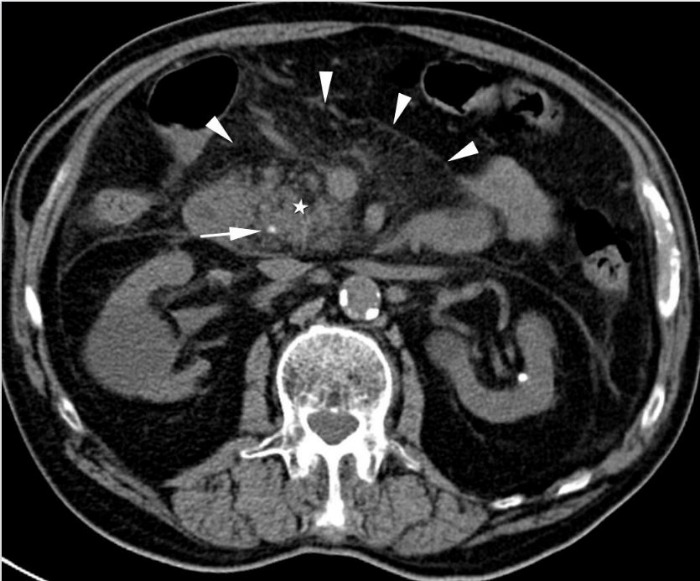
Рисунок 13 | Холедохолитиаз.
На нативном аксиальном КТ определяется плотный конкремент в общем желчном протоке на уровне головки ПЖ (звездочка). Тяжистость перипанкреати
