Заболевания поджелудочной железы хронического панкреатита
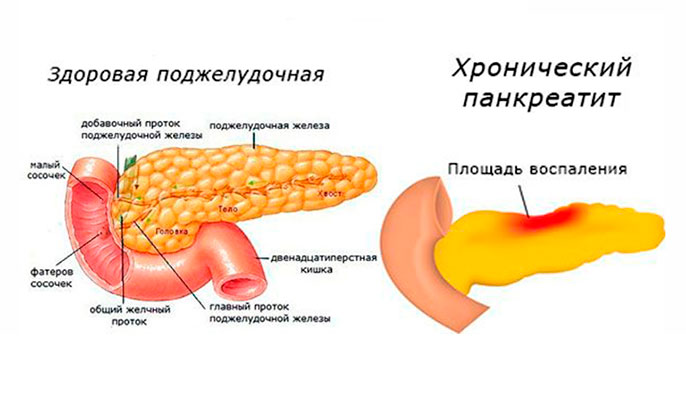
Хронический панкреатит (pancreatitis, лат.) – прогрессирующее воспалительное заболевание поджелудочной железы (pancreas, лат.), характеризующееся образованием множественных очагов деструкции в ткани органа, протекающее со снижением его пищеварительной функцией и симптомами внешне- и внутрисекреторной недостаточности.
Хронический панкреатит ежегодно делает инвалидами 0,5% населения России. Больные – люди в возрасте от 45 до 65 лет. Однако в последние годы отмечается тенденция к снижению возраста первичного установления диагноза. Такое «омоложение» заболевания поднимает большой интерес к данной патологии. Pancreatitis опасен своими осложнениями, лечение которых затруднительно. В течение первых 10 лет от осложнений погибает 20% больных, в течение 20 лет – больше половины. Вовремя установленный диагноз и своевременно начатое лечение поможет не только снизить летальность и инвалидизацию, но избежать тяжёлых осложнений, в отдельных случаях добиться стойкой ремиссии, предотвратить обострение.
Классификация
Попытки классифицировать панкреатит предпринимали сотни врачей. В результате до сих пор нет единого мнения о том, какая же классификация верна. Существуют десятки вариантов, вот некоторые из них.
| По стадии заболевания: | Морфологические варианты: | По форме течения: |
| Стадия обострения. | Обструктивный. | Отёчный. |
| Стадия ремиссии. | Кальцифицирующий. | Жировой панкреонекроз. |
| Воспалительный (паренхиматозный). | Геморрагический панкреонекроз. | |
| Фиброзно-индуративный. | Гнойный (инфицированный панкреонекроз). |
Этиология
Хронический панкреатит у взрослых людей развивается двумя путями:
- На фоне инфекционных заболеваний билиарной системы и желудочно-кишечного тракта (инфекция заносится гематогенным путём).
- На фоне длительного злоупотребления спиртными напитками и курения (прямое токсическое влияние).
Холецистопанкреатит
Развивается вторично, то есть на фоне хронических инфекционных заболеваний желчного пузыря и двенадцатиперстной кишки. В этиологии немаловажную роль играют нарушения питания (переедание, чрезмерное употребление жирной, жареной пищи, неправильное употребление витаминов и медикаментозных препаратов).
Чаще всего панкреатит развивается на фоне желчнокаменной болезни, когда в протоках образуются конкременты, мешающие нормальной циркуляции секрета поджелудочной железы. В результате этого развивается внутрипротоковая гипертензия и застой желчи, что ведёт к её обратному забрасыванию. Агрессивные вещества, содержащиеся в желчи и панкреатическом соке, токсически воздействуют на ткань органа, приводя к хроническому асептическому воспалению и отёку. Возникает первая стадия заболевания. При дальнейшем прогрессировании присоединяется инфекция, образуются гнойные очаги, болезнь принимает тяжёлое течение с характерными клиническими симптомами обострения.
Воспаление может развиться и на фоне холецистита (воспаление желчного пузыря) или хронического гастродуоденита. В этом случае отмечается стремительное течение болезни.
Алкогольный хронический панкреатит
Развивается после длительного употребления алкогольных и спиртных напитков в анамнезе. Здесь воспаление возникает на фоне хронической интоксикации организма. Алкоголь токсически воздействует на ткань железы (повышая её секреторную активность), слизистую оболочку желудка и печень. Всё это в условиях непрерывного воздействия приводит к постепенному угнетению всех функций органа из-за омертвения отдельных клеточных элементов. На их месте образуется фиброзная ткань, участок железы воспаляется. Постепенно процесс охватывает орган целиком, приводя к хроническому панкреатиту с возникновением клинических симптомов.
Важно! Pancreatitis развивается не только на фоне длительного злоупотребления алкоголем. Известны случаи, когда острый воспалительный процесс возникал после однократного приёма больших доз спиртных напитков. На фоне проводимого лечения острый процесс стихал и переходил в хронический.
Симптомы
Болевые симптомы
Особенно характерны для фазы обострения. Боли постоянные или рецидивирующие, колющего характера. Локализоваться могут по всему животу либо в эпигастральной области (правом или левом подреберье). Иррадиируют боли в лопатку, поясницу, вниз живота. Отличительный признак панкреатита у взрослых – опоясывающий характер болей. Зачастую только по этому симптому удаётся дифференцировать диагноз. Они как обруч сжимают верхнюю часть живота. Симптом усиливается после приёма обильной пищи либо после жирных блюд, но могут и не иметь связи с приёмом пищи.
В фазу обострения хронического процесса боли нестерпимые, не купируются приёмом анальгетиков. Больной не может найти себе покоя, принимает вынужденное положение (лежа на боку с приведёнными к телу ногами). Обострение возникает на фоне нарушений диеты или после длительного нервно-психического перенапряжения.
Диспепсические нарушения
На первый план при хроническом панкреатите выходит рвота и метеоризм. Рвота в фазу обострения возникает перед возникновением болей либо на высоте болевого синдрома. Отличительная особенность симптомов – рвота не приносит облегчения состояния, как при других патологиях.
Метеоризм, отрыжка горьким, горький привкус во рту – все это связано с трудностями пищеварения, которые возникают из-за снижения ферментативной функции поджелудочной железы при хроническом pancreatitis. Помимо этого наблюдается жидкий стул с увеличенным содержанием в нём жиров, потеря аппетита, снижение веса.
Общесоматические симптомы
Слабость, вялость, усталость. Повышение температуры тела, которое особенно отмечается при обострении заболевания, незначительное. При билиарнозависимом панкреатите может наблюдаться желтушное окрашивание склер, слизистых оболочек и кожи.
Важно! Подъём температуры до 39°-40° С говорит о присоединении инфекционных осложнений. Если в сочетании с этим симптомом больной находится в критическом состоянии (состоянии шока, коллапса, бред, галлюцинации и другие нарушения деятельности центральной нервной системы, поверхностное частое дыхание, слабый нитевидный пульс), то его нужно срочно госпитализировать в отделение интенсивной терапии и последующего лечения.
Диагностика
Для подтверждения диагноза врач собирает жалобы, анализирует симптомы, проводит осмотр и назначает следующие анализы:
- Общий анализ крови для подтверждения воспалительного процесса. В пользу панкреатита говорит увеличение количества лейкоцитов, С-реактивного белка, ускорение скорости оседания эритроцитов.
- Биохимический анализ крови, где определяют уровень амилазы, щелочной фосфатазы, АсАТ, АлАТ. Также обращают внимание на количество билирубина, фибриногена и общего белка. Основной признак обострения воспалительного процесса – пятикратное увеличение уровня амилазы в крови.
- Биохимический анализ мочи для определения уровня амилазы (диастазы).
- Ультразвуковое исследование, которое позволит не только визуализировать поджелудочную железу, но и другие органы брюшной полости (желчный пузырь и его протоки, печень, селезёнку).
- В случае если вопрос стоит о хирургическом вмешательстве, то назначается диагностическое МРТ, МСКТ или лапароскопия. Эти обследования позволяют судить о степени деструктивного процесса.
Медикаментозное лечение
В фазе ремиссии
Больной должен соблюдать только основные принципы щадящей диеты. Медикаментозное лечение в эту фазу не назначается. Диета должна стать своеобразным образом жизни для пациента. Если пациент строго придерживался правил, то правильное питание может вывести заболевание в период стойкой ремиссии, либо «оттянуть» следующее обострение, тем самым остановив дальнейшее разрушение ткани железы.
У взрослых людей при хроническом панкреатите питание должно быть пятиразовым в одно и то же время. В рацион включается больше белковой пищи, жирные, жареные, острые блюда исключаются, так как они увеличивают нагрузку на поджелудочную железу. Также исключаются газированные и спиртные напитки, кофе, квас. Пациенту рекомендуют полностью отказаться от курения.
На завтрак употребляют основную часть углеводных продуктов. Это различные каши на молоке, картофельное пюре с отварным мясом.
Обед должен состоять из двух блюд: первое и второе. Первое блюдо – суп. Его готовят на нежирном мясном или овощном бульоне. На второе отваривают или готовят на пару нежирное мясо или рыбу. В качестве гарнира подойдут овощи, которые также отваривают или готовят на пару.
Ужин состоит из кисломолочных продуктов, творожных запеканок, нежирных сортов рыбы. Он должен быть очень лёгким и легко усваиваемым.
В качестве второго завтрака и полдника отлично подойдёт печёные груши и яблоки, пудинги, запеканки, овощи. Из напитков употребляют чаи, компоты, отвары трав, кисели. За день можно употребить кусочек подсушенного несвежего хлеба и десертную ложку сахара. В качестве подсластителя используют мед, но в небольшом количестве. От употребления свежего молока лучше отказаться, так как оно затруднительно для пищеварения.
В фазе обострения
В первые дни острой симптоматики показан полный голод, затем щадящая диета. Диету сочетают с медикаментозным лечением.
Для лечения боли больному назначаются анальгетики. Препараты первой линии – нестероидные противовоспалительные препараты. Они одномоментно снимают воспаление и боль, не вызывая при этом привыкания. В тяжёлых случаях в качестве альтернативы в лечении могут быть использованы наркотические анальгетики и блокада нервных стволов и сплетения. Если болевой симптом вызван закупоркой протока камнем, то назначаются спазмолитики (но-шпа, папаверин, платифиллин).
Кроме этого, в лечение добавляют глюкокортикостероиды и антигистаминные препараты. Они подавляют иммунный ответ организма, что в итоге приводит к снижению аутоагрессии против своих же клеток поджелудочной железы.
Для профилактики инфекционных осложнений при обострении активно применяются антибиотики широкого спектра действия (цефалоспорины III поколения). С целью восстановления объёма циркулирующей крови и выведения воспалительных токсинов, назначаются инфузионные вливания в больших объёмах. В тяжёлых случаях инфузионную терапию заменяет форсированный диурез.
В случае тяжёлого состояния пациента, он срочно госпитализируется в отделение интенсивной терапии, где проводят реанимационные мероприятия по лечению и восстановлению деятельности жизненно важных органов и систем организма. После стабилизации состояния пациента, решается вопрос об оперативном вмешательстве.
Хирургическое лечение
Операция проводится строго по показаниям. Зачастую это является жизнесберегающим мероприятием.
В плановом порядке оперируются вторичные pancreatitis, которые возникли на фоне заболеваний билиарной системы. В этом случае лечится основное заболевание: холецистит либо желчнокаменную болезнь. После восстановительного периода симптомы исчезают, а заболевание переходит в стойкую ремиссию. Операции, проводимые при хроническом билиарнозависимом панкреатите:
- Холецистэктомия (лапароскопическим или лапаротомным доступом).
- Малоинвазивные вмешательства по поводу лечения и удаления конкрементов желчного пузыря. В условиях отсутствия оптической техники или при камнях больших размеров данное оперативное вмешательство проводится открытым лапаротомным доступом.
Экстренное оперативное вмешательство проводится при обширном панкреонекрозе, или при возникновении осложнений. В этом случае показания к операции следующие:
- Тотальный или субтотальный панкреонекроз.
- Подтверждённое данными КТ или МРТ наличие кист, абсцессов, псевдокист в ткани органа.
- Наличие сообщений (свищей) поджелудочной железы с соседними органами или с внешней средой.
- Подтверждённый данными КТ, МРТ и биопсией тканей рак поджелудочной железы.
После проведённого лечения пациенту назначается пожизненная заместительная ферментная терапия (Панкреатин и его аналоги), а также инсулинотерапия.
Образ жизни и режим питания
Обострение заболевания не имеет какой-либо периодичности и сезонности. Оно зависит от того, соблюдает ли пациент принципы диеты. Весь режим дня больного должен быть построен таким образом, чтобы он смог соблюдать основное время приёмов пищи, при этом готовить блюда согласно своему рациону питания. Отказ от жирных продуктов питания и блюд, увеличивающих нагрузку на железу, помогает устранить симптомы хронического панкреатита и его обострения.
Для скорейшего выздоровления, предотвращения очередного обострения и лечения в стационаре пациент должен полностью отказать от употребления алкоголя и курения сигарет, особенно если ему поставлен диагноз хронического алкогольного панкреатита. Раз в полгода проходите консультацию у своего лечащего врача, чтобы наблюдать в динамике за процессами, происходящими в поджелудочной железе. Эти простые советы помогут вам справиться с таким непростым недугом или предотвратить очередную госпитализацию в стационар.
Видео: Хронический панкреатит у взрослых
Источник
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Консервативная терапия панкреатита включает в себя комплекс мер. В основу терапии положены следующие принципы:
- соблюдение диеты;
- коррекция недостаточности поджелудочной железы;
- устранение болевого синдрома;
- предупреждение осложнений.
При лечении панкреатита необходимо исключить употребление алкоголя, прием лекарственных препаратов, способных оказывать повреждающее воздействие на поджелудочную железу (антибиотики, антидепрессанты, сульфаниламиды, диуретики – гипотиазид и фуросемид, непрямые антикоагулянты, индометацин, бруфен, парацетамол, глюкокортикоиды, эстрогены и многие другие). Чрезвычайно важно проводить лечение заболеваний желудочно-кишечного тракта и своевременную профилактику инфекционных заболеваний, вызывающих поражение поджелудочной железы (вирусных гепатитов В и С, эпидемического паротита).
Нарушения питания, такие как переедание, злоупотребление алкоголем, алиментарная белковая недостаточность, пищевая аллергия могут быть непосредственной причиной панкреатита.
Без применения диетотерапии трудно рассчитывать на достаточный лечебный эффект. Правильно организованное питание может предотвратить развитие осложнений, обострений болезни и ее прогрессирование.
Лечение обостренной формы панкреатита
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови, кислотно-щелочного равновесия.
Подавление секреции поджелудочной железы является важнейшим мероприятием в лечении обострения панкреатита. С этой целью применяются следующие методы:
- холод на подложечную область;
- в первые 1–3 дня обострения панкреатита рекомендуются голод, прием щелочных растворов каждые 2 часа (например, щелочные минеральные воды);
- применение периферических М-холинолитиков (гастроцепин)
- назначение аналога соматостатина – сандостатина с целью уменьшения секреции поджелудочной железы, устранения болей в животе, снижения потребности в обезболивающих. Сандостатин назначается в дозе 100 мкг подкожно 1–3 раза в сутки (максимально до 600 мкг/сут) на срок от нескольких дней до нескольких недель;
- снижение кислотности желудочного содержимого для обеспечения функционального покоя поджелудочной железы. С этой целью применяют антацидные препараты, блокаторы Н2-гистаминовых рецепторов (циметидин), а также блокаторы «протоновой помпы» обкладочных клеток (омепразол);
- торможение функции поджелудочной железы: даларгин по 1 мл внутримышечно 2 раза в день в течение 22–24 дней; перспективным представляется применение перитола (по 4 мг 3 раза в день внутрь в течение 8–10 дней)
- ингибиторы ферментов применяются после определения индивидуальной переносимости препарата больным. Применяют следующие препараты: трасилол, контрикал, гордокс. Их вводят внутривенно одномоментно в 5% растворе глюкозы или капельно в изотоническом растворе натрия хлорида. Аллергические реакции на введение этих препаратов наблюдаются с частотой 10–12%;
- противомикробная терапия. Используется при обострении панкреатита, протекающем с повышением температуры, интоксикацией, а также для профилактики осложнений. Обычно применяются антибиотики широкого спектра действия – пенициллины или цефалоспорины (ампициллин, оксациллин, ампиокс, кефзол, клафоран и другие) в течение 5–7 дней в обычных суточных дозировках.
Недостаточность функции поджелудочной железы проявляется синдромом нарушенного кишечного всасывания. По современным представлениям данный синдром не проявляется при хроническом панкреатите до тех пор, пока секреция ферментов не снизится до 10% своего исходного потенциала. Лечение недостаточности поджелудочной железы сводится к назначению диеты и заместительной ферментной терапии. При этом доза ферментного препарата подбирается каждому больному индивидуально.
Основным критерием эффективности лечения является динамика количества жира в кале и массы тела больного. Обычно лечение начинают с 3-х таблеток до, после и во время основных приемов пищи. При тяжелых формах количество препарата может достигать 20 и более таблеток ежедневно. Ферментные препараты при хроническом панкреатите назначаются на очень длительное время, часто пожизненно. Возможно добиться снижения их дозы при соблюдении строгой диеты с ограничением жира и белка. Однако при расширении диеты дозы ферментных препаратов должны увеличиваться.
Физиотерапия оказывает болеутоляющий эффект и определенное противовоспалительное действие. Как правило, физиолечение применяется в фазе затихания обострения. Чаще всего применяются:
- электрофорез 5–10% раствора новокаина или даларгина
- диадинамические токи
- синусоидальные модулированные токи
В фазе ремиссии широко применяют бальнеотерапию в виде углекисло-сероводородных, углекисло-радоновых, углекислых, «жемчужных» или сульфидных ванн. Они принимаются при температуре 36–37°С, продолжительность – 10–15 минут, курс лечения – 8–10 процедур.
Санаторно-курортное лечение проводится в стадии компенсации вне обострения на курортах Ессентуки, Трускавец, Железноводск, а также в санаториях Республики Беларусь (Нарочь, Речица).
Источник
Хронический панкреатит представляет собой воспаление поджелудочной железы с образованием очагов омертвения и разрастанием волокнистой ткани. Заболевание прогрессирует медленно. Хронической форме болезни предшествует острый панкреатит.
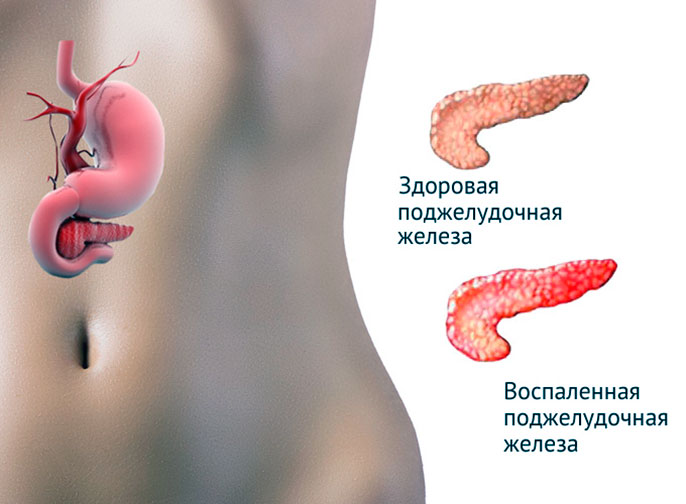
Эта патология опасна, так как при длительном течении ведет к серьезным расстройствам пищеварения из-за атрофии железы и тяжелым осложнениям.
Причины хронического панкреатита
Хронический панкреатит – это воспаление поджелудочной железы с появлением очагов омертвения тканей.
Существует множество болезней, из-за которых может возникнуть хронический панкреатит, причины воспалительного процесса в поджелудочной железе многообразны.
Часто к заболеванию приводит неправильное питание и злоупотребление спиртным.
В основном этот недуг наблюдается у людей среднего или пожилого возраста, но в последнее время болезни подвержены молодые люди и даже дети.
Патогенез заболевания до конца не изучен, но можно выделить следующие причины хронического панкреатита:
- Часто встречается у людей, злоупотребляющих спиртными напитками. Алкоголь вызывает спазм сфинктеров, отвечающих за подачу поджелудочного сока из железы в 12-перстную кишку. Этиловый спирт вызывает повышенное образование белков и кальция в панкреатическом соке, которые закупоривают проток железы. Все это провоцирует застойные явления и воспалительный процесс.
- Длительное курение тоже может вызывать патологические процессы в поджелудочной железе. Никотин и смолы способствуют усиленному слюнообразованию и ферментообразованию, как при еде. Органы пищеварения готовы принять пищу, однако в них ничего не поступает. Тогда ферменты начинают раздражать слизистую органов пищеварения, что и вызывает воспаление. У курящих людей из-за воздействия никотина происходит спазм отверстия между поджелудочной железой и кишечником, что приводит к застойным явлениям.
- Чрезмерное употребление жирной и острой пищи может со временем вызвать хронический панкреатит. Чтобы переварить такую еду, железе приходится усиленно работать и продуцировать большое количество ферментов. Эти вещества могут действовать разрушительно на ткани органа.
- Причиной хронического панкреатита может стать язвенная болезнь желудка. Язва может переходить с других органов пищеварения на область поджелудочной железы.
- Часто хронический панкреатит поджелудочной железы является следствием желчнокаменной болезни. Желчный пузырь и поджелудочная железа соединяются общим протоком. Если в это соединение попадают камни, то нарушается отток поджелудочного сока, и ткани воспаляются.
- Иногда воспаление железы возникает из-за энтерита или язвы 12-перстной кишки. Эти болезни вызывают отек тканей кишечника. Возникает препятствие для свободного оттока поджелудочного сока, а затем и воспаление вследствие застойных явлений.
- Патогенез панкреатита может определяться генной мутацией и врожденными дефектами строения железы. Наследственные болезни, такие как муковисцидоз или системный поликистоз, тоже могут спровоцировать воспаление органа.
- Сердечная недостаточность — это заболевание, приводящее к застою крови в железе, а затем к отеку и воспалению.
- Длительное употребление некоторых лекарственных препаратов иногда приводит к хроническому панкреатиту.
- Патогенез заболевания может быть связан с инфекционными болезнями, которые нарушают работу поджелудочной железы
- При аутоиммунных болезнях защитные клетки начинают бороться не против инфекций, а против собственных тканей и органов, в том числе и поджелудочной железы, что тоже может быть причиной панкреатита.
Формы

Что такое панкреатит в хронической форме, как отличить его от острого? Заболевание считается хроническим, если воспаление в поджелудочной железе продолжается больше 6 месяцев и имеет рецидивирующее течение.
При обструктивной форме хронического панкреатита нарушена проходимость протока железы, вследствие чего затруднен отток поджелудочного сока.
Это может произойти при опухоли или кисте, воспалительных болезнях желудка, закупорке протока камнями из желчного пузыря, врожденных аномалиях.
Такая форма панкреатита характеризуется резко выраженной болью, которая беспокоит пациента постоянно.
При кальцифицирующей форме в протоке железы обнаруживаются скопления белков, образования из кальция и камни.
Это результат изменения химического состава панкреатического сока. Часто возникают рецидивы болезни.
Другой причиной кальцифицирующего хронического панкреатита может стать воздействие лекарств или химикатов, которые влияют на состав поджелудочного сока.
Эта форма болезни может возникнуть из-за повышенной функции паращитовидных желез или перенесенных вирусных инфекций.
- Хронический панкреатит поджелудочной железы у детей часто бывает наследственным и протекает в кальцифицирующей форме.
При паренхиматозной форме хронического панкреатита ткань поджелудочной железы постепенно замещается соединительной тканью.
Проходимость протоков железы не нарушена и не наблюдается образований из кальция и камней.
При диагностическом обследовании выявляется диффузное изменение поджелудочной железы.
Этот вид заболевания может протекать без выраженного болевого синдрома.
При паренхиматозной форме хронического панкреатита осложнения возникают довольно часто.
Симптомы хронического панкреатита поджелудочной

Развитию ярко выраженных признаков хронического панкреатита может предшествовать период проявления стертой симптоматики.
На начальных этапах болезни наблюдается дискомфорт в области желудка, метеоризм, вздутие живота, понос с жиром или непереваренной пищей в каловых массах.
Затем проявляется болевая форма панкреатита со следующими симптомами:
- боли в абдоминальной области;
- явления внешнесекреторной недостаточности поджелудочной железы;
- диспепсические явления (диарея, тошнота, рвота);
- метеоризм;
- проявления, связанные с нарушением оттока желчи;
- нарушение деятельности железы как эндокринного органа.
Болевой абдоминальный синдром
Боль возникает не только в период обострения. Хронический панкреатит поджелудочной железы в стадии ремиссии тоже может сопровождаться болевым синдромом. Обычно беспокоит область посередине живота.
Это может быть вызвано следующими причинами:
- Воспаление и изменение в тканях поджелудочной железы.
- Давление увеличенной железы на сплетения нервов.
- Сдавливание нервов разросшейся соединительной тканью.
- Непроходимость протока поджелудочной железы.
- Образование ложных кист в железе.
Если болевой синдром вызван непроходимостью протока или ложными кистами, то обычно боли ощущаются во время или после приема пищи.
Обезболивающие при панкреатите такого типа не помогают.
Состояние улучшается после приема препаратов, понижающих секрецию поджелудочной железы.
Боли при хроническом панкреатите, вызванные непосредственно воспалением в железе, возникают независимо от еды и снимаются приемом анальгетиков.
В запущенных случаях хронического панкреатита болевой синдром уже не беспокоит пациента, так как большая часть железы уже замещена соединительной тканью.
На поздних этапах основным симптомом болезни являются проявления недостаточности железы.
Признаки внешнесекреторной недостаточности железы
Внешнесекреторная недостаточность поджелудочной проявляется в нарушениях процесса пищеварения и усвоения питательных веществ в кишечнике.
Больного беспокоят диспепсические явления:
- диарея (до 6 раз в течение дня);
- выделение жира с каловыми массами (фекалии при этом жидкие, блестящие и зловонные);
- тошнота, иногда рвота
- язык обложен серым налетом;
- слабость;
- падает масса тела;
- плохой аппетит.
Далее в кишечнике начинается усиленный рост бактерий, наблюдается метеоризм, отрыжка и урчание в животе.
Начинается авитаминоз: больной чувствует слабость, у него ухудшается состояние кожи и волос, нарастают явления анемии.
Если хроническое воспаление поджелудочной железы протекает с внешнесекреторной недостаточностью, то это может быть связано со следующими причинами:
- Поражение клеток железы, отвечающих за выработку пищеварительных ферментов;
- Непроходимость протока железы, что препятствует поступлению панкреатического сока в кишечник;
- Среда кишечника становится кислой, в ней происходит инактивация белковых ферментов.
Все эти факторы препятствуют процессу нормального пищеварения в кишечнике. В результате возникают диарея, тошнота и рвота.
Другие признаки хронического панкреатита
Примерно у трети больных возникает желтуха и воспаление желчных протоков, а в анализе крови повышен билирубин.
Воспаленная и увеличенная поджелудочная железа сдавливает желчный проток.
У части больных при панкреатите поражаются островковые клетки поджелудочной железы, которые отвечают за выработку инсулина и гликагона.
Это приводит к нарушению эндокринной функции органа. Развивается вторичный сахарный диабет.
У некоторых пациентов наблюдается высокая температура, слабость, тахикардия, снижение артериального давления, появление на коже мелких красных пятен, которые не исчезают при нажатии — это признаки хронического панкреатита, протекающего с явлениями интоксикации организма из-за ферментемии.
Осложнения хронического панкреатита
Опасен ли хронический рецидивирующий панкреатит
Без лечения эта болезнь может привести к тяжелым последствиям.
При осложнениях возникают отклонения в работе других органов пищеварения, нередко к воспалительному процессу присоединяется инфекция.
Возможны осложнения хронического панкреатита со стороны печени и желчных протоков, такие как холестаз и токсический гепатит.
При холестазе затрудняется выведение желчи в кишечник.
Кожные покровы приобретают желтый оттенок, каловые массы становятся бесцветными, больного беспокоит зуд.
В биохимическом анализе крови повышается уровень билирубина, холестерина и желчных кислот.
Токсический гепатит возникает как осложнение панкреатита, если в организм попадает ядовитое вещество, приводящее к отравлению.
В результате постоянных интоксикаций болезнь может перейти в цирроз печени.
Последствия хронического панкреатита опасны тем, что они могут привести к раку поджелудочной железы.
Клетки пораженных участков склонны к злокачественному перерождению.
В редких случаях осложнения хронического панкреатита сопровождаются образованием свищей в поджелудочной железе.
Синдром портальной гипертензии возникает из-за увеличения давления панкреатического сока на стенки протока.
Диагностика панкреатита поджелудочной
Диагностика панкреатита бывает сложной.
Острая боль в животе может наблюдаться и при других заболеваниях, поэтому важно провести дифдиагностику хронического панкреатита, чтобы отличить его от прободения язвы желудка, острого холецистита, кишечной непроходимости и инфаркта миокарда.
Применяются следующие лабораторные методы диагностики хронического панкреатита:
- клинический анализ крови
- биохимический анализ крови
- анализ мочи на амилазу (увеличение этого фермента означает обострение болезни)
- копрограмма
Инструментальная диагностика включает в себя:
- УЗИ поджелудочной железы, проводимое для выявления изменений в органе. Это обследование помогает провести дифференциальный диагноз с другими болезнями брюшной полости.
- Ретроградная панкреатохолангиография (рентгенологический метод диагностического обследования с введением контрастного вещества). Помогает диагностировать состояние не только поджелудочной железы, но и желчного пузыря.
- МРТ показывает изменение структуры протоков и наличие кист при хроническом панкреатите, диагностика с помощью этого метода является наиболее точной.
Лечение хронического панкреатита поджелудочной железы

Терапия хронического панкреатита включает в себя медикаментозное лечение и соблюдение диеты.
Проводятся следующие мероприятия:
- Назначаются препараты, которые заменяют ферменты поджелудочной железы (Панкреатин, Мезим, Креон). Больные панкреатитом часто резко худеют, и для них важно знать, как набрать вес. Именно эти лекарства будут способствовать увеличению массы тела за счет нормализации пищеварения.
- Чтобы обезболить поджелудочную железу, применяют анальгетики, спазмолитики и противовоспалительные средства (Диклофенак, Нош-па, Аспирин).
- Для защиты слизистой оболочки кишечника от повышенной кислотности выписывают антацидные препараты ( Алмагель, Грастал, Фосфалюгель) и антисекреторные средства (Омепразол, Фамотидин).
- Если болевой синдром не снимается анальгетиками и спазмолитиками, то показано назначение лекарств, уменьшающих секрецию железы. Применяют Сандостатин, Октреотид.
- Против тошноты и рвоты используют Церукал. Уменьшить метеоризм и вздутие живота поможет препарат Мотилиум.
- Витамины при хроническом панкреатите необходимы, так как строгая диета не всегда позволяет получить все полезные вещества с едой. Назначаются комплексы с содержанием витаминов группы В, С и Е.
При осложнениях хронического панкреатита прибегают к хирургическому лечению.
Если в протоках железы и желчных путях есть камни, то проводят операцию холецистэктомии.
После того как желчный пузырь удален, потребуется пожизненное соблюдение диеты.
Гомеопатия применяется как дополнительный метод лечения. Препарат Ирис Верзиколор влияет на поджелудочную железу.
Полезно и противовоспалительное средство Апис, от вздутия живота и поноса помогает Йодум.
Однако гомеопатия должна применяться только в комплексе с традиционными медикаментозными средствами.
Диета при хроническом панкреатите

Правильное питание является важной частью лечения хронического панкреатита.
Без соблюдения щадящей диеты возможны повторные обострения болезни.
Как правильно питаться, если болит в районе печени и поджелудочной железы?
Нельзя употреблять острую и жирную пищу, жареные и копченые продукты, кофе.
Категорически запрещается пить спиртные напитки. Ограничивается употребление соли.
Все первые блюда готовят только на овощных бульонах. Однако если у больного наблюдается диарея, то необходимо исключи?
