Заброс желчи при панкреатите

Билиарный панкреатит
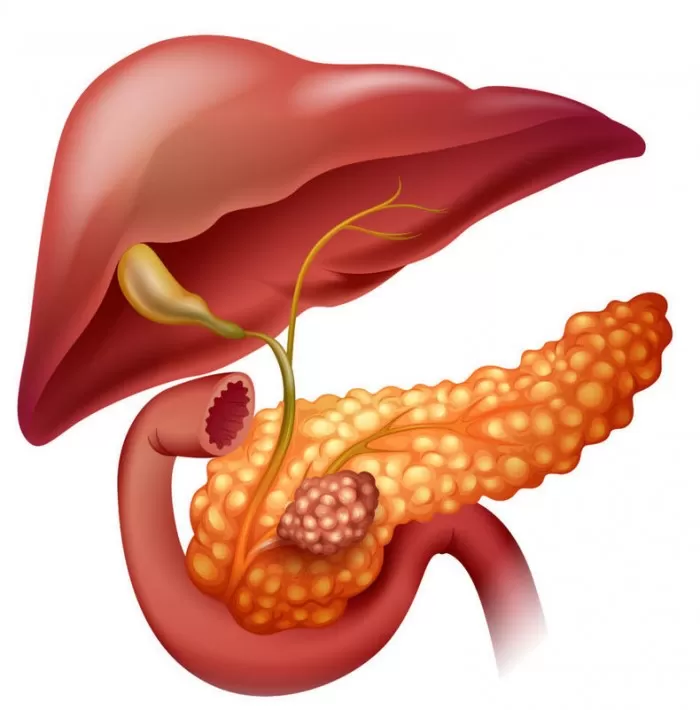
До 60% случаев острого панкреатита вызваны болезнями желчевыводящей системы. Откуда берётся эта взаимосвязь?
Билиарный панкреатит — это острое или хроническое воспаление поджелудочной железы, вызванное заболеванием желчевыводящей системы. Печень и поджелудочная железа расположены рядом, их протоки на конечном участке сливаются, выходя в анатомическое образование под названием сфинктер Одди. Поэтому проблемы со стороны желчевыводящих путей непременно отражаются на состоянии поджелудочной железы. По статистике, от 20 до 60% случаев острых панкреатитов вызваны патологиями желчных протоков1. Летальность при воспалении поджелудочной составляет от 15 до 30%2.
По характеру течения воспалительного процесса билиарный панкреатит может быть острым и хроническим. По степени тяжести заболевания — легким, средней степени и тяжелым, по наличию осложнений — осложненным и неосложненным.
Причины возникновения билиарного панкреатита

При билиарном панкреатите боль не имеет чёткой локализации
Среди патологий желчного пузыря и желчных протоков к развитию билиарного панкреатита чаще всего приводят следующие состояния:
- билиарный сладж — застой желчи с формированием микрокристаллов и хлопьев;
- холедохолитиаз — камни в желчном пузыре;
- калькулезный холецистит;
- хронический бескаменный холецистит;
- дисфункция сфинктера Одди, в том числе после холецистэктомии (удаления желчного пузыря);
- органические изменения в области большого дуоденального сосочка и двенадцатиперстной кишки – аденомы, дивертикулы, стриктуры;
- врожденные аномалии желчевыводящих путей;
- кисты общего желчного протока.
Измененная по своим физико-химическим характеристикам желчь травмирует устье выводного протока и область сфинктера Одди. Развивается воспаление, из-за которого нарушается функция сфинктера. Его неправильная работа приводит к забросу желчи в протоки поджелудочной железы, их повреждению и развитию воспаления.
Другой нередкий механизм — полная или частичная блокада выводного протока желчным камнем. Повышенное давление в протоках поджелудочной железы приводит к разрывам. Пищеварительный сок вместо просвета кишечника попадает в ткань самой поджелудочной, начинает её «переваривать», что вызывает тяжелое воспаление.
Симптомы билиарного панкреатита

Биохимический анализ крови показывает изменения, характерные для билиарного панкреатита
Основное проявление болезни — боль без четкой локализации. Она может возникать по центру живота, «отдавать» в спину или быть опоясывающей. Обычно появляется примерно через полчаса после еды, когда пища начинает поступать из желудка в двенадцатиперстную кишку. Особенно явно провоцируют боль обильная жирная пища, алкоголь, газированные напитки. Характер болевых ощущений может быть разным: острые, резкие; постоянные, ноющие; приступообразные по типу желчной колики (что нередко приводит к диагностическим ошибкам). Боль сопровождается тошнотой, рвотой, не приносящей облегчения.
Острый тяжелый панкреатит может привести к массивной гибели тканей поджелудочной железы и развитию перитонита с появлением соответствующих симптомов: твердый, «доскообразный» живот, резкое падение артериального давления, полиорганная недостаточность (отказывают несколько органов).
Если процесс хронический, по мере гибели тканей поджелудочной железы и развития секреторной недостаточности к симптомам присоединяются диспептические явления, вызванные нарушением переваривания и всасывания пищи. Например, понос с обильным жирным стулом вскоре после еды.
Из-за плохого усвоения пищи и недостатка питательных веществ пациент худеет, появляются симптомы хронического дефицита витаминов и минералов: остеопороз, анемия, нейропатия, отеки. Гибель клеток поджелудочной железы, вырабатывающих инсулин, приводит к развитию сахарного диабета (случается примерно у трети хронических больных панкреатитом).
Диагностика билиарного панкреатита
Клинический анализ крови при хроническом билиарном панкреатите не показателен. При остром процессе появляются признаки воспаления: увеличение количества лейкоцитов, возрастание СОЭ.
В биохимических анализах крови можно обнаружить повышение уровня билирубина и щелочной фосфатазы (проявления застоя желчи). При хроническом процессе с развитием экскреторной недостаточности поджелудочной железы могут обнаружиться дефицит общего белка и альбуминов в сыворотке крови, снижение уровней железа, ферритина, трансферрина.
В моче и крови в 3–6 раз повышается активность амилазы, значительно возрастает уровень фосфолипазы А2 и холестеролэстеразы.
При тяжелой ферментной недостаточности появляются изменения в кале — снижается активность фермента панкреатическая эластаза. В мазках (копрограмме) видны неизмененные мышечные волокна, капли нейтрального жира, зерна крахмала.
На УЗИ, КТ или МРТ поджелудочной железы визуализируются изменения, характерные для панкреатита. УЗИ желчного пузыря может выявить билиарный сладж, камни и воспалительные изменения органа.
Лечение билиарного панкреатита 

При лечении билиарного панкреатита крайне важно устранить провоцирующий фактор — патологию желчевыводящей системы. Без этого после купирования приступа панкреатита у 33–66% больных рецидив возникает уже спустя полтора–два месяца3.
Для восстановления нормальной моторики (сокращений) желчных протоков рекомендуют прокинетики (итомед). Для растворения билиарного сладжа и мелких холестериновых камней используют препараты урсодезоксихолевой кислоты (урсосан). УДХК восстанавливает нормальный ток желчи и ее физико-химические свойства, снижает токсичность желчных кислот, способствует рассасыванию «песка» и небольших камней.
Длительность курса может быть разной, в зависимости от индивидуальных особенностей организма пациента: от 2 месяцев до 1 года. Если при приеме УДХК нет положительной динамики или у больного в желчном пузыре нерастворимые камни, необходима операция по удалению органа.
При приступе острого панкреатита или при обострении хронического в первые 3–5 дней назначают постельный режим, полный голод (можно пить воду) и пузырь со льдом на область поджелудочной железы. Для уменьшения боли рекомендуют анальгетики (в зависимости от интенсивности, от парацетамола до наркотических обезболивающих). С этой же целью назначают миотропные спазмолитики в таблетках или инъекционно.
Чтобы приостановить активность ферментов поджелудочной (прекратить «самопереваривание»), рекомендуют ингибиторы протонной помпы либо Н2-блокаторы (соляная кислота активирует функции железы). Плюс назначают синтетические аналоги гормона соматостатина, тормозящего выработку всех секретов ЖКТ. Кроме того, в лечение включают лекарства, нейтрализующие панкреатические ферменты.
При тяжелом некротическом панкреатите может потребоваться оперативное удаление погибших тканей железы и хирургическое лечение перитонита.
При длительном хроническом процессе с развитием внешнесекреторной недостаточности поджелудочной железы рекомендуют ферментные препараты, по возможности — в виде микрокапсул или микротаблеток. Для нормализации уровня сахара в крови необходимы сахароснижающие средства. Диета должна быть высококалорийной, с достаточным количеством белков и легкоусвояемых жиров и низким содержанием углеводов. Рекомендуемое в прошлом жесткое ограничение жиров перестало быть необходимым после разработки аптечных ферментов, компенсирующих недостаточную пищеварительную активность панкреатического секрета.
Прогноз и профилактика
Прогноз при билиарном панкреатите серьезный. Острые формы характеризуются высокой летальностью. Хронические формы приводят к неуклонно прогрессирующей недостаточности поджелудочной железы и тяжелым нарушениям со стороны других органов и систем, которые не получают жизненно важных питательных веществ из-за плохого пищеварения. При своевременном устранении провоцирующего фактора — патологии желчевыводящих путей — прогноз благоприятный.
Профилактика билиарного гепатита состоит в своевременной диагностике и лечении болезней желчного пузыря и желчевыводящих путей – до того, как в патологический процесс окажется вовлечена поджелудочная железа.
Источники:
1 С. Я. Ивануса, М. В. Лазуткин, Д. П. Шершень и соавт. Современные представления о патогенеза, диагностике и хирургическом лечении билиарного панткреатита. «Вестник хирургии», 2017 г.
2 К. Г. Пахомов, А. П. Надеев, Ю. М. Шутов. Роль типологического фактора в патогенезе билиарного панкреатита. Journal of Siberian Medical Sciences, 2014.
3 К. Г. Пахомов, А. П. Надеев, Ю. М. Шутов. Роль типологического фактора в патогенезе билиарного панкреатита. Journal of Siberian Medical Sciences, 2014.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
Рефлюкс-эзофагит является одним из самых распространенных нарушений пищеварительного процесса. При выбросе желчи в пищевод, а затем в ротовую полость, содержимое желудка разъедает слизистую оболочку, провоцирует возникновение сильных болезненных ощущений и изжоги.
Основные причины, вызывающие спазм холедоха – дискинезия желчных путей, воспаление желчного пузыря и печени, онкологические процессы. Как только появляются симптомы выброса желчи в желудок, необходимо начинать лечение состояния. Шанс избавиться от болезни повышается, если ее удается застигнуть в самом начале.
Физиология движения желчи
Печень вырабатывает желчь, которая поднимается в желчный пузырь за счет работы сфинктера желчного пузыря и сокращения желчных протоков.
В желчном пузыре желчь накапливается, а как только начинается процесс еды, рефлекторно забрасывается в желудок через сфинктер Одди. В желудке происходит смешивание пищеварительных соков и начинается процесс пищеварения.
При удалении желчного пузыря, дискинезии желчных протоков и болезнях печени функции сфинктера Одди нарушаются. Сброс содержимого уже не зависит от импульсов – сигналов головного мозга, которые он вырабатывает, когда пища поступает в желудок.
Сфинктер сокращается произвольно, желчь накапливается в желудке, и под влиянием негативных факторов забрасывается в кишечник и пищевод, попадает в ротовую полость, травмируя нежную слизистую.
Такой заброс вызывает серьезные осложнения:
- рефлюкс-гастрит – слизистая желудка воспаляется, после приема пищи происходит обратный заброс содержимого желудка в пищевод;
- если лечение не начинается вовремя, состояние усугубляется, начинается гастроэзофагеальная рефлюксная болезнь – возникают эрозийные и язвенные поражения желудка и двенадцатиперстной кишки, воспаляется пищевод;
- в дальнейшем функциональный эпителий замещается цилиндрическим аналогом, и могут поставить диагноз «пищевод Барета». Это стадия предракового состояния пищеварительного органа.
На ухудшения состояния могут влиять многие факторы, даже не связанные с нарушением рациона.
Причины заброса желчи в пищевод
Еда у человека должна проходить только сверху вниз – изо рта в пищевод, из пищевода в желудок и дальше в кишечник. Рвотные позывы не считаются нормальным состоянием – они возникают при интоксикации организма, когда желудок в срочном порядке требуется очистить от токсинов. С помощью рвоты организм защищается от отравления.
Пищеварительные соки – соляная кислота, желчь и секрет поджелудочной железы поступают в желудок – с их помощью переваривается пища. Сфинктер удерживает пищевой ком от подъема по пищеводу. Под воздействием негативных факторов пищеварительное равновесие может быть нарушено.
Причины выброса желчи из желудка, не требующие лечения:
- нарушение рациона – злоупотребление газированными напитками и продуктами, стимулирующими желчеотделение – жирной, копченой пищей, крепким кофе и чаем;
- применение некоторых медицинских средств;
- курение;
- физические нагрузки и усиленная двигательная активность после еды;
- беременность;
- неудобное положение во время сна.
Но есть состояния, справиться с которыми без медицинской помощи невозможно.
К ним относятся:
- ожирение 2-3 степени;
- энтероколиты различной этиологии, вызывающие вздутие кишечника;
- недостаточность привратника желудка;
- дискинезия желчных путей;
- грыжа пищеводного отдела диафрагмы в нижнем отделе пищевода;
- асцит при сердечно-сосудистых заболеваниях и поражениях дыхательной системы;
- патологические изменения двенадцатиперстной кишки;
- болезни кишечника и органов пищеварения.
При этих заболеваниях консервативное лечение помогает не всегда, в тяжелых случаях требуется хирургическое вмешательство. Нужно учитывать, после операции на пищеварительные органы тоже возникают симптомы рефлюкса – во рту ощущается горечь.
Характерные симптомы при выбросе желчи из кишечника в пищевод
На воспаление пищевода в нижнем отделе могут указывать следующие симптомы – желчи поступление нарушается, и возникают:
- изжога – то есть чувство, что за грудиной – под ложечкой – как будто печет, боль поднимается снизу вверх, чаще появляется после резких движений или по ночам;
- горечь во рту и жжение гортани – начинается после наклона, при физическом усилии, при перемещении в горизонтальное положение;
- рвотные позывы или горькая рвота после еды;
- сильная болезненность в области диафрагмы;
- икота при наполненном желудке.
Не стоит дожидаться осложнений. Рефлюкс может вызывать приступы тахикардии и стенокардии, в пищеводе из-за постоянного раздражения появляются спайки, нормальная слизистая замещается рубцовой тканью – появляется высокий риск заболевания раком пищевода и желудка. Не стоит дожидаться проявлений серьезных патологий – обязательно обратитесь к врачу при первых симптомах неприятного состояния.
Диагностика заболевания
Терапевтическая схема для устранения заброса желчи назначается после обследования и установки диагноза.В настоящее время в первую очередь пациента с подозрением на рефлюкс направляют на ФГС, где сразу видно присутствие желчи в желудке вне процесса еды и сразу же можно взять фрагмент слизистой для биопсии.
Также проводятся абдоминальная ультрасонография, эхография, УЗИ-исследование, рентгенография с окрашивающим веществом. Может потребоваться эндоскопическое обследование.
Лечение рефлексной болезни
Вне зависимости от причин, вызвавших рефлюкс, больному придется сесть на специальную диету, цель которой – защитить слизистую оболочку пищеварительных органов от агрессивного воздействия желчи.
Режим питания – дробный, маленькими порциями, до 6-7 раз в день (кстати, во второй половине беременности вне зависимости от давления на диафрагму желательно перейти на такой режим питания).
Из рациона исключаются все продукты, стимулирующие желчеотделение – кислые, жирные, острые, копченые, сладкие, газированные напитки, шоколад, насыщенные питательные бульоны.
Питаться при лечении придется вязкой пищей – киселями, кашами; рекомендовано увеличить в дневном меню количество молочных и кисломолочных продуктов. От свежих овощей и фруктов временно придется отказаться.
В терапевтическую схему для консервативного лечения входят следующие препараты.
- Ингибиторы протонной помпы – «Омез», «Гастрозол», «Ранитидин», «Омезол», «Пептикум» или подобные им;
- Антациды, защищающие слизистую от повреждения и уменьшающие секрецию органов пищеварения – «Маалокс», «Альмагель», «Гастрофарм»;
- Селективные лекарственные средства, усиливающие эвакуаторную функцию, и ускоряющие поступление желчи из желудка в кишечник – «Мотилиум», «Цизаприд»;
- Чтобы устранить горькую отрыжку и нормализовать желчеотделение используют препараты с урсодезоксиолевой кислотой – «Урсосан», «Урсофальк», «Урсолив»;
- Для снятия спазма и устранения боли используют спазмолитики – «Но-шпу», «Спазмалгон», «Баралгин». Желательно лекарства этой группы применять в инъекциях, чтобы снизить нагрузку на желудок.
Если заброс желчи вызван органическими патологиями, то необходимо оперативное вмешательство. Наиболее безопасная операция, которую стараются выполнять в настоящее время – это лапаротомия. Проводят ее эндоскопическим методом – благодаря подобным операциям снижается возможность возникновения побочных эффектов.
Не стоит доводить состояние до операции. Если при ощущении регулярной горечи в гортани изменить рацион и обратиться к врачу, развития воспалительного процесса возможно избежать.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник
Основной целью лечения билиарного панкреатита является устранение причины патологии и снятие острых симптомов, которые значительно понижают качество жизни пациента. Заброс желчи, вызывающий данное заболевание, постепенно приводит к серьезным и опасным для жизни осложнениям, так как в процессе развития билиарнозависимого панкреатита нарушаются внешняя и внутренняя секреторные функции органа.
Консервативное лечение билиарного панкреатита
Медикаментозное лечение патологии зависит от формы и стадии заболевания. В период обострения необходимость снять болевой синдром и стабилизировать состояние больного.
Борьба с болью и симптоматическая терапия
Купировать приступ помогают наркотические и ненаркотические анальгетики, спазмолитики, блокада солнечного сплетения. Применяют как инъекционные, так и таблетированные формы лекарственных средств.
Обезболивающие препараты
В качестве обезболивающих препаратов в лечении билиарного панкреатита применяют:
- Аспирин, Диклофенак, Ибупрофен, Пироксикам (ненаркотические средства);
- Антаксон, Седальгин-Нео, Трамадол (наркотические препараты);
- Бупивакаин, Триамцинолон, Метилпреднизолон (для блокады солнечного сплетения).
Подбор анальгезирующих средств производит врач, на основе клинических проявлений и индивидуальных особенностей организма.
Ферменты и их аналоги
Билиарнозависимые патологические изменения паренхимы поджелудочной железы влияют на работу пищеварительного тракта, ухудшая всасывание и усвоение жиров. При этом наблюдается тошнота, рвота, потеря аппетита, снижение массы тела и признаки гипертензии. Необходима срочная стабилизация процесса пищеварения, поэтому врач назначает панкреатические ферменты. К ним относятся Мезим, Фестал, Энзистал, Панкреатин.
Одновременно с приемом ферментов поджелудочной железы рекомендуют блокаторы соляной кислоты. Это группа медикаментов, направленная на блокаду протонной помпы, благодаря которым снижается кислотность желудочного сока и уменьшается раздражающее действие на ткани железы. Сюда входят Ранитидин, Низатидин, Фамотидин, Омепразол.
Желчегонные средства
Желчегонные препараты в период обострения могут существенно усугубить ситуацию, вызывая реакцию со стороны раздраженных тканей поджелудочной. Средства для оттока избыточной желчи, на растительной основе и обладающие мягким действием, рекомендованы в период ремиссии. Наиболее назначаемым является Хофитол, в состав которого входит растительный экстракт артишока. Своевременный отток желчи предупреждает излишнюю ее концентрацию и предотвращает обострение билиарного процесса.
Спазмолитики
Медикаменты спазмолитики снимают спазм протока желчного пузыря, поджелудочной железы, Спастические состояния гладкой мускулатуры всегда сопровождаются сильным болевым синдромом, поэтому расслабляющее воздействие на мышечные волокна помогает купировать билиарнозависимый приступ и состояние пациента улучшается.
Гормонотерапия
С целью стабилизации состояния пациента и для снижения признаков интоксикации непереваренными микронутриентами в терапии билиарнозависимого панкреатита применяют синтетический заменитель пептидного гормона роста – Октреотид. Этот препарат выпускается в виде раствора для подкожного и внутривенного введения и оказывает спазмолитическое действие. Кроме того, Октреотид обладает дополнительным воздействием на организм:
- Снижает выработку серотонина, что при лечении билиарного панкреатита препятствует интоксикации организма.
- Подавляет выработку трипсина, который, при билиарнозависимом воспалении паренхимы, оказывает на нее разрушающее действие.
- Снижает кислотность желудочного сока, уменьшает концентрацию соляной кислоты в двенадцатиперстной кишке.
- Нормализует гормональный фон за счет снижения выработки некоторых гормонов.
Такое комплексное воздействие на организм объясняет присутствие препарата в схеме лечения.
Противовоспалительная терапия
Применение нестероидных противовоспалительных средств обеспечивает снижение температуры тела, снимает отечность и боль. Прекращается билиарнозависимое развитие воспалительных изменений в паренхиме органа. В терапии панкреатита применяют Мовалис, Парацетамол, Кеторолак, антибиотики широкого спектра действия.
Все НПВС обладают побочным действием на организм, поэтому их прием проводят с осторожностью, под наблюдением врача в стационаре.
Устранение причины заболевания
Терапия билиарнозависимого панкреатита консервативными методами направлено на предотвращение развития осложнений и стабилизацию состояния пациента. Прием медикаментов происходит в комплексе, что позволяет устранить симптомы патологии и убрать причину ее развития.
При диагностике билиарного панкреатита врач обследует печень и желчный пузырь больного. Частой причиной появления данного заболевания являются патологические процессы, наблюдаемые в этих органах. При дифференцировании аномального состояния тканей печени рекомендована комплексная терапия, направленная на нормализацию ее работы.
Важно отметить! Одной из причин развития билиарного воспаления паренхимы поджелудочной железы являются камни в желчном пузыре и его протоках. В этом случае лечение направлено на стабилизацию оттока желчи, предупреждение ее застаивания, устранение конгломерата из просвета протока.
Хирургические методы лечения билиарного панкреатита
Острая форма билиарного панкреатита развивается стремительно, сопровождается сильными болями, интоксикацией организма, повышением сахара в крови, и, без врачебного вмешательства, приводит к летальному исходу. В этом случае необходимо комплексное медикаментозное воздействие, которое снимет обострение и переведет течение заболевания в фазу ремиссии.
Лечение хронической формы билиарнозависимого панкреатита подразумевает устранение причины заболевания. Оперативное вмешательство проводят одним из двух методов: лапаротомия или лапароскопия.
Лапаротомия
Операция заключается в наружном резе по верхней части стенки живота. Через этот разрез удаляют желчный пузырь вместе с конкрементом. Затем накладывают швы и назначают комплексную терапию, направленную на стимулирование процессов восстановления.
Такой вид хирургического вмешательства относят к полостным операциям, он является простым и недорогим, но скальпель оставляет на коже шрамы. В целях повышения эстетики врачи рекомендуют малоинвазивное оперативное вмешательство.
Лапароскопия
В этом случае холецистэктомию проводят через проколы в области брюшной стенки. Все манипуляции хирург проводит под контролем миниатюрной видеокамеры, которую вводят в полость живота через один из проколов. Действия врача визуализируются на мониторе.
Лапароскопию относят к малоинвазивным методам, шрамы от проколов практически незаметны на коже. Процесс восстановления после операции имеет большое значение, от него во многом зависит прогноз лечения билиарнозависимого панкреатита.
Реабилитация
Реабилитационный период включает в себя стационарный, амбулаторный периоды и санаторно-курортное лечение. Медикаментозная терапия проводится в соответствии с этапом восстановления и направлена на скорейшую адаптацию организма, нормализацию работы желудочно-кишечного тракта, снятие билиарнозависимого воспаления паренхимы поджелудочной железы.
Стационарный период занимает от 3 до 14 дней и зависит от типа хирургического вмешательства. В это время происходит восстановление дыхательной системы, начинает адаптация желудочно-кишечного тракта, запускаются процессы регенерации поврежденных тканей. Терапия на этом этапе направлена на предупреждение осложнений, снятие воспаления, боли, стимулирование защитных сил организма.
Амбулаторная реабилитация продолжается от одного до трех месяцев и включает в себя комплекс мер, которые способствуют полному восстановлению работы дыхательной и пищеварительной системы. По завершении этого периода пациент возвращается к активной жизни.
Санаторно-курортное лечение назначают через 6-8 месяцев после операции, оно способствует укреплению иммунитета, повышает тонус организма, предупреждает рецидив заболевания.
Важно помнить! Терапия билиарного панкреатита и период восстановления после операции невозможны без соблюдения специальной диеты.
Режим питания при билиарнозависимом панкреатите
Специальная диета и отказ от некоторых продуктов способны снять болевой синдром и значительно снижают проявления воспаления поджелудочной железы.
Принципы диеты при лечении билиарного панкреатита:
- Отказ от быстрых углеводов и продуктов с высоким гликемическим индексом. Необходимо исключить из рациона сахар, кондитерские изделия, сократить употребление фруктов и сладостей, способных повысить уровень сахара в крови.
- Уменьшение ежедневного употребления животных и растительных жиров до 50 грамм в сутки. Снижение жирности пищи снимает нагрузку с поджелудочной железы и способствует нормализации пищеварения.
- Отказ от копченых, жареных, слишком острых блюд. Приготовление пищи на пару поможет снять воспаление при билиарнозависимом панкреатите и стимулирует процессы заживления.
- Необходимо исключить из рациона продукты, содержащие грубые пищевые волокна, отказаться от свежих овощей и пищи, которая повышает нагрузку на желудочно-кишечный тракт.
- Соблюдение температурного режима пищи – избегать слишком холодного и горячего.
- В период обострения нельзя употреблять кофе, газированные и алкогольные напитки.
- Дробное питание – минимум 5 приемов пищи в день, порции следует сократить, что поможет снизить нагрузку на ЖКТ.
Задача диеты в терапии билиарнозависимого панкреатита – снизить кислотность желудочного сока, стимулировать быстрое заживление и обеспечить своевременный отток желчи. Следует отдать предпочтение нежирным супам, протертым кашам, макаронам, овощному рагу. С осторожностью употреблять в пищу томаты, капусту, молоко и кисломолочные продукты.
Совокупность всех мер: правильное питание, медикаментозная терапия и хирургическое устранение причины патологии способствуют благоприятному прогнозу в лечении билиарного панкреатита.
Источник
