Запах при остром панкреатите
Галитоз знаком не понаслышке многим людям. Причины такого симптома могут быть различные. Самым распространенным провоцирующим фактором появления неприятного запаха различного характера являются разные заболевания органов пищеварительной системы или кишечного тракта. Запах при панкреатите, гастрите, дивертикулезе и других болезнях по характеру различается. Также он сопровождается и другими симптомами, которые не стоит игнорировать. При появлении тревожных признаков рекомендуется как можно раньше посетить доктора, пройти обследование, выяснить причину и придерживаться дальнейших врачебных рекомендаций.
Какие заболевания желудочно-кишечного тракта могут вызывать запах изо рта
При заболеваниях органов пищеварения и кишечника в частности у пациента появляются разные жалобы, в том числе и галитоз. Выяснив причину, поставив правильный диагноз, врач может назначить грамотное лечение основного заболевания, после чего неприятный запах пройдет самостоятельно. Также можно использовать аптечные препараты или народные средства, которые на время помогут замаскировать такую проблему.
Панкреатит
Часто сопровождает запах изо рта панкреатит. При хроническом воспалении поджелудочной аромат и привкус в ротовой полости может быть сладким, кислым или горьким. Характер галитоза обусловлен состоянием здоровья, формой заболевания, наличием сопутствующих патологий, а также индивидуальными особенностями организма. Помимо неприятного привкуса и аромата, у пациента появляются и другие симптомы – тошнота, рвота, повышенная сухость ротовой полости, боли в эпигастральном отделе.
Сладкий привкус во рту при панкреатите нередко не дополняется другими симптомами. Но тем не менее, он является первым признаком развития заболевания, поскольку указывает на то, что повышен уровень сахара в организме, что количество гормона инсулина снижено, нарушено усвоение углеводных структур. Если после появления неприятного привкуса не предпринять никаких мер, со временем уровень глюкозы в крови будет снижаться или повышаться (в зависимости от типа диабета – компенсированного или декомпенсированного) — это чревато развитием сахарного диабета.
Все дело в том, что при интенсивно выраженном воспалительном процессе в поджелудочной железе, значительно ухудшается ее работоспособность. Во время развития панкреатита уменьшается выработка пищеварительных ферментов и инсулина, происходит нарушение усвояемости глюкозы, которая проникает в организм вместе с пищей. Когда в организме нарушается функция всасывания и расщепления глюкозы — концентрация сахара повышается в моче, крови и других биологических жидкостях, в том числе и в слюнной жидкости. Этим и объясняется наличие сладкого привкуса во рту у человека, который страдает панкреатитом.
Чтобы избавиться от такого симптома, пациент должен контролировать уровень сахара в крови, придерживаться строгой низкоуглеводной диеты.
Повышение сахара в крови также способствует формированию кислого привкуса. При повышенной концентрации глюкозы в слюнной жидкости появляется благоприятная среда для размножения болезнетворных микроорганизмов. Эти микробы в процессе своей жизнедеятельности выделяют большое количество молочной кислоты, которая отрицательно влияет на состояние зубной эмали. Вследствие этого она истончается, становится уязвимой к различным заболеваниям. Еще одной причиной этого явления можно назвать дисфункцию в процессе пищеварения. Если поджелудочная железа не вырабатывает достаточное количество ферментов, которые нужны для расщепления и всасывания пищи, нарушается весь пищеварительный процесс.
Помимо появления неприятного запаха и привкуса, появляются и другие симптомы – изжога, появление ощущения жжения в горле, повышенная кислотность, заброс содержимого желудка в пищевод, боли и жжение в эпигастрии. Нередко развитие панкреатита сопровождается воспалением желчного пузыря и желчевыводящих путей. Именно поэтому к сухости добавляется горечь. Согласно статистических данных, большинство случаев развития панкреатита сопровождается развитием холецистита.
В данном случае появляется горечь и желтый налет на поверхности языка, которые свидетельствуют о процессе нарушенного оттока желчи из пузыря. При появлении сильной горечи и других симптомов следует как можно раньше обратиться к гастроэнтерологу и пройти соответствующие диагностические мероприятия, с помощью которых врачи смогут поставить диагноз и назначат правильное лечение.
Дивертикулёз толстой кишки
Среди причин появления неприятного запаха и привкуса во рту можно выделить дивертикулы кишечника. Это небольшие углубления в полости толстого кишечника. Наличие их иногда протекает бессимптомно. При дивертикулите кишечника возникают такие клинические проявления, как повышенное газообразование, болезненность в кишечнике, нарушения в испражнении кишечника, которое проявляется запорами или расстройствами. Также возникает гипертермия (чаще субфебрильная), вздутие.
Развитие дивертикулита пищевода часто сопровождается такими симптомами:
- ощущение кома в горле;
- срыгивание;
- галитоз из полости рта;
- булькающие звуки в желудке.
Среди причин, вызывающих подобную патологию, можно выделить:
- Возраст. По мере старения организма возрастает риск развития заболевания, поскольку постепенно происходит снижение моторики кишечника и ослабевание стенок петель кишечника.
- Отсутствие сбалансированного питания. При постоянном голодании, перееданиях, неправильно составленных диетах повышается риск развития недуга.
- Генетическая предрасположенность.
- Частые запоры, вследствие которых происходит ослабевание стенок петель кишечника. Это также сопровождается развитием геморроя.
Важно вовремя лечить болезнь, вызванную подобными причинами. Так уйдет и неприятный аромат.
Гастродуоденит
Гастродуоденит часто сопровождается галитозом. Такое заболевание может быть с повышенной кислотностью либо с пониженной кислотностью, поэтому врач по привкусу также может предположить о форме гастрита. Гиперацидный гастрит сопровождается кислым запахом и привкусом. Гипоацидный гастрит сопровождается запахом тухлых яиц изо рта. При проблемах с желудком пахнет изо рта обычно постоянно и интенсивно.
Когда слизистая оболочка желудка воспалена, происходит нарушение процесса расщепления пищи, особенно если в рационе присутствует большое количество белковой пищи. К причинам развития такого заболевания относят:
- неправильное питание, частые переедания, перекусы всухомятку, чрезмерное употребление спиртных напитков;
- дополнительные патологии органов пищеварительной системы;
- ослабленность иммунной системы, за счет чего начинает активно развиваться и размножаться бактерия Хеликобактер пилори.
Помимо галитоза, развитие гастрита или гастродуоденита сопровождается кислой или горькой отрыжкой, интенсивно выраженной тупой или ноющей болью в эпигастральном отделе, плотным желтым или белым налетом на поверхности языка, рефлюкс-эзофагитом, изжогой, тошнотой или приступами рвоты, гипертермией. Гастрит часто сопровождается развитием рефлюксной болезни, особенно в том случае, если диагностируется гиперацидная форма заболевания.
Рефлюкс-эзофагит
Рефлюкс- эзофагит связан с забросом содержимого желудка в пищевод. Эта патология может вызвать воспаление горла. Помимо неприятного запаха и привкуса, появляются такие симптомы заболевания: частая изжога, кислая, жгучая отрыжка, жжение в желудке, икота.
К причинам развития относят:
- нарушения в функции пищевода;
- длительное нахождение в стрессе;
- курение;
- период вынашивания ребенка или ожирение;
- диафрагмальные грыжи;
- неправильное питание, частые переедания.
Справиться с неприятным привкусом помогут вовремя проведенные лечебные мероприятия.
Заболевания желчного пузыря и желчевыводящих путей
При наличии заболеваний органов билиарной системы часто появляются такие симптомы:
- неприятный запах и привкус (чаще горький);
- приступы тошноты или рвоты;
- боли в правом подреберье;
- гипертермия;
- неприятная отрыжка.
При развитии холецистита важно вовремя проводить лечение, поскольку конкременты в желчном являются опасными для здоровья. Для избавления от них часто требуется хирургическое вмешательство.
Запор
Если присутствует хронический запор, запах часто сопровождает жизнь человека. Связано это с процессами застоя каловых масс в кишечнике. За счет этого нарушается процесс расщепления и усвоения пищи. Это вызывает гнилостные процессы. Проявляются они галитозом.
Чтобы избавить ротовую полость от подобной проблемы, необходимо следить за своевременным опорожнением кишечника, при необходимости принимать назначенные доктором медикаментозные препараты.
Дисбактериоз кишечника
Запах изо рта дисбактериоз сопровождает часто. Связано это с дисбиозом в микрофлоре кишечного тракта. При этом патогенная микрофлора преобладает над условно-патогенной. Появляются такие симптомы: галитоз, расстройство кишечного тракта, боли в кишечнике, тошнота, снижение массы тела, отрыжка. Процесс пищеварения ухудшается.
Чем поможет доктор
В зависимости от того, что является основной причиной неприятного запаха, назначается определенная схема лечения. Если обнаруживается гастрит, назначаются противовоспалительные, обезболивающие лекарства, препараты для снижения или повышения кислотности, антибактериальные препараты.
При обнаружении дивертикулеза понадобится коррекция рациона. Если это неэффективно — заболевание можно вылечить хирургическим путем.
Медикаментозное лечение
С помощью своевременной терапии лекарственными препаратами, можно исключить галитоз в дальнейшем. Курс терапии включает в себя антибиотики и длится до двух недель. Изжога и отрыжка устраняются препаратами фосфалюгель и маалокс. Для того, чтобы улучшить пищеварение, гастроэнтерологи советуют принимать мотилиум. Солкосерил назначается с целью заживления слизистой органа.
Очень полезны лечебные щелочные минеральные воды. Для предупреждения повышенного газообразования — пить воду без газа.
При наличии дисбактериоза нужно не только соблюдать диету. Понадобится прием бифидо и лактобактерий.
Как избавиться от неприятного аромата в домашних условиях
Чтобы наладить работу внутренних желез, используются медикаментозные средства. А замаскировать на время неприятность помогут такие мероприятия:
- полоскание мятным отваром;
- полоскание отваром из коры дуба;
- пожевать гвоздику или листик базилика;
- пожевать кофейные зерна.
Изменение образа жизни
Также избежать неприятного привкуса и запаха поможет комплексный подход к лечению заболеваний органов ЖКТ. К правилам ведения здорового образа жизни относят:
- диетическое питание в периоды обострения;
- рационально и сбалансированно питаться;
- отказаться от пагубных пристрастий (алкоголь, курение);
- систематически давать организму небольшие физические нагрузки;
- полноценно отдыхать;
- обязательными являются профилактические осмотры у врача;
- стараться избегать чрезмерных психоэмоциональных перенапряжений;
- подвергаться лечению панкреатита и других заболеваний в специализированных медицинских учреждениях (санаториях).
Коррекция питания
Действенное лечение патологий ЖКТ как устранение причины появления галитоза, может назначить только квалифицированный доктор. Для этого необходимо пройти диагностическое исследование. Лечить их всегда нужно начинать с соблюдения принципов щадящей диеты:
- еда и напитки недопустимо принимать горячими либо холодными;
- пища должна хорошо пережевываться;
- нужно питаться часто маленькими порциями, промежутки между приемами пищи должны быть одинаковыми.
Правила питания при панкреатите и других заболеваниях необходимо внимательно изучить и придерживаться.
Устранив причину, которая является основной в развитии галитоза, можно избавиться и от самого симптома.
Соблюдение гигиены полости рта
Нужно не только лечить основные заболевания, но и придерживаться тщательной гигиены ротовой полости – очищать зубы и язык, межзубные пространства, пользоваться ополаскивателями.
Главный автор и главный редактор: Макарская С.Е., стаж 29 лет.
Последняя редакция: 15.03.2018
Источник
В последнее время заболеваемость панкреатитом сильно выросла. Это связано с распространением фастфуда и злоупотреблением алкоголя низкого качества. Пик заболеваемости приходится на активный трудоспособный возраст от 30 до 60 лет.
Острый панкреатит — это воспалительный процесс, который изначально возникает в поджелудочной железе, а впоследствии распространяется на окружающие ткани и органы. Диагностировать раннее начало сложно, поэтому, несмотря на современную медицину, летальность при таком диагнозе остается высокой.
Чтобы избежать тяжелых последствий, рассмотрим детально что такое острый панкреатит, его симптомы и лечение, а также расскажем какие профилактические меры помогут не допустить его развития.
Почему возникает заболевание
В основе патологии лежит преждевременная выработка поджелудочной железой ферментов, которые в норме находятся в неактивном состоянии. Это трипсин, фосфолипаза и липаза. Они негативно влияют на состояние сосудов, приводят к повреждению клеток и окислительному процессу в организме. Железа под воздействием этих ферментов начинает перерабатывать саму себя. Возникает внутренний воспалительный очаг, который разрастается, и приводит к общей интоксикации организма.
Что же является спусковым моментом? Почему вдруг «спящие» вещества начинают вырабатываться и разрушать поджелудочную железу? Главная причина — негативное воздействие токсичных веществ, например, алкоголя.
К другим причинам относят:
- Функциональные и воспалительные болезни желчного пузыря и желчных протоков.
- Травмы железы, а также ее повреждения в процессе операций.
- Сосудистые патологии.
- Патологии эндокринной системы.
- Инфекционные заболевания, которые влияют на поджелудочную железу и ее деятельность.
Также к нарушениям выработки ферментов приводит систематическое переедание, частое употребление жирной пищи. Ожирение и алкоголь держат пальму первенства среди всех возможных причин развития болезни.
Признаки острого панкреатита
Основной симптом, который при этом диагнозе присутствует всегда, — выраженный и стойкий болевой синдром, который с большим трудом купируется анальгетиками. Часто болевому приступу предшествует прием обильной пищи или большого количества алкоголя.
Также наблюдаются следующие проявления:
- сильная тошнота и рвота, которая не приносит облегчения;
- вздутие живота;
- обезвоживание;
- кожные пятна вокруг пупка, которые могут иметь синюшный или желтоватый оттенок.
- повышение температуры тела;
- озноб.
Люди во время приступа беспокойны, имеют частое дыхание и учащенный пульс. Может наблюдаться снижение артериального давления. При гнойных формах болезни возникает сильная интоксикация, которая сопровождается высокой температурой, ознобом, испариной.
При таких симптомах требуется немедленная госпитализация и медицинская помощь. Самостоятельно облегчить самочувствие больному не удастся. Если упустить время, то возможен летальный исход.
Степени тяжести и формы острого панкреатита
В зависимости от степени тяжести патологии выделяют 3 степени:
- Легкая — недостаточность органа минимальна. Возможна небольшая отечность. Достаточно медикаментозной терапии и соблюдение диеты.
- Средняя — возникают местные осложнения некротического характера. Возникает функциональная недостаточность поджелудочной железы, которая приводит к нарушению работы других органов и систем.
- Тяжелая — воспалительный процесс задевает соседние ткани и органы. Возможное присоединение инфекции и развитие гнойного инфицированного некроза. Необходима срочная операция.
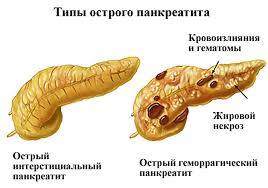
Также выделяют 3 основные формы патологии. Это отечный, стерильный и инфицированный панкреонекроз. Отечная форма наиболее распространенная и соответствует легкой степени развития болезни. Редко приводит к тяжелым последствиям.
Стерильный и инфицированный виды характеризуются очень тяжелым течением. Они сопровождаются отмиранием ткани органа, что является необратимым изменением. В кровь проникают токсины, хотя бактерии и вирусы отсутствуют. Без срочной медицинской помощи человек с такой формой умирает достаточно быстро.
Диагностические методы
Успешность лечения панкреатита часто зависит от точной и ранней диагностики. Первичную диагностику обязательно проводят в течение первых 2 суток с момента поступления человека в хирургическое отделение с подозрением на панкреатит.
«Золотым» стандартом при выявлении заболевания является наличие у больного триады симптомов:
- Сильная боль в области ЖКТ, которая отдает в спину.
- Частая рвота.
- Вздутие живота или напряжение мышц в этой области.
Сбор жалоб и пальпация помогает специалисту поставить При помощи сбора анамнеза и пальпации врач ставит предварительный диагноз. Для полноты диагностической картины назначаются следующие методы исследования:
- лабораторные анализы (кровь, моча, гемостазиограмма);
- УЗИ поджелудочной железы;
- рентген брюшины и грудной клетки;
- ФГДС.
Иногда требуется взять на гистологическое исследование образец ткани патологического участка. В этом случае врач может рекомендовать проведение диагностической лапароскопии.
Острый панкреатит поджелудочной железы: методы лечения
Метод лечения подбирается только лечащим врачом после всех диагностических мероприятий. Важно установить точную форму и степень развития заболевания. Также на выбор терапии влияет наличие или отсутствие осложнений.
Терапевтические меры
При легкой степени патологии, когда железа способна нормально функционировать, а некротические явления отсутствуют, используются следующие методы лечения:
- Голод — обычно рекомендуется лечебное голодание в течение 2-3 дней. Иногда используется введение необходимых питательных веществ внутривенно.
- Прикладывание холода на живот для уменьшения болей.
- Прием анальгетиков и спазмолитиков.
- Для предотвращения обезвоживания проводится инфузионная терапия. Это поможет восстановить водно-электролитный баланс и стимулирует мочеиспускание.
В редких случаях назначается антибактериальная терапия. Антибиотики применяют, если есть риск развития гнойного процесса или присоединения инфекции.
Легкую форму заболевания удается купировать за 2-3 суток, после чего человек выписывается из стационара. Однако для предупреждения рецидива нужно соблюдать требования врача по питанию.
Хирургические способы

Умеренная и тяжелая степень панкреатита приводит к патологическим изменениям в самой железе, поэтому эффективным будет только проведение операции.
Сейчас все чаще используется лапароскопическое вмешательство, которое характеризуется малой травматизацией кожи и брюшной стенки, быстрым восстановлением и минимальной вероятностью осложнений. Проводится под общей анестезией. Цель хирургического вмешательства состоит в прочищении гнойных участков и удалении «мертвых» тканей железы.
В тяжелых, запущенных случаях возникает необходимость в проведении повторных операций.
Прогноз и возможные осложнения болезни
Прогноз часто зависит от того, насколько запущена болезнь и в какой форме протекает. Самым благоприятным вариантом является отечная форма или легкая степень острого панкреатита. На этом этапе применение консервативных методов лечения дает хорошие результаты.
Если развился панкреонекроз, то вероятность летального исхода составляет более 20%. При присоединении инфекции и возникновении гнойных осложнений этот процент увеличивается вдвое.
Рассмотрим к каким тяжелым осложнениям может привести болезнь:
- сепсис;
- образование абсцессов или свищей в брюшине;
- внутреннее кровотечение;
- некроз железы (омертвение ее клеток и тканей);
- опухоли;
- почечная недостаточность;
- желчекаменная болезнь;
- сильная интоксикация, которая приводит к гиповолемическому шоку и отеку мозга.
Учитывая достижения современной медицины и передовое оборудование, смертность от панкреатита становится все меньше. Однако острый панкреатит — это опасная и тяжелая болезнь, к которой нельзя относится легкомысленно.
Профилактические мероприятия
Для того, чтобы сохранить здоровье поджелудочной железы, нужно соблюдать умеренность в еде и не употреблять некачественные алкогольные напитки.
Если болезнь уже диагностирована, то следует пройти курс лечения до конца, соблюдая все врачебные рекомендации. Не допустить рецидива помогут следующие советы:
- Уменьшить количество жирной пищи в рационе. Лучше вообще исключить. Готовить еду на пару, варить или в духовке с минимум масла.
- Повышать иммунитет.
- Не запускать заболевания внутренних органов, которые располагаются рядом с поджелудочной железой.
- Полностью исключить алкоголь. Даже небольшое количество способно снова привести в стационар с приступом болезни. Этанол заставляет железу работать в усиленном режиме, а учитывая ее болезненное состояние это может привести к неблагоприятному исходу.
Хороший результат в период реабилитации дает санаторно-курортное лечение, которое включает прием минеральных вод. Естественно, назначить его может только врач. Также не следует самостоятельно назначать и принимать ферментные препараты или БАДы.
Источник
