Алгоритм действия неотложной помощи при панкреатите

Поражение желчевыводящих путей, вызывающее панкреатит, провоцирует более 200 факторов. Заболевание уже перестали считать недугом алкоголиков, ведь научно доказано, что болезненный приступ вызывает даже плотный обед, состоящий из жирной пищи, без алкоголя. Причинами панкреатита являются инфекционные поражения, гормональный дисбаланс, травмирование в разных областях живота, побочное воздействие медикаментов и даже стресс. Как правильно оказать неотложную помощь при остром панкреатите, чтобы не навредить больному, узнаете из нашей статьи.

Специфика болезни
Приступ панкреатита очень болезненный. Он возникает в качестве отдельной патологии или в комплексе с другими болезнями органов пищеварения. Частыми причинами панкреатита являются патологии печени, желчного пузыря, сердца и сосудов. Эти болезни провоцируют активизацию ферментов поджелудочной железы, которые вызывают воспаление железы с последующим ее разрушением. Именно эти процессы и являются причиной развития острого панкреатита.
Причины, вызывающие приступ, разделяют на 2 группы.

Формы острого панкреатита проходят определенные периоды развития. Приступ начинается с острых проявлений. Их сменяет состояние покоя, после которого болезнь отступит или перейдет в хроническую форму. При этом острый панкреатит часто «возвращается» в виде повторного приступа.
В зависимости от силы проявления симптоматики выделяют 3 степени тяжести острой формы приступа.

Обратите внимание!
Медикаментозное лечение пациентов при обострении хронической формы или остром проявлении недуга показано только в стационарных условиях. До приезда медиков можно только облегчить общее состояние пострадавшего. Отсутствие квалифицированной медицинской поддержки приведет к летальному исходу больного.
При первых признаках острого панкреатита вызывайте медиков! Симптомы приступа помогут провести догоспитальную диагностику. О своих выводах сообщите диспетчеру скорой помощи, детально рассказав о признаках патологии.
Характерная симптоматика
В случаях обострения патологии или ее проявлении в остром виде главный симптоматический признак – болевые ощущения. Они могут проявляться практически в любом отделе верхней части живота. К тому же характер боли также может отличаться.
Объединяет все эти противоречивые симптомы общий «болевой» признак: особая интенсивность. Поджелудочная железа содержит много нервных окончаний. Они принимают «активное участие» в процессе воспаления, поэтому боль настолько сильная, что без купирования приводит к болевому шоку. Больной не в состоянии лежать и перемещаться. Временное облегчение наступает в позе эмбриона, которую неосознанно пытается принять больной. Во время приступа, сопровождаемого сильными болями, возможна потеря сознания.
В тяжелых случаях симптоматика приступа дополняется такими признаками:
- Тошнота;
- Частая рвота, которая начинается с выхода не переваренной пищи, а заканчивается желчью;
- Вздутие;
- Жидкий зловонный стул, содержащий кусочки непереваренной пищи;
- Плохой аппетит;
- Повышенные показатели температуры тела;
- Нарушения стула, проявляющиеся в попеременном запоре и диарее;
- Отрыжка;
- На языке появляется налет белого цвета;
- Снижается упругость кожного покрова, он приобретает серый цвет;
- Фиксируется резкая потеря веса;
- Икота;
- Иногда фиксируются сниженные показатели артериального давления.
Подобная симптоматика напоминает пищевые отравления, расстройства желудочно-кишечного тракта. Поэтому диагностировать приступ панкреатита можно только после лабораторной и аппаратной диагностики.

Специфика неотложной помощи
Сразу следует оговориться, что при панкреатическом приступе и воспалении поджелудочной железы в домашних условиях использование медикаментов показано только по рекомендациям врача. Только медики скорой помощи, приехавшие на вызов, могут ввести определенные лекарства, чтобы купировать проявления приступа.
После госпитализации в стационар больных обследуют, используя лабораторную и аппаратную диагностику. Только после детального исследования и постановки диагноза назначается терапия. При этом часто за основу лечения положено оперативное вмешательство.
Тем не менее, до приезда медицинского персонала больному нужно помочь, снизив проявления боли. Первая помощь при приступе панкреатита в домашних условиях включает в себя такие действия:
- Посадите пациента в удобное для него положение;
- Обеспечьте свободную циркуляцию воздуха в помещении;
- Расслабьте или снимите с больного давящие элементы одежды;
- Дайте ему таблетку Но-шпы или Дротаверина (если есть возможность и навыки, лекарства лучше ввести внутримышечно).
Обратите внимание!
Помощь при болях в поджелудочной железе предусматривает медленное регулярное питье больным чистой воды без газов. Каждые полчаса ему положено выпивать половину стакана жидкости.
Пациенту запрещено предлагать еду: на диагностическом этапе и в начале лечения показано голодание. Ему нельзя делать резкие движения, чтобы случайно не травмироваться.
Для ослабления боли рекомендовано положить на живот лед, завернутый в ткань, или ледяную грелку. Однако некоторые медики считают, что холод в области поджелудочной железы только усугубит ситуацию, вызвав спазм кровеносных сосудов. В таком положении ткани поджелудочной железы испытают еще большую нагрузку.
Помните, то при приступах рвоты запрещено промывать желудок! Если больной испытывает сильные позывы к рвоте, помогите ему, надавив на корень языка пальцем или ложкой. После рвоты болевой приступ ослабляется.
Дайте пациенту рекомендации, как правильно дышать. Исключите глубокие вдохи и выдохи: они усиливают болевой синдром. Дышать нужно поверхностно, изредка задерживая дыхание на незначительное время.
Обратите внимание!
До приезда медиков давать пострадавшему анальгетики, кроме Но-шпы и ее заменителей нельзя! Их прием затруднит или запутает результаты диагностического исследования.
Также запрещено использовать препараты на основе ферментов (Фестал, Креон и другие). Их применяют на стадии ремиссии. А во время приступа они губительно скажутся на самочувствии пациента.
Помните!
Применять народные или домашние способы лечения при панкреатите запрещено!
Медики, чтобы купировать приступ, вводят такие препараты больному:
- Анальгетики наркотического ряда;
- Нейролептики;
- Антибиотики;
- Препараты, устраняющие спазмы;
- Транквилизаторы;
- Лекарства, блокирующие действие панкреатических ферментов;
- Растворы соли и белка.
Терапия обязательно сопровождается строгим соблюдением правил распорядка дня больного:
- Полный покой. Двигательная активность разрешается через 3-4 суток после купирования приступа. Ее границы расширяются постепенно.
- Голод. В течение первых 3 суток больному запрещено принимать пищу. После того, как врач позволит пациенту питаться, определяется специальный диетический режим. Последующее лечение предусматривает медленное расширение пищевого рациона.

Отличия хронического течения патологии
Хроническое воспалительное заболевание поджелудочной железы имеет такие же признаки, как и острое. Однако симптоматика менее интенсивная.
Болезнь «проявляет себя» после нарушения диетического питания, интенсивного и длительного приема алкоголя, сильных стрессов. При этом больной должен знать, что внезапно прекратившийся приступ – свидетельство обширного омертвления тканей поджелудочной железы. Поэтому медицинская консультация таким больным нужна обязательно.
Предоставление неотложной помощи при приступе хронического течения патологии не отличается от острой формы. Однако пациент уже знает о своем недуге, он проходил обследование и имеет определенные назначения медиков. Поэтому больной может принять анальгетики, которые разрешены лечащим врачом. Также показан прием 2 таблеток Аллохола. Препарат поможет желчи и панкреатическому соку «покинуть» поджелудочную железу.
Помните!
Принимать Аллохол можно только совместно с препаратами, снимающими спазмы! Использовать лекарство во время приступа показано только при хроническом течении болезни и строго по назначению врача.
После госпитализации и объективной оценки состояния больного в индивидуальном порядке определяется тактика лечения.
Источник
Острый панкреатит — острое заболевание поджелудочной железы, возникающее вследствие активизации ферментов и воздействия их на железу, что может привести к самоперевариванию и некрозу поджелудочной железы. Острый панкреатит относится к числу тяжелых острых заболеваний органов брюшной полости. По частоте заболеваемости он занимает третье место после аппендицита и холецистита.
Острый панкреатит является полиэтиологическим заболеванием. Предрасполагающим фактором считается желчекаменная болезнь. Более чем у 50% больных он возникает на фоне поражения желчных путей.
В развитии острого панкреатита имеют значение нарушение жирового обмена (панкреатит тучных) и чрезмерное употребление алкоголя (панкреатит алкоголиков).
Нередко острый панкреатит развивается при сочетании нескольких факторов (желчекаменная болезнь, алиментарный фактор, нарушения васкуляризации, анатомические особенности строения протоков). Сопутствующий панкреатит может быть у больных с язвенной болезнью желудка и двенадцатиперстной кишки.
В патогенезе острого панкреатита большинство авторов являются сторонниками «трипсиновой теории». Развитие острого панкреатита объясняется активизацией собственных ферментов поджелудочной железы с последующим поражением ее тканей.
Различают три формы острого панкреатита: 1) острый отек поджелудочной железы, 2) геморрагический некроз и 3) гнойный панкреатит.
Клиническая картина. Приступ острого панкреатита чаще возникает после приема жирной пищи и употребления спиртных напитков. Обычно заболевание начинается сильными болями в верхних отделах живота. Нередко боли иррадиируют в правое подреберье и поясницу, значительно чаще они носят опоясывающий характер.
Течение панкреатита зависит от его формы. При отеке поджелудочной железы болевые симптомы выражены в меньшей степени и общее состояние больных обычно остается относительно удовлетворительным. Температура тела нормальная или субфебрильная, пульс учащен. Возможны тошнота и рвота. Пальпаторно в эпигастральной области отмечают умеренную болезненность и напряжение передней брюшной стенки.
При развитии панкреонекроза наряду с усилением болей резко ухудшается общее состояние больных. Кожные покровы бледные, появляется цианоз. Пульс учащенный, до- 120 в минуту, артериальное давление нередко понижается, отмечается одышка. При тяжелых формах заболевания бывает неукротимая рвота.
Во время осмотра можно наблюдать сначала умеренное, а затем более отчетливое вздутие живота, особенно в его верхних отделах. Отмечаются болезненность и напряжение мышц в эпигастрии и правом подреберье, симптомы раздражения брюшины. Может быть симптом Воскресенского (исчезновение пульсации брюшной аорты) и симптом Мэйо — Робсона (наличие болезненности при давлении в левом реберно-позвоночном углу).
При тяжелых формах острого панкреатита возможны задержка стула и газов, умеренная иктеричность, выраженный цианоз. В случаях тяжелой токсемии возникают возбуждение, бред и бессознательное состояние. Для панкреонекроза и гнойного панкреатита наряду с резко выраженными болевыми симптомами характерны напряжение и раздражение брюшины, эндотоксикоз. Температура тела повышается до 38—39°С. В тяжелых случаях в течение первых суток может наступить смерть.
Дифференциальный диагноз следует проводить от перфоративной язвы желудка и двенадцатиперстной кишки, острого холецистита, почечной колики, аппендицита, реже — от нарушения брыжеечного кровообращения, инфаркта миокарда и кишечной непроходимости.
При проведении дифференциальной диагностики на догоспитальном этапе важно учитывать анамнез заболевания, а также данные объективного обследования.
Неотложная помощь. На до госпитальном этапе при подозрении на острый панкреатит нужно исключить прием пищи и жидкости энтеральным путем. Промывание желудка делать не следует. На область верхней половины живота кладут пузырь со льдом. В тяжелых случаях показана ингаляция увлажненного кислорода. В качестве спазмолитиков дают 1—2 капли нитроглицерина на кусочке сахара под язык. При необходимости подкожно вводят 1 мл 0,1% раствора атропина и 1 мл 5% раствора эфедрина. Если эффекта не наблюдается, внутримышечно вводят 1 мл 2% раствора папаверина или 1 мл 2,4% раствора эуфиллина.
Применять наркотические препараты категорически воспрещается. Больные с подозрением на острый панкреатит подлежат срочному направлению в хирургический стационар. Транспортируют на носилках в положении лежа.
Скорая медицинская помощь, под ред. Б. Д. Комарова, 1985
Источник
Панкретатит – серьезное воспалительное заболевание поджелудочной железы, при котором человек в стадии обострения ощущает такую боль в животе с иррадиацией по всему туловищу, которая может вызвать болевой шок и даже привести к летальному исходу.
Помимо болевых ощущений, также отмечаются симптомы панкреатита в виде тошноты, рвотных приступов, метеоризма, многократной зловонной диареи, лихорадки и прочих расстройств со стороны желудочно-кишечного тракта.

Главные причины панкреатита – инфекция и закупорка желчевыводящих путей или протоки самой железы конкрементами (камнями), из-за чего ферменты, вырабатываемые поджелудочной железой, не выходят в двенадцатиперстный отдел тонкого кишечника, а застаиваясь в органе начинают его «поедать», способствуя развитию воспалительного процесса. Ведь ферменты, которые поджелудка вырабатывает, имеют повышенную кислотность и свойства переваривать продукты, поэтому, если они своевременно не покидают орган, то начинают ему вредить.
Одним из основных факторов, который приводит к образованию камней — некачественная и вредная пища.
В связи с этим, лечение панкреатита преследует две цели – нормализовать отток с железы и снять воспаление.
Первая же помощь заключается в снятии болевого синдрома во время приступа панкреатита, уменьшить выработку органом ферментов и заменить естественные ферменты поджелудочной железы на их аналоги, которые содержатся в некоторых лекарственных препаратах. Когда человек выпивает лекарственные формы ферментов, во время приема пищи они выполняют роль железы, помогая перевариванию поступаемой пищи.
Как снять приступ панкреатита во время его обострения?
Первая помощь при панкреатите является очень важным звеном в комплексной терапии, т.к. помогает предотвратить развитие ряда осложнений болезни и улучшить прогноз на быстрейшее выздоровление и восстановление здоровья пациента.
Алгоритм доврачебной помощи включает в себя следующий порядок действий:
1. Первым делом вызывайте скорую помощь, т.к. именно у медицинских работников есть ряд медикаментов, которые помогут быстро снять обострение панкреатита.
2. Посадите больного в удобное кресло или стул таким образом, чтобы туловище было слегка наклонено вперед.
3. Обеспечьте покой больному, чтобы человек максимально ограничился в телодвижении – это направлено на недопущение «разбалтывания» поджелудочных ферментов и других веществ в органах пищеварения.
4. Обеспечьте свободный доступ к воздуху, расстегните плотно-прилегающую к телу одежду, проветрите помещение. В момент боли человек начинает дышать более поверхностно, поэтому необходима максимальное количество кислорода для каждого вдоха. Полезно периодически задерживать дыхание на короткий промежуток времени.
5. Чтобы уменьшить болевой синдром в животе, приложите к передней стенке холодную грелку или лед, замотанный в пакет. Можно набрать пластиковую бутылку холодной водой и приложить.
6. Дать выпить больному спазмолитическое средство, которое поможет снять болевой синдром – «Дротаверин гидрохлорид», «Но-Шпа», «Папаверин» (2 мл внутримышечно), «Баралгин» (5 мл внутримышечно).
7. В случае сильной рвоты можно принять противорвотное средство – «Метоклопрамид», «Домперидон».
8. Сильная диарея, особенно с рвотой приводят к обезвоживанию организма, что может ухудшить состояние больного. Для предотвращения обезвоживания в сутки нужно выпивать до 1,2-1,5 л чистой воды, и 1 раз в сутки для поддержания водного баланса раствор «Регидрон».
Что нельзя делать при обострении панкреатита?
- Давать больному кушать в течение 1-2 суток, т.к. поступление еды на рефлекторном уровне запускает процесс выработки поджелудочной железой ферментов для переваривания пищи, что только усилит боль. Кушать можно после консультации с врачом;
- Давать человеку пить различные соки, чай, кофе, лимонады и прочие напитки, поскольку подобное питье также увеличивает выработку ферментов. Если присутствует жажда — допускается выпить ¼-1/3 стакана воды за 1 раз. Тем более, запивать лекарства тоже чем-то надо.
Что вызывает обострение панкреатита?
- Главным образом – это еда, причем не только ее вид, но и регулярность приема. Острую боль вызывают – жирной, жаренное, острое, копчености, соленья, фаст-фуды, пряности, чипсы;
- Бесконтрольный прием лекарственных препаратов;
- Резкие движения и встряска организма, которые при наличии камней могут вызвать их смещение, перекрыв тем самым протоку поджелудочной железы или желчевыводящие протоки, через основание которых сок железы выходит в тонкий кишечник.
К какому врачу обратится при панкреатите?
Гастроэнтеролог.
Как быстро снять приступ панкреатита — видео
Здоровья Вам, мира и добра!

Источник
Острый панкреатит. Первая помощь при остром панкреатите
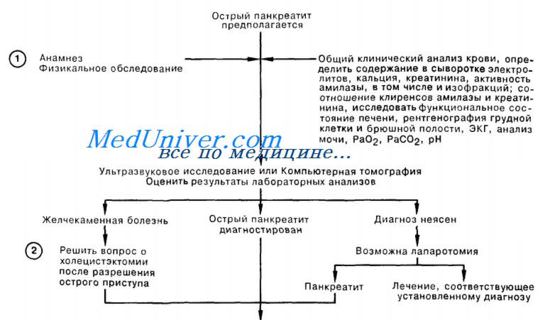
1. Диагноз острого панкреатита основывается на совокупности клинических признаков и лабораторных данных. В анамнезе больные с острым панкреатитом нередко имеют алкоголизм, гиперлипидемию, гиперпаратиреоидизм, а также инфекционные заболевания. Чаще всего больные жалуются на острую боль в верхних отделах живота, боль в спине, тошноту; иногда отмечается рвота. Нередко развивается лихорадка; перистальтические шумы могут отсутствовать.
Абсолютных диагностических критериев острого панкреатита не существует. Уровень амилазы сыворотки, на сегодняшний день наиболее достоверный признак повреждения клеток поджелудочной железы, не является специфичным и может быть повышен лишь в начальной стадии острого панкреатита.
Среди других используемых диагностических тестов следует отметить отношение клиренс амилазы/клиренс креатинина, которое при остром панкреатите превышает норму, составляющую 2—4% (это отношение также увеличено при диабетическом кетоацидозе, тяжелых ожогах, а также в послеоперационном периоде). Более специфичным диагностическим тестом считается определение изофракций амилазы.
В качестве методов исследования для первичной оценки состояния поджелудочной железы компьютерная томография и ультразвуковое исследование полностью заменили рентгенологические методы. Сравнительно большая или меньшая информативность КТ или УЗ исследования зависит от конкретной клинической ситуации.
2. Острый панкреатит может развиваться на фоне желчнокаменной болезни. В случаях, когда причиной острого панкреатита является заболевание желчных путей, немедленное хирургическое вмешательство на билиарном тракте лишь ухудшает состояние больного и повышает вероятность летального исхода; поэтому холецистэктомию следует отложить до уменьшения остроты процесса.
3. Лечение больного с тяжело протекающим острым панкреатитом должно проводиться в ОИТ. У большинства больных осложнений не развивается и наступает выздоровление, но иногда панкреатит переходит в угрожающее жизни состояние с расстройством функции различных органов.
Ramon приводит ранние прогностические признаки высокого риска летального исхода и развития серьезных осложнений: прогноз плохой, если при поступлении возраст больного более 55 лет или при диагностике заболевания констатируют лейкоцитоз свыше 16000, уровень глюкозы крови более 11,1 ммоль/л, ЛДГ более 350 МЕ/л, АсАТ более 250 ЕД/л; или в течение первых 48 ч отмечается снижение гематокрита более чем на 10%, повышение азота мочевины крови более чем на 1,8 ммоль/л, уровень кальция сыворотки менее 2 ммоль/л, Ра02 менее 60 мм рт. ст., дефицит оснований > 4 мЭкв/л, а также предполагаемая секвестрация жидкости больше 6000 мл.
По количеству признаков неблагоприятного течения случаи острого панкреатита можно разделить на среднетяжелые (менее 3 признаков) и тяжелые (больше 3 признаков). При тяжелом панкреатите велика вероятность развития серьезных осложнений, а смертность достигает 30%.
4. Значительное количество псевдокист, образовавшихся вскоре после эпизода острого панкреатита, спонтанно рассасываются в течение 6 нед после появления. Длительное наблюдение (т.е. воздержание от оперативного вмешательства при отсутствии спонтанного рассасывания кист) грозит развитием таких осложнений, как разрыв кисты, формирование абсцесса, появление желтухи, кровотечения.
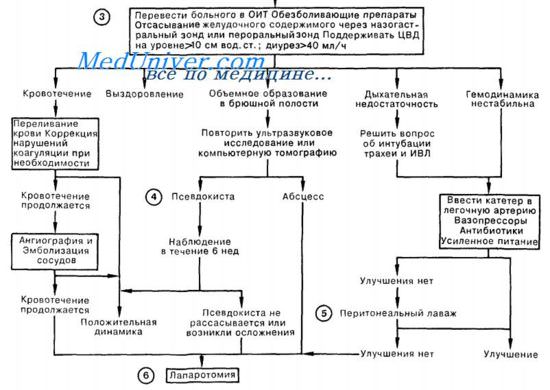
5. Перитонеальный лаваж является вспомогательным методом в лечении ранних осложнений острого панкреатита тяжелого течения; его проведение обычно не оказывает благоприятного влияния на выживаемость.
6. Несмотря на то что большинство больных с приступом острого панкреатита выздоравливают без оперативного вмешательства, хирургические методы иногда используются как в целях диагностики, так и для лечения острого панкреатита. Диагностическая лапаротомия может потребоваться для исключения других заболеваний, симулирующих острый панкреатит или сопутствующих ему, таких как гангренозный холецистит или мезентериальный тромбоз.
Операция может быть показана и для лечения осложнений острого панкреатита (кровотечения, абсцесс или длительно существующая псевдокиста).
– Также рекомендуем “Маточное кровотечение. Первая помощь при маточном кровотечении.”
Оглавление темы “Первая помощь в неотложной ситуации.”:
- Фибробронхоскопия. Показания и техника проведения фибробронхоскопии
- Желтуха. Первая помощь при желтухе
- Печеночная недостаточность. Первая помощь при печеночной недостаточности
- Гепатит. Тактика при гепатите у больного
- Кровотечение из верхнего отдела ЖКТ. Первая помощь при кровотечении из пищеварительного тракта
- Кровотечение из нижнего отдела ЖКТ. Первая помощь при кровотечении из жкт
- Острая боль в животе. Первая помощь при острой боли в животе
- Острый панкреатит. Первая помощь при остром панкреатите
- Маточное кровотечение. Первая помощь при маточном кровотечении
- Эклампсия. Эмболия околоплодными водами
Источник
