Антисекреторные препараты при хроническом панкреатите
Для купирования острого воспалительного процесса, предотвращения осложнений болезни гнойно-некротическими процессами необходимо подавить секреторную функцию поджелудочной железы. С этой целью при панкреатите назначаются антисекреторные препараты.
Главное правильно определить режим применения медикаментов, с учетом особенностей анамнеза, тяжести течения недуга.
Показания к назначению антисекреторных медикаментов
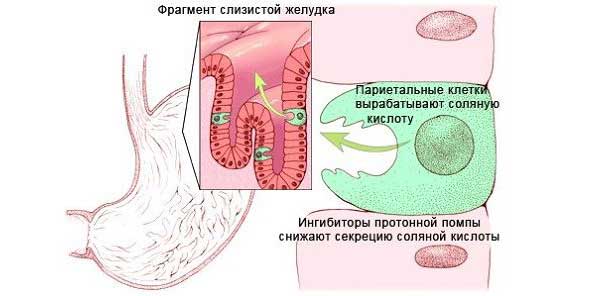
По своей природе антисекреторные медикаменты это препараты, которые уменьшают продуцирование соляной кислоты в ЖКТ. Активно воздействуя на париетальные клетки, они блокируют основные механизмы выработки кислотного вещества.
Антисекреторные средства показано применять при патологических состояниях, которые вызываются повышенной концентрацией соляной кислотой в организме, а именно:
- Остром, а также хроническом панкреатите.
- Пищеводе Барретта.
- Диспепсии.
- Язве желудка, вызванной медикаментозной терапией.
- Язвенном поражении 12-перстной кишки.
- Гастропатиях, обусловленных приемом нестероидных противовоспалительных средств.
- Медиагастральной и гастродуоденальной язве.
- Хроническом гастрите и дуодените.
- Синдромах Золлингера-Эллисона.
- Гастроэзофагеальной рефлюксной болезни.
- Эрадикации хеликобактерной инфекции.
Препараты могут назначаться как с целью лечения этих недугов, так и для предупреждения рецидивов их обострения.
В исключительных случаях эти медикаменты назначаются для лечения тяжелых форм изжоги и холецистита. Следует учитывать, что для лечения таких недугов препаратами первой линии являются антациды, которые уменьшают кислотность путем нейтрализации выработанной соляной кислоты. И только в том случае, если они не помогают, а также при тяжелом течении болезни, могут назначаться антисекреторные препараты.
Таким образом, антисекреторные средства предназначены для комплексного лечения кислотозависимых заболеваний пищеварительных органов.
Фармакологические свойства
Эти препараты оказывают следующее воздействие:
- Сводят к минимуму объёмы выделения соляной кислоты, благодаря чему снижается кислотность желудочного сока.
- Снижают уровень окисления проксимальной области тонкой кишки.
- Предупреждают появление новых повреждений стенок желудка и кишечника от воздействия соляной кислоты.
- Ускоряют процессы заживления поврежденных тканей.
- Снижают риски преждевременного разрушения медикаментозных ферментных средств под воздействием соляной кислоты.
Ранее вокруг этих препаратов было много дискуссий, касаемо рациональности их использования для лечения кислотозависимых заболеваний. Однако медицинские исследования показали, что медикаменты из этой группы эффективно снижают кислотность желудочного сока, а также уменьшают риски развития осложнений и рецидивов таких недугов.
Виды антисекреторных препаратов
Существуют следующие виды антисекреторных препаратов:
| Лекарство | Краткое писание действия | Представители |
| Н2-гистаминоблокаторы | Блокируют гистаминовые рецепторы слизистой оболочки желудка, тем самым снижая продуцирование кислот и ограничивая их попадание в просвет пищеварительного органа. | 1-е поколение: Циметидин 2-е поколение: Ранитидин 3-е поколение: Фамотидин 4-е поколение: Низатидин 5-е поколение: Роксатидин |
| Ингибиторы протонной помпы | На сегодня этот вид является самым эффективным в лечении кислотозависимых заболеваний. Оно считается пролекарством, поскольку в лекарственную форму превращается после поступления в органы пищеварения. Активный компонент медикамента вступает в контакт с ферментами париетальных клеток желудка и замедляет процессы выработки соляной кислоты. | Препараты на основе: — Омепразола (Омез, Ультоп). — Эзомепразола (Нексиум, Эманера). — Декслансопразола (Дексилант). — Лансопразола (Ланзап). — Рабепразола (Париет, Зульбекс). |
| М-холиноблокаторы | Эти препараты относятся к медикаментам старой группы. Ранее их активно использовали для снижения уровня кислотности путем блокирования активности М-холинорецепторов. Сейчас их используют очень редко, а предпочтение отдают средствам из первых двух групп. | Гастроцепин, лекарства, в основу которых входит хлорозил, метоциния йодид. |
Сегодня самыми эффективными антисекреторными средствами считаются ингибиторы протонной помпы. Они отличаются более сильным и продолжительным периодом действия.
Вместе с тем, их использование не всегда рационально, особенно при терапии панкреатита, сопровождающегося внешнесекреторной недостаточностью поджелудочной железы. Как показала медицинская практика, при данной клинической картине лучше себя показывают Н2-гистаминоблокаторы.
Побочные эффекты антисекреторной терапии
При антисекреторной терапии возможно развитие следующих побочных эффектов:
| Органы | Н-2 гистаминоблокаторы | Ингибиторы протонной помпы | М-холиноблокаторы |
| Органы пищеварения | Жидкий стул или запор, метеоризм, тошнота, повышение уровня трансаминазы, ухудшение выделительных способностей печени. | Понос, длительное отсутствие стула, повышенное газообразование и метеоризм, кандидоз слизистых оболочек, панкреатит, повышение активности трансамиазы, ухудшение аппетита, сухость во рту, раздражение кишечника, нарушение обмена веществ, увеличение массы тела. | Снижение тонуса кишечника, сухость во рту, затруднение глотания. |
| Опорно-двигательная система | Боли в мышцах, которые сопровождаются общей слабостью. | Боли в суставах и мышцах, судороги. | Нет данных. |
| Мочеполовые органы | Нефрит, импотенция, обратимая гинекомастия. | Нефрит, гинекомастия, возникновение болей в яичках, гематурия, глюкозурия. | Задержка выделения мочи. |
| Нервная система | Головная боль, депрессивное состояние, головокружение, нарушение сознания. | Головокружения, болевой дискомфорт в голове, чувство усталости, депрессивное состояние, бессонница, чрезмерное беспокойство или нервное возбуждение, галлюцинации, тремор и нарушение сознания. | Нет данных. |
| Кроветворение, кровоток | Тромбоцитопения. | Тромбоцитопения, лейкопения, панцитопения, лейкоцитоз, нейтропения. | Нет данных |
| Иммунный ответ | Аллергия: высыпания на коже, зуд, жжение кожных покровов. | Зуд, фотосенсибилизация, кожные высыпания (могут локализироваться на любом участке тела), ангионевротический отек, звон в ушах, нарушение зрительных функций. | Повышение температуры тела, кожная сыпь. |
| Органы дыхательной системы | Бронхоспазмы. | Спазмы в бронхах. | Нет данных. |
| Сердечно-сосудистая система | Нарушение сердечного ритма и проводимости сердца, снижение давления. | Ощущение сердцебиения, брадикардия, тахикардия, гипертония, болезненные ощущения в грудной клетке. | Тахикардия. |
| Другое | Аутоиммунный нефрит. | Звон в ушах, нарушение зрения. | Нарушение способности различать мелкие детали предметов. |
В случае проявления каких-либо симптомов побочных реакций необходимо сразу же обратиться к врачу для решения вопроса возможности дальнейшего проведения терапии.
В большинстве случаев риски развития побочек дозозависимые: чем больше доза и дольше принимается лекарство, тем выше риск развития негативных реакций.
Целесообразность антисекреторной терапии для лечения панкреатита
Антисекреторные средства при воспалении поджелудочной применяются как в острой стадии заболевания, так и для лечения хронического панкреатита.
Среди медиков долгое время шли дискуссии о рациональности использования этих медикаментов в терапии острого панкреатита. В результате более сотни исследований было установлено, что:
| Преимущества | Недостатки |
| Н2-гистаминоблокаторы и ингибиторы протонной помпы позволяют быстрее купировать воспалительный процесс и улучшить самочувствие пациента. | Антисекреторные препараты, даже в больших дозах, не способны прервать некротические процессы в поджелудочной железе. Также применение этих лекарств не оправдано при отечных формах панкреатита. |
Антисекреторная терапия панкреатита должна проводиться под строгим наблюдением врача. Ее суть состоит в том, чтобы подавить ферментную активность поджелудочной железы.
Установлено, что любое попадание воды и пищи в организм стимулирует выработку желудочного сока. Соляная кислота, которая является главной составляющей желудочного сока, стимулирует продуцирование поджелудочной пищеварительных ферментов. Таким образом, снижение концентрации соляной кислоты ведет к уменьшению секреторной функции поджелудочной.
Особенности подбора антисекреторных лекарств при панкреатите
Антисекреторные препараты при панкреатите назначаются только врачом. Наиболее часто используются лекарства из группы:
- Н2-гистаминоблокаторов.
- Ингибиторов протонной помпы.
М-холиноблокаторы сегодня практически не используют, так как их эффективность очень низка.
Н2-гистаминоблокаторы

При панкреатите наиболее популярны такие представители этой лекарственной группы:
| Препарат | Краткое описание |
| Циметидин | Принимают по 200-400 мг трижды в день во время приема пищи и 400-800 мг перед сном. Максимальная дозировка в день – 2 грамма. Курс лечения: один-полтора месяца. |
| Фамотидин | Пьют единоразово по 40 мг в день на протяжении одного-двух месяцев. Максимальное количество – 80 мг в сутки. |
| Ранитидин | Применяют по 150 мг один-два раза в день сроком до двух недель |
| Роксатидин | Пьют по схеме: 75 мг дважды в день или 150 мг единоразово. Курс лечения определяет врач. |
Лекарства противопоказаны при:
- Личной непереносимости составляющих компонентов.
- Беременности.
- Грудном вскармливании.
- Не достижении пациентом 16 лет.
- Тяжелом нарушении функционирования почек и печени.
С осторожностью назначаются при:
- Циррозе печени.
- Заболевании кроветворных органов.
- Дисфункции почек.
Ингибиторы протонной помпы
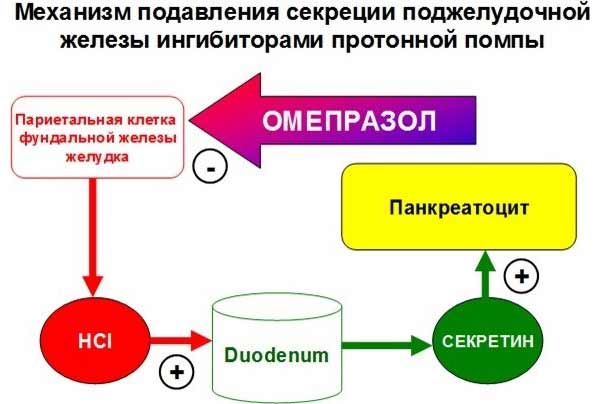
Сегодня эти препараты считаются наиболее эффективными в лечении кислотозависимого панкреатита. Однако следует учитывать, что по сравнению с предыдущей группой, у данных средств расширенный список побочных эффектов.
Особенно осторожно такие лекарства следует использовать в терапии хронического панкреатита, сопровождающегося внешнесекреторной недостаточностью.
| Препарат | Краткое описание приема | Особенности |
| Контрикал | Предназначен для лечения острого (в том числе и некротического) панкреатита. В день вводится 2-3 ампулы препарата. | При необходимости возможен прием после 12 недели беременности. |
| Нексиум | Принимают по 20 мг раз в день на протяжении 24 недель. | При беременности используют с осторожностью. В период лактации противопоказан. |
| Зульбекс | Принимают по 20-40 мг раз в сутки. | Не рекомендуется назначать в период беременности и лактации. Можно принимать с 12 лет. |
| Омез | 20-40 мг раз в сутки на протяжении одного-двух месяцев. | Перед началом и после терапии обязателен эндоскопический контроль. Разрешен к применению с 18 лет. |
Противопоказания к применению ингибиторов протонной помпы:
- Непереносимость составляющих компонентов.
- Лактация.
- Детский возраст.
- Одновременный прием атазанавира или нелфинавира.
При тяжелой почечной недостаточности использование таких средств ограничено. Также следует отметить, что ингибиторы особенно эффективны в лечении панкреатита, вызванного бактериями хеликобактер пилори.
Загрузка…
Источник
Каждый знает, что при употреблении спиртных напитков, жирной и копченой пищи страдает поджелудочная железа. Основной симптом – это боль, чаще всего опоясывающая, в верхней трети живота, сразу под ребрами. Также при заболеваниях органа появляются тошнота, рвота, разжижается стул. В тяжелых случаях возникают осложнения со стороны легких и сердца.
Лекарства для поджелудочной железы должен назначать врач после обследования. Только специалист решает, имеет место острый процесс, или это – симптомы хронического обострения. В первом случае для сохранения жизни нужна обязательная госпитализация в хирургическое отделение и инъекционные препараты, во втором – можно лечиться дома.
Лечение острого панкреатита
Процесс с увеличением, отеком, а иногда и отмиранием участка железы лечится инъекционными препаратами в хирургическом отделении. Хирурги наблюдают за состоянием пациента, контролируют его анализы крови и мочи на уровень ферментов поджелудочной. При необходимости проводится хирургическое вмешательство.
Применяются такие лекарства для лечения поджелудочной железы:
Спазмолитики
Это препараты, которые уменьшают или убирают боль при панкреатите. Делают они это путем устранения спазма гладких мышц протоков, по которым выводится сок, выработанный поджелудочной железой. Для полного устранения болевого синдрома часто требуется эти препараты комбинировать с обезболивающими – нестероидными противовоспалительными средствами или даже наркотическими анальгетиками.
К «чистым» спазмолитикам относят: Но-шпа, Папаверин, Мебеверин, Бускопан.
Комбинированные спазмолитики – лекарства для лечения поджелудочной железы – это: Баралгетас, Спазган, Спазмалгон.
Антихолинергические препараты
Эти препараты уменьшают выработку сока поджелудочной железы, который, совместно с воспалительным экссудатом, увеличивает объем жидкости, выделяемый по протокам железы.
Сюда относят: Атропин, Платифиллин. При стихании процесса можно употреблять комбинированные спазмолитики, в состав которых входят также и антихолинергические (антисекреторные) препараты: Спазган, Спазмалгон.
Нестероидные противовоспалительные средства
Они направлены на уменьшение боли и воспаления. Это такие названия лекарств для поджелудочной железы, как Диклофенак, Ибупрофен. Вместе с ними – для защиты желудка – обязательно принимать следующие 2 группы препаратов.
Антацидные препараты
Это лекарства, которые, взаимодействуя с соляной кислотой желудочного сока, нейтрализуют ее. Это уменьшает активность воспаленной поджелудочной железы.
К антацидам относят Альмагель, Фосфалюгель, Маалокс, Секрепат.
Блокаторы выработки соляной кислоты
Данные лекарства для поджелудочной железы крайне необходимы: снижение выработки соляной кислоты желудком рефлекторно уменьшает выработку панкреатического сока, то есть поджелудочной железе предоставляется возможность «отдохнуть» и восстановиться.
Угнетают образование HCl 2 группы препаратов:
блокаторы гистаминовых рецепторов: Квамател, Рантак;
ингибиторы протоновой помпы – более современный вид препаратов: Пантопразол, Омепразол, Рабепразол, Нольпаза.
Пи остром панкреатите вводятся инъекционные формы этих препаратов.
Ингибиторы протеолитических ферментов
Без этих препаратов также не обойтись, так как они эффективно снимают отек поджелудочной железы, уменьшают степень расщепления ферментами органа собственных тканей. Эти средства вводятся внутривенно капельно или внутривенно микроструйно. К ним относят: Контрикал, Гордокс.
Гипоталамические гормоны
Это препарат Сандостатин (Октреотид, Октрестатин), которого понадобится от 1 до 5 ампул в сутки, вводимых внутривенно капельно или микроструйно. Суть действия гормона заключается в угнетении выработки ферментов самой поджелудочной железы, а также желудка и кишечника, которые могут спровоцировать дополнительную работу воспаленной поджелудочной.
Средства от тошноты и рвоты
При тошноте и рвоте применяются: Церукал (Метоклопрамид), Мосид. Если симптом выраженный, назначается инъекционный препарат Осетрон в дозе от 2 до 16 мг на введение.
Средства от поноса
Учащенный жидкий стул при панкреатите нельзя останавливать медикаментозно. Нужно только восполнять ту насыщенную электролитами жидкость, которая теряется с испражнениями. Выполняется это или орально – растворами, изготовленными из порошков Регидон, Хумана Электролит, Оралит, БиоГайя ОРС, или (если имеется выраженная тошнота или проводится подготовка к операции) вводятся внутривенно растворы натрия хлорида, глюкозы 5%, Рингера, Ацесоль, Трисоль.
Антибактериальная терапия
Имеются данные, что острый панкреатит имеет микробное (бактериальное) происхождение. Для его лечения применяются такие антибиотики (в некоторых случаях – 2 или 3 сразу):
Метронидазол;
Орнидазол;
Цефтриаксон;
Цефтазидим;
Аугментин;
Левофлоксацин;
Ципрофлоксацин.
Лечение хронического панкреатита
В стадии обострения, то есть при появлении болевого синдрома, тошноты, поноса с выделением жирного стула, лечение подобно терапии острого процесса, но допускается прием таблетированных препаратов (кроме блокаторов протеолитических ферментов):
Спазмолитиков (лучше – комбинированных): Баралгетас, Спазмалгон;
Блокаторы протоновой помпы: Рабепразол, Нольпаза, Контралок;
Антациды: Алмагель, Маалокс;
Антиэметические (от тошноты) средства: Мосид, Метоклопрамид;
Ингибиторы протеолиза: Контрикал, Гордокс.
При стихании болей к лечению подключают лекарство для восстановления поджелудочной железы – ферментный препарат. Идеальный вариант – средство, не содержащее желчных кислот – Креон 8000 МЕ или 25000 МЕ. Как альтернативу можно применять Панкреатин, Вобэнзим, Аджизим, Эрмиталь. Лекарства применяют и при стихании обострения, с пищей. Курс – до 6-12 месяцев.
Товары по теме
Посмотреть все товары
Источник
Панкреатит – это воспаление поджелудочной железы. Заболевание может протекать как в острой, так и в хронической форме. Сопровождается болью и нарушением функции, причем не только самой поджелудочной железы, но и тесно связанных с ней соседних органов: печени, желчного пузыря, кишечника.
При остром панкреатите клиническая картина всегда ярко выраженная, и лечение при этом только стационарное. Обострение хронического процесса тоже иногда требует госпитализации. Но основная группа пациентов с хроническим панкреатитом лечится дома. Важно знать основные группы и конкретные лекарства для поджелудочной железы, для чего они назначаются и как их правильно принимать.
Можно ли лечить поджелудочную железу самостоятельно
Легкие и средней степени обострения хронического панкреатита можно лечить дома в следующих случаях:
- Вы полностью обследованы в течение последних 1-2 лет и другие заболевания исключены (например, опухоли, камни желчного пузыря, язвенная болезнь).
- Подобные симптомы обострения вам хорошо известны и ничем не отличаются от прошлых.
- У вас есть предыдущие рекомендации врача.
- Обострение нетяжелое, без рвоты, без выраженной диареи.
- В течение нескольких дней лечения отмечаете улучшение.
Принципы лечения хронического панкреатита
- Диета с исключением жирных блюд, копченостей, наваристых бульонов, консервов. Такое ограничение при болезнях поджелудочной железы соблюдаются пожизненно. При обострении на несколько дней назначается голод, а затем маложировая диета до стихания воспаления.
- Отказ от алкоголя и курения.
- Уменьшение болей.
- Снижение секреции пищеварительных соков при обострении поджелудочной железы.
- Прием ферментов в таблетках для поддержания процессов пищеварения.
- Снятие спазмов и нормализация моторики кишечника.
- Прием витаминов и минералов, так как всасывание их из пищи при панкреатите нарушается.
- Лекарства для восстановления кишечной флоры.
- Лечение сахарного диабета, который может быть осложнением острого или хронического панкреатита.
См. Симптомы панкреатита, Что можно есть при панкреатите, Панкреонекроз поджелудочной железы, Причины развития панкреатита
Лечение при панкреатите комплексное, зависит от симптомов. Нет универсальных «хороших таблеток от поджелудочной железы». Болезнь может протекать по-разному. У одного будет боль и ему нужно лекарство от боли, у другого – нарушение всасывания и переваривания, и ему нужны больше ферментные препараты. У кого-то возможны и боль, и диарея, на этом фоне – похудание и истощение.
Основные группы препаратов, применяемых при панкреатите
Лекарства, уменьшающие боль
Основной симптом, который мучает человека при обострении панкреатита – это боль. Какие таблетки принимать, если болит поджелудочная железа?
- Основной обезболивающий препарат, который можно принимать при воспалении этого органа – Парацетамол (он наименее безопасен для слизистой желудка). Парацетамол принимается по 1-2 таблетки 3-4 раза в день за 30 минут до приема пищи. Однако он с осторожностью назначается при сопутствующей патологии печени.
- Возможно также применение короткими курсами и других ненаркотических анальгетиков – Спазган, Баралгин, Кетанов, Ибупрофен, Нимесулид. Есть исследования, подтверждающие усиление обезболивающего эффекта этих препаратов при совместном приеме их с поливитаминными комплексами, а также с антидепрессантами (амитриптиллином).
Обезболивающие лекарства не следует принимать более 10 дней. 
- Применяются также спазмолитики – Но-шпа, Бускопан, Мебеверин, Дюспаталин, Папаверин. Они снимают спазм желчевыводящих протоков, кишечника, уменьшая тем самым давление в просвете кишки.
- Чем более кислое содержимое поступает из желудка в 12-перстную кишку, тем сильнее активируется секреция в поджелудочной железе. Соответственно, препараты, подавляющие секрецию соляной кислоты, опосредованно также снимают боль. К таким лекарствам относятся блокаторы Н2-рецепторов Ранитидин, Фамотидин, а также ингибиторы протонной помпы Омепразол (Омез, Лосек, Ультоп), Рабепразол (Париет), Пантопразол (Нольпаза, Контралок), Эзомепразол (Нексиум).
- Иногда применяют антисекреторный препарат Даларгин для внутримышечного или внутривенного введения.
- Антацидные средства – Фосфалюгель, Маалокс также уменьшают кислотность желудочного сока. Применяют их через 40 минут после приема пищи и перед сном.
Ферменты
Поджелудочная железа – это самая активная железа нашего организма. Она вырабатывает в сутки 1,5-2 литра панкреатического сока с содержанием в нем 10-20 грамм пищеварительных ферментов. Хронический воспалительный процесс почти всегда ведет к уменьшению их количества, что сказывается на переваривании пищи (в основном жиров).
Непереваренные остатки пищи не всасываются в кишечнике, вызывают в нем брожение, вздутие, диарею (синдром мальабсорбции). Раздутые петли кишечника еще больше усугубляют боль в животе, нарушение всасывания ведет к похуданию, анемии и гиповитаминозу.
Поэтому основные лекарства при панкреатите при обострении – это ферменты, которые помогают нормальному перевариванию и всасыванию пищи. Опосредованно они также уменьшают боль, нормализуют стул, препятствуют истощению и способствуют всасыванию витаминов и минералов в кишечнике.
Ферментные препараты выпускаются как в виде таблеток, так и в виде капсул. Каждая форма имеет свои преимущества и недостатки. Список таблеток, которые содержат пищеварительные ферменты, большой. Все они содержат амилазу, липазу и протеазу в различных дозировках, плюс другие добавки.
- Самый дешевый ферментный препарат – это наш отечественный Панкреатин. Но его с натяжкой можно назвать лекарством от панкреатита, так как он имеет низкую концентрацию активных ферментов (в пересчете на липазу – около 3 тыс ЕД). Его больше применяют при погрешностях в диете. Из плюсов – низкая стоимость (начиная с 30 рублей).
- Аналог панкреатина – Мезим. Активность – около 3500 МЕ липазы. Стоимость – около 100 рублей за упаковку 20 таблеток.
- Пензитал (около 6000 ЕД липазы). Цена – от 170 рублей.
- Энзистал П (3500 ЕД). Цена от 70 рублей.
- Панзим форте (3500 ЕД). Цена от 160 рублей за 20 таблеток.
Если же говорить о правильном лечении, то когда болит поджелудочная железа, лекарства нужно выбирать с большей концентрацией ферментов. Ориентировка идет в основном на содержание липазы. Для нормальной заместительной терапии нужно не менее 25000-40000 ЕД липазы на основной прием пищи и около 10 тыс ЕД на дополнительные перекусы.
- Самые известные таблетки для поджелудочной железы с усиленной активностью – это Мезим–форте 10000, 20000. Цены на эти препараты начинаются от 200 рублей за упаковку 20 таблеток.
Самыми же эффективными ферментными лекарствами на сегодняшний день считаются препараты панкреатина в виде микротаблеток, минимикросфер или микропластинок, заключенных в желатиновую капсулу (IVпоколение). Диаметр частиц панкреатина в такой капсуле – не более 2 мм. Сама оболочка растворяется не в желудке, а в двенадцатиперстной кишке, частицы равномерно смешиваются с пищей, эффект от такой формы применения ферментов максимальный.
Наиболее популярные капсулированные препараты панкреатина и их стоимость:
| Торговое название | Активность по липазе, МЕ | Цена за упаковку 20 капсул (средняя) | Цена за 10 тыс Ед липазы |
| Креон | 10000 | 300 р | 15 р |
| Креон | 25000 | 600 р | 12 р |
| Эрмиталь | 10000 | 175 р | 8,75 р |
| Эрмиталь | 25000 | 325 р | 6.5 р |
| Панзинорм форте | 10000 | 125 р | 6,25 р |
| Микразим | 10000 | 250 р | 12.5 р |
| Микразим | 25000 | 460 р | 9,2 р |
Самым дорогим препаратом из этой серии является Креон, самым дешевым – Панзинорм.
Когда болит поджелудочная железа, препараты панкреатина принимаются во время или сразу после еды. Курс лечения – от 1 до 3-х месяцев. В дальнейшем пить таблетки можно при любых нарушениях диеты. Часто лечение лекарствами проводится пожизненно.
Нужно отметить, что при панкреатите НЕ ПРИНИМАЮТСЯ ферментные препараты, содержащие компоненты желчи – Фестал, Дигестал, Энзистал, так как они могут вызвать усиление болей.
Примерная схема лечения обострения панкреатита
- Диета при панкреатите. Отказ от алкоголя и курения.
- Креон 25000 Х 3 раза в день на основной прием пищи, 10000 Х 3 раза на перекус 12 недель.
- Омепразол 20 мгХ2 раза в день 4 недели, далее 20 мг утром 2 недели.
- Мебеверин 200 мгХ2 раза в день 6 недель.
- При болях — Парацетамол 500 – 1000 мг Х3 раза в день за 30 минут до еды 7 дней.
Препараты для восстановления микрофлоры кишечника
Нарушение соотношения нормальных и патогенных бактерий в кишечнике наблюдается почти у всех больных хроническим панкреатитом. Объясняется это недостаточностью выделения ферментов, усилением процессов брожения, что создает благоприятную среду для размножения патогенной микрофлоры.
Для устранения этого явления иногда назначаются:
- Кишечные антибиотики: Энтерофурил (Стоп-диар), Рифаксимин (Альфанормикс). Или Ципрофлоксацин, курсом до 7 дней.
- Затем – пробиотики и пребиотики, содержащие нормальные полезные бактерии. К ним относятся: Бактистатин, Энтерол, Линекс, Бифиформ, Флористин, Нормобакт и пр. Принимаются во время или после еды курсами до 3-х недель.
Лечение острого панкреатита
Если остро воспалилась поджелудочная железа, лекарства для приема внутрь не помогут. Здесь обязательно стационарное лечение. Пациенту будут назначены:
- Внутривенные вливания физиологических растворов.
- Обезболивание вплоть до наркотических анальгетиков.
- Блокаторы протеолитических ферментов – Гордокс, Контрикал.
- Октреотид – лекарство для подавления секреции железы.
- Антибиотики.
- Противорвотные средства.
- Операция, если консервативные меры окажутся неэффективными.
Фитотерапия панкреатита
Известно, что некоторые растения содержат компоненты, помогающие в лечении многих заболеваний. Болезни желудочно-кишечного тракта издревле лечили народными снадобьями, и целители добивались неплохих успехов. С бурным развитием химической фармакологии интерес к народной медицине несколько угас. Но не будем забывать, что целебные свойства растений никуда не делись, и фитопрепараты могут здорово помочь при лечении желудочно-кишечных недугов, в том числе и панкреатита.
Одними травяными отварами вряд ли можно вылечить обострение поджелудочной железы, но вот снизить количество принимаемых лекарств они могут.
Основные свойства лекарственных растений, необходимые в лечении панкреатита:
- Спазмолитические (мята, аир, душица).
- Противовоспалительные (календула, подорожник, тысячелистник, ромашка, алоэ).
- Улучшающие пищеварение (цикорий, бессмертник, пижма, листья березы).
- Обволакивающее и защищающие слизистую (семена льна, отвар овса).
Пример наиболее универсального травяного сбора, применяемого в остром периоде:
- Смешать в равных частях ромашку, мяту, зверобой, репешок (трава), подорожник.
- 1 столовую ложку смеси залить 0,5 литром кипятка, подержать на водяной бане.
- Пить по 1/4 стакана каждый час в течение 2-х дней, затем – по 1/3 стакана 3 раза за 15 минут до еды. Курс – 10 дней.
При хроническом панкреатите:
- Затем можно взять аир, бессмертник, зверобой, календулу, лист лопуха, тысячелистник, лист малины, мяты, подорожника. Настой готовят также, как и предыдущий. Принимать по полстакана три раза в день перед едой и на ночь.
- 2 столовые ложки измельченной сухой травы цикория залить 500 мл воды, довести до кипения, процедить. Пить по ½ стакана 3 раза в день месяц.
- Натуральный нетопленый мед содержит много природных ферментов. Полезно добавлять по чайной ложке меда в негорячий настой трав, так как в горячей воде (выше 40 градусов) ферменты инактивируются.
- В период обострения полезно пить черничный или зеленый чай, настой шиповника, отвар створок фасоли.
Источник
