Блокада солнечного сплетения при панкреатите

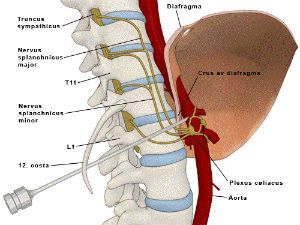
Чревное (солнечное) сплетение располагается в забрюшинном пространстве в верхнем отделе живота и осуществляет иннервацию органов брюшной полости: желудок, печень, желчевыводящие пути, поджелудочную железу, селезенку, почки, надпочечники, толстый и тонкий кишечник до селезеночного изгиба. Блокадой солнечного сплетения называется процедура, при которой врач под контролем рентгенографияа вводит в зону сплетения местные анестетики или препараты, обратимо повреждающие нервную ткань.
Невролиз солнечного сплетения — процедура, аналогичная блокаде, но вводимое вещество приводит к химическому разрушению сплетения, а соответственно — долгосрочному купированию болевого синдрома. Если Вы задаётесь вопросом о том, где делают блокаду солнечного сплетения качественно и безопасно, обращайтесь в многопрофильную клинику ЦЭЛТ.
Показания
Купирование болевого синдрома при следующих заболеваниях:
- Боль, обусловленная заболеваниями внутренних органов брюшной полости
- Боль при злокачественных образованиях брюшной полости, в частности — при раке поджелудочной железы
Противопоказания
- Геморрагический синдром
- Инфекционное поражение тканей
- Лихорадка
- Декомпенсация сопутствующей соматической патологии
Сколько стоит процедура?
В клинике ЦЭЛТ блокаду солнечного сплетения проводят опытные специалисты. Её стоимость составляет от 14 800 рублей. Процедура длится 30 минут. Вы можете заказать полный комплекс услуг по проведению блокады солнечного сплетения в нашей клинике в Москве стоимостью 22 200 рублей, который включает в себя:
- Консультацию профессионального алголога;
- Сдачу анализов;
- Пребывание в дневном стационаре;
- Стоимость медикаментов;
- Обед и ужин;
- Проведение блокады с применением рентгенологического контроля.
Также, можно заказать полный комплекс услуг по проведению невролиза солнечного сплетения стоимостью 45 400 рублей, который включает в себя следующее:
- Консультацию профессионального алголога;
- Сдачу анализов;
- Пребывание в дневном стационаре;
- Стоимость медикаментов;
- Обед и ужин;
- Проведение невролиза с применением рентгенологического контроля.
Как проводится процедура?
Пациент занимает положение лёжа на животе, под который подкладывают подушку. Область инъекции обрабатывают анестетиком, вводят местный наркоз. После этого анестезиолог вводит длинную иглу и медленно продвигает её по боковой поверхности позвонков, контролируя процесс при помощи рентгенологического оборудования. После того, как конец иглы достиг нужной точки, с другой стороны позвоночника вводятся вторая игла и рентгеноконтрастное вещество. Последнее необходимо для того, чтобы подтвердить правильность установки игл ещё раз. Только после этого вводят основной препарат. Процедура занимает около 30-ти минут.
Побочные эффекты и осложнения
Осложнения и побочные эффекты проведения блокады солнечного сплетения следующие:
- Снижение артериального давления при вставании из положения лёжа или сидя, сопровождающиеся головокружением, тошнотой и обмороком;
- Возникновение болевой симптоматики в спине;
- Проникновение инфекции;
- Разрыв аорты, её расслоение;
- Паралич.
Почему нам доверяют и выбирают МК ЦЭЛТ
- Манипуляция выполняется специалистами высокого уровня, имеющими богатый опыт выполнения данных процедур
- При выполнении процедуры главный принцип — безопасность пациента. Поэтому блокада или невролиз чревного сплетения выполняется строго под рентгенографияологическим или КТ-контролем
Часто задаваемые вопросы
При блокаде или невролизе чревного сплетения используется общий наркоз или местная анестезия?
Местная анестезия
Как скоро можно покинуть клинику после блокады?
После блокады чревного сплетения врач наблюдает пациента в течение нескольких часов, после чего можно покинуть клинику. После невролиза пациент наблюдается в клинике в течение суток, при необходимости — дольше.
Нужна ли подготовка перед процедурой
Специальной подготовки не требуется
Когда развивается эффект от блокады
Обезболивающий эффект от блокады (невролиза) чревного сплетения развивается в течение нескольких минут после процедуры
Источник
Основные критерии
Боль при онкологических и неонкологических заболеваниях органов брюшной полости, иннервируемых чревным сплетением. Хотя описано применение блокады солнечного сплетения для лечения болевых синдромов, не связанных со злокачественными опухолями, этот метод не может рассматриваться в качестве эффективного метода лечения подобных патологических состояний* , Хронический панкреатит.
Общие представления
Солнечное (чревное) сплетение локализовано в забрюшинном пространстве в верхнем отделе живота на уровне позвонков Thl2-Ll. Солнечное сплетение осуществляет иннервацию большей части органов брюшной полости, включая желудок, печень, желчевыделитель-ные пути, поджелудочную железу, селезенку, почки, надпочечники, толстый и тонкий кишечник до селезеночного изгиба. В состав солнечного сплетения входят преганглионарные симпатические волокна от большого (корешки спинномозговых нервов Th5—ТЫО), малого (ThlO-Thll), и самого нижнего (Thll-Thl2) внутренностных нервов, которые переключаются на клетках чревного узла после их прохождение в заднее средостение и пересечения ножки диафрагмы. Постганглионарные волокна следуют по ходу кровеносных сосудов и иннер-вируют внутренние органы брюшД^ полости.
Через чревное сплетение проходят парасимпатические волокна блуждающего нерва. Узлы чревного сплетения сформированы правыми и левыми внутренностными нервами, образуют сеть взаимосвязанных волокон и отличаются значительной анатомической вариабельностью.
Отбор пациентов
Блокада чревного сплетения зарекомендовала себя как эффективный и безопасный метод лечения при неоперабельном раке поджелудочной железы. Пациенты отмечали длительное уменьшение боли до 24 недель после проведения нейролитической блокады; этот метод также позволял уменьшить количество применяемых препаратов, что сопровождалось уменьшением выраженности побочных эффектов терапии. Эти эффекты блокады чревного сплетения зарегистрированы также и при других злокачественных опухолях, локализованных в брюшной полости в верхнем отделе живота. Некоторые факторы, включая анатомическую локализацию опухоли, могут повлиять на эффективность блокады; например, более благоприятные результаты были получены при раке головки поджелудочной железы по сравнению с локализацией опухоли в области тела или хвоста. Как правило, блокада чревного сплетения должна осуществляться на ранних сроках заболевания, что позволяет достичь максимального эффекта и избежать технических сложностей, связанных с распространением опухоли на поздних стадиях заболевания. Эффективность блокады чревного сплетения в лечении хронической боли, связанной с панкреатитом, исследована хуже, а результаты противоречивы. Наибольшая вероятность достижения контроля над болью существует у пациентов старше 45 лет, которым никогда не проводилось хирургическое лечение по поводу хронического панкреатита.
Методика
Описаны многочисленные техники проведения блокады солнечного сплетения, включая применение классического ретрокрурального, трансаортального и переднего доступов.
Осложнения
Возможны следующие осложнения блокады солнечного сплетения:
- Ортостатическая гипотензия.
- Боль в спине.
- Диарея.
- Кровотечение, расслоение и разрыв аорты
- Инфицирование.
- Параплегия (вследствие спазма сегментарных артерий).
- Другие осложнения, характерные для нейролитических блокад нервов
Источник
Обезболивание при панкреатите – один из главных принципов терапии, который применяют как в стационаре, так и на дому. Боли при панкреатите мучительные, не проходят на протяжении нескольких суток. Это неблагоприятно сказывается не только на эмоциональном фоне больного, но и на его физическом здоровье. Дело в том, что при боли вырабатываются особые медиаторы, которые действуют повреждающие практически на все ткани организма. Поэтому не нужно терпеть неприятные ощущения, бороться с болью можно и нужно.
Механизм возникновения болей
При воспалении поджелудочной железы возникает отёк стромы и ткани. Это приводит к увеличению и набуханию органа. Отёчная жидкость начинает пропотевать в свободное пространство между поджелудочной железой и её капсулой.
Капсула поджелудочной железы – это тонкая плёночка, покрывающая орган со всех сторон. Она содержит большое количество рецепторов. При пропотевании отёчной жидкости капсула растягивается, что приводит к возникновению сильных болевых ощущений. Помимо этого, существует ряд других механизмов возникновения болей при панкреатите:
- Застой желчи и поджелудочного сока в протоковой системе. Гипертензия также приводит к растяжению выводных протоков различных отделов, раздражению болевых рецепторов и болей.
- Ишемия поджелудочной железы. При панкреатите кровоток в железе снижается, что приводит к недостаточному кровоснабжению её клеток. В органе возникает состояние ишемии, которое проявляется как состояние ишемии.
- При выраженной деструкции (или присоединении осложнений) происходит массивный выброс активных ферментов в кровь и в полость брюшины. Это приводит к сильнейшим болям в животе (из-за раздражения листков брюшины и ближайших нервных стволов и сплетений).
При обезболивании важно понимать, по какому механизму развилась боль, чтобы адекватно назначить анальгетик.
Способы борьбы с болью
Немедикаментозное обезболивание
Обезболивание немедикаментозными методами применяют в первые часы возникновения болей до приезда скорой помощи. Прежде всего, больному придают удобное положение и обеспечивают полный покой. Облегчение болей достигается, если пострадавший приведёт колени к животу (так называемая, поза эмбриона).
В это время больному нельзя давать еды, напитков, отваров, так как это моментально вызовет приступ рвоты. Для облегчения симптомов можно дать стакан щелочной минеральной воды (Боржоми), которая издревле применяется в качестве первой помощи при приступах боли.
Ещё один немедикаментозный метод обезболивания – холод на область поджелудочной железы. Считается, что в этом случае тормозится функциональная активность органа, что облегчает общее состояние. Однако данный метод лучше не применять до приезда скорой. Связано это с тем, что у пострадавшего диагноз панкреатита может не подтвердиться, а наложение холода только усугубит другой патологический процесс, происходящий в брюшной полости.

Медикаментозное обезболивание
При панкреатите применяются следующие виды анальгетиков:
- Миотропные спазмолитики (Но-шпа, Папаверин, Платифиллин).
- Нестероидные противовоспалительные средства (или ненаркотические анальгетики) – Ибупрофен, Индометацин, Аспирин, Диклофенак. К этой же группе относятся комбинированные препараты Баралгин и Пенталгин.
- Наркотические анальгетики (Промедол, Фентанил).
- Препараты новокаинового ряда (Новокаин, Лидокаин)
Первые две группы препаратов пациентам можно принимать дома для купирования болевого приступа. Наилучшим образом подойдёт Но-шпа (русский аналог Дротаверин). Последняя группа лекарственных средств для обезболивания применяются исключительно в стационаре и под контролем врача (после безуспешности применения спазмолитиков и ненаркотических анальгетиков).
Обезболивание в стационаре подразумевает под собой приём вышеуказанных препаратов в таблетках, но чаще используют инъекционную и капельную форму введения. Для этого назначаются подкожные и внутримышечные инъекции, внутривенные капельные вливания.

Спазмолитики
Препараты первой линии для обезболивания при панкреатите – спазмолитики. Механизм их действия довольно прост: они расслабляют гладкую мускулатуру наружных и внутренних выводных протоков, расширяя их просвет. В результате снимается состояние гипертензии, боль уходит.
Спазмолитики особенно эффективны при билиарнозависимом панкреатите, так как в этом случае обострение панкреатита вызывается закупоркой протока конкрементами. При расширении просвета и снятии спазма камень самостоятельно выходит в просвет кишечника, что тут же снимает болевой приступ.
Из группы спазмолитиков применяются:
- Но-шпа. Назначается в таблетках или капсулах для приёма внутрь. Этот препарат практически не имеет побочных эффектов, к тому же он избирательно действует на гладкую мускулатуру внутренних органов. Однако но-шпа не обладает продолжительным действием, поэтому врачи рекомендуют принимать Но-шпу на дому до приезда скорой помощи. В стационаре чаще всего применяются средства с более длительным периодом полувыведения.
- Папаверин. Используется врачами в стационаре, вводят по 1 мл подкожно. По своей продолжительности действия папаверин аналогичен но-шпе. Поэтому за сутки для обезболивания делают по 3-4 инъекции.
- Платифиллин. Один из самых эффективных и действенных препаратов, применяемых в практике врача для обезболивания при панкреатите. Главное его преимущество – длительный период полувыведения. Благодаря этому лекарственное вещество циркулирует в крови до 12 часов. Однако и побочных эффектов у данного препарата наблюдается намного больше. Платифиллин назначается инъекционно в стационаре (только под контролем врача) по 1 мл подкожно.

Нестероидные противовоспалительные средства
Ещё один обязательный компонент обезболивающей терапии – нестероидные противовоспалительные средства (ненаркотические анальгетики). Они действуют сразу в трёх направлениях: снимают воспаление, боль и снижают температуру тела. Все эти три симптома наблюдаются при панкреатите, а значит НПВС – препараты выбора для лечения лёгких форм заболевания. Механизм действия их основывается на ингибировании и инактивации ЦОГ-2 (циклооксигеназы). Это соединение, активирующее воспалительные процессы в организме человека, что приводит к возникновению боли и повышению температуры тела.
Для обезболивания из группы ненаркотических анальгетиков применяются:
- Диклофенак (назначается в виде инъекций или таблеток по 75 мг в сутки). Обладает длительным периодом полувыведения. Рекомендован для приёма на дому или в стационаре.
- Индометацин (назначается внутрь в таблетках по 25 мг, приём 2-3 раза в сутки).
- Парацетамол. Прописывается только при наличии высокой температуры тела, лихорадочных состояниях. Наиболее эффективен для снижения температуры, также снимает боль и воспаление. Назначается по одной таблетке на приём 2-3 раза в день.
Из этой же группы могут применяться: Аспирин, Кетопрофен, Ибупрофен и другие. Аспирин показан всем больным с сопутствующей сердечно-сосудистой патологией.
Важно! Нестероидные противовоспалительные средства противопоказаны пациентам с заболеваниями желудочно-кишечного тракта, особенно желудка. Больные, у которых в анамнезе имеется перенесённых гастрит, язвенная болезнь, должны принимать препараты данной группы только совместно с антисекреторными средствами (Омез, Омепразол, Париет, Нексиум) или обволакивающими средствами (Альмагель, Фосфалюгель, Маалокс).

Наркотические анальгетики для снятия боли
Наркотические анальгетики для обезболивания применяются в последнюю очередь. Несмотря на свою эффективность (боль купируется мгновенно), наркотические анальгетики обладают целым рядом нежелательных побочных явлений. Самое неприятное их них — привыкание или синдром отмены.
В наши дни применяются несколько групп наркотических анальгетиков. Все они обладают единым механизмом действия. Они ингибируют болевые рецепторы, освобождая при этом депо энкефалинов и эндорфинов. Боль и неприятные ощущения уходит через пару минут.
Для обезболивания панкреатита не применятся из этой группы только Морфин. Дело в том, что он спазмирует гладкую мускулатуру протоков поджелудочной железы и желчного пузыря, усугубляя ситуацию ещё больше.
Препараты, применяемые для обезболивания панкреатита, из группы наркотических анальгетиков:
- Промедол – наркотическое средство с выраженным анальгезирующим эффектом. Используется 1% и 2% раствор для инъекций, по 1 мл подкожно.
- Аналогичным действием и механизмом действия обладает Фентанил и Трамадол, которые также применяются для обезболивания острого панкреатита.
Важно! Наркотические анальгетики назначаются только в стационаре с разрешения главного врача стационара. Приём осуществляется под контролем лечащего врача. Данные препараты опасны побочными явлениями, поэтому применяются они только в крайних ситуациях, когда противовоспалительные и спазмолитические средства не эффективны.
Применение новокаина для обезболивания
Раствор новокаина – хорошее обезболивающее с минимум побочных эффектов. Его используют в качестве инъекционной воды для разведения антибиотиков, для капельного введения лекарственных средств. Также раствор новокаина применяется для блокады симпатического сплетения и его нервов, что также эффективно при воспалении поджелудочной железы.

Хирургические методы обезболивания
Данный вид обезболивания используются в крайних случаях, когда исчерпаны все медикаментозные методы. Для этого применяют новокаиновую блокаду ближайших нервных стволов и сплетений.
Ближе всего к поджелудочной железе расположено солнечное сплетение и чревные нервы, отходящие от него. В качестве патогенетической терапии применяется их надплевральная новокаиновая блокада. В результате снимается воспаление и отёк ткани поджелудочной железы, проходит боль.
Заключение
Обезболивание панкреатита можно и нужно проводить не только в стационаре, но и на дому. Лишь ограниченное число препаратов разрешено для купирования болевого синдрома пациентом самостоятельно. Если у вас возник приступ острого панкреатита, не стоит сразу же принимать обезболивающее средство, чтобы у врача не возникло сомнений при диагностике заболевания. Вызовите машину скорой помощи и дождитесь их приезда. Если болевой приступ носит выраженный характер, примите одну таблетку Но-шпы или противовоспалительного препарата (Кетопрофен, Ибупрофен, Пенталгин) и вызовите скорую помощь.
Полезное видео: Борьба с болью при обострениях панкренатита
Источник
Блокада чревного сплетения
Достаточно давно существует методика нейролизиса чревного сплетения путём чрескожного введения спирта, фенола и других веществ в зону чревного сплетения для купирования болевого абдоминального синдрома. Предложена эта методика в качестве варианта паллиативного лечения у больных распространённым раком ПЖ. Данная методика применялась и у больных с болевыми формами ХП, но эффективность методики переоценена. Время эффекта блокады этанолом редко превышало несколько месяцев, нередко отмечают осложнения в виде неврологических расстройств со стороны нижних конечностей.
Для повышения эффективности блокады чревного сплетения было выделено три типа чрескожной блокады чревного сплетения.
• Диагностическая блокада чревного сплетения только с двумя введениями 15 мл 0,5% бупивакаина.
• Терапевтическая блокада чревного сплетения с двумя введениями 15 мл 0,5% бупивакаина и двумя введениями 10 мл 96% спирта.
• Терапевтическая блокада чревного сплетения с двумя введениями смеси, состоящей из 15 мл 0,5% бупивакаина и 40-120 мг триамцинолона или метилпреднизолона. В случае уменьшения или купирования болевого абдоминального синдрома при диагностической блокаде в течение нескольких часов, реже дней могут быть применены методики терапевтической блокады.
Введение чистого этанола даёт более длительный эффект в отношении боли, причём эффективность блокады при повторных манипуляциях не уменьшается. При этом следует отметить, что не во всех исследованиях последний факт был подтверждён. Существуют данные, что повторное введение спирта не всегда может быть таким же эффективным, как первичная блокада.
Аналогичный эффект, но несколько менее выраженный, по сравнению с этанолом, показывают и пролонгированные стероиды, причём не отмечают корреляционной взаимосвязи между дозой стероидов (40-120 мг) и длительностью безболевого периода после выполненного нейролизиса. У 75-81% пациентов отмечают уменьшение или купирование болевого абдоминального синдрома в течение 3-5 мес. Преимущество введения стероидов— отсутствие необратимых фиброзных изменений в зоне чревного сплетения, наблюдаемых при нейролизисе спиртом или фенолом, что достаточно выгодно в ситуации рецидивирующего ХП, когда необходимость в подобных манипуляциях может возникать многократно.
Блокада чревного сплетения при помощи ботулинистического токсина А не имеет преимуществ по сравнению с этаноловой блокадой.
Появление методики нейролизиса чревного сплетения с использованием ЭУС повысило эффективность вмешательства ввиду большой точности определения зоны введения спирта. В целом блокада чревного сплетения под контролем ЭУС — относительно легко выполнимая и безопасная процедура, сопровождающаяся эффективным, но кратковременным облегчением боли.
Следует отметить, что отдалённые результаты блокады чревного сплетения полностью не изучены, поскольку в большинстве случаев эту методику применяют у больных распространённым раком ПЖ, продолжительность жизни которых редко достигает одного года. Нейролизис чревного сплетения с обезболивающей целью можно рекомендовать только в случаях, резистентных ко всему спектру консервативных терапевтических подходов.
Торакоскопическая спланхнотомия
Торакоскопическая спланхнотомия — одна из достаточно новых малоинвазивных методик, заключается в разделении большого и малого внутренностных симпатических афферентных нервов, участвующих в передаче болевых афферентных импульсов. Методика эффективна при купировании выраженного болевого абдоминального синдрома у больных ХП, раком ПЖ. У большинства пациентов, подвергнутых торакоскопической спланхнотомии, удалось отменить или уменьшить суточные дозы опиатов, существенно повысив при этом качество жизни.
Лучшие результаты замечены при двусторонней торакоскопической спланхнотомии. В исследованиях показан лучший эффект в группе больных раком ПЖ, однако это связано только с тем, что у больных раком ПЖ продолжительность жизни меньше, чем реальный срок оценки эффективности метода. Рецидив болевого абдоминального синдрома у больных ХП, подвергнутых двусторонней торакоскопической спланхнотомии, отмечен менее чем в половине случаев в период от 2 до 5 лет после вмешательства.
Маев И.В., Кучерявый Ю.А.
Опубликовал Константин Моканов
Источник
