Что капают при язве желудка

В лечении заболеваний желудка для достижения полного усвоения введение лекарств происходит с помощью уколов и капельниц. По сравнению с таблетками в этой процедуре нет побочных проявлений и она не затрагивает печень. Схема лечения в каждом конкретном случае индивидуальна, особенно при обострении заболеваний. Благодаря внутривенному введению обеспечивается быстрое впитывание препарата кровью и снятие воспалительного процесса.
Показания к процедуре
Главным методом в лечении панкреатита является введение лекарств с использованием капельниц, без которых воспаление и обострение снять не получится. Такая процедура применяется также при язве, гастрите. Предназначена для быстрого усвоения препарата. При этом не затрагивает пищеварительный тракт, обеспечивает мгновенное действие медикаментов. Проводится только после проведенного обследования и влечет за собой:
- эффективное использование лекарства;
- отдых пищеварительного тракта и проблемного органа;
- сохранение медикамента в организме длительное время;
- уменьшение интоксикационного процесса.
Вернуться к оглавлению
Виды внутривенных процедур
Выбор капельницы зависит от ее функционального назначения. При панкреатите применяются следующие:
- Обезболивающие. Быстро снимают болевую симптоматику во время острых и хронических воспалений. Используются в основном на начальных стадиях воспаления поджелудочной железы, когда беспокоит сильная боль, которая может вызвать шок и нарушение работы сердца.
- Поддерживающие. Не допускают обезвоживание организма.
- Противовоспалительные. Снижают выработку ферментов, улучшают работу поджелудочной железы.
Вернуться к оглавлению
При болях в желудке
Баралгин назначается для купирования болевого синдрома в области желудка.
Назначаются только под контролем врача после проведенного обследования для недопущения развития болевого синдрома. В результате внутривенного введения препаратов происходит снятие боли и исключается возможность развития осложнений. При таком способе введения медикаментов для достижения обезболивающего эффекта используются следующие медикаменты:
- «Баралгин»;
- «Но-шпа»;
- «Кеторол»;
- «Папаверин»;
- «Дротаверин» и их аналоги.
Вернуться к оглавлению
Общеукрепляющие капельницы
При панкреатите исключается употребление в течение нескольких дней воды, еды. В результате организм недополучает жидкости и глюкозы, которые ему жизненно необходимы. Для восполнения нехватки этих веществ ставятся поддерживающие капельницы. Такие процедуры не запрещено проводить в домашних условиях. Но при обострениях следует обратиться в стационар. В составах медикаментов входят:
- Глюкоза, которая восполняет нехватку жидкости, восстанавливает тонус, водный и моносахаридный баланс.
- Физраствор — предупреждает обезвоживание.
- Витаминные комплекс и лекарства, укрепляющие организм.
По истечении 3—5 дней разрешается употребление куриных бульонов, сухарей, кисломолочных продуктов. Обычная пища показана только через месяц.
Вернуться к оглавлению
От воспаления
Вливания такого типа подавляют секрецию ферментов поджелудочной железы, что позволяет организму отдохнуть и восстановиться.
Противовоспалительные капельницы назначаются с целью обеспечения максимальной разгрузки организма, в котором при употреблении пищи вырабатываются трудно выводимые ферменты поджелудочной железы. Внутривенное вливание обеспечивает:
- снятие острого воспалительного процесса;
- торможение работы поджелудочной;
- нормализацию питания клеток;
- подавление выделение ферментов.
Негативные последствия панкреатита могут сказаться на работе как поджелудочной, так и сердца, а также почек. Для предотвращения наступления осложнений, лечение должно быть начато как можно быстрее. Капельницы против воспаления устанавливаются только в стационаре. Нужно учитывать возможность возникновения побочных реакций от мгновенного попадания в кровь активных веществ.
Вернуться к оглавлению
Другие процедуры
Название и дозировка применяемых препаратов определяются доктором. Самолечение запрещено из-за рисков усугубления развития болезни. Состав медикаментов, которые будут вводиться внутривенно, зависит от тяжести заболевания. Кроме выше перечисленных, капельница может содержать антибактериальные средства, предупреждающие негативное влияние на другие органы.
Как правило, противовоспалительных и обезболивающих препаратов может быть достаточно. Во время воспалительных процессов с целью предотвращения инфекций, гнойных выделений назначаются антибиотики фторхинолоны:
Чтобы на фоне воспалительного процесса не развилась бактериальная инфекция, пациенту может назначаться Офлоксацин.
- «Ципрофлоксацин»;
- «Офлоксацин».
Выработку ферментов и сока поджелудочной уменьшает «Сандостатин». В периоды обострений воспалений лекарственное средство снимает боль, снижает возможность возникновения осложнений. Препарат разводится в физрастворе. С целью снижения кислотности желудка используются «Омепразол», «Пантопразол». Интоксикация снимается при помощи:
- «Гемодезема»;
- «Полидезема».
При гастрите с сильной интоксикацией, диареей, рвотой, обезвоживанием используются капельницы с 5%-м раствором глюкозы, аскорбиновой кислотой, витамином группы В и солевыми растворами. Крайней мерой считается введение под кожу через капельницу 0,85% раствора хлорида натрия. Кроме капельниц, врачами назначается дополнительное лечение, которое включает сначала голодание, покой, в дальнейшем — соблюдение диеты, правильное питание. А также может использоваться промывание желудка и всей полости, удаление воспаленных тканей.
Источник
Капельницы для лечения желудка

В лечении заболеваний желудка для достижения полного усвоения введение лекарств происходит с помощью уколов и капельниц.
По сравнению с таблетками в этой процедуре нет побочных проявлений и она не затрагивает печень. Схема лечения в каждом конкретном случае индивидуальна, особенно при обострении заболеваний.
Благодаря внутривенному введению обеспечивается быстрое впитывание препарата кровью и снятие воспалительного процесса.
Показания к процедуре
Главным методом в лечении панкреатита является введение лекарств с использованием капельниц, без которых воспаление и обострение снять не получится. Такая процедура применяется также при язве, гастрите.
Предназначена для быстрого усвоения препарата. При этом не затрагивает пищеварительный тракт, обеспечивает мгновенное действие медикаментов.
Проводится только после проведенного обследования и влечет за собой:
- эффективное использование лекарства;
- отдых пищеварительного тракта и проблемного органа;
- сохранение медикамента в организме длительное время;
- уменьшение интоксикационного процесса.
Виды внутривенных процедур
Выбор капельницы зависит от ее функционального назначения. При панкреатите применяются следующие:
- Обезболивающие. Быстро снимают болевую симптоматику во время острых и хронических воспалений. Используются в основном на начальных стадиях воспаления поджелудочной железы, когда беспокоит сильная боль, которая может вызвать шок и нарушение работы сердца.
- Поддерживающие. Не допускают обезвоживание организма.
- Противовоспалительные. Снижают выработку ферментов, улучшают работу поджелудочной железы.
При болях в желудке
Баралгин назначается для купирования болевого синдрома в области желудка.
Назначаются только под контролем врача после проведенного обследования для недопущения развития болевого синдрома.
В результате внутривенного введения препаратов происходит снятие боли и исключается возможность развития осложнений.
При таком способе введения медикаментов для достижения обезболивающего эффекта используются следующие медикаменты:
- «Баралгин»;
- «Но-шпа»;
- «Кеторол»;
- «Папаверин»;
- «Дротаверин» и их аналоги.
Общеукрепляющие капельницы
При панкреатите исключается употребление в течение нескольких дней воды, еды. В результате организм недополучает жидкости и глюкозы, которые ему жизненно необходимы. Для восполнения нехватки этих веществ ставятся поддерживающие капельницы. Такие процедуры не запрещено проводить в домашних условиях. Но при обострениях следует обратиться в стационар. В составах медикаментов входят:
- Глюкоза, которая восполняет нехватку жидкости, восстанавливает тонус, водный и моносахаридный баланс.
- Физраствор — предупреждает обезвоживание.
- Витаминные комплекс и лекарства, укрепляющие организм.
По истечении 3—5 дней разрешается употребление куриных бульонов, сухарей, кисломолочных продуктов. Обычная пища показана только через месяц.
От воспаления
Вливания такого типа подавляют секрецию ферментов поджелудочной железы, что позволяет организму отдохнуть и восстановиться.
Противовоспалительные капельницы назначаются с целью обеспечения максимальной разгрузки организма, в котором при употреблении пищи вырабатываются трудно выводимые ферменты поджелудочной железы. Внутривенное вливание обеспечивает:
- снятие острого воспалительного процесса;
- торможение работы поджелудочной;
- нормализацию питания клеток;
- подавление выделение ферментов.
Негативные последствия панкреатита могут сказаться на работе как поджелудочной, так и сердца, а также почек. Для предотвращения наступления осложнений, лечение должно быть начато как можно быстрее. Капельницы против воспаления устанавливаются только в стационаре. Нужно учитывать возможность возникновения побочных реакций от мгновенного попадания в кровь активных веществ.
Другие процедуры
Название и дозировка применяемых препаратов определяются доктором. Самолечение запрещено из-за рисков усугубления развития болезни. Состав медикаментов, которые будут вводиться внутривенно, зависит от тяжести заболевания. Кроме выше перечисленных, капельница может содержать антибактериальные средства, предупреждающие негативное влияние на другие органы.
Как правило, противовоспалительных и обезболивающих препаратов может быть достаточно. Во время воспалительных процессов с целью предотвращения инфекций, гнойных выделений назначаются антибиотики фторхинолоны:
Чтобы на фоне воспалительного процесса не развилась бактериальная инфекция, пациенту может назначаться Офлоксацин.
- «Ципрофлоксацин»;
- «Офлоксацин».
Выработку ферментов и сока поджелудочной уменьшает «Сандостатин».
В периоды обострений воспалений лекарственное средство снимает боль, снижает возможность возникновения осложнений. Препарат разводится в физрастворе. С целью снижения кислотности желудка используются «Омепразол», «Пантопразол».
Интоксикация снимается при помощи:
- «Гемодезема»;
- «Полидезема».
При гастрите с сильной интоксикацией, диареей, рвотой, обезвоживанием используются капельницы с 5%-м раствором глюкозы, аскорбиновой кислотой, витамином группы В и солевыми растворами.
Крайней мерой считается введение под кожу через капельницу 0,85% раствора хлорида натрия. Кроме капельниц, врачами назначается дополнительное лечение, которое включает сначала голодание, покой, в дальнейшем — соблюдение диеты, правильное питание.
А также может использоваться промывание желудка и всей полости, удаление воспаленных тканей.
Источник: https://EtoZheludok.ru/ventri/terapia/kapelnitsy-dlya-zheludka.html
Какие капельницы ставят при язве желудка

Солкосерил при язве желудка, инструкция по применению – это тот минимум знаний, что необходимо освоить страдающим этой болезнью, а также близким людям больного, имеющего язву.
Солкосерил при язве желудка – зарекомендовавшее себя, эффективное средство швейцарской фирмы, изготовленное из телячьей крови. Это средство изобретено давно и используется как сильнодействующее ранозаживляющее средство и сейчас.
Все начинается с малого
Язвенная болезнь представляет собой хроническое с полициклическим течением заболевание, характеризующееся возникновением язвенного дефекта в слизистой оболочке желудка и двенадцатиперстной кишки.
Язва пищеварительного органа, как правило, – это следствие выраженного воспаления стенок желудка. Может быть результатом не леченного хеликобактерного гастрита. Есть язва как самостоятельная болезнь, а есть вторичные симптоматические и гастродуоденальные язвы, спровоцированные стрессом, нарушением кровообращения, приемом некоторых противовоспалительных препаратов и т.д.
Гастрит – это воспаление слизистой желудка. Из-за паталогического процесса в пищеварительном органе:
полезные вещества, что поступают с едой, хуже усваиваются;
нарушается деятельность всех систем, страдает обмен веществ;
иногда это приводит к повышенной кислотности, разрушающей стенки желудка;
- иногда приводит к недостатку кислоты, вследствие чего пища плохо переваривается, застаивается в желудке, с опозданием поступая в кишечник.
Результатом запущенного гастрита, как правило, становятся язва желудка и двенадцатиперстной кишки либо атрофия слизистой желудка, онкозаболевание.
В чем секрет уникального средства
Солкосерил при гастрите является той мгновенной палочкой-выручалочкой, которая быстро, эффективно устраняет симптомы болезни, уменьшает воспалительный процесс. Это биогенный стимулятор. Он активизирует процессы регенерации и метаболизма в организме, убирает воспаление, а за счет чего это происходит, науке до сих пор до конца не ясно.
Вообще биогенные стимуляторы образуются в тканях животных и растений в стрессовых ситуациях под действием неблагоприятных условий (охлаждение, нахождение в темноте и т.д.).
Так природа позаботилась о том, чтобы живые организмы имели шанс на выживание, вопреки всему. Природа биологических стимуляторов пока остается тайной для науки.
Как правило, биологические стимуляторы представляют собой сложный комплекс веществ.
При язве желудка и двенадцатиперстной кишки язвочки грозят прободением стенок желудка, тяжелейшим воспалительным процессом всей брюшины и желудочно-кишечного тракта. Это ведет, как правило, к гибели.
Несколько инъекций Солкосерила позволяют напитать ткани кислородом, что способствует быстрому зарубцовыванию всех язвочек. Более того, это средство еще и приводит к регенерации тканей эпителия, то есть восстанавливает слизистую пищеварительного органа.
Средство в действии
Лечение такого опасного патологического состояния, как язва желудка или 12-перстной кишки, всегда должно проводиться под наблюдением врача. Самолечение при язве опасно для жизни!
Если доктор назначит и рекомендует к применению швейцарское средство – Солкосерил, инструкцию по применению, уколы при язве желудка (так иногда называют Солкосерил) стоит изучить подробнее.
Доказано практикой, что в большинстве случаев уколы при язве желудка (Солкосерил) в общей схеме лечения заметно улучшают эффективность терапии. Такие неприятные ощущения, как тошнота, изжога, заметно уменьшаются уже через неделю. Возникающие боли (характерный признак язвенной болезни) стихают и проходят уже через 1-2 недели.
И в целом общее самочувствие больных намного улучшается: появляется аппетит, хорошее настроение, исчезают раздражительность и нервозность.
Это надо знать
В инструкции по применению препарата швейцарской фирмы подробно рассказано, какое воздействие на организм он оказывает.
Солкосерил имеет еще одно уникальное свойство – он запускает механизм самооздоровления, то есть происходит саморегуляция нарушений слизистой пищеварительного органа.
И не только желудку становится легче, но и печени. Препарат выводит из организма накопившиеся из-за недуга токсичные вещества.
Длительность терапии с использованием Солкосерила зависит от степени воспалительных процессов. Как правило, достаточно 1-2 месяцев, чтобы язвочки полностью зарубцевались.
Важно! Одновременный прием антибиотиков и использование инъекций Солкосерила не имеет противопоказаний. Привыкания лекарство не вызывает.
Как вводить
Инъекции Солкосерила при язвенном процессе ввести можно как внутримышечно, так и внутривенно. Первый вариант наиболее распространен. При внутримышечном варианте схема используется следующая:
на вторые сутки эта доза в два раза больше;
на третьи сутки и в ближайшие 18 дней вводят инъекции по 6 мл.
Если вводить препарат внутривенно, то надо делать это очень медленно, не смешивая лекарство ни с какими другими препаратами.
В сочетании сила
Солкосерил, как правило, не является единственным средством при лечении язвенной формы болезни пищеварительного органа. Он идет в дополнение к основному медикаментозному лечению. Препарат бывает не только в ампулах, но и в форме драже.
Его основное назначение:
ускорять рубцевание язв;
активировать регенеративные возможности клеток;
предупреждать атрофию слизистой желудка;
улучшать обмен веществ и иммунитет.
При четком соблюдении инструкции по применению швейцарского препарата, лечении недуга строго по схеме, предложенной врачом, и следованию рекомендаций в питании язву желудка можно лечить эффективнее. Конечно, при условии здорового образа жизни и отказа от вредных привычек.
Источник: GastroDok.com
Источник: https://altay-dta.ru/kakie-kapelnicy-stavjat-pri-jazve-zheludka/
Источник
- Читайте по теме:
Лечение язвы двенадцатиперстной кишки - Диета при язве желудка
Язва желудка – это хроническая патология, часто рецидивирующая, основным признаком которой является формирование язвенного дефекта в стенке желудка, проникающего в подслизистый слой. Протекает эта патология с чередованием периодов обострения и ремиссии.
В развитых странах частота встречаемости заболевания составляет примерно 10-15% среди населения, а это очень большие цифры. Также отмечается тенденция роста патологии среди женщин, хотя раньше считалось, что язва желудка – это преимущественно мужское заболевание. Страдают этой патологий в основном люди от 30 до 50 лет.
Почему и как развивается язва?
| Заражение Хеликобактер пилори (Helicobacter pylori) | Основная причина развития заболевания. Эта спиралевидная бактерия вызывает 45-75% всех случаев язвы желудка. Источником заражения является больной человек или бактерионоситель. Передаваться микроб может через:
|
| Вследствие приема медикаментов | Вторая по частоте причина появления патологии. К таким лекарствам относятся:
|
| Как осложнение различных хронических заболеваний |
|
| В результате острых заболеваний и состояний (так называемые «стрессовые язвы») |
|
| Социальные причины |
|
Какие бывают виды язвы желудка?
| По локализации выделяют: | По числу язвенных поражений: | По размеру дефекта: | По стадиям развития: |
|
|
|
|
Симптомы язвы желудка
Признаки патологии могут быть довольно разнообразны, зависят они от размеров и месторасположения дефекта, индивидуальной чувствительности к боли, фазы болезни (обострение или ремиссия), наличия осложнений, возраста больного и сопутствующей патологии.
Боль — основной признак при язве желудка. Болевой синдром имеет некоторые особенности:
- боль может быть ранней (в первые пару часов после еды, если дефект располагается в теле или кардии желудка), поздней (более двух часов, обычно при локализации в привратнике), тощаковой или голодной (беспокоят до приема пищи) и ночной (появляются обычно во второй половине ночи);
- боль может появляться и исчезать, в зависимости от активности воспалительного процесса;
- боль имеет тенденцию к весенне-осеннему обострению;
- по характеру она может быть острой, режущей, тянущей, колющей, тупой и так далее;
- боль проходит после приема антисекреторных медикаментов и антацидов;
- интенсивность ее различная, от легкого недомогания до нестерпимых ощущений;
- обычно испытывает боль в эпигастрии, левой половине грудной клетки, за грудиной, левой руке или в спине. Атипичной локализацией боли является правое подреберье, поясничная область, малый таз.
Следует помнить, что около 20% пациентов не имеют болевого синдрома. Обычно такое происходит в старческом возрасте, при сахарном диабете, приеме НПВС.
Другие признаки язвенной болезни:
- изжога – ощущение жжения в надчревной области. Причиной ее появления является попадание агрессивного кислого желудочного содержимого в просвет пищевода;
- тошнота и рвота – вызваны нарушением моторики желудка. Рвота возникает через пару часов после приема пищи и вызывает облегчение;
- отрыжка – внезапный непроизвольный заброс малого количества желудочного сока в полость рта. Характеризуется она кислым или горьким ощущением во рту. Возникает отрыжка из-за нарушения работы кардиального сфинктера.
- снижение аппетита – появляется из-за нарушения моторной функции ЖКТ либо человек осознанно отказывается от еды из-за боязни появления боли;
- запоры – задержка испражнений более 2х суток. Возникают из-за повышенной секреции соляной кислоты и задержки продуктов в желудке;
- чувство тяжести в животе, возникающее после еды;
- быстрое насыщение;
- ощущение вздутия живота.
Осложнения
Как и многие другие болезни, язва желудка может иметь осложнения, порой довольно опасные. К ним относятся: 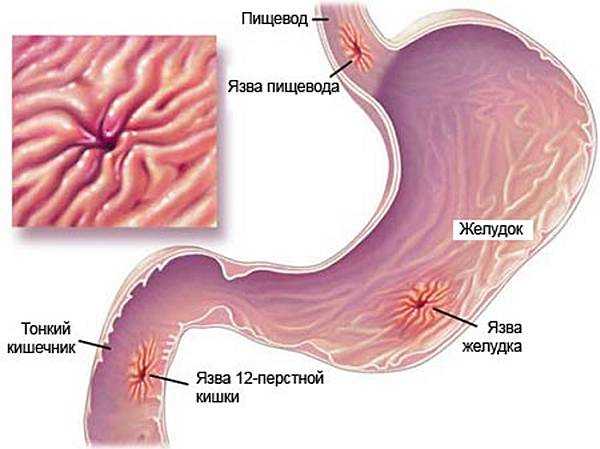
Пенетрация
Пенетрация – это разрушение стенки желудка, при этом дном язвы становится расположенный рядом орган. Обычно это поджелудочная железа. Соляная кислота и пепсин разрушают ее структуру, вызывая острый деструктивный панкреатит. Первыми симптомами пенетрации является резкая опоясывающая боль в животе, лихорадка и повышение в крови альфа-амилазы.
Перфорация
Перфорация – это разрушение стенки органа и попадание его содержимого в брюшную полость или забрюшинное пространство. Возникает в 7-8% случаев. Нарушение целостности стенки может спровоцировать поднятие тяжестей, тяжелый физический труд, употребление жирной и острой пищи, выпивка. Клиническая картина характеризуется всеми признаками разлитого перитонита (общая слабость, боль в животе на всем протяжении, интоксикация и другие).
Диагностировать перфорацию желудка помогает обзорная рентгенография брюшной полости в вертикальном положении! На ней можно увидеть дисковидное просветление (газ) под куполом диафрагмы.
Малигнизация
Малигнизация – это перерождение язвы в рак желудка. Встречается это осложнение нечасто, примерно у 2-3% больных. Примечательно то, что язвы двенадцатиперстной кишки никогда не трансформируются в злокачественную опухоль. При развитии рака пациенты начинают терять в весе, у них появляется отвращение к мясной пищи, аппетит снижен. Со временем появляются симптомы раковой интоксикации (лихорадка, тошнота, рвота), бледность кожных покровов. Человек может терять вес вплоть до кахексии (полное истощение организма).
Стеноз привратника
Стеноз привратника возникает, если язвенный дефект локализуется в пилорическом отделе. Привратник – это самая узкая часть желудка. Частые рецидивы приводят к рубцеванию слизистой и сужению пилорического отдела. Это приводит к нарушению прохождения пищи в кишечник и ее застой в желудке.
Выделяют 3 стадии стеноза привратника:
- компенсированная – у пациента появляется чувство тяжести и переполнения в надчревной области, частая отрыжка кислым, но общее состояние остается удовлетворительным;
- субкомпенсированная – больные жалуются, что даже небольшой прием пищи вызывает ощущение распирания и тяжести в животе. Рвота случается часто и приносит временное облегчение. Пациенты худеют, бояться кушать;
- декомпенсированная – общее состояние тяжелое или крайне тяжелое. Съеденная пища больше не проходит в кишечник из-за полного сужения привратника. Рвота обильная, многократная, случается сразу же после употребления продуктов. Больные обезвожены, у них наблюдается потеря массы тела, нарушение электролитного баланса и рН, мышечные судороги.
Кровотечение
Желудочно-кишечное кровотечение возникает из-за разрушения стенки сосуда на дне язвы (см. причины кровотечения из заднего прохода). Это осложнение довольно часто встречается (около 15% пациентов). Клинически оно проявляется рвотой «кофейной гущей», меленой и общими признаками кровопотери.
Рвота «кофейной гущей» получила свое название из-за того, что кровь, попадая в просвет желудка, вступает в химическую реакцию с соляной кислотой. И на вид она становится коричнево-черной с мелкими крупинками.
Мелена – это дегтеобразный или черный стул (см. причины кала черного цвета). Цвет кала обусловлен также взаимодействием крови с желудочным соком. Однако, следует помнить, что некоторые медикаменты (препараты железа, активированный уголь) и ягоды (ежевика, черника, черная смородина) могут окрашивать стул в черный цвет.
Общие признаки кровопотери включают в себя общую бледность, снижение артериального давления, тахикардию, одышку. Кожа покрывается липким потом. Если кровотечение не купировать, человек может потерять слишком много крови и умереть.
Как выявить заболевание?
Заподозрить язвенную болезнь врачу помогают жалобы больного и анамнез заболевания. Однако, чтоб точно диагностировать болезнь, терапевты назначают ряд специальных процедур.
Методы обнаружения язвы желудка:
- Общий анализ крови — Уменьшение количества эритроцитов и гемоглобина (анемия), повышение СОЭ
- Фиброэзофагогастродуоденоскопия (ФЭГДС) — С помощью специальной резиновой трубки с камерой (фиброгастроскопа) врач может собственными глазами увидеть состояние слизистой оболочки пищеварительного тракта. Также этот метод позволяет провести биопсию стенки органа, то есть отщипнуть от нее небольшой кусочек.
- Рентгенография желудка с контрастом — Методика в настоящее время несколько устарела. Суть ее заключается в следующем: больной выпивает контрастную бариевую смесь. Затем врач-рентгенолог проводит ряд снимков, которые показывают, как продвигается контраст по слизистой. Картина язвенного дефекта обычно описывается как «симптом ниши».
- рН-метрия и суточное мониторирование рН желудочного сока — Это инвазивная и болезненная методика, позволяющая оценить, насколько агрессивен желудочный сок по отношению к слизистой оболочки.
Способы выявления хеликобактера:
- Серологический — Выявление антител в крови к H.pylori
- Радионуклидный уреазный дыхательный тест — Основан на выделении микробом мочевины, которые выходит с воздухом. Методика является безопасной, для обнаружения хеликобактера необходимо лишь подышать в специальный контейнер.
- Каловый тест — Обнаружение антигена хеликобактера в стуле, используется для определения эффективности лечения
- Быстрый уреазный тест — Проводится после фиброгастроскопии. Полученный кусочек слизистой тестируют особым индикатором, который выявляет H.pylori
Лечение язвы желудка
Терапия этой болезни является многокомпонентной. Обязательным является эрадикация (уничтожение) Хеликобактер пилори, уменьшение кислотности желудочного сока, устранение неприятным симптомов (изжога, тошнота) и предотвращение осложнений.
Терапия антибиотиками
Когда была доказана связь язвенной болезни Хеликобактер пилорис, лечение не обходится без подключения антибиотиков. Ранее считалось, что лечение должно длиться до полного исчезновения микроба, что подтверждалось:
- анализом крови на антитела
- посевом
- уреазным тестом при ФГДС
Затем выяснилось, что вызывают заболевание не все виды Хеликобактера, и полного их уничтожения добиться невозможно, поскольку при гибели их в 12-перстной кишке и желудке, он перемещается ниже в кишечник, приводя к воспалению и сильному дисбактериозу. Также возможно повторное заражение при пользовании общей посудой и во время процедуры ФГДС, которые следует выполнять только по строгим показаниям.
На сегодняшний день целесообразно проводить 1 или 2 курса терапии антибиотиками, если после первого курса бактерия не погибла, выбирается другая схема лечения, используются следующие препараты:
- Макролиды (Кларитромицин)
- Полусинтетические пенициллины (Амоксициллин)
- Тетрациклином
- Производные нитроимидазола (Метронидазол) при доказанном инфицировании Хеликобактером
Антисекреторные препараты
- Антациды — Алмагель, маалокс, сукральфат, кеаль. Они обволакивают слизистую оболочку, также нейтрализуют соляную кислоту и обладают противовоспалительным действием.
- Блокаторы Н2-гистаминовых рецепторов — Ранитидин, ринит, фамотидин, квамател. Блокаторы гистаминовых рецепторов препятствуют действию гистамина, взаимодействует с париетальными клетками слизистой и усиливает выделение желудочного сока. Но их практически перестали использовать, поскольку они вызывают синдром отмены (когда после прекращения терапии симптомы возвращаются).
- Блокаторы протонной помпы — Омепразол, омез, пантопразол, рабепразол, эзомепразол, лансопразол, контролок, рабелок, нексиум (см. более полный список язва 12 -перстной кишки). Блокируют Н+/К+-АТФазу или протонный насос, тем самым препятствуя образованию соляной кислоты.
- Синтетические аналоги простагландина Е1 Мизопростол, сайтотек. Угнетают секрецию соляной кислоты, увеличивает образование слизи и бикарбонатов.
- Селективные блокаторы М-холинорецепторов (пиренципин, гастроцепин) снижают выработку соляной кислоты и пепсина. Применяются как вспомогательная терапия при выраженных болях, среди побочных эффектов сухость во рту и сердцебиение.
Средства, повышающие защиту слизистой оболочки
- Сукральфат (вентер) — создает защитное покрытие на дне язвы
- Натрия карбеноксолон (биогастрон, вентроксол, кавед-с) помогает ускорить восстановление слизистой оболочки.
- Коллоидный субцинат висмута — Де-нол. Образует пептидновисмутовую пленку, которая выстилает стенку желудка. Помимо этого ион висмута оказывает бактерицидное действие по отношению к хеликобактеру.
- Винилин — или бальзам Шостаковского. Отличное средство. Обладает противовоспалительным, антибактериальным, регенерирующим свойством. Принимают внутрь, на ночь через 5 часов после ужина по чайной ложке (далее по десертной) в течение 10 -16 дней. Противопоказан при болезнях почек, желчного пузыря.
- Простогландины синтетические (энпростил) стимулируют восстановление клеток и слизеобразование.
Прочие препараты
- Успокоительные средства (Тенотен, валериана), антидепрессанты (амитриптилин). транквилизаторы (седуксен, элениум, тазепам).
- Прокинетики — Домперидон, мотилиум, метоклопрамид, церукал, итоприд, праймер. Улучшают моторику пищеварительного тракта, способствую прохождению пищи в кишечник.
- Спазмолитики — Мебеверин (дюспаталин), дротаверин, но-шпа. Устраняют спазм мышечных клеток стенки желудка, уменьшают болевой синдром.
- Пробиотики — Энтерожермина, бифиформ, линекс (см. список пробиотиков). Назначаются при антибиотикотерапии.
Курс лечения язвы желудка 2-6 недель в зависимости от общего состояния и размеров дефекта.
Схемы лечения
Уничтожение H.pylori способствует лучшему рубцеванию язвенного дефекта. Это первый шаг лечения язвенной болезни. Существует две основных схемы антибактериальной терапии. Назначаются они пошагово, то есть лекарства первой линии не сработали, тогда пробуют вторую схему.
1я линия эрадикации (в течение недели):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Полусинтетические пенициллины (Амоксициллин) по 1000 мг дважды в день или производные нитроимидазола (Метронидазол) по 500 мг также дважды в день.
- Макродиды (Кларитромицин) по 500 мг дважды в сутки.
В случае неудачи предлагается 2я линия эрадикации (1 неделя):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Производные нитроимидазола (Метронидазол) по 500 мг также трижды в день.
- Висмута субцитрат (Де-нол) по 120 мг 4 раза в сутки.
- Тетрациклины (Тетрациклин) по 0,5г 4 раза в день.
В настоящее время врачи разрабатывают новые методы лечение патологии. Уже проходит тестирование вакцина против хеликобактера. Для лучшего заживления дефекта слизистой оболочки используют цитокиновые препараты, трефоилевые пептиды и факторы роста.
Подробно см. Диета при язве желудка, меню, продукты.
Питание больных
К пище выдвигаются два основных требования: она должна быть полноценной и щадить слизистую оболочку от химического и физического повреждения. Рекомендуется кушать 5-6 раз в сутки, небольшими порциями. Блюда должны быть мелко измельченными или жидкие, не горячие и не холодные, в вареном или пареном виде (см. подробную статью о питании — что можно есть при язве и гастри?
