Диета при обострении панкреатита меню на неделю

Наряду с регулярным применением лекарственных препаратов, при панкреатите так же показано диетическое питание. Только комплексная мера позволяет снять с поджелудочной нагрузку и отечность, способствует купированию воспаления и восстановлению поврежденных тканей.
При остром приступе болезни рацион питания очень ограничен, вплоть до голодания на протяжении нескольких первых дней. После снятия острых симптомов недуга меню больного постепенно расширяется. Разберем, как должен выглядеть недельный рацион для человека с болезненной ПЖ.
Особенности соблюдения диеты при разных формах панкреатита

Диета является не только обязательным показанием лечения острых приступов заболевания, но и мерой предупреждения рецидивов недуга. Целью такого метода является снятие с органа нагрузки, уменьшение количества выработки желудочного сока и пищеварительных ферментов, а также снижение их активности. Это необходимо для уменьшения отечности железы, купирования воспалительного, инфекционного процессов, создания условий для заживления и регенерации поврежденных тканей.
При остром воспалении диета очень строгая. В первые сутки атаки недуга больному показан голод. Зависимо от тяжести болезни, наличия осложнений голодание может длиться от одного до трех-четырех дней. Такая мера необходима для:
- Приостановления продуцирования желудочного, панкреатического секрета.
- Снижения работоспособности пищеварительных ферментов.
- Предупреждения развития или уменьшения выраженности инфекционных процессов.
При воспалении железы наблюдается отечность, спазмирование органа и его протоков. По этой причине пищеварительные ферменты не могут попасть из поджелудочной в кишечник, активизируются в железе и начинают переваривать ее стенки.
Отмирание поврежденных тканей органа, непереваренные остатки пищи провоцируют осложнение болезни различными инфекциями. Именно поэтому необходимо снизить активность выработки и функционирования панкреатических ферментов, что, в основном, достигается посредством голодовки.
Первые 2-5 дней острого панкреатита показано только употребление жидкостей – до 2,5 литров. После выхода из голодовки при ОП рацион постепенно расширяется согласно диетического стола № 5 П (I). При этом калорийность пищи на протяжении первых десяти дней диеты не должна превышать 800 Ккал. Начиная с десятого дня, при позитивной динамике лечения, калорийность пищи можно увеличить до 1000 Ккал.
При хронической форме заболевания меню больного значительно шире. Оно включает крупы, большинство видов овощей и ягод, мясо и рыбу (не жирных, средне-жирных видов), кисломолочку, несдобное печенье, желе из сладких ягод, мармелад, зефир и даже некоторые виды конфет.
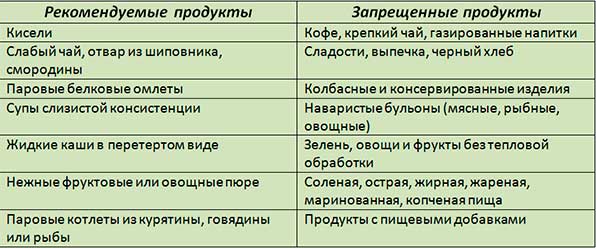
При этом для предупреждения рецидива панкреатита необходимо придерживаться следующих правил питания:
- Употреблять только натуральную, свежую пищу.
- Значительно ограничивать количество сладкого, жирного, и особенно кислого.
- Питание должно быть дробным: 5-6 раз в день небольшими порциями.
- Желательно, чтобы пища была измельченной, перетертой, для ее лучшего усваивания.
- Разрешенный способ готовки: варка, запекание, обработка паром, тушение.
- Не употреблять горячего и холодного – только теплые продукты и блюда.
- На голодный желудок не употреблять фрукты и сладости.
- Не рекомендуется кушать свежий хлеб (лучше второго дня свежести или сухари), сдобную выпечку с кремом.
- Не рекомендуется использовать специи (в небольших количествах можно соль).
- Алкоголь, снеки (чипсы, сухарики, палочки кукурузные и пр.) категорически запрещены.
Здоровое питание и поддерживание водного баланса поможет надолго продлить период ремиссии и сберечь здоровье поджелудочной железы. В этом случае диетическое питание – самое эффективное лекарство.
Примерное меню при обострении воспалительного процесса

В первые дни острого приступа болезни показано голодание. На этот период заболевшему разрешается только пить не газированную минеральную воду со щелочью. Это может быть:
- «Боржоми».
- «Ессентуки 4».
- «Нарзан»
- «Славянская».
Пить воду следует четыре-пять раз в день по 200 мл., при этом питье слегка подогревают (до 27 градусов). Если вода газированная, за полчаса-час до употребления ее следует налить в стакан, чтобы из жидкости вышли все газы.
На третий день питье можно разнообразить слабым шиповниковым отваром. Питье поможет сохранить водный баланс, пополнить запасы организма необходимыми микроэлементами, вывести токсины.
Выход из голодовки
Меню для больных панкреатитом при выходе из голодовки (2, 3 или 4-й день) можно разнообразить следующими продуктами:
- подсушенный белый пшеничный хлеб (не больше 50 грамм в сутки);
- кисель либо морс из черной смородины;
- при этом в день положено пить до 2,5 литров жидкости (минеральная негазированная вода, кисель, морс, отвар из шиповника).
На третий-пятый день рацион можно дополнить:
- отваром слизистой консистенции из риса или овсяной каши;
- пюре из картофеля (жидкое, без масла и молока);
- киселем из черники, черной смородины, клубники, голубики;
- перетертыми кашами на воде из гречки, риса, овсяной крупы.
В последующие два дня разрешается начать пробовать:
- паровой омлет из белков;
- измельченное блендером паровое или отварное мясо курицы, кролика, индейки;
- супы из круп, приготовленные на овощном бульоне или воде;
- пюре из овощей (тыква, морковь, кабачок);
- не крепкий черный либо зеленый чай, чернослив, простоквашу.
Начиная с десятого дня при условии успешного лечения, стихания симптомов болезни, меню можно разнообразить несоленым сливочным маслом, желе, печеными яблоками, отварной рыбой нежирных сортов либо рыбными паровыми котлетами, суфле. Сахар разрешается начинать использовать в очень маленьком количестве. Однако лучше брать его заменители.
Диета при остром панкреатите строгая, поэтому меню абсолютно исключает следующие продукты: жаренные, копченые, очень жирные блюда, грибы, консервы, колбасу, сосиски, сало, яичные желтки, свежий хлеб и сдобную выпечку, пряности, соус, мороженное, алкоголь, газировку, редьку, лук, чеснок, редис, шпинат, горох, фасоль, спаржу, щавель.
Питание после полного купирования приступа
Меню больного при остром панкреатите на неделю должно включать только разрешенные и безопасные для ЖКТ продукты.
1-е сутки:
- Ранняя трапеза: омлет из 2 белков на пару, овсянка, шиповниковый отвар.
- Поздняя трапеза: желе ягод.
- Обеднее время: рисовый суп, подсушенный хлеб, паровые куриные котлеты с кабачковым пюре.
- Полдник: перетертый творог, слабозаваренный чай.
- Вечер: рыбное суфле с гарниром из тушеных овощей, компот из смородины.
- Поздний вечер: сухарик с простоквашей.
2-е сутки:
- Ранняя трапеза: творожный пудинг, чай с сухариком.
- Поздняя трапеза: клубничное суфле, отвар шиповника.
- Обеднее время: вермишелевый суп на бульоне из овощей, сухари, отварная индейка, ягодный мусс.
- Полдник: печеные яблоки, компот.
- Вечер: лапша, рыбная паровая котлета, зеленый чай.
- Поздний вечер: сухарик, чай.
3-и сутки:
- Ранняя трапеза: овощной пудинг.
- Поздняя трапеза: рисовая каша, кусочек курицы.
- Обеднее время: гречневый суп, сухарик, паровые котлеты из кролика, кисель.
- Полдник: тыквенная каша.
- Вечер: овсяная каша, кусок курицы, черный чай.
- Поздний вечер: галеты с кефиром.
4-е сутки:
- Ранняя трапеза: рисовая каша, смородиновый компот.
- Поздняя трапеза: паровой омлет, отвар ромашки.
- Обед: крем-суп из вываренного мяса, сухарик, кусок отварного мяса кролика, чай.
- Полдник: печеное яблоко с творогом, компот.
- Ужин: геркулесовая каша, малиновое суфле, шиповниковый отвар.
- Поздний ужин: сухарик и простокваша.
5-е сутки:
- Ранняя трапеза: каша овсяная, омлет, черный чай.
- Поздняя трапеза: тыквенное пюре, клубничный компот.
- Обеднее время: гречневый суп, сухарик, рыбные паровые котлеты, чай.
- Полдник: творожная запеканка, шиповниковый отвар.
- Вечер: морковное пюре с куриным суфле, печеное потертое яблоко без кожуры и сердцевины, компот.
- Поздний вечер: одно галетное печенье с чаем.
6-е сутки:
- Ранняя трапеза: манная каша, отвар ромашки.
- Поздняя трапеза: паровой омлет, кисель.
- Обеднее время: вермишелевый суп, сухарик, отварная курочка, чай.
- Полдник: ягодное суфле, компот.
- Ужин: овощное пюре, паровая котлета из индейки, кисель.
- Поздний ужин: сухарик с йогуртом.
7-е сутки:
- Ранняя трапеза: морковно-тыквенное пюре, отварной яичный белок, компот.
- Поздняя трапеза: творожное суфле, отвар ромашки.
- Обеднее время: потертый рыбный суп, сухари, паровые куриные котлеты, чай.
- Полдник: печеное яблоко, компот.
- Вечер: гречневая каша с паровой котлетой, отварная натертая свекла, кисель.
- Поздний вечер: сухарик с кефиром.
До перехода болезни в стадию стойкой ремиссии вся еда должна быть перетертой и без специй (не рекомендуется даже соль). Через две недели после приступа, при условии отсутствия симптомов недуга, можно начать пробовать свежие яблоки, очищенные от кожуры и кочана, а также клубнику, банан.
Примерное меню при устойчивой ремиссии панкреатита

Меню диеты при хроническом панкреатите на неделю намного разнообразнее. При переходе болезни на этап устойчивой ремиссии позволяется пробовать: рыбу средней жирности, говядину, сладкие и немного кисловатые свежие фрукты, сахарное, затяжное, творожное печенье, желейные конфеты, зефир, пастилу, мармелад, ягодное желе, твердый сыр, молоко, и другие продукты. С количеством таких продуктов нельзя переусердствовать.
Пример меню при панкреатите на неделю выглядит следующим образом:
День | Ранняя трапеза | Перекус | Обеднее время | Полдник | Вечернее время |
| Пн. | Овсяная каша на молоке низкой жирности, бутерброд с сыром, цикорий | Творожный пудинг, галетное печенье, шиповниковый отвар | Суп картофельный на курином бульоне, сухарик, фрикадельки из курицы на пару | Запеченные яблоки, кисель | Гречневая каша, салат из отварной свеклы с маслом, котлета из говядины |
| Вт. | Молочная каша из риса, кисель или чай | Белковый омлет, отварная индейка, компот | Вермишелевый суп, хлеб пшеничный, запеченный хек, желейные конфеты, зеленый чай | Творожная запеканка, ромашковый отвар | Картофельное пюре, запеченная рыба, салат из моркови с маслом, чай |
| Ср. | Овсяная каша, кисель | Ягодный мусс, затяжное печенье, шиповниковый отвар | Рыбный суп, тыквенный пудинг, сухари, компот | Творожный пудинг | Филе курочки с кабачками, отварная цветная капуста, зеленый чай |
| Чт. | Манная каша, бутерброд с сыром, кисель | Простокваша, сухарик | Рисовый суп с морковкой, мясные биточки, шиповниковый отвар | Овощной пудинг, компот | Тушеная курица с овощами, желе, чай |
| Пт. | Паровой омлет, черный чай | Пудинг из моркови и натертых яблок | Овощной суп-пюре, биточки говяжьи, отвар ромашки с желейной конфетой | Ягодное суфле, галетное печенье | Отварной рис с мясным биточком, чай |
| Сб. | Овсяная каша, цикорий | Омлет, яблочный компот | Гречневый суп, мясной рулет, салат из отварной свеклы, чай | Бутерброд с маслом и твердым сыром, запеченное яблоко, чай | Рыбное суфле, отварная вермишель, чай |
| Вс. | Рисовая каша с отварной индейкой, шиповниковый отвар | Овощное суфле, ягодный кисель | Потертый мясной крем-суп, рыбные кнели, подсушенный хлеб, чай | Творожное печенье, запеченное яблоко, чай | Рыбный рулет, картофельное пюре, шиповниковый отвар |
За 1-2 часа до сна можно выпить стакан кисломолочного продукта (йогурт, кефир, простокваша) с диетическим печеньем.
Заключение
Представленное меню для больных панкреатитом на неделю примерное — его можно менять другими блюдами, разрешенными на стадии стойкой ремиссии.
Между главными приемами пищи также разрешается позволить себе небольшие перекусы фруктами, позволенными сладостями. Полезно выработать привычку кушать приблизительно через одинаковые промежутки времени, выпивать не менее 1-1, 5 литра воды ежедневно и не переедать – после приема пищи должно оставаться легкое чувство голода.
Загрузка…
Источник
Панкреатит – серьезная патология поджелудочной железы, требующее комплексного и длительного лечения. И одним из главных составляющих терапии является лечебный рацион питания, без которого положительный эффект практически невозможен.
Диета при панкреатите поджелудочной железы, в период обострения поможет снять основные симптомы болезни и остановить ее развитие, а также предотвратить новые рецидивы.

Питание в начале обострения
Течение хронического панкреатита характеризуется сменой этапов обострения и ремиссии. Обострение может возникнуть тогда, когда нарушается система питания и в пищу употребляются запрещенные продукты, когда происходит длительный прием сильных медикаментов и по ряду других причин.
Определить появление обострения хронического панкреатита можно по следующим симптомам:
- сильные и резкие боли в области правого подреберья, усиливающиеся после трапезы;
- метеоризм, вздутие живота;
- повышение температуры тела;
- тошнота и сильная рвота;
- появление жидкого стула серого цвета.

Болезнь может обостриться сразу после трапезы (особенно вечерней). При появлении данных симптомов необходимо переходить к строгой лечебной диете и начинать прием медикаментов.
Пища должна быть максимально простой, легкой и щадящей, чтобы уменьшить нагрузку с поджелудочной железы. Продукты не должны содержать жиров животного происхождения, грубых волокон и клетчатки. В самые первые два — три дня начала обострения можно употреблять только чистую негазированную воду (желательно щелочную).
Постепенно количество воды можно увеличивать, а рацион пополнять жидкими блюдами (супами и супами-пюре). Таким образом, щелочь будет понижать концентрацию кислоты в желудке и уменьшит воспаления, а жидкая и полужидкая пища подготовит желудочно-кишечный тракт с переходу на более насыщенное питание.

Примерное лечебное питание в период обострения у взрослого
Рацион лечебного питания на этапе лечения обостренного воспаления внутренних органов может включать в себя следующие блюда:
- протертые крупяные супы на воде и овощном отваре;
- супы-пюре на легкой рыбе или мясе;
- нежирные сыры без приправ;
- напитки и десерты из свежих и сухих фруктов (кроме соков);
- слабый чай;
- котлеты из диетического мяса и рыбы на пару;
- пюре из печеных, тушеных и вареных овощей;
- яйца всмятку;
- паровой или вареный омлет;
- паровые творожные суфле;
- полужидкие крупяные каши;
- шиповниковый чай;
- молоко (только при добавлении в каши и другие блюда).
Рекомендуется употреблять измельченные и протертые продукты, важно также тщательно пережевывать пищу, поскольку болезнь может обостряться из-за лишней нагрузки.
Употребление соли и сахара в этот период необходимо как можно сильнее ограничить, также нельзя добавлять в еду перец и другие приправы. Запрещается прием в пищу маринованных, копченых и соленых продуктов, жареное, слишком жирное, фаст-фуд, свежее мучное и алкоголь. От вредных привычек следует отказаться вовсе.

Чем питаться, когда обострение проходит?
Обострение при хроническом воспалении железы опасно тем, что оставляет рубец по прошествии болезненного периода. При частых появлениях таких рубцов соединительной ткани органа, осуществляющей пищеварительные функции, сохраняется все меньше. Поэтому со временем качество пищеварения серьезно ухудшается.
Чтобы замедлить данный процесс и снизить вероятность появления рецидива, также необходимо соблюдать режим диетического питания. Согласно ему, все блюда можно только варить, запекать, готовить в пароварке и мультиварке. Оптимальным в данный период времени будет пяти — или шестикратный прием пищи ежедневно.
В списке разрешенных продуктов питания при хроническом типе заболевания:
- посушенный белый хлеб, несдобные сухари;
- макароны;
- овощные пюре и супы-пюре;
- молочные продукты;
- яичные белки (допускается до одного желтка в день);
- растительное масло (в ограниченных количествах);
- крупы (лучше в протертом состоянии, измельченные);
- некислые фрукты;
- мясо (содержащее большое количество железа), курица и рыба без жира;
- свежевыжатые соки, компоты.
Для определения пищевой ценности продуктов можно воспользоваться таблицей из поваренной книги. Питаться следует небольшими порциями на сто — двести граммов. Последний прием пищи должен происходить не позднее, чем за два — три часа до сна, при этом слишком длинных промежутков допускать нельзя. Оптимальное время между трапезами – три — четыре часа.
Примерное меню по дням
Первые два — три дня еда запрещена вообще. Позволяется только пить воду в ограниченных количествах. По прошествии данного периода необходим постепенный переход к диетическим блюдам сроком около недели.
Первые сутки
Диета при воспалении поджелудочной железы в период обострения в первый день после голодания может быть таковым:
- Завтрак. Маленькая порция супа (протертого), половина стакана воды.
- Второй завтрак. Запеченное без кожуры яблоко.
- Обед. Половинная порция картофельного пюре без добавок, чашка свежего молока.
- Полдник. Чашка овсяного киселя, постный сухарик.
- Маленькая порция гречневой каши, чашка слабого чая.
Вторые сутки
В этот день разрешено:
- Омлет из яичных белков на пару, чай.
- Запеченная без кожуры груша или яблоко.
- Протертый слизистый суп на крупах, компот, подсушенный хлеб.
- Желе из молока.
- Манная каша на половинном молоке, чай.
Третьи сутки
Основные приемы пищи:
- Порция овсяной каши с водой или на половинном молоке, чай.
- Банан.
- Овощное пюре, ломтик рыбы без жира, приготовленный в воде или на пару, чай.
- Маленькая порция творога с ложкой жидкого меда.
- Рисовая каша с добавлением молока, ромашковый чай.
Четвертые сутки
Разрешенное меню:
- Творожная запеканка на пару или из духового шкафа, чай.
- Натуральный йогурт.
- Порция гречневой каши, диетическая котлета на пару.
- Сухарик или сухое печенье, чашка молока.
- Чашка макарон, паровые овощи, чай.
Пятые сутки
Основной рацион:
- Манная каша.
- Стакан овсяного киселя, сухарик.
- Овощная котлета, куриный бульон без жира, компот из сухофруктов.
- Мусс из фруктов или запеченное яблоко без кожи.
- Овощное пюре, маленькая котлета из рыбного филе на пару.
Шестые сутки
- Рисовая молочная каша, шиповниковый чай.
- Желе из молока или фруктов.
- Овощной суп, котлета (рыбная или мясная без масла), чай.
- Два крекера или сухарика без соли, чай с добавлением молока.
- Паровой картофель с куриным фаршем, чай.
Седьмые сутки
Примерное меню на конец недели:
- Чашка творога с вареньем, молочный чай.
- Запеченное яблоко без кожи.
- Гречневая каша, паровое рыбное или куриное филе.
- Кисель, ломтик подсушенного хлеба.
- Котлета на пару без жира, тушеные овощи.
- Воду разрешается пить в любых количествах.
Список запрещенных продуктов
Любая тяжелая пища (особенно покупная) должна быть исключена из рациона пациента. Кроме того, под запрет попадают полуфабрикаты и фастфуд. Среди основных ограничений также:
- наваристые мясные и рыбные бульоны;
- маринованные продукты;
- копчености и соленья;
- бобовые культуры;
- грибы;
- лук, редис и чеснок (особенно в свежем виде);
- молочные продукты высокой жирности;
- жирные мясные и рыбные продукты;
- алкоголь в любом виде;
- сладости, кондитерские изделия;
- колбасная продукция;
- свежая сдоба и хлеб;
- соусы (особенно томатные и майонезные);
- газированные напитки, крепкий чай и кофе;
- очень кислые или сладкие фрукты.
Даже диетическая пища при неправильной обработке может попасть под запрет. Добавлять слишком много соли и приправы также запрещено.






Особенности питания при нарушении функций органа у детей
Диета для детей мало отличается от разрешенного рациона взрослых при нарушении работы поджелудочной железы. Однако есть и свои нюансы. Так, вместо котлет на пару лучше давать детям пропущенное через мясорубку отварное филе рыбы или курицы, диетическую говядину.
А на завтрак ребенку лучше всего предлагать молочные каши или крупы на воде. При этом нельзя забывать о том, что растущему организму требуется достаточное количество белков, витаминов и минералов в пище.

Особенное внимание следует уделить сладостям. Шоколад, конфеты, кондитерские изделия строго запрещены при лечебном питании. Также нельзя давать детям газированные напитки и покупные соки. Необходимо кормить ребенка по его возрасту и не допускать употребление трудноусвояемой пищи.
Некоторые диетические рецепты
Примеры с подробным описанием этапов приготовления можно извлечь из поваренной книги, если использовать в рецептах только разрешенные продукты.
Картофельные шарики с курицей:
- Отварить куриную грудку, морковь и луковицу, измельчить блендером.
- Приготовить классическое пюре из картофеля. Сделать из него лепешки, положить в середину готовый фарш и завернуть.
- Положить шарики в морозилку на полчаса.
- Запечь продукт в духовом шкафу при температуре 220 градусов до золотистой корочки.

Вкусный гарнир из перловой крупы:
- Отварить половину стакана перловой крупы с двумя стаканами воды в течение сорока пяти минут.
- Слить лишнюю воду, добавить ложку масла.
- В отдельной сковороде потушить порезанную луковицу, морковь и помидор в течение десяти минут.
- Измельчить кашу блендером, добавить овощи.

Простая домашняя диетическая колбаса:
- Измельчить семьсот граммов куриного филе при помощи блендера или мясорубки.
- Добавить в фарш три яичных белка, соль по вкусу и стакан сметаны.
- Выложить третью часть смеси на пищевую пленку и сформировать колбасу, связав края нитками (должно получиться три порции).
- Вскипятить воду в глубокой кастрюле. Убрать с огня. Положить внутрь колбасу и накрыть ее блюдцем, чтобы не всплыла. Отваривать в течение часа.

Блюда можно сочетать между собой, заменять продукты в них на аналоги и вводить в рацион в период восстановления поджелудочной железы. Однако важно обращать внимание на то, что все сочетаемые продукты должны быть разрешены к употреблению во время болезни, чтобы не обострить ее симптомы и не вызвать усиление воспаления.
Источник
