Диспепсический синдром при панкреатите лечение
Боли и дискомфорт в животе возникают у каждого четвертого взрослого человека. Распространенность синдромов диспепсии вызвана различными проблемами желудочно-кишечного тракта. Попутно выявляют гастриты, язвы и дискинезию желчевыводящих путей.
Диспептический синдром не всегда проходит после коррекции заболеваний, но уменьшается с помощью дробного питания и приема антацидов.
Что такое диспептический синдром
Диспепсия или dys + pepsis — это нарушенное пищеварение на фоне органических изменений в органах или без него. Почти в 50% случаев речь идет о функциональном расстройстве — неязвенной форме патологии.
У взрослых в силу стрессов, неправильного питания и употребления алкоголя выявляют язвы, варианты билиарных болезней при диспептическом синдроме, панкреатит или рефлюкс.
Классификация диспептического синдрома включает следующие виды:
- Функциональная диспепсия, порождаемая нарушениями работы желудочно-кишечного тракта без патологии органов, что выявляется в 70% случаев. Патофизиологические механизмы связаны с задержкой опорожнения желудка, склонностью к метеоризму, чувствительностью двенадцатиперстной кишки к жирам и кислотам, изменения моторики желудка, проблемы с работой вегетативной нервной системы.
- Органическая диспепсия, причинами которой являются: язвенная болезнь, гастроэзофагеальный рефлюкс, рак пищевода и поджелудочной железы, билиарные расстройства, непереносимость пищи или лекарств, инфекционные или системные заболевания. Вторичные нарушения диагностируются в 30% случаев.
Генетическая предрасположенность, инфекция Хеликобактер пилори, воспаление дыхательных путей, психосоциальные факторы влияют на склонность к заболеванию.
Обследование желудка, двенадцатиперстной кишки, желчного пузыря и поджелудочной железы позволяет дифференцировать диспептический синдром и поставить точный диагноз.
Основные причины развития заболевания
Диспептический синдром связан с нарушением пищеварения на одном из этапов:
- Во рту пища смачивается слюной, а ее ферменты начинают процесс расщепления.
- В желудке соляная кислота, вырабатываемая железами, помогает перевариванию.
- В двенадцатиперстной кишке пищеварительные ферменты поджелудочной железы и слизистой кишечника расщепляют белки, жиры и углеводы.
- Желчные кислоты помогают жирам смешиваться с пищеварительными соками.
Именно сбои в работе пищеварительной системы на любом из этих этапов и являются причиной возникновения диспептического синдрома.
Секреторная и моторная работа органов регулируется парасимпатической нервной системой, блуждающим нервом, потому заболеваемость растет на фоне стрессов.
Причинами нарушений могут стать как травмы головы, так и перенесенные инфекции дыхательных путей, поскольку нерв проходит к внутренним органам из черепа по наружной поверхности грудной клетки.
Нерегулярное питание и сопутствующие болезни также повышают вероятность воспалительных процессов.
Развитие на фоне органических нарушений
Диспепсический синдром развивается на фоне следующих органических патологий:
- Пептическая язвенная болезнь проявляется болями в верхней части живота в эпигастральной области, а также в правом или левом верхних квадрантах. Боли при язвах возникают спустя 2-5 часов после еды или на пустой желудок, но пептические язвы вызывают приступы после приема определенных продуктов. Симптомами является отрыжка, раннее насыщение, непереносимость жиров, тошнота, иногда рвота.
- Билиарные нарушения характеризуются приступами интенсивной тупой боли в правом подреберье, эпигастрии или за грудиной с отражением под правой лопаткой. Приступы, имеющие схваткообразный характер, связаны с интенсивным потоотделением, тошнотой и рвотой. Боль не усиливается движением и не снимается после дефекации и отхождения газов, длится не менее 30 минут, постепенно затихая на протяжении 6 часов.
- Лекарственно-индуцированная диспепсия появляется после нестероидных противовоспалительных средств и селективных ингибиторов ЦОГ-2 без язвенной болезни. Также симптомы провоцируются блокаторами кальциевых каналов, метилксантины, алендронат, орлистат, препараты калия, эритромицин.
- Целиакия и хронический панкреатит редко сопровождают диспепсию, как и другие заболевания: эозинофильный гастроэнтерит, болезнь Крона, саркоидоз, лимфома, амилоидоз, диабетическая радикулопатия, отравление тяжелыми металлами.
Развитие без органических нарушений
Предрасполагающими факторами для функциональной диспепсии являются:
- инфицирование лямблиями и гельминтами;
- аллергии и диатез, длительное воспаление;
- гиповитаминоз, железодефицитные анемии, особенно при нехватке витаминов группы В;
- нерегулярный прием пищи, переедание, злоупотребление фастфудом и сладостями, алкоголем и курение;
- психоэмоциональные расстройства на фоне стрессов, недосыпания, что вызывает блокировку блуждающего нерва, спазм диафрагмы, связок желудка, печени и поджелудочной, несварение в синдроме диспепсии.
Химические нарушения часто становятся причиной возникновения диспептического синдрома. Обработку продуктов тормозит: нехватка ферментов в слюне, поджелудочной железе, кишечнике или застой желчи. За каждым химическим нарушением стоит недостаточное кровоснабжение или иннервация органа.
Блуждающий нерв и артерии проходят к желудку через диафрагму, а ее спазмы зачастую случаются во время стрессов. Плохой приток крови к органу провоцирует гастриты с повышенной кислотностью, плохим аппетитом, запорами. Образуется «питательная» среда для развития бактерий, воспалительных реакций, аллергии.
С другой стороны, нарушить работу желудка могут дизентерии и вирусные энтериты, которые нарушают функцию кишечника. Например, инфекция сальмонеллеза также проявляется токсической диспепсией, которая провоцирует годами стойкий дисбактериоз, вздутие и боли.
Симптомы синдрома диспепсии
У взрослых диспепсия проявляется классической триадой — тошнотой, рвотой и болью в животе. Отмечается дискомфорт после приема пищи, головокружение, чередование запоров и диареи. Быстрое наполнение желудка при малом количестве еды означает нарушение моторики, которое может быть вызвано:
- гастритом — в таком случае говорят об органической диспепсии;
- функциональными нарушениями смежных органов: поджелудочной железы, двенадцатиперстной кишки, печени и желчного пузыря.
Наличие воспаления на слизистой оболочке можно выявить только с помощью гастроскопии. Однако диспептический синдром на фоне гастритов имеет характерную симптоматику — боли ночью или после кислых продуктов.
Дисфункции других органов провоцируют диспепсические проявления.
Частое срыгивание и кашель после еды свидетельствуют о гастроэзофагеальной рефлюксной болезни (ГЭРБ), которая сопровождается изжогой и жжением за грудиной. Одной из причин ГЭРБ становится тот же спазм диафрагмы.
Отраженные боли в спине характерны для панкреатита и снижения выработки ферментов.
Симптомы желчнокаменной болезни отличаются острыми болями в правом подреберье длительностью более 30 минут.
Потому необходимо описывать врачу все симптомы полностью, даже которые не связаны напрямую с желудком.
Диагностика патологии
При диагностике требуется взаимодействие терапевта и гастроэнтеролога.
Врач осматривает и оценивает болезненность в эпигастрии, чтобы выявить воспаление во внутренних органах. Локальная болезненность при напряжении мышц живота указывают на проблему брюшной стенки (мышц живота, фасции, диафрагмы), а при расслаблении — на гастриты.
Врач расспрашивает о тахикардии и аритмии, бледности и повышенном потоотделении, частоте и цвете кала, аппетите и потере или наборе веса, чтобы выявить другие функциональные нарушения близлежащих органов.
Пальпацией живота определяется увеличение органов, осматривает цвет кожи и белков глаз на предмет желтухи.
Определяется склонность к органической диспепсии на фоне гастритов и других заболеваний.
Голодные и ночные боли, изжога и «кислая» отрыжка — показания для оценки состояния внутренней поверхности желудка. Рентген назначают при подозрении на язвенную болезнь. Проводится анализ крови на H. Pylori.
Если воспаление в пищеварительных органах нет, то гастроэнтеролог выявляет функциональную диспепсию. УЗИ оценивает функцию желчного пузыря, а дуоденальное зондирование определяет состав желчи. Дополнительно делают анализ крови на белок, билирубин, аланиновую аминотрансферазу.
Работа ЖКТ тесно связана с почками и мочеполовой системой, потому обследование включает анализ мочи.
При диарее и метеоризме, сыпи направляют на исследование кала, чтобы определить лямблиоз и гельминтоз.
Дифференциальная диагностика исключает синдром мальабсорбции и непереносимость лактозы.
Лечение диспептического синдрома
Диспепсический синдром лечится корректировкой диеты, переходом на дробное питание и приемом лактобактерий.
Продукты питания необходимо проверять на переносимость. Например, вздутие после молока указывает на дефицит лактазы — фермента, расщепляющего молочный сахар. Брожение и застой в желудке при употреблении мяса говорят о нехватке ферментов поджелудочной железы.
Выделить неподходящие продукты позволяет пищевой дневник.
Аллергические реакции и симптомы, напоминающие отравление, иногда появляются, если с приемом определенной пищи связана негативная эмоция из прошлого.
Категорически запрещается жареная, жирная, соленая пища, газировки и кофе.
Медикаментозное лечение зависит от симптомов и причины заболевания:
- Если боли возникают после приема пищи, назначают блокаторы дофаминовых рецепторов (домперидон) и магнийсодержащие антациды.
- При болях в эпигастрии прописывают тримебутин, антисекреторные средства и антациды.
- При инфекции H. pylori проводится антибактериальная терапия.
В комплексе лечения диспепсического синдрома назначают спазмолитики для желчевыделительной системы, желчегонные средства. С учетом симптомов требуются пробиотики, ферменты, слабительные или противодиарейные препараты.
Народные средства применяют по согласованию с врачом. Ромашковый чай успокаивает воспаление, а листья черники останавливают диарею.
Источник
Диспепсические расстройства возникают у большинства людей. Это сложное патологическое состояние, которое сопровождает множество заболеваний ЖКТ, а также может проявляться при погрешностях в диете и эмоциональных перегрузках. Очень важно вовремя диагностировать недуг, чтобы качественно подойти к его лечению.
Что такое диспепсия
Диспепсия представляет собой комплекс болезненных проявлений в желудке, который часто сопровождается несварением. Данный недуг является кислотозависимым и проявляется у большинства людей с повышенной секреторной функцией пищеварительных желёз. Диспепсический синдром может указывать на наличие определённой патологии ЖКТ или же являться самостоятельным недугом. Резкий выброс соляной кислоты в желудок происходит по разным причинам. Диспепсия может проявляться как у взрослых, так и детей. В первом случае симптоматика выражена особенно остро, а во втором может иметь периодический характер и проявляться не так ярко.

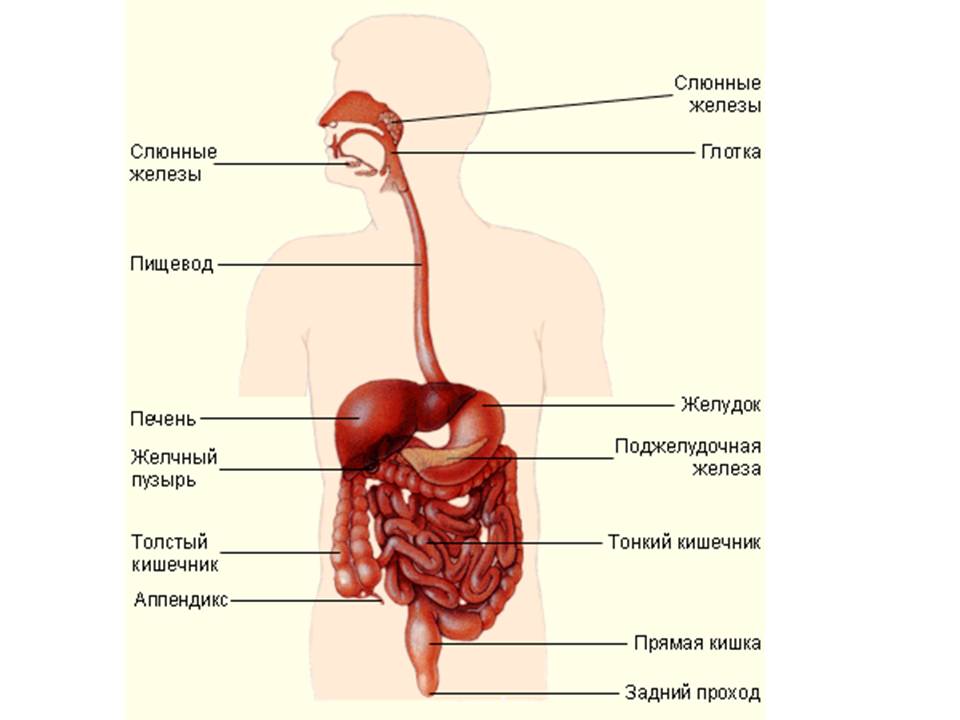
Строение пищеварительной системы показывает тесное соседство всех органов. Диспепсию часто вызывает патология близ располагающихся к желудку органов
Что представляет собой диспепсия — видео
Классификация патологии
Диспепсический синдром подразделяется на функциональный и органический. Первый вид характеризуется наличием определённой симптоматики у практически здоровых людей. Второй тип заболевания появляется на фоне других патологий ЖКТ. Функциональная диспепсия имеет следующую классификацию:
- Язвеноподобный синдром. По своим проявлениям данный тип схож с язвенной болезнью желудка, однако не имеет характерных дефектов слизистой оболочки.
- Дискинетический. Симптомы возникают сразу после еды. И часто сопровождаются проявлениями со стороны кишечника: метеоризмом, ложными позывами к дефекации.
- Неспецифический. Имеет смешанную симптоматику перечисленных выше форм. Практически не встречается у детей.
Существует также следующая классификация диспепсического синдрома:
- Алиментарный вид. Развивается на фоне погрешностей в диете и преобладанием в рационе того или иного продукта. Данный тип подразделяется на:
- бродильную форму — возникает при наличии в рационе значительного количества углеводистой пищи;
- гнилостную — развивается при употреблении большого количества белка, особенно несвежего;
- мыльную или жировую — возникает при преобладании в меню жиров.
- Токсический. Возникает на фоне различных пищевых отравлений, а также при интоксикации ядовитыми веществами. Подразделяется на следующие подтипы:
- интоксикационный — проявляется как желудочными болями, так и расстройством кишечника;
- кишечный токсикоз — развивается на фоне угнетения нормальной микрофлоры и внедрения патогенной.
- Невротический. Проявляется на фоне повышенной тревожности и других психологических расстройств.
- Простой. Может иметь смешанную симптоматику нескольких видов. Однако не проявляется слишком остро. Имеются слабовыраженные симптомы.
- Билиарный. Связан с выбросом жёлчи в желудок. Такой процесс вызывает характерную симптоматику. Сопровождается дисфункцией жёлчного пузыря.
- Ферментативный. Развивается вследствие недостаточного количества пищеварительных ферментов. Подразделяется на:
- гастрогенный тип — возникает при нарушении выработки соляной кислоты и ферментов в желудке;
- энтерогенный — развивается в результате нарушения секреции в кишечнике;
- панкреатогенный — является следствием недостатка ферментов поджелудочной железы;
- гепатогенный — возникает при нарушении выработки жёлчи печенью.
Причины и факторы развития
Диспепсический синдром может иметь следующие причины:
- инфекции, попадающие в желудок при употреблении некачественной пищи;
- хронический гастрит с повышенной секреторной функцией;
- хронический панкреатит и холецистит;
- желчнокаменная болезнь;
- хронический энтероколит и сигмоидит;
- приём некоторых лекарственных препаратов: антибиотиков, нестероидных противовоспалительных средств, гормональных контрацептивов и ацетилсалициловой кислоты.
Провоцирующим фактором могут служить продукты питания, которые повышают кислотность желудочного сока и способствуют гиперсекреции, вызывая изжогу, боли и жжение в эпигастрии. К ним в первую очередь относят кислые, жирные и жареные блюда, а также фастфуд.
Основные симптомы заболевания
Отличительные признаки патологии напрямую зависят от её формы. Алиментарный вид характеризуется:
- метеоризмом;
- болевыми ощущениями в животе;
- отрыжкой;
- чувством переполнения желудка.
Токсический тип имеет следующие симптомы:
- тошноту;
- рвоту;
- жжение в эпигастрии;
- понос;
- повышение температуры тела.
Невротическая диспепсия проявляется:
- повышенной нервозностью;
- жжением в желудке;
- тошнотой;
- комком в горле;
- чередованием поноса и запора.
Билиарный вид характеризуется:
- жжением в эпигастрии;
- изменением цвета кала;
- утренней тошнотой;
- болевыми ощущениями в правом подреберье;
- поносом.
Ферментативная диспепсия проявляется:
- тошнотой;
- тяжестью в желудке и чувством переполнения;
- рвотой;
- поносом с остатками непереваренной пищи.
Отличия в симптомах органической и функциональной диспепсии — таблица
| Вид заболевания | Характерные симптомы |
| Органическая диспепсия |
|
| Функциональная диспепсия |
|
Диагностические исследования
При наличии диспепсических проявлений назначается целый комплекс диагностических исследований:
- ФГДС. Представляет собой метод исследования ЖКТ с помощью специального эндоскопа — тонкой трубки с камерой, которую помещают через ротовую полость в пищевод и желудок для получения детальной картины слизистой оболочки. При этом выявляются микроскопические изменения, а также язвы, эрозии и полипы.
- Колоноскопия. Данный метод схож с предыдущим, однако при нём эндоскоп вводят через прямую кишку и таким образом диагностируют любые изменения в слизистой оболочке. При этом можно дифференцировать диспепсию от рака кишечника и других функциональных заболеваний.
- Биохимическое исследование крови. С помощью данного метода определяется уровень печёночных показателей, а также наличие бактерии Хеликобактер пилори в крови.
- Ирригоскопия. С помощью рентгеновского исследования желудка и кишечника определяется состояние данных органов. Процедуру проделывают с помощью жидкого бария, который пациент должен предварительно проглотить. Именно это вещество является рентгеноконтрастным и, обволакивая слизистые оболочки, позволяет получить детальную картину органов.
- УЗИ. Ультразвуковое исследование позволяет выявить хронический панкреатит, изменения печени и состояние жёлчного пузыря.
- Исследование кала. Проводится с целью определения скрытой крови и микроорганизмов, способных вызвать диспепсические расстройства.
Медикаментозное лечение диспепсических расстройств и первая помощь
Первая помощь при остром проявлении диспепсического синдрома заключается в устранении симптоматики. Это особенно важно при наличии инфекции. В данном случае следует принять адсорбенты, которые помогут вывести из организма возбудителей токсической диспепсии, а также излишнее количество соляной кислоты. К таким препарат относят Энтеросгель и активированный уголь. Если при этом возникает диарея, то можно принять Смекту.
Медикаментозное лечение диспепсических расстройств зависит от проявления характерной симптоматики. Чаще всего применяют следующие группы препаратов:
- Кишечные антибиотики и противодиарейные средства. Среди антисептиков, которые применяются при токсической диспепсии выделяют Альфа Нормикс, действующий непосредственно в желудке и кишечнике. Противодиарейные препараты используют при длительном поносе. Чаще всего это Лоперамид и Смекта.
- Противорвотные лекарства. Применяют при постоянной тошноте и рвоте. Данные препараты блокируют рвотный центр в головном мозге и устраняют неприятные проявления. К ним относят: Церукал и Мотилиум.
- Средства от изжоги и жжения в животе. Антацидные препараты способствуют нейтрализации агрессивных компонентов соляной кислоты и обладают обволакивающим действием на слизистую пищевода и желудка. Чаще всего назначают Маалокс, Ренни и Гастал.
- Спазмолитики и стимуляторы моторики. Способствуют устранению болевых ощущений в животе и ускоряют продвижение пищи по всем отделам ЖКТ, предотвращая процессы брожения. К ним относят Тримедат.
- Пребиотики и пробиотики. Стимулируют рост полезной микрофлоры и регулируют работу кишечника. Самыми популярными из данной линейки средств считаются: Линекс и Хилак Форте.
- Блокаторы протонной помпы. Используют при гиперсекреции пищеварительных желёз. Данные лекарственные средства блокируют выделение соляной кислоты, понижая кислотность желудка. Чаще всего назначают: Омез и Нольпазу.
- Ферменты. Способствуют качественному перевариванию пищи при недостаточной работе поджелудочной железы. Применяют Панкреатин, Мезим и Креон.
Медикаменты, применяемые при диспепсии — галерея
Диетическое питание и список запрещённых продуктов
Диетическое питание при наличии диспепсии способствует регуляции пищеварения и предотвращает возникновение болей и метеоризма. Для этого исключают все продукты, способные вызывать гиперсекрецию и бродильные процессы в кишечнике. К ним относят:
- свежие фрукты, особенно яблоки, виноград и цитрусовые;
- свежие овощи: баклажаны, помидоры, грибы, капусту, бобовые и лук;
- пряности;
- газировку;
- алкоголь;
- полуфабрикаты;
- выпечку;
- кондитерские изделия;
- жирные и жареные блюда;
- фастфуд;
- мороженое;
- соусы.
Список запрещённых продуктов — галерея
Рекомендуемые блюда и продукты
Рекомендуется питаться не менее 4 раз в день, желательно в одно и то же время. Пищу следует тщательно пережёвывать и желательно не пить жидкость во время еды. В рацион следует включить:
- молочные и кисломолочные продукты;
- каши из гречки, пшена и овса;
- овощное рагу из кабачков и картофеля;
- рыбные паровые котлеты;
- бананы и хурму;
- кисель;
- отвар шиповника;
- картофельное пюре;
- вегетарианские щи;
- супы с вермишелью;
- макароны.
Список рекомендуемых блюд — галерея
Народные методы лечения
Для лечения диспепсических расстройств довольно часто применяют методы народной медицины. Самые эффективные рецепты:
- Противовоспалительный сбор, оказывающий спазмолитическое действие. Для приготовления отвара потребуются следующие травы: ромашка, мята, аир и солодка. Их следует взять в равных количествах и перемешать. 1 ст. л. смеси необходимо залить 350 мл кипятка и поставить на слабый огонь. Поварив 10 минут, остудить и профильтровать. Затем принимать по четверти стакана 3 раза в день за 20 минут до приёма пищи в течение 10–14 суток.
- Средство от боли в желудке. Для его приготовления потребуется 1 средняя картофелина. Её необходимо очистить и натереть на тёрке, затем отжать сок через марлю в стакан. Добавить в него по 0,5 ч. л. мёда и сока лимона. Всё тщательно перемешать и слегка подогреть. Принимать 3 раза в день за 10 минут до еды в тёплом виде в течение недели.
- Сбор, регулирующий работу желудка и кишечника. Для его приготовления потребуется мята, ромашка и зверобой. Их следует перемешать в равных количествах. Взять 1 ст. л. смеси и залить 300 мл кипятка. Накрыть крышкой и дать постоять около 30 минут. Затем профильтровать и принимать 3 раза в день за полчаса до еды по четверти стакана в течение 10 суток.
Очень полезно для желудка и кишечника жевать семена льна. В процессе этого происходит образование полезной слизи, которая при проглатывании благотворно сказывается на состоянии слизистой оболочки пищеварительных органов. Устраняется боль, жжение и другие неприятные симптомы. Для этого следует употреблять семена льна натощак по 1 ч. л. в течение месяца. Их нужно тщательно пережёвывать.
Народные методы лечения — галерея
Прогноз лечения и возможные осложнения
При выяснении причины и вида диспепсического расстройства, как правило, прогноз благоприятный, если подходить к лечению комплексно и соблюдать все предписания врача. Последствия могут возникать лишь в том случае, если причиной синдрома служит язва желудка, которая при несвоевременной терапии может привести к кровотечению. То же самое касается панкреатита и холецистита. В первом случае существует риск самопереваривания органа, в результате чего можно попасть на операционный стол. Подобное состояние может привести к летальному исходу.
Холецистит, сопровождающийся желчнокаменной болезнью, также таит в себе опасность. Данный патологический процесс может спровоцировать закупорку жёлчного протока, в результате чего придётся удалять орган.
Профилактические мероприятия
Профилактика диспепсических расстройств заключается в следующем:
- В ранней диагностике заболеваний ЖКТ: холецистита, панкреатита, гастрита, язвы, энтероколита.
- Снижение уровня тревожности, стрессов и эмоциональных перегрузок.
- Рациональное питание с исключением продуктов, повышающих кислотность.
- В избегании перекусов и быстрой еды находу.
Диспепсические расстройства хорошо поддаются лечению, особенно на начальной стадии. Важным моментом считается выявление провоцирующего фактора, после устранения которого, состояние пациента улучшается. Соблюдение профилактики способствует нормальной работе желудочно-кишечного тракта.
Источник
