Геморрой лечение при язве желудка
Причины заболевания
Геморрою подвержены как мужчины, так и женщины. Патогенетическим фактором развития геморроя является нарушенное кровообращение в геморроидальных венозных скоплениях, способствующие развитию дистрофических изменений в соединительнотканных и мышечных структурах, которые закрепляют узлы внутри анального канала.
Причинами развития геморроя могут быть:
- употребление алкогольных напитков, острых и пряных блюд, которые провоцируют воспаления в прямой кишке и застойные кровяные процессы в органах малого таза;
- ведение сидячего образа жизни (сидячая работа, малоподвижность). Именно во время сидения в венах прямой кишки увеличивается кровяное давление, что приводит к застою крови и развитию геморроя;
- профессии, требующие продолжительного нахождения в сидячем положении (водители, пилоты и др.);
- нарушению кровообращения в перианальной зоне могут способствовать некоторые виды спорта: конный, велосипедный, тяжелая атлетика;
- склонность к расстройствам стула (частые запоры или поносы);
- беременность и роды. Геморрой развивается в силу увеличенного сдавления сосудов малого таза во время беременности;
- трещины прямой кишки или такое заболевание как анит;
- опухолевые и воспалительные заболевания малого таза;
- длительное сидение на унитазе, чрезмерное натуживание (длительное пребывание в сидячем положении, когда расслаблены мышцы промежности приводит к ослаблению естественной поддержки геморроидальных узлов);
- наследственные факторы (нередко геморрой становится семейным заболеванием);
- чрезмерные физические нагрузки и поднятие тяжестей (при этом происходит повышение внутрибрюшного давления, что приводит к выпадению геморроидальных узлов).
Симптомы и протекание заболевания
Различают острый и хронический геморрой.
Симптомы геморроя
Острый геморрой
Клинически острый геморрой проявляется тромбозом наружных геморроидальных узлов, либо выпадением из анального канала тромбированных внутренних узлов. Тромбоз геморроидальных узлов характеризуется значительным их увеличением, уплотнением, узлы причиняют довольно интенсивную боль (прокталгия), в особенности при дефекации.
Хронический геморрой
Основные клинические признаки хронического геморроя: эпизоды кровотечений из заднего прохода, зуд и жжение в перианальной области, периодические выпадения внутренних геморроидальных узлов. Неплотное смыкание сфинктера заднего прохода и постоянное выпадение геморроидальных узлов может способствовать возникновению прозрачных слизистых выделений из заднего прохода.
Кровотечение — весьма распространенный признак геморроя и предполагается, что периодические эпизоды кровоточивости из заднего прохода бывают у 10% населения. В 70-80% случаев причиной этих кровотечений является геморрой. Однако, большая часть больных не обращаются за медицинской помощью, поскольку кровотечения скудные и редкие и им не придают особенного значения. Кроме того, многие стесняются обращаться к проктологу или бояться методов обследования. Геморроидальное кровотечение появляется, как правило, во время дефекации, Это могут быть алые брызги в момент натуживания или следы крови на бумаге. Если кровь после дефекации осталась в прямой кишке, в следующий раз она выходит в виде темных сгустков. Продолжительно существующий геморрой проявляется выпадением внутренних геморроидальных узлов. Первоначально узлы выпадают при натуживании во время дефекации. В дальнейшем при прогрессировании заболевания узлы выпадают все чаще, при кашле, чихании. Самостоятельно не вправляются, приходится осуществлять ручное вправление. Со временем, выпадение узлов становится постоянным, узлы не поддаются вправлению.
Выпадающие наружу геморроидальные узлы могут доставлять значительный дискомфорт, кроме того они склонны к тромбированию. Зачастую геморрой сопровождается анальным зудом, обусловленным постоянным раздражением кожи в области ануса выделениями.
Выделяют 3 формы геморроя.
- Внутренний геморрой (характеризуется увеличением внутренних геморроидальных узлов (увеличенных, набухших сосудистых сплетений в области анального отверстия, располагающихся под слизистой оболочкой прямой кишки и под кожей заднего прохода) и их выпадением) возникает в 50% случаев.
- Наружный геморрой (наружные узлы при тромбозе (образовании тромбов (сгустков крови) в сосудах, препятствующих нормальном кровотоку по ним) провоцируют возникновение боли и формирование в исходе (в стадии затихания острого процесса) заболевания кожной складки (растянутой на фоне воспаления геморроидальных узлов кожи, которая не сократилась после стихания геморроидального процесса и осталась в виде складки вокруг анального отверстия) — в 10-15% случаев.
- Комбинированный геморрой — для этой формы характерны признаки как наружного геморроя, так и внутреннего. Развивается в 40% случаев.
Также выделяют 4 стадии заболевания.
- 1 стадия. Характеризуется возникновением кровотечения из анального отверстия во время дефекации (опорожнения прямой кишки). Геморроидальные узлы при этом не выпадают.
- 2 стадия. К кровотечениям присоединяется выпадение узлов при натуживании во время дефекации. После ее окончания узлы вправляются самостоятельно, то есть убираются сами, без помощи пациента.
- 3 стадия. Геморроидальные узлы кровоточат, выпадают при дефекации и самостоятельно не вправляются (только вручную). К концу этой стадии наблюдается выпадение узлов не только при дефекации, но и при любом другом процессе, сопровождающемся повышением давления в брюшной полости (чихание, кашель, физическая нагрузка и др.).
- 4 стадия. Для этой стадии характерно вовлечение в процесс всей анальной области, массивные кровотечения и выпадение узлов происходят при малейших нагрузках, узлы не вправляются или повторно выпадают после вправления; для геморроидальных узлов характерно наличие тромбоза (образования в просвете сосудов тромбов (сгустков крови), перекрывающих собой кровоток), провоцирующего приступ острого геморроя (развитие воспаления, затрагивающего помимо анального канала подкожную клетчатку заднего прохода). Кровотечение является очень частым осложнением геморроя, но не обязательно сопутствует ему.
Что нужно сделать незамедлительно при возникновении симптомов?
При возникновении симптомов ущемления или проявлений некроза нельзя пытаться самостоятельно вправлять узлы или заниматься самолечением. Этими действиями можно еще больше повредить некротизированные участки, вызвать развитие сепсиса. Разрушение омертвевших тканей приведет к выходу сгустков крови и массивному кровотечению, что может закончиться смертельным исходом.
Необходимо безотлагательно обратиться к проктологу для диагностики и назначения полноценного лечения. Для расслабления анальных мышц можно использовать контрастные компрессы или примочки, чередуя приготовленные холодные и теплые отвары противовоспалительных трав, лед, чистую воду.
Лечение заболевания
Для достижения оптимального лечебного эффекта обязательно необходим комплексный и что самое главное — индивидуальный подход к каждому конкретному случаю.
Выбор метода лечения зависит от стадии заболевания и наличия осложнений. Выделяют консервативное и хирургическое лечение.
Консервативное (безоперационное) лечение назначают пациентам с 1-2 стадиями заболевания. Выделяют:
- Местное лечение (то есть лечение непосредственно в области прямой кишки) заключается в применении следующих препаратов:
- антикоагулянтов (лекарственных препаратов, которые используются для профилактики образования тромбов (сгустков крови в просвете сосудов));
- гемостатических препаратов (препаратов, способствующих остановке кровотечения); ранозаживляющих;
- противозудных;
- противовоспалительных;
- обезболивающих. Эти препараты чаще применяют в виде свечей или мазей.
- Общее лечение направлено на нормализацию тонуса (напряжение сосудистой стенки) и прочности сосудов, улучшение общего состояния пациента. Включает назначение:
- флеботропных препаратов (укрепляющих стенки сосудов);
- витаминов;
- слабительных средств (для пациентов с хроническими запорами);
- специальных диет с повышенным содержанием клетчатки и пищевых волокон (овощи, каши с отрубями и др.), обильным питьем;
- исключается прием острой пищи и алкоголя. Также рекомендовано изменение образа жизни малоактивных пациентов, занятие лечебной физкультурой.
Хирургические методы лечения.
- Малоинвазивные (небольшие по объему вмешательства) методы оперативного лечения:
- склеротерапия (введение с помощью шприца или аноскопа (прибора для осмотра анального канала) склерозирующих (вызывающих замещение ткани узла соединительной (плотной тканью)) препаратов. Узлы при этом уменьшаются и прекращают кровоточить. Показано пациентам с 1-3 стадиями заболевания и при кровотечениях;
- инфракрасная коагуляция (фотокоагуляция; с помощью аноскопа в анальный канал вводят световод (устройство для направленной передачи света) с интенсивным тепловым излучением). Метод подходит для остановки кровотечения;
- лигирование геморроидальных узлов латексными кольцами (через аноскоп в прямую кишку вводят лигатуру (плотную нить), которой обвязывают расширенный узел, перекрываю кровоток. Отторгнувшийся без питания узел вместе с лигатурой отходит на 7-14 день. На месте перевязки образуется культя, покрытая соединительной тканью). Метод применяют на последних стадиях заболевания (на 3-4 стадии);
- лазерная коагуляция (при помощи аноскопа в полость прямой кишки вводят лазерный коагулятор (аппарат, прижигающий сосуды с помощью лазера), которым восстанавливают нормальную фактуру ткани). Метод применяют у пациентов с 1-3 стадией заболевания;
- дезартеризация геморроидальных узлов (локализацие (обнаружение) и прошивание шовными нитями артерий выше геморроидальных узлов. Узлы уменьшаются в размере и прекращают кровоточить). Метод применяют у пациентов с 1-3 стадиями заболевания.
- «Большое» оперативное вмешательство (большее по объему и по сложности производимых манипуляций):
- геморроидэктомия (хирургическое удаление воспаленных и кровоточащих тканей с последующей пластикой анального канала (восстановлением его внешнего вида и функциональных способностей); один из самых эффективных методов лечения. Чаще применяют на 3-4 стадиях заболевания, при наличии осложнений);
- трансанальная резекция (удаление части) слизистой оболочки прямой кишки (метод, при котором геморроидальные узлы (увеличенные, набухшие сосудистые сплетений в области анального отверстия, которые представлены артериями располагающиеся под слизистой оболочкой прямой кишки и под кожей заднего прохода) не удаляют, а подтягивают кверху, снижая их объем и вызывая постепенное замещение их соединительной тканью (вследствие нарушения питания этих узлов из перевязанных артерий).
Различные методы лечения можно комбинировать друг с другом — учитываются аспекты течения заболевания и наличие осложнений.
Противопоказанием для хирургических методов лечения являются инфекционные заболевания при осложненном геморрое, развившиеся на фоне постоянной травматизации геморроидальных узлов и тканей, окружающих прямую кишку (например, парапроктит (инфекционное воспаление околокишечных тканей)).
Язва и эрозия геморроидальных узлов
При отсутствии адекватной терапии геморрой быстро развивается и переходит из 1-2 стадии в третью или даже четвертую. На поздних этапах болезни всегда наблюдаются серьезные осложнения, которые пациенту уже не удается игнорировать. Хроническое течение заболевания сопровождается:
- отеками,
- изменением розового цвета уплотнения на синюшный или багровый оттенок,
- некротическими процессами,
- наличием трещин, эрозии, язв,
- воспалением окружающих тканей.
Все эти проявления не только болезненны, но и крайне опасны.
Язва геморроидального узла или прямой кишки представляет собой нарушение целостности кожно-слизистых оболочек. Она бывает единичной, множественной или осложненной многочисленными эрозиями геморроидальных узлов. Если немедленно не приступить к терапии, то возможно кровотечение, развитие сепсиса, при попадании в кровь через ранку гноеродных бактерий. Больные с кровотечением геморроя и с септическими состояниями подлежат экстренной госпитализации в стационарное отделение.
Диагностика заболевания
Диагностика геморроя не составляет труда. Диагноз, как правило, выявляется при опросе пациента и первом амбулаторном осмотре. При осмотре оценивается степень выпадения узлов из анального канала, возможность их обратного вправления, кожные покровы анальной области, наличие и степень кровоточивости.
Для диагностики заболевания достаточно пальцевого обследования и аноскопии (инструментальное обследования прямой кишки), которая позволяет осмотреть анальный канал и конечный отдел прямой кишки на глубину 7-10 сантиметров.
При наличии определенных показаний, например, при жалобах на регулярные кровотечения, возрасте пациента старше 50 лет, при сопутствующих гастроэнтерологических жалобах, дополнительно проводится ректороманоскопия, которая позволяет осмотреть всю прямую кишку на глубину 20-30 см, и колоноскопия (метод эндоскопической диагностики), позволяющая осмотреть всю толстую кишку.
УЗИ органов брюшной полости позволяет исключить или выявить сопутствующие заболевания пищеварительного тракта. Для исключения кровотечения из верхних отделов пищеварительной системы назначают гастроскопию.
Практика показывает, что у трети больных, страдающих геморроем, обнаруживаются заболевания анального канала и толстого кишечника, некоторые из них могут также быть причиной кровотечения из заднего прохода. Нередко при осмотре и обследовании по поводу геморроя удается диагностировать рак толстой кишки.
Геморрой дифференцируют (уточняют диагноз при сходных симптомах с болезнями):
- с анальной трещиной, которая также может давать кровотечение и боль в области ануса;
- выпадение слизистой или всей прямой кишки, при этом образование имеет цилиндрическую форму;
- с раком прямой кишки, при котором также присутствует кровотечение. Есть редкие формы рака, которые выглядят как геморрой;
- с кожными заболеваниями, в частности, с кондиломами;
- другими причинами кровотечения могут быть колит (воспаление кишки), полипы.
Профилактика и прогноз
Профилактика язвенной болезни заключается в исключении вредных привычек, нормализации сна и психоэмоционального состояния, предупреждении запоров и геморроидальной болезни.
Важно соблюдать обильный питьевой режим, включать в рацион не менее 30 г клетчатки ежедневно. Особую роль играет активный образ жизни. Гиподинамия усугубляет течение патологического процесса.
Прогноз при неосложненной язве прямой кишки практически всегда благоприятный. Своевременная адекватная терапия позволяет предупредить жизнеугрожающие осложнения, улучшить качество жизни больного. При необходимости проведения срочной операции по поводу осложнений и установки постоянной стомы больные становятся инвалидами.
Цены на лечение геморроя в Израиле
| Заболевание | Ориентировочная цена, $ |
| Цены на обследование и лечение при раке яичка | 3 730 — 39 940 |
| Цены на вапоризацию аденомы простаты «зеленым лазером» | 16 050 |
| Цены на диагностику и лечение импотенции | 1 320 — 50 000 |
| Цены на диагностику мочеполовой системы у мужчин | 5 630 |
| Цены на лечение рака яичка | 15 410 |
| Цены на лечение мочекаменной болезни | 11 760 — 16 180 |
| Цены на лечение рака мочевого пузыря | 21 280 — 59 930 |
| Цены на диагностику простатита | 2 720 |
| Цены на диагностику мужского бесплодия | 6 300 |
| Цены на лечение рака предстательной железы | 23 490 — 66 010 |
| Заболевание | Ориентировочная цена, $ |
| Цены на обследование при раке желудка | 5 730 |
| Цены на диагностику болезни Крона | 3 560 — 4 120 |
| Цены на диагностику рака желудочно-кишечного тракта | 4 700 — 6 200 |
| Цены на диагностику гепатита С | 5 700 — 6 300 |
| Цены на лечение рака фатерова соска | 81 600 — 84 620 |
| Цены на лечения рака прямой кишки | 66 990 — 75 790 |
| Цены на лечение рака поджелудочной железы | 53 890 — 72 590 |
| Цены на лечение рака пищевода | 61 010 — 81 010 |
| Цены на лечение рака желчного пузыря | 7 920 — 26 820 |
| Цены на лечение неспецифического язвенного колита | 5 670 |
| Цены на лечение рака желудка | 58 820 |
| Цены на диагностику и лечение желчнокаменной болезни | 9 000 — 11 950 |
| Цены на лечение гастроэнтерологических заболеваний | 4 990 — 8 490 |
| Цены на диагностику болезни Крона | 5 730 — 9 590 |
| Цены на лечение вирусного гепатита С и В | 5 380 — 7 580 |
| Цены на лечение рака желудочно-кишечного тракта | 4 700 — 6 200 |
Решение проктологических проблем в израильских клиниках обходится в среднем на 40% дешевле, чем в медучреждениях Западной Европы и США, предоставляющих медицинские услуги аналогичного уровня. На адекватность ценника здешних больниц влияет внушительный объем государственной помощи и контроль тарифов со стороны израильского Министерства здравоохранения.
Стоимость лечения того или иного проктологического заболевания зависит от его характера, сложности, стадии развития, наличия у пациента сопутствующих патологий и от общего состояния его здоровья. Среди факторов, влияющих на цену, – уровень клиники, авторитет и опыт лечащего врача, используемые лечебно-диагностические методы, примененные медикаменты и многое другое. Предварительную стоимость можно узнать в рамках бесплатной консультации с представителем выбранного израильского медцентра: он изучит проблему, вместе с врачом составит примерный перечень необходимых обследований и возможный лечебный план, после чего сориентирует по общей сумме. Окончательная цена станет известна уже после прохождения всех диагностических процедур непосредственно в клинике и утверждения врачом терапевтической программы.
Внутренний геморрой эрозия
При отсутствии адекватной терапии геморрой быстро развивается и переходит из 1-2 стадии в третью или даже четвертую. На поздних этапах болезни всегда наблюдаются серьезные осложнения, которые пациенту уже не удается игнорировать. Хроническое течение заболевания сопровождается:
- отеками,
- изменением розового цвета уплотнения на синюшный или багровый оттенок,
- некротическими процессами,
- наличием трещин, эрозии, язв,
- воспалением окружающих тканей.
Все эти проявления не только болезненны, но и крайне опасны.
Язва геморроидального узла или прямой кишки представляет собой нарушение целостности кожно-слизистых оболочек. Она бывает единичной, множественной или осложненной многочисленными эрозиями геморроидальных узлов. Если немедленно не приступить к терапии, то возможно кровотечение, развитие сепсиса, при попадании в кровь через ранку гноеродных бактерий. Больные с кровотечением геморроя и с септическими состояниями подлежат экстренной госпитализации в стационарное отделение.
Видеоматериалы по теме
( 2 оценки, среднее 4.5 из 5 )
Источник
- Читайте по теме:
Лечение язвы двенадцатиперстной кишки - Диета при язве желудка
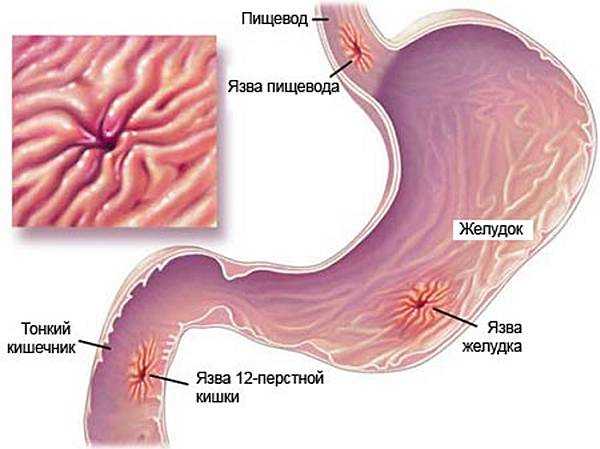
Язва желудка – это хроническая патология, часто рецидивирующая, основным признаком которой является формирование язвенного дефекта в стенке желудка, проникающего в подслизистый слой. Протекает эта патология с чередованием периодов обострения и ремиссии.
В развитых странах частота встречаемости заболевания составляет примерно 10-15% среди населения, а это очень большие цифры. Также отмечается тенденция роста патологии среди женщин, хотя раньше считалось, что язва желудка – это преимущественно мужское заболевание. Страдают этой патологий в основном люди от 30 до 50 лет.
Почему и как развивается язва?
| Заражение Хеликобактер пилори (Helicobacter pylori) | Основная причина развития заболевания. Эта спиралевидная бактерия вызывает 45-75% всех случаев язвы желудка. Источником заражения является больной человек или бактерионоситель. Передаваться микроб может через:
|
| Вследствие приема медикаментов | Вторая по частоте причина появления патологии. К таким лекарствам относятся:
|
| Как осложнение различных хронических заболеваний |
|
| В результате острых заболеваний и состояний (так называемые «стрессовые язвы») |
|
| Социальные причины |
|
Какие бывают виды язвы желудка?
| По локализации выделяют: | По числу язвенных поражений: | По размеру дефекта: | По стадиям развития: |
|
|
|
|
Симптомы язвы желудка
Признаки патологии могут быть довольно разнообразны, зависят они от размеров и месторасположения дефекта, индивидуальной чувствительности к боли, фазы болезни (обострение или ремиссия), наличия осложнений, возраста больного и сопутствующей патологии.
Боль — основной признак при язве желудка. Болевой синдром имеет некоторые особенности:
- боль может быть ранней (в первые пару часов после еды, если дефект располагается в теле или кардии желудка), поздней (более двух часов, обычно при локализации в привратнике), тощаковой или голодной (беспокоят до приема пищи) и ночной (появляются обычно во второй половине ночи);
- боль может появляться и исчезать, в зависимости от активности воспалительного процесса;
- боль имеет тенденцию к весенне-осеннему обострению;
- по характеру она может быть острой, режущей, тянущей, колющей, тупой и так далее;
- боль проходит после приема антисекреторных медикаментов и антацидов;
- интенсивность ее различная, от легкого недомогания до нестерпимых ощущений;
- обычно испытывает боль в эпигастрии, левой половине грудной клетки, за грудиной, левой руке или в спине. Атипичной локализацией боли является правое подреберье, поясничная область, малый таз.
Следует помнить, что около 20% пациентов не имеют болевого синдрома. Обычно такое происходит в старческом возрасте, при сахарном диабете, приеме НПВС.
Другие признаки язвенной болезни:
- изжога – ощущение жжения в надчревной области. Причиной ее появления является попадание агрессивного кислого желудочного содержимого в просвет пищевода;
- тошнота и рвота – вызваны нарушением моторики желудка. Рвота возникает через пару часов после приема пищи и вызывает облегчение;
- отрыжка – внезапный непроизвольный заброс малого количества желудочного сока в полость рта. Характеризуется она кислым или горьким ощущением во рту. Возникает отрыжка из-за нарушения работы кардиального сфинктера.
- снижение аппетита – появляется из-за нарушения моторной функции ЖКТ либо человек осознанно отказывается от еды из-за боязни появления боли;
- запоры – задержка испражнений более 2х суток. Возникают из-за повышенной секреции соляной кислоты и задержки продуктов в желудке;
- чувство тяжести в животе, возникающее после еды;
- быстрое насыщение;
- ощущение вздутия живота.
Осложнения
Как и многие другие болезни, язва желудка может иметь осложнения, порой довольно опасные. К ним относятся: 
Пенетрация
Пенетрация – это разрушение стенки желудка, при этом дном язвы становится расположенный рядом орган. Обычно это поджелудочная железа. Соляная кислота и пепсин разрушают ее структуру, вызывая острый деструктивный панкреатит. Первыми симптомами пенетрации является резкая опоясывающая боль в животе, лихорадка и повышение в крови альфа-амилазы.
Перфорация
Перфорация – это разрушение стенки органа и попадание его содержимого в брюшную полость или забрюшинное пространство. Возникает в 7-8% случаев. Нарушение целостности стенки может спровоцировать поднятие тяжестей, тяжелый физический труд, употребление жирной и острой пищи, выпивка. Клиническая картина характеризуется всеми признаками разлитого перитонита (общая слабость, боль в животе на всем протяжении, интоксикация и другие).
Диагностировать перфорацию желудка помогает обзорная рентгенография брюшной полости в вертикальном положении! На ней можно увидеть дисковидное просветление (газ) под куполом диафрагмы.
Малигнизация
Малигнизация – это перерождение язвы в рак желудка. Встречается это осложнение нечасто, примерно у 2-3% больных. Примечательно то, что язвы двенадцатиперстной кишки никогда не трансформируются в злокачественную опухоль. При развитии рака пациенты начинают терять в весе, у них появляется отвращение к мясной пищи, аппетит снижен. Со временем появляются симптомы раковой интоксикации (лихорадка, тошнота, рвота), бледность кожных покровов. Человек может терять вес вплоть до кахексии (полное истощение организма).
Стеноз привратника
Стеноз привратника возникает, если язвенный дефект локализуется в пилорическом отделе. Привратник – это самая узкая часть желудка. Частые рецидивы приводят к рубцеванию слизистой и сужению пилорического отдела. Это приводит к нарушению прохождения пищи в кишечник и ее застой в желудке.
Выделяют 3 стадии стеноза привратника:
- компенсированная – у пациента появляется чувство тяжести и переполнения в надчревной области, частая отрыжка кислым, но общее состояние остается удовлетворительным;
- субкомпенсированная – больные жалуются, что даже небольшой прием пищи вызывает ощущение распирания и тяжести в животе. Рвота случается часто и приносит временное облегчение. Пациенты худеют, бояться кушать;
- декомпенсированная – общее состояние тяжелое или крайне тяжелое. Съеденная пища больше не проходит в кишечник из-за полного сужения привратника. Рвота обильная, многократная, случается сразу же после употребления продуктов. Больные обезвожены, у них наблюдается потеря массы тела, нарушение электролитного баланса и рН, мышечные судороги.
Кровотечение
Желудочно-кишечное кровотечение возникает из-за разрушения стенки сосуда на дне язвы (см. причины кровотечения из заднего прохода). Это осложнение довольно часто встречается (около 15% пациентов). Клинически оно проявляется рвотой «кофейной гущей», меленой и общими признаками кровопотери.
Рвота «кофейной гущей» получила свое название из-за того, что кровь, попадая в просвет желудка, вступает в химическую реакцию с соляной кислотой. И на вид она становится коричнево-черной с мелкими крупинками.
Мелена – это дегтеобразный или черный стул (см. причины кала черного цвета). Цвет кала обусловлен также взаимодействием крови с желудочным соком. Однако, следует помнить, что некоторые медикаменты (препараты железа, активированный уголь) и ягоды (ежевика, черника, черная смородина) могут окрашивать стул в черный цвет.
Общие признаки кровопотери включают в себя общую бледность, снижение артериального давления, тахикардию, одышку. Кожа покрывается липким потом. Если кровотечение не купировать, человек может потерять слишком много крови и умереть.
Как выявить заболевание?
Заподозрить язвенную болезнь врачу помогают жалобы больного и анамнез заболевания. Однако, чтоб точно диагностировать болезнь, терапевты назначают ряд специальных процедур.
Методы обнаружения язвы желудка:
- Общий анализ крови — Уменьшение количества эритроцитов и гемоглобина (анемия), повышение СОЭ
- Фиброэзофагогастродуоденоскопия (ФЭГДС) — С помощью специальной резиновой трубки с камерой (фиброгастроскопа) врач может собственными глазами увидеть состояние слизистой оболочки пищеварительного тракта. Также этот метод позволяет провести биопсию стенки органа, то есть отщипнуть от нее небольшой кусочек.
- Рентгенография желудка с контрастом — Методика в настоящее время несколько устарела. Суть ее заключается в следующем: больной выпивает контрастную бариевую смесь. Затем врач-рентгенолог проводит ряд снимков, которые показывают, как продвигается контраст по слизистой. Картина язвенного дефекта обычно описывается как «симптом ниши».
- рН-метрия и суточное мониторирование рН желудочного сока — Это инвазивная и болезненная методика, позволяющая оценить, насколько агрессивен желудочный сок по отношению к слизистой оболочки.
Способы выявления хеликобактера:
- Серологический — Выявление антител в крови к H.pylori
- Радионуклидный уреазный дыхательный тест — Основан на выделении микробом мочевины, которые выходит с воздухом. Методика является безопасной, для обнаружения хеликобактера необходимо лишь подышать в специальный контейнер.
- Каловый тест — Обнаружение антигена хеликобактера в стуле, используется для определения эффективности лечения
- Быстрый уреазный тест — Проводится после фиброгастроскопии. Полученный кусочек слизистой тестируют особым индикатором, который выявляет H.pylori
Лечение язвы желудка
Терапия этой болезни является многокомпонентной. Обязательным является эрадикация (уничтожение) Хеликобактер пилори, уменьшение кислотности желудочного сока, устранение неприятным симптомов (изжога, тошнота) и предотвращение осложнений.
Терапия антибиотиками
Когда была доказана связь язвенной болезни Хеликобактер пилорис, лечение не обходится без подключения антибиотиков. Ранее считалось, что лечение должно длиться до полного исчезновения микроба, что подтверждалось:
- анализом крови на антитела
- посевом
- уреазным тестом при ФГДС
Затем выяснилось, что вызывают заболевание не все виды Хеликобактера, и полного их уничтожения добиться невозможно, поскольку при гибели их в 12-перстной кишке и желудке, он перемещается ниже в кишечник, приводя к воспалению и сильному дисбактериозу. Также возможно повторное заражение при пользовании общей посудой и во время процедуры ФГДС, которые следует выполнять только по строгим показаниям.
На сегодняшний день целесообразно проводить 1 или 2 курса терапии антибиотиками, если после первого курса бактерия не погибла, выбирается другая схема лечения, используются следующие препараты:
- Макролиды (Кларитромицин)
- Полусинтетические пенициллины (Амоксициллин)
- Тетрациклином
- Производные нитроимидазола (Метронидазол) при доказанном инфицировании Хеликобактером
Антисекреторные препараты
- Антациды — Алмагель, маалокс, сукральфат, кеаль. Они обволакивают слизистую оболочку, также нейтрализуют соляную кислоту и обладают противовоспалительным действием.
- Блокаторы Н2-гистаминовых рецепторов — Ранитидин, ринит, фамотидин, квамател. Блокаторы гистаминовых рецепторов препятствуют действию гистамина, взаимодействует с париетальными клетками слизистой и усиливает выделение желудочного сока. Но их практически перестали использовать, поскольку они вызывают синдром отмены (когда после прекращения терапии симптомы возвращаются).
- Блокаторы протонной помпы — Омепразол, омез, пантопразол, рабепразол, эзомепразол, лансопразол, контролок, рабелок, нексиум (см. более полный список язва 12 -перстной кишки). Блокируют Н+/К+-АТФазу или протонный насос, тем самым препятствуя образованию соляной кислоты.
- Синтетические аналоги простагландина Е1 Мизопростол, сайтотек. Угнетают секрецию соляной кислоты, увеличивает образование слизи и бикарбонатов.
- Селективные блокаторы М-холинорецепторов (пиренципин, гастроцепин) снижают выработку соляной кислоты и пепсина. Применяются как вспомогательная терапия при выраженных болях, среди побочных эффектов сухость во рту и сердцебиение.
Средства, повышающие защиту слизистой оболочки
- Сукральфат (вентер) — создает защитное покрытие на дне язвы
- Натрия карбеноксолон (биогастрон, вентроксол, кавед-с) помогает ускорить восстановление слизистой оболочки.
- Коллоидный субцинат висмута — Де-нол. Образует пептидновисмутовую пленку, которая выстилает стенку желудка. Помимо этого ион висмута оказывает бактерицидное действие по отношению к хеликобактеру.
- Простогландины синтетические (энпростил) стимулируют восстановление клеток и слизеобразование.
Прочие препараты
- Успокоительные средства (Тенотен, валериана), антидепрессанты (амитриптилин). транквилизаторы (седуксен, элениум, тазепам).
- Прокинетики — Домперидон, мотилиум, метоклопрамид, церукал, итоприд, праймер. Улучшают моторику пищеварительного тракта, способствую прохождению пищи в кишечник.
- Спазмолитики — Мебеверин (дюспаталин), дротаверин, но-шпа. Устраняют спазм мышечных клеток стенки желудка, уменьшают болевой синдром.
- Пробиотики — Энтерожермина, бифиформ, линекс (см. список пробиотиков). Назначаются при антибиотикотерапии.
Курс лечения язвы желудка 2-6 недель в зависимости от общего состояния и размеров дефекта.
Схемы лечения
Уничтожение H.pylori способствует лучшему рубцеванию язвенного дефекта. Это первый шаг лечения язвенной болезни. Существует две основных схемы антибактериальной терапии. Назначаются они пошагово, то есть лекарства первой линии не сработали, тогда пробуют вторую схему.
1я линия эрадикации (в течение недели):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Полусинтетические пенициллины (Амоксициллин) по 1000 мг дважды в день или производные нитроимидазола (Метронидазол) по 500 мг также дважды в день.
- Макродиды (Кларитромицин) по 500 мг дважды в сутки.
В случае неудачи предлагается 2я линия эрадикации (1 неделя):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Производные нитроимидазола (Метронидазол) по 500 мг также трижды в день.
- Висмута субцитрат (Де-нол) по 120 мг 4 раза в сутки.
- Тетрациклины (Тетрациклин) по 0,5г 4 раза ?
