Характер болей при деструктивном панкреатите

 Острый деструктивный панкреатит
Острый деструктивный панкреатитОстрый деструктивный панкреатит представляет собой один из тяжелейших недугов, которые встречаются у человека при расстройствах функционирования поджелудочной.
Панкреатиты представляют собой комплекс недугов, при которых фиксируется появление и развитие острого воспаления в тканях органа, сопровождающееся возникновением деструктивных процессов, связанных с патразрушением структуры и целостности клеток железы. В процессе прогрессирования острого деструктивного панкреатита клеточной мембраны наблюдается заполнение свободного межклеточного пространства ферментами, синтезируемыми клетками поджелудочной, что вызывает самопереваривание тканей.
Общая характеристика и фазы прогрессирования острой деструктивной формы панкреатита
В случае прогрессирования в 15-20% случаев болезнь приобретает деструктивные формы острого панкреатита. При развитии острой формы деструктивного панкреатита смертность составляет до 30% случаев. В случае развития тяжелой формы недуга летальность может достигать 100%.
При остром деструктивном панкреатите максимальная летальность наблюдается в первую, третью и четвертую недели с момента начала развития заболевания в организме. Смерть пациента при остром деструктивном панкреатите на второй неделе прогрессирования недуга фиксируется реже всего. Летальный исход на этой стадии характерен для людей в пожилом возрасте. Неблагоприятный исход на второй неделе течения заболевания может наступить в случае развития недуга у человека с ослабленным организмом.
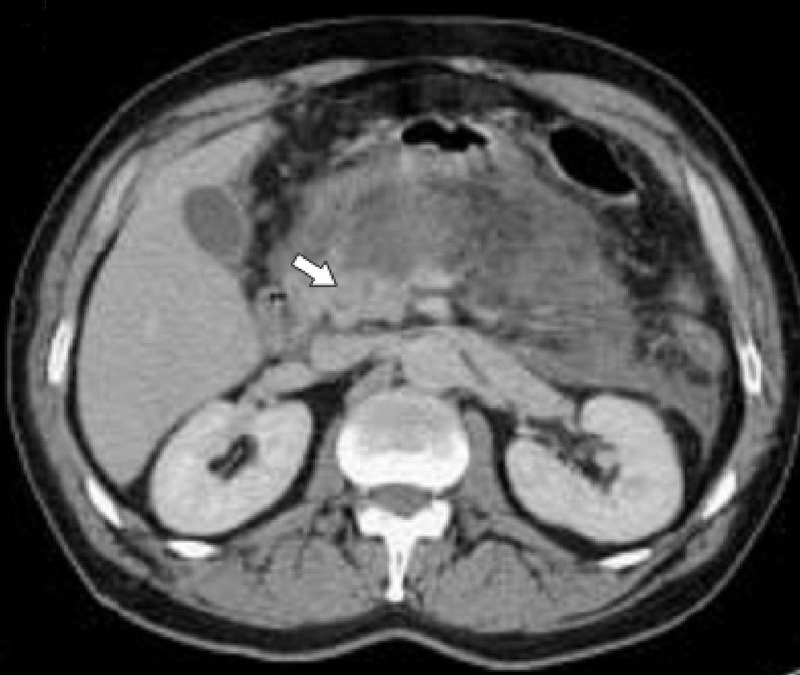 Компьютерная томография деструктивного панкреатита
Компьютерная томография деструктивного панкреатита
При прогрессировании острой формы деструктивного панкреатита выделяются несколько фаз, для которых характерно проявление определенных изменений в тканях поджелудочной и тканях, окружающих орган.
Фазы заболевания:
- Первая фаза острого деструктивного панкреатита носит название ферментативной. Длительность этой фазы составляет до 3 суток с момента начала развития болезни, при этом наблюдается формирование участков некроза тканей поджелудочной. В конце ферментативной фазы наблюдается светлый промежуток, при котором происходит снижение проявлений симптомов болезни и переход ферментативной фазы в реактивную.
- Вторая фаза острой формы деструктивного панкреатита носит название реактивной, как правило, эта фаза недуга регистрируется со второй недели развития нарушения. Реактивная фаза является промежуточной и носит название фазы перипанкреатического инфильтрата.
- Третья фаза острого деструктивного панкреатита носит название стадии секвестрации. Эта фаза развивается с третьей недели течения болезни.
Третья фаза острого деструктивного панкреатита в своем прогрессировании может иметь 3 типа развития событий.
Первое направление характеризуется процессом рассасывания перипанкреатического инфильтрата и наступлением выздоровления пациента, такое течение недуга наблюдается в 35% случаев выявления болезни.
У 1/3 пациентов, заболевших острым деструктивным панкреатитом, наблюдается прогрессирование асептической секвестрации, которая заключается в осуществлении процесса отторжения некротизированного участка от тканей органа, сохранивших свою жизнеспособность. В случае развития недуга в этом направлении происходит формирование парапанкреатической кисты без нагноений.
У 30-35% пациентов наблюдается прогрессирование септической секвестрации, при которой происходит формирование гнойных и септических осложнений. Этот вариант третьей фазы является наиболее опасным для здоровья и жизни человека.
Причины и симптоматика развития острой формы деструктивного панкреатита
В соответствии с данными, полученными в результате научных исследований, которые проведены в последнее время, основными факторами острого деструктивного панкреатита являются:
- алкогольсодержащие напитки;
- недуги, связанные с нарушениями в работе желчевыводящих путей;
- заражение глистами;
- травмы брюшины;
- интоксикации различного генеза.
 При первых подозрениях на панкреатит пациента следует немедленно госпитализировать
При первых подозрениях на панкреатит пациента следует немедленно госпитализировать
При наличии соответствующего опыта любой медик без особых трудностей способен выявить у пациента прогрессирование острого деструктивного панкреатита. Заболевание легко определяется по наличию триады признаков:
- Сильные боли в области эпигастрия.
- Возникновение регулярных рвотных позывов.
- Сильный метеоризм.
Болевые ощущения чаще всего возникают внезапно и имеют высокую интенсивность и силу, очень часто наблюдаются при употреблении жирной пищи или алкоголя при остром деструктивном панкреатите. Болевые ощущения могут сопровождаться шоком, потерей сознания и частыми рвотными позывами. Частая и изнуряющая рвота ведет к прогрессированию обезвоживания.
Помимо указанных признаков у человека наблюдаются симптоматика, характерная для общей интоксикации – это повышение температуры тела, возникновение озноба, тахикардии, одышки и цианоза слизистых оболочек организма больного.
Особенности ощущаемых болей находятся в полной зависимости от формы недуга и причин его возникновения. Основными особенностями проявлениями болей считаются следующие:
- возникновение дискомфортных ощущений;
- впадение пациента в состояние коллапса;
- развитие острых болей в области эпигастрия;
- появление нестерпимых болевых ощущений.
Возникающая в процессе прогрессирования болезни рвота не приносит облегчения пациенту. Кожные покровы лица при этом приобретают красный оттенок, а при впадении человека в коллапс наблюдается побледнение кожного покрова.
Прогрессирующее заболевание приводит к повышению концентрации эластазы, которая провоцирует запуск процесса разрушения сосудов кровеносной системы, что приводит к возникновению кровотечений в органах, входящих в систему пищеварения.
Методики диагностирования острого деструктивного панкреатита у пациента
Важно! Для того чтобы лечение было максимально эффективным, необходимо оперативно и точно поставить диагноз.
При проведении диагностики заболевания особое внимание следует обращать на пациентов, которые имеют функциональные нарушения в работе поджелудочной.
При первых подозрениях на панкреатит пациента следует немедленно госпитализировать.
Внимание! Сложность заболевания заключается в том, что нарушения, возникающие в организме, способны очень быстро спровоцировать развитие коматозного состояния и других опасных для организма состояний.
Для выявления патологических изменений применяется ультразвуковое обследование пациента, которое позволяет выявить:
- наличие отека поджелудочной;
- прогрессирование некротических процессов;
- неравномерность структуры тканей органа.
 УЗИ брюшной полости позволяет выявить изменения в тканях поджелудочной
УЗИ брюшной полости позволяет выявить изменения в тканях поджелудочной
Помимо УЗИ применяются компьютерная томография и цилиакография.
Наиболее информативным методом обследования является лапароскопия. Применение этого метода позволяет провести дифференциацию диагноза, отличить панкреонекроз от холецистита, прободной язвы и некоторых других острых состояний организма, связанных с нарушениями в работе органов брюшной полости.
Современные методы проведения лечения
Чаще всего пациента госпитализируют с недугом, находящимся на стадии токсемии. Первичный диагноз лечащий врач устанавливает по характерным признакам. В дальнейшем диагноз требуется подтвердить или опровергнуть путем проведения инструментальной диагностики и лабораторных анализов.
Так как недуг способен развиваться непредсказуемо, то врач, занимающийся лечением, должен быть готов к развитию заболевания по любому сценарию. Лечебные мероприятия должны быть направлены на инактивирование ферментов, которые продуцируются поджелудочной. В процессе проведения лечебных мероприятий большое внимание следует уделить нормализации оттока секрета поджелудочной и очистке ее от образующихся токсичных соединений. Большое внимание в процессе лечения следует уделить купированию болевых ощущений.
Важно! Для пациента следует обеспечить голодание и полный эмоциональный покой.
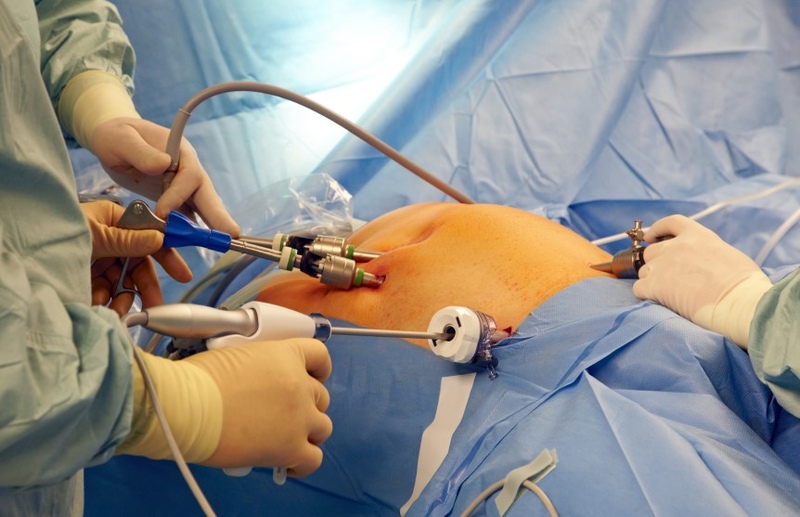 Наиболее информативным методом обследования является лапароскопия
Наиболее информативным методом обследования является лапароскопия
В процессе проведения лечебных процедур осуществляется промывание желудка при помощи холодной воды. Для этой цели используется зонд.
При осуществлении лечения проводится детоксикация. Это состояние достигается путем введения в организм мочегонных препаратов.
При правильном проведении лечебных процедур фаза токсемии завершается выздоровлением больного. В редких случаях она способна перерасти в фазу гнойных осложнений. При таком варианте течения болезни проводится хирургическое вмешательство, которое предполагает удаление пораженных участков органа.
Источник
Панкреатит – серьёзное заболевание поджелудочной железы. Развитие боязни носит стремительный характер, что часто, особенно в случае промедления с лечением, чревато серьёзнейшими осложнениями. Острый деструктивный панкреатит или «панкреонекроз» – это осложнение острого панкреатита, возникающее вследствие развития воспалительного процесса в тканях поджелудочной железы, которое приводит к нарушению обменных процессов и отмиранию клеток этого органа.
Деструктивный панкреатит – тяжёлое и опасное заболевание, которое нередко приводит к летальному исходу.
Читайте также дополнительные материалы, это важно знать.
Причины возникновения и развития болезни
Поджелудочная железа – важный и незаменимый орган, участвующий в пищеварительных процессах. Она производит три основных фермента:
- Липазу – отвечает за переваривание жиров, поступающих с пищей;
- Трипсин – отвечает за переваривание белков;
- Амилазу – отвечает за переработку углеводов.
Кроме того, орган производит гормоны, отвечающие за уровень сахара в крови человека.
Поджелудочная железа
Воспаление тканей поджелудочной железы, сужение либо закупорка панкреатических протоков приводит к тому, что пищеварительные ферменты не подпадают, как положено – в кишечник, а начинают свою пищеварительную активность в поджелудочной железе. В результате этого начинается процесс переваривания собственных тканей. Кроме того, этот «пищеварительный» процесс выходит за пределы самой поджелудочной железы и затрагивает окружающие ткани и органы. Эти же ферменты попадают и в кровоток, в результате чего происходит поражение сердца, печени, почек, головного мозга, лёгких.
Формы и стадии развития
Под воздействием повреждающих факторов происходит отмирание клеток и тканей или, иначе говоря, некроз. По характеру и локализации повреждений железы деструктивный панкреатит бывает:
- Мелкоочаговым;
- Среднеочаговым;
- Крупноочаговым;
- Тотально-субтотальным – поражены все отделы поджелудочной железы (головка, тело, хвост).
Далее, если вовремя не обратиться за помощью, происходит возникновение гнойных образований под действием бактериальных токсинов и развитие абсцесса, как самой железы, так и окружающих тканей, и внутренних органов.
Болезнь характеризуется тяжёлым течением и при неблагоприятных обстоятельствах может наступить смерть пациента. Это может произойти как в первые дни после начала приступа в результате отказа жизненно важных органов и систем организма («ранняя смерть»), либо на третьей-четвёртой неделе («поздняя смерть») – в результате возникновения гнойно-септических осложнений.
Развитие панкреатита
Болезнь имеет три стадии развития.
Первая – ферментативная
На этом этапе начинается некротическое изменение ткани поджелудочной железы. Этот процесс происходит в течение трёх суток и носит название ферментативной фазы заболевания. Панкреатические ферменты выходят из ацинарных клеток и под действием фермента фосфолипазы А происходит разрушение клеточных мембран с последующим проникновением внутрь клеток железы фермента липазы.
Вторая стадия – реактивная
Эта фаза длится со второй по третью неделю с момента начала заболевания. Дальнейшее развитие болезни зависит от реакции организма на очаги некротического поражения. На таком этапе исход зависит от того, происходит ли рассасывание перипанкреатического инфильтрата, либо происходит образование кист и дальнейшее нагноение.
Третья стадия – секвестрационная
Начинается эта фаза с третьей недели с момента возникновения приступа и длится до нескольких месяцев. На этом этапе происходит образование свищей и кист без дальнейших осложнений (стерильный панкреонекроз), либо происходит дальнейшее усугубление ситуации, то есть развивается инфицированная форма панкреонекроза.
Это чрезвычайно опасная ситуация, когда возникают абсцессы, желудочно-кишечные кровотечения, перитонит и сепсис. На этой стадии очень велика вероятность летального исхода.
Секвестрационная стадия панкреатита
Причины возникновения болезни
Возникновение и развитие этой смертельно опасной болезни обусловлено рядом причин, основными из которых являются чрезмерное увлечение крепкими алкогольными напитками и патологии жёлчного пузыря.
- Злоупотребление алкоголем. Это наиболее частая причина возникновения острого панкреатита. Как правило, возникает у людей, имеющих алкогольный стаж 5-15 лет, но не исключены случаи возникновения приступа после единичного случая употребления алкогольных напитков, в особенности в сочетании с жирной жареной пищей.
- Желчнокаменная болезнь. В этом случае панкреатит развивается по причине закупорки жёлчным камнем сфинктера Одди, в результате чего желчь попадает через панкреатические протоки в поджелудочную железу. Либо имеет место закупорка желчным камнем панкреатических протоков и ферменты поджелудочной железы, не имея возможности попасть в кишечник, активируются в самой железе.
Кроме этого, известен и ряд других причин возникновения деструктивного панкреатита.
- Неконтролируемый приём лекарственных средств;
- Инфекционные и вирусные заболевания;
- Врождённые дефекты поджелудочной железы;
- Травмы поджелудочной железы;
- Неудачно проведенные операции и послеоперационные осложнения;
- Наличие паразитов в организме;
- Отравление химическими веществами и укусы ядовитых насекомых.
Симптоматика
Симптомы острого деструктивного панкреатита появляются в скором времени после обильного застолья с большим количеством алкоголя и жирной жареной мясной пищей либо в ночное время.
Возникновение приступа острого панкреатита характеризуется:
- Появлением острой и нестерпимой боли вверху живота. Она может локализоваться в правой части живота – если поражена головка поджелудочной железы, в левой – если хвост, и в центре – если поражение затронуло тело поджелудочной железы. При тотально-субтотальном повреждении боли носят опоясывающий характер. Болевые ощущения не снимаются обезболивающими препаратами.
- Возникновением тошноты и рвоты. Приступы рвоты носят затяжной и мучительный характер. Сначала – это съеденная ранее пища, затем – желчь. После приступа рвоты облегчение не наступает.
- Наличием признаков метеоризма и появлением диареи, что обусловлено недостатком ферментов, которые не попадают в кишечник для обеспечения процессов пищеварения.
В результате интоксикации происходит обезвоживание организма. Пациент ощущает сухость во рту. Далее с развитием болезни может наблюдаться:
- Покраснение лица;
- Повышение температуры;
- Учащение пульса;
- Одышка;
- Появление синюшных пятен на животе и ягодицах в результате повреждения сосудов;
- Пожелтение склер глаз и желтушный цвет лица в результате нарушения оттока жёлчи;
- Возникновение чувства страха;
- Потеря сознания.
Диагностика
Острый деструктивный панкреатит не имеет чёткой клинической картины, его симптомы схожи с симптомами других форм. Вследствие этого необходимо проведение тщательного исследования и диагностики. При подозрении на острый панкреатит больного доставляют в стационар для проведения обследования и оказания экстренной помощи.
Целью диагностики является:
- Определение фазы заболевания и степени поражения организма;
- Своевременное обнаружение осложнений;
- Выявление причин заболевания.
С этой целью проводятся:
- Лабораторные исследования крови и мочи;
- УЗИ – для определения размеров поджелудочной железы, исследования её формы и контуров, выявление наличия жидкости в забрюшинном пространстве;
- Рентгенологическое исследование – выявляет степень вздутия кишечника;
- Диагностическая лапароскопия – для определения наличия кровяных скоплений в полости и кровоизлияний по бокам брюшины;
- Компьютерная томография и магнитно-резонансная томография – помогают выявить участки некроза, определить состояние других внутренних органов.
Лечение
Лечение проводится в условиях стационара и направлено на следующие цели:
- Ликвидация болевых ощущений;
- Снятие спазмов протоков поджелудочной железы и воспаления;
- Обеспечение стабильной работы сердца;
- Снятие последствий интоксикации;
- Профилактика воспалительных процессов.
Хирургическое вмешательство предпринимается в случае отсутствии эффекта от консервативного лечения.
Деструктивный панкреатит – тяжёлое заболевание. Оно характеризуется высоким процентом смертности и инвалидности. Во избежание неприятностей необходимо пересмотреть отношение к алкоголю, а также вовремя проходить обследование на предмет других заболеваний внутренних органов, которые могут спровоцировать приступ острого панкреатита.
Источник
1. Характер болей при деструктивном панкреатите:
- 1. схваткообразные боли;
- 2. боль неопределенного характера;
- 3. боль, вызывающая беспокойство;
- 4. сильная, постоянная боль;
- 5. боль отсутствует.
2. Больной 35 лет поступил в клинику с диагнозом острый панкреатит. Укажите наиболее информативный показатель в энзимной фазе заболевания:
- 1. амилаза крови;
- 2. трипсиноген;
- 3. аминотрансфераза;
- 4. альдолаза;
- 5. лактаза.
3. Больной поступил в клинику с подозрением на острый панкреатит. Укажите наиболее информативный метод диагностики заболевания:
- 1. целиакография;
- 2. ультразвуковое исследование;
- 3. лапароцентез;
- 4. термография;
- 5. гастродуоденоскопия.
4. Выберите правильную комбинацию ответов у больных с осложнениями острого панкреатита: а) шок и острая сердечная недостаточность; б) перфорация желчного пузыря; в) перитонит; г) ди-вертикул 12-перстной кишки; д) аррозивные кровотечения.
- 1. а, в, г;
- 2. б, г, д;
- 3. а, б, в, г;
- 4. а, в, д;
- 5. все ответы правильные.
5. Больная 40 лет поступила в клинику на 2 сутки с момента заболевания. После осмотра и обследования поставлен диагноз: панкреонекроз. Состояние средней тяжести, выраженная ферментативная интоксикация, клинической картины панкреатогенного перитонита нет. Какой метод лечения, угнетающий панкреатический протеиновый синтез, наиболее эффективен и доступен?
- 1. дренирование грудного лимфатического протока;
- 2. цитостатики;
- 3. локальная желудочная гипотермия;
- 4. гемосорбция;
- 5. лапароскопический перитонеальный диализ.
6. Механизм лечебного действия цитостатиков при остром панкреатите:
- 1. блокада блуждающего нерва;
- 2. уменьшение воспаления в железе;
- 3. уменьшение болей;
- 4. блокада белкового синтеза в клетках железы;
- 5. инактивация панкреатических ферментов.
7. Наиболее частые косвенные признаки острого панкреатита при гастродуоденоскопии:
- 1. острые язвы желудка;
- 2. острые язвы 12-перстной кишки;
- 3. отек и гиперемия задней стенки желудка;
- 4. кровоизлияния на передней стенки желудка;
- 5. утолщение складок желудка и 12-перстной кишки.
8. Больной 30 лет поступил в клинику на 2-е сутки заболевания с диагнозом: острый панкреатит с выраженной ферментативной интоксикацией и панкреатогенным перитонитом. Укажите метод выведения панкреатических ферментов из организма:
- 1. локальная внутрижелудочная гипотермия;
- 2. перитонеальный диализ;
- 3. перидуральная анестезия;
- 4. катетеризация пупочной вены;
- 5. катетеризация аорты.
9. Выберите наиболее информативные методы диагностики острого панкреатита (жирового, геморрагического) в стадии токсемии: а) рентгенологическое исследование желудка; б) целиакография; в) портография; г) лапароскопия; д) ультразвуковое исследование.
- 1. все ответы правильные;
- 2. б, в, г;
- 3. г, д;
- 4. а, б, д;
- 5. в, г.
10. У больного 20 лет клиническая картина острого панкреатита, но нельзя исключить прободную язву желудка. Решено выполнить диагностическую лапароскопию. Выберите достоверный лапароскопический признак деструктивного панкреатита:
- 1. пневматизация кишечника;
- 2. гиперемия брюшины;
- 3. отек большого сальника;
- 4. наличие желудочного содержимого в брюшной полости;
- 5. бляшки стеатонекроза на брюшине.
11. Назначение цитостатиков при остром панкреатите нецелесообразно при:
- 1. деструктивных формах панкреатита в стадии токсемии;
- 2. дыхательной недостаточности;
- 3. гнойных осложнениях панкреатита с почечно-печеночной недостаточностью;
- 4. коллапсе;
- 5. желтухе.
12. Наиболее частая причина смерти при деструктивном панкреатите в поздние сроки заболевания:
- 1. гнойные осложнения;
- 2. желтуха;
- 3. энцефалопатия;
- 4. почечная недостаточность;
- 5. тромбоэмболия легочной артерии.
13. На 15-е сутки у больного с деструктивным панкреатитом сохраняются выраженные явления интоксикации, температура тела 39°С, озноб, потливость, лейкоцитоз, гиперемия кожи в поясничной области. Диагноз:
- 1. отечный панкреатит;
- 2. абсцесс поджелудочной железы;
- 3. абсцесс сальниковой сумки;
- 4. гнойный перитонит;
- 5. забрюшинная флегмона.
14. Показания для внутривенного форсированного диуреза у больного с деструктивным панкреатитом:
- 1. геморрагический синдром;
- 2. интоксикация;
- 3. парез кишечника;
- 4. болевой синдром;
- 5. дыхательная недостаточность.
15. Показания к оперативному вмешательству при деструктивном панкреатите:
- 1. парапанкреатический инфильтрат;
- 2. гнойный парапанкреатит;
- 3. отек забрюшинной клетчатки;
- 4. панкреатогенный перитонит;
- 5. тяжелая интоксикация.
16. Больной госпитализирован в клинику с жалобами на боли в эпигастральной области, тошноту, рвоту. В течение 6 месяцев похудел на 15 кг. При рентгенологическом исследовании желудка выявлено оттеснение его кпереди. Предварительный диагноз:
- 1. стеноз привратника;
- 2. рак поджелудочной железы;
- 3. язвенная болезнь желудка;
- 4. рак желудка;
- 5. опухоль толстой кишки.
17. Характерными осложнениями первичного хронического панкреатита являются: а) холедохолитиаз; б) киста, свищи, регионарная портальная гипертензия; в) желтуха, сужение 12-перстной кишки; г) желудочное кровотечение; д) колит. Выберите правильную комбинацию ответов:
- 1. а, в, г;
- 2. г, д;
- 3. б, в;
- 4. а, г, д;
- 5. б, г.
18. Признаки инкреторной недостаточности поджелудочной железы при хроническом панкреатите:
- 1. желтуха;
- 2. частые потери сознания;
- 3. высокое содержание сахара в крови и моче;
- 4. увеличение печени, пальпируемый желчный пузырь;
- 5. креаторея,стеаторея.
19. У больного при РПХГ обнаружен расширенный главный панкреатический проток по типу «цепь озер», кальцинаты в протоке. При лабораторном исследовании выявлено повышение уровня сахара крови, признаки экскреторной недостаточности железы (креатостеаторея). Укажите оптимальный вид операции:
- 1. субтотальная резекция железы;
- 2. панкреатодуоденальная резекция;
- 3. панкреатоеюностомия;
- 4. резекция желудка;
- 5. дуоденоэнтеростомия.
20. Больной в течение 15 лет страдает хроническим панкреатитом. Укажите простейший способ обнаружения кальциноза поджелудочной железы:
- 1. эксплоративная лапаротомия;
- 2. лапароскопия;
- 3. ирригоскопия;
- 4. холангиография;
- 5. обзорная рентгенография брюшной полости.
21. Больной в течение 10 лет страдает хроническим панкреатитом, отмечает частые поносы, похудание, боли после еды. Укажите характерные признаки нарушения внешнесекреторной деятельности поджелудочной железы:
- 1. сухость кожных покровов;
- 2. диабет;
- 3. креато-и стеаторея;
- 4. расширение вен передней брюшной стенки;
- 5. почечно-печеночная недостаточность.
22. Спустя 6 месяцев после перенесенного панкреонекроза у больного 45 лет при УЗИ выявлена киста тела поджелудочной железы 3×4 см. Укажите начальный вариант лечения:
- 1. цистоэнтероанастомоз;
- 2. наружное дренирование под контролем УЗИ;
- 3. панкреатодуоденальная резекция с пломбировкой протоков;
- 4. марсупилизация;
- 5. цистогастростомия.
23. Больной 40 лет в течение 10 лет страдал хроническим рецидивирующим панкреатитом. Во время операции заподозрен рак железы. Ваши действия для уточнения диагноза и определения объема оперативного вмешательства:
- 1. прекратить операцию, закрыть брюшную полость, дообсле¬довать больного;
- 2. цитологическое и гистологическое исследование биопсийного материала (срочное) с последующим определением объе¬ма операции;
- 3. панкреатэктомия;
- 4. наружный дренаж панкреатических протоков Т-образным дренажем;
- 5. маргинальная невротомия.
24. На 10-е сутки после резекции поджелудочной железы из дренажа, оставленного у культи железы, начало выделяться в больших количествах прозрачное содержимое без запаха. Метод, с помощью которого можно уточнить характер осложнения:
- 1. эндоскопическая панкреатография;
- 2. лапароскопия;
- 3. фистулография;
- 4. ультразвуковая эхолокация;
- 5. рентгенологическое исследование желудка и 12-перстной кишки.
25. Во время операции по поводу хронического панкреатита наиболее полное представление об изменениях в панкреатических протоках дает:
- 1. пункционная биопсия;
- 2. интраоперационная панкреатография;
- 3. гистологическое исследование участков железы;
- 4. холангиоскопия;
- 5. дебитометрия желчных протоков.
26. Наружное дренирование кисты поджелудочной железы показано при:
- 1. малигнизации;
- 2. нагноении кисты;
- 3. механической желтухе;
- 4. кровотечении в просвет кисты;
- 5. для этой операции нет показаний.
27. Укажите показатель лабораторного теста исследования внутрисекреторной функции поджелудочной железы:
- 1. сахар крови;
- 2. секретин;
- 3. панкреозимин крови;
- 4. железо;
- 5. адреналин крови.
28. Назовите пищеварительные гормоны, участвующие в регуляции секреции панкреатического сока:
- 1. калликреин;
- 2. секретин, панкреозимин;
- 3. брадикинин;
- 4. трипсин;
- 5. адреналин.
29. Во время операции у больной 70 лет обнаружена большая киста тела поджелудочной железы, спаянная с задней стенкой желудка. Операция, наиболее целесообразная в данной ситуации:
- 1. иссечение кисты по Мельникову;
- 2. цистогастроанастомоз;
- 3. цистодуоденоанастомоз;
- 4. цистоэнтероанастомоз с энтероэнтероанастомозом;
- 5. резекция желудка с кистой.
30. У больного 40 лет с хроническим панкреатитом при РПХГ обнаружен стеноз фатерова соска на протяжении 0,8 см. Какой метод лечения Вы предпочтете?
- 1. холедоходуоденоанастомоз;
- 2. эндоскопическая папиллотомия;
- 3. холецистоэнтероанастомоз;
- 4. трансдуоденальная папиллосфинктеропластика;
- 5. наружное дренирование холедоха.
31. Больной 40 лет жалуется на слабость, головные боли, потливость, тремор рук, усиливающийся при физической нагрузке. При исследовании сахара крови – гипогликемия. При компьютерной томографии выявлено образование в теле поджелудочной железы до 3 см в диаметре. Диагноз:
- 1. инсулинома;
- 2. глюкагонома;
- 3. гастринома;
- 4. цистаденокарцинома;
- 5. ацинарный рак.
32. На операции обнаружено образование в хвосте поджелудочной железы 3×4 см. Больной длительное время страдал сахарным диабетом. При гистологическом исследовании установлено, что опухоль исходит из альфаклеток. Укажите вид операции:
- 1. панкреатэктомия;
- 2. энуклеация опухоли;
- 3. гемирезекция железы с опухолью;
- 4. маргинальная невротомия;
- 5. панкреатодуоденальная резекция.
33. Больная 63 лет жалуется на постоянные тупые боли в эпигастральной области, плохой аппетит, слабость, похудание, субфебрильную температуру. Перед поступлением в клинику появилась иктеричность склер. Какие методы диагностики Вы предпочтете? а) спленопортография; б) ретроградная панкреатохолангиография; в) лапароскопия; г) УЗИ и КТ; д) лапароцентез. Выберите правильную комбинацию ответов:
- 1. а, б, д;
- 2. б, г;
- 3. в, г, д;
- 4. а, д;
- 5. все указанные методы.
34. Больной 30 лет жалуется на боли в эпигастральной области, тошноту, периодически – рвоту. Ежесезонно выявляется язва двенадцатиперстной кишки, осложняющаяся кровотечением. При гастродуоденоскопии обнаружена пенетрирующая язва желудка, выявлены высокий уровень гастрина в крови, высокая кислотность желудочного сока. Укажите причину заболевания:
- 1. глюкагонома;
- 2. гастринома;
- 3. смешанная опухоль поджелудочной железы;
- 4. опухоль ацинарной ткани;
- 5. инсулинома.
35. У больной 45 лет на операции подтвержден диагноз рака головки поджелудочной железы. Железа подвижна, метастазов нет. Выберите радикальную операцию:
- 1. гемирезекция поджелудочной железы;
- 2. панкреатодуоденальная резекция;
- 3. цистоэнтероанастомоз;
- 4. гастроэнтероанастомоз;
- 5. панкреатоэнтероанастомоз.
36. Больной 58 лет поступил с жалобами на боли в эпигастральной области, похудание на 10 кг, отвращение к жирным продуктам, плохой аппетит, метеоризм, поносы, повышение тем-пературы тела (37,3°С). Болен около года. При осмотре: желтушность кожных покровов, при пальпации живота определяется увеличенный, безболезненный желчный пузырь. Предпо-ложительный диагноз:
- 1. язва желудка;
- 2. острый холецистит;
- 3. рак поджелудочной железы;
- 4. гепатит;
- 5. ХДН.
37. У больной 60 лет при поступлении жалобы на опоясывающие боли в эпигастральной области, многократную рвоту пищей и желчью. При пальпации: болезненность в эпигастральной об-ласти с раздражением брюшины. Тахикардия. Лейкоциты крови – 10,0×10%, амилаза крови – 130 г/л (по Каравею). На рентгенограмме – пневматизация поперечно-ободочной кишки. Ваш диагноз:
- 1. острый панкреатит;
- 2. обострение язвенной болезни;
- 3. острый гастрит;
- 4. острый холецистит;
- 5. острая кишечная непроходимость.
38. Укажите доброкачественные эпителиальные опухоли поджелудочной железы: а) аденома; б) папиллома; в) цистаденома; г) фиброма; д) миксома; е) гемангиома; ж) миома; з) невринома. Выберите правильную комбинацию ответов:
- 1. а, б, в;
- 2. а, б, д;
- 3. б, г;
- 4. а, в, е;
- 5. г, е, ж, з.
