Хр панкреатит билиарнозависимый панкреатит

 Билиарный или билиарнозависимый панкреатит (БП) представляет собой воспалительное заболевание, которое возникает на фоне нарушения работоспособности печени и желчного пузыря (проблемы гепатобилиарной системы).
Билиарный или билиарнозависимый панкреатит (БП) представляет собой воспалительное заболевание, которое возникает на фоне нарушения работоспособности печени и желчного пузыря (проблемы гепатобилиарной системы).
В большинстве случаев патология взаимосвязана с прогрессирующими болезнями пищеварительного тракта. БП является вторичной патологией. Билиарнозависимый панкреатит может развиваться в острой или хронической форме. В особой группе риска находятся женщины.
1. Код по МКБ-10
По МКБ-10 билиарному панкреатиту присвоен код 85.1.
2. Хронический билиарный панкреатит
Хроническая форма БП отличается длительным течением (симптоматика патологии сохраняется в течение минимум шести месяцев). Воспалительный процесс провоцируется заболеваниями желчевыводящих каналов. Последствием патологии становится частичная или полная потеря гормоновыделительной и ферментативной функции поджелудочной железы. Сопровождается хроническая форма БП регулярными запорами или диареей, болевым синдромом, потерей массы тела и отсутствием аппетита, а также желтушностью кожных покровов.
3. Острый билиарный панкреатит
Острая форма БП развивается на фоне воспалительного процесса в желчевыводящих путях. Опасность приступа заключается в высоком риске летального исхода пациента при отсутствии своевременной медицинской помощи. Острый БП проявляется в виде интенсивных болевых симптомов, неукротимой рвоты (преимущественно в ночное время суток), желтушности кожных покровов, запоров или диареи. После периода ремиссии могут возникать повторные приступы.

4. Причины
Желчь, вырабатываемая печень и накапливающаяся в желчном пузыре, необходима для обеспечения процесса переваривания пищи. В нормальном состоянии вещество проходит по желчным потокам в двенадцатиперстную кишку. При патологических изменениях желчь забрасывается в проток поджелудочной железы. Орган начинает переваривать собственные ткани. Такой процесс приводит к разрушению поджелудочной железы. Результатом становится развитие билиарного панкреатита.
Развитие БП могут спровоцировать следующие факторы:
- патологические изменения состава и свойств желчи;
- дискинезия желчевыводящих протоков или желчного пузыря;
- осложнения цирроза печени;
- попадание в желчь патогенных микроорганизмов в результате воспалительного процесса в соседних органах;
- бесконтрольный прием желчегонных препаратов;
- развитие воспалительных процессов в желчных протоках и желчном пузыре;
- патологии большого дуоденального сосочка;
- прогрессирование печеночной внешнесекреторной недостаточности;
- повреждение панкреатических протоков конкрементами;
- образование камней в желчевыводящих протоках или желчном пузыре;
- присутствие в рационе большого количества продуктов с желчегонным действием;
- прогрессирование холангита;
- последствия хронического холецистита;
- билиарный сладж и желчнокаменная болезнь;
- врожденные аномалии желчевыводящих путей.
5. Симптомы
Основным признаком билиарного панкреатита является болевой синдром. Локализация боли может происходить в левом или правом подреберье. Приступы напоминают кратковременные спазмы или имеют регулярный характер. Провоцирующим фактором для болевого синдрома является употребление определенных категорий продуктов питания (например, соленые, острые, жирные или жареные блюда).
Другие симптомы БП могут отличаться в зависимости от стадии заболевания и общего состояния пищеварительной системы.
Основные симптомы:
-
 желтушность кожных покровов и склер;
желтушность кожных покровов и склер; - приступы рвоты в сочетании с приступами боли с локализацией в органах пищеварения;
- частые позывы к дефекации (стул жидкий, в каловых массах могут присутствовать частицы непереваренной пищи);
- тяжесть в желудке (с регулярными болевыми ощущениями);
- отсутствие аппетита (неизбежным последствием симптома является снижение массы тела);
- регулярные приступы тошноты и неукротимой рвоты;
- депрессивные расстройства;
- повышение температуры тела;
- болевые ощущения в суставах;
- общая слабость организма и чрезмерная утомляемость.
Отличительными особенностями БП являются ощущение горечи во рту (или горькая отрыжка) и регулярные запоры. На фоне регулярных затруднений в процессе опорожнения кишечника у пациента может развиваться кишечная непроходимость. Болевые приступы при билиарнозависимом панкреатите более длительные по сравнению с другими формами данного заболевания.
Боль чаще локализуется в правом подреберье (а не в левом) и может переходить в правую руку, поясницу или правую лопатку.
6. Диагностика
При проявлении признаков БП рекомендуется пройти обследование у гастроэнтеролога. Врач должен не только определить стадию развития патологии, но и выявить причины, которые ее спровоцировали (основное заболевание пищеварительной системы). Обязательным этапом при обследовании является исследование состава крови и мочи (общие и биохимические анализы).
Инструментальные способы исследования состояния здоровья пациента подбирается в зависимости от имеющейся клинической картины, жалоб и собранного анамнеза.
Методы диагностики:
-
 УЗИ поджелудочной железы;
УЗИ поджелудочной железы; - посев желчи;
- холангиопанкреатография с использованием контрастного вещества;
- КТ или МРТ;
- рентгенография;
- перкуссия;
- анализ мочи (при БП отмечается наличие глюкозы);
- общий анализ крови (содержание лейкоцитов и СОЭ);
- паразитологический анализ;
- биохимический анализ крови (содержание липазы, амилазы и сахара).
7. Как лечить
Лечение БП осуществляется комплексно. Основной задачей терапии является устранение фактора, который спровоцировал патологический заброс желчи. На данном этапе могут использоваться медикаментозные или хирургические методики. Устранение первопричины заболевания в значительной степени снижает риск повторного развития панкреатита и перехода патологии в хроническую форму. Вторая часть терапии направлена на обезболивание, максимальное улучшение функционального состояния печени, желчного пузыря и поджелудочной железы.
Этапы лечения БП:
- купирование болевого синдрома и облегчение состояния пациента;
- дезинтоксикационная терапия;
- восстановление процесса секреции поджелудочной железы;
- профилактика инфекционных патологических процессов;
- удаление конкрементов (при их наличии);
- восстановительная терапия.
Консервативное лечение
При отсутствии осложнений, создающих угрозу для жизни пациента, лечение БП осуществляется консервативной методикой. Терапия включает в себя прием определенных групп препаратов, соблюдение диеты и восполнение запаса витаминов в организме.
Схема лечения составляется индивидуально. Медикаменты для терапии острого и хронического панкреатита отличаются.
Примеры препаратов для лечения БП:
- спазмолитики для купирования болевого синдрома (Но-Шпа, Дюспаталин);
- ферментные препараты для улучшения функционального состояния поджелудочной железы (Панкреатин, Креон, Мезим);
- препараты урсодезоксихолиевой кислоты для растворения конкрементов небольшого размера (Урсосан, Урсофальк);
- медикаменты из категории прокинетиков (Мотилиум, Церукал, Домперидон);
- комбинированные средства (Гепатофальк, Одестон);
- блокаторы протонной помпы (Эманера, Омепразол).
Хирургия при билиарном панкреатите
 Необходимость хирургического вмешательства возникает при наличии осложнений. Показаниями для операции являются рубцовые сужения или непроходимость желчевыводящих протоков, желчнокаменная болезнь или опухоли фатерова сосочка. При выборе хирургических методов специалисты отдают предпочтение малотравматичным процедурам (эндоскопические варианты с использованием микроинструментов и камеры). При отсутствии возможности использовать такие методы, проводятся открытые лапаротомические операции.
Необходимость хирургического вмешательства возникает при наличии осложнений. Показаниями для операции являются рубцовые сужения или непроходимость желчевыводящих протоков, желчнокаменная болезнь или опухоли фатерова сосочка. При выборе хирургических методов специалисты отдают предпочтение малотравматичным процедурам (эндоскопические варианты с использованием микроинструментов и камеры). При отсутствии возможности использовать такие методы, проводятся открытые лапаротомические операции.
Виды оперативного вмешательства:
- лапароскопия (операция проводится через небольшие разрезы в брюшной стенке);
- литотрипсия (процедура дробления конкрементов с помощью специального оборудования);
- лапаротомия (процедура направлена на удаление желчного пузыря и конкрементов, операция проводится с помощью вскрытия передней брюшной стенки).
Народные способы борьбы с недугом
Хорошим дополнением к традиционной терапии является фитотерапия. Некоторые лекарственные травы содержат в своем составе компоненты, которые не только улучшают общее состояние пищеварительной системы, но и ускоряют тенденцию к выздоровлению, оказывают благоприятное воздействие на состав желчи и в некоторой степени купируют воспалительный процесс. Отвары из таких растений готовятся по стандартной схеме (чайная ложка травы или смеси трав заливается кипятком, настаивается и употребляется небольшими порциями).
Лекарственные растения для лечения БП:
- чистотел;
- пижма;
- фенхель;
- листья белой березы;
- одуванчик;
- бессмертник;
- кукурузные рыльца;
- календула;
- мята перечная.
8. Цены на лечение
Стоимость терапии БП зависит от множества факторов – общая клиническая картина состояния здоровья пациента, степень прогрессирования вторичного заболевания, комплекс необходимых для лечения процедур. Если пациент проходит обследование в государственном учреждении, то основные затраты будет подразумевать медикаментозная терапия.
При наблюдении в платных клиниках цена диагностики и лечения БП будет в несколько раз выше. Средняя стоимость терапии составляет 8000 рублей.
9. Диета: что можно и нельзя
Соблюдение диеты при БП позволяет добиться стойкой ремиссии. Продукты из рациона не должны оказывать раздражающего воздействия на органы пищеварения. Основой питания являются принципы Диеты№5. В рационе должна преобладать белковая пища. Нельзя употреблять жирные, соленые, жареные, копченые и острые блюда. Из меню исключаются алкогольные и газированные напитки, ягоды и фрукты с кислым вкусом, белокочанная капуста, бобовые, грибы, сливочное масло, сметана, яичный желток, крепкий кофе или чай.
Запрещено употреблять щавель, редис, шпинат, бананы, финики, клюкву, лук, чеснок, болгарский перец, редьку и виноград.
В рационе должны присутствовать следующие продукты:
-
 борщ и овощные супы;
борщ и овощные супы; - белки куриных яиц;
- нежирные сорта мяса (курица, говядина, рыба);
- слегка черствый хлеб;
- винегрет, овощные салаты;
- тыквенная, овсяная, гречневая каша;
- молочные продукты с пониженным процентом жирности;
- яблоки (некислых сортов);
- компоты из свежих ягод и фруктов;
- растительные масла;
- компоты из сухофруктов;
- овощное пюре.
В период обострения БП рекомендуется лечебное голодание. Употребление любой пищи может спровоцировать усиление симптоматики воспалительного процесса. Диетическое питание подразумевает включение в рацион щелочных минеральных вод (Боржоми, Ессентуки).
Срок диеты зависит от клинической картины состояния здоровья пациента. В некоторых случаях соблюдать правила диетического питания приходится в течение всей жизни.
Диетическое питание, меню
Питание при БП подразумевает соблюдение нескольких важных правил. Прием пищи должен осуществляться 5-6 раз в день (объем одной порции – не больше 250 г). При приготовлении блюд предпочтение следует отдавать методам паровой обработки, варки или тушения. Количество углеводов в меню сокращается до 250 г в день, жиров – до 80 г в сутки.
Особое внимание уделяется уровню белков в рационе (в день организм должен получать не менее 120 г данного вещества). Температура блюд при употреблении не должна превышать 50 градусов.
Примерное меню
Завтрак | Овсяная каша (на молоке, разбавленном водой), зеленый чай |
Второй завтрак | Паровой омлет (из белков), запеченное яблоко, кисель |
Обед | Суп на основе овощей, макароны с рыбными фрикадельками, отвар из шиповника |
Полдник | Галетное печенье, творог |
Ужин | Рис с кусочком отварной говядины, чай |
Перед сном | Отвар из шиповника или компот из сухофруктов |
Другие правила диетического питания:
- в меню должны присутствовать блюда, приготовленные по диетическим рецептам;
- временной интервал между приемами пищи должен составлять не менее трех часов;
- при употреблении пищи, ее надо тщательно пережевывать (блюда должны иметь консистенцию муссов, пудингов, пюре);
- запивать еду не рекомендуется (употреблять жидкость надо через час после еды).

10. Осложнения
Главной причиной осложнений БП является отсутствие своевременной терапии. Патологический процесс может спровоцировать образование гнойных очагов, аномальных образований, критичное разрастание тканей поджелудочной железы или их отмирание. Некоторые осложнения не совместимы с жизнью. При игнорировании симптомов БП повышается риск летального исхода пациента.
Другие осложнения:
- панкреонекроз;
- энцефалопатия;
- абсцессы;
- диабетическая кома;
- сахарный диабет;
- кисты;
- свищи;
- панкреосклероз;
- механическая желтуха.

11. Профилактика
Билиарный панкреатит является вторичным заболеванием, которое развивается на фоне других патологий. Главной профилактической мерой в данном случае является своевременное предотвращение и лечение первопричины (желчнокаменная болезнь, заболевания системы пищеварения, желчного пузыря и поджелудочной железы).
Снизить риск таких недугов помогает правильное питание, отказ от вредных привычек, обеспечение организму достаточной физической активности и регулярные обследования у гастроэнтеролога.
Другие меры профилактики:
- при возникновении регулярных отклонений в системе пищеварения, необходимо проходить обследование в медицинском учреждении и выявлять причину их проявления;
- все заболевания, связанные с поджелудочной железой, печенью, желчным пузырем и органами пищеварительного тракта, следует лечить полноценно и своевременно;
- особое внимание к образу жизни и рациону питания следует уделять пациентам с врожденными аномалиями желчевыводящей системы и лицам, перенесшим оперативное вмешательство в органы пищеварения.
Видео на тему: Что убивает поджелудочную железу?
12. Рекомендации и прогноз
БП провоцирует необратимые патологические изменения в поджелудочной железе. Прогнозы при данном заболевании зависят от своевременности и адекватности терапии. Если лечение проведено на ранних этапах развития патологии, то риск осложнений является минимальным. Запущенные формы БП в значительной степени снижают продолжительность и качество жизни.
Последствия отсутствия своевременного лечения:
- обширное хирургическое вмешательство;
- соблюдение строгой диеты в течение всей жизни;
- длительное медикаментозное лечение;
- частые обострения патологического процесса;
- регулярное лечение в условиях стационара.
После лечения БП необходимо соблюдать режим питания, рекомендации специалиста, не заниматься самолечением и обращаться к врачу при подозрениях на отклонения в работе системы пищеварения. Нельзя преждевременно прекращать медикаментозную терапию.
После курса приема назначенных препаратов следует пройти повторное обследование. Нарушение рекомендованного режима спровоцирует повторные обострения БП и повысит риск осложнений.
Комментарии для сайта Cackle
Источник
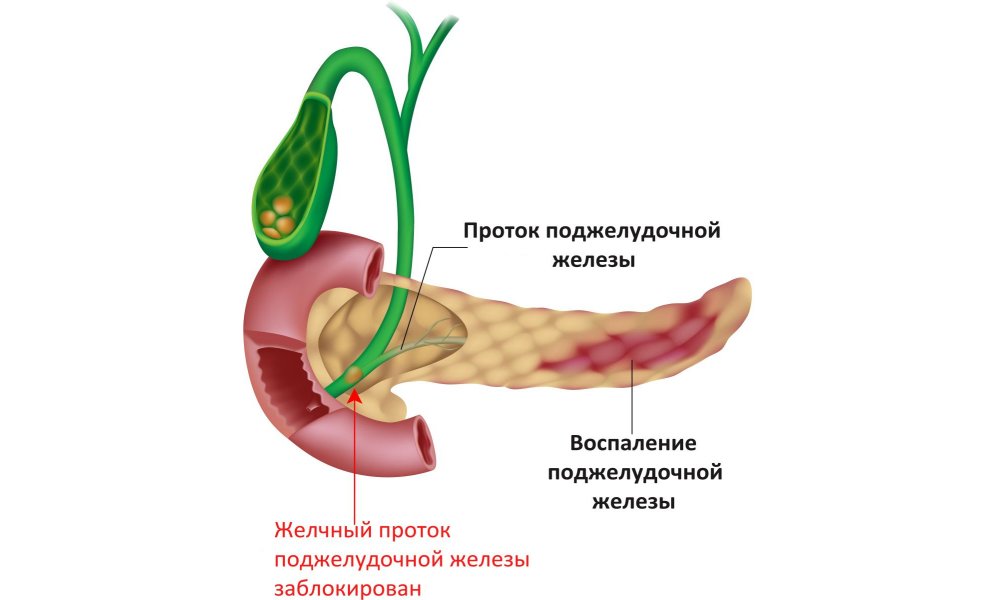 Билиарнозависимая форма панкреатита
Билиарнозависимая форма панкреатитаВ наше время большое число людей страдает заболеваниями пищеварительного тракта, происходит это в связи с употреблением некачественной либо слишком жирной, острой пищи, а также вследствие злоупотребления алкогольными напитками.Одним из часто встречающихся заболеваний является воспаление поджелудочной железы, а если воспалительные процессы вызваны попаданием желчи в ее пути, и симптоматика проявляется более 6 месяцев, диагностируют хронический билиарнозависимый панкреатит. Чаще всего патология возникает на фоне образовавшихся камней в желчном пузыре, которые заграждают протоки, тем самым провоцируя появление сильного давления, под которым выходит секрет. У 85% людей с билиарнозависимым панкреатитом причиной развития патологии становится желчнокаменная болезнь.
Что провоцирует возникновение хронического панкреатита билиарной формы
Панкреатит возникает при нарушенном функционировании желчного пузыря вследствие разнообразных факторов. Главными причинами хронического билиарнозависимого панкреатита являются:
- холецистит, который характеризуется скоплением холестерина на стенках желчного пузыря, происходит это от предпочтения пищи с высоким содержанием холестерина; желчный пузырь воспаляется и становится отечным, поэтому отток кислоты ухудшается, выбрасывая ее в поджелудочную железу;
- камни в желчном пузыре – образовавшиеся камни полностью или частично перекрывают пути оттока желчной кислоты;
- опухолевые новообразования – они могут возникать как доброкачественные полипы либо как образования злокачественного характера;
- дискинезия желчных путей возникает вследствие нарушения работы вегетативной нервной системы;
- предпочтение жирной, жареной пищи и частое употребление алкогольных напитков.
Для начала воспалительных процессов поджелудочной железы достаточно одного из описанных факторов. Если у больного отмечается одновременно появление двух перечисленных патологий, это может усугубить его состояние и ускорить появление хронического билиарного панкреатита.
После того как кислота попадает в поджелудочную железу, отмечается увеличение органа, воспалительные процессы, некроз отдельных участков органа, дегенеративные процессы.
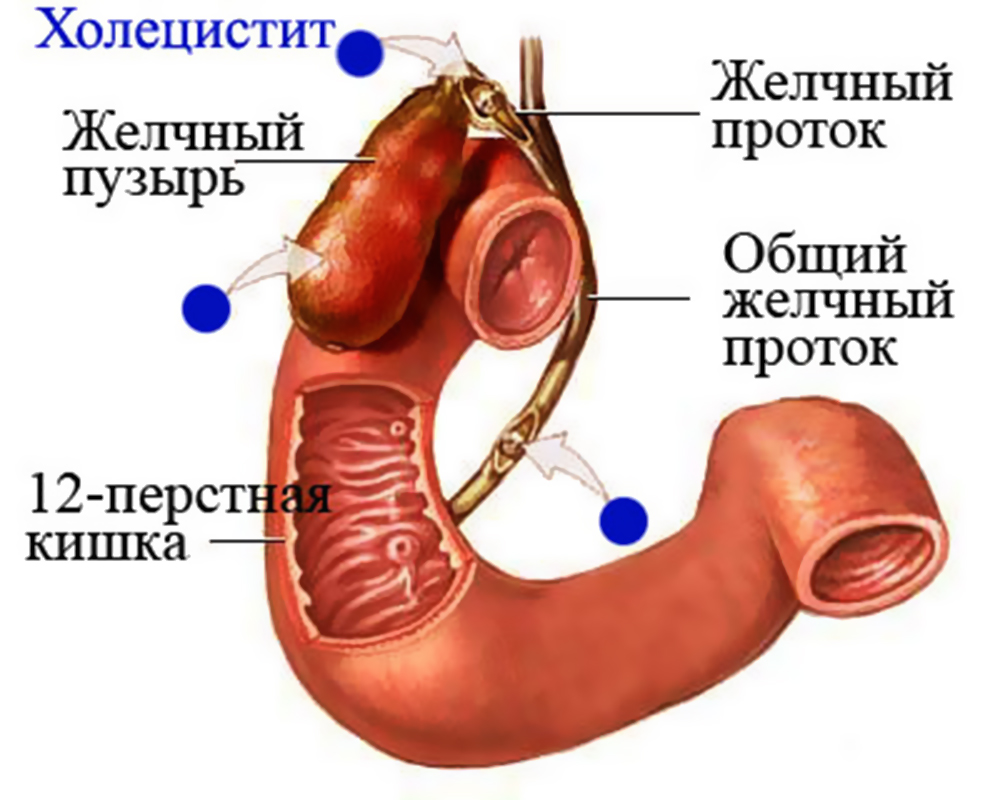 Одна из причин панкреатита — холецистит
Одна из причин панкреатита — холецистит
Как проявляется билиарнозависимая форма панкреатита
Симптомы хронического билиарнозависимого панкреатита схожи с признаками других нарушений в работе пищеварительной системы, поэтому, как только начнут проявляться признаки заболевания, необходимо посетить специалиста для установления правильного диагноза и назначения адекватного лечения.
Главными симптомами являются болезненные ощущения в области живота, имеющие острый характер. Возникает болезненность при обострении заболевания и через некоторое время после употребления жареной и жирной пищи. Также боль может проявляться со стороны левой руки или в районе лопатки, начинает тянуть спину в поясничной области. Характерным при патологии является то, что препараты для снятия спазмов оказываются бесполезными, не помогают и анальгетики.
Важно! Симптоматика при паренхиматозном хроническом билиарнозависимом панкреатите в период ремиссии может не проявляться, что может принести более серьезные проблемы в будущем, когда лечение патологии будет начато слишком поздно.
Часто у больных может появляться чувство тошноты и позывы рвоты, происходит это вследствие недостаточного содержания ферментов для переработки пищи.
 Тошнота и рвота — частые гости при данном заболевании
Тошнота и рвота — частые гости при данном заболевании
Так как пища, попадающая в кишечник, находится в непереваренном виде, возникают поносы и вздутие живота, стул, как правило, жидкий, содержащий частички пищи.
Из-за нарушения нормального функционирования желчного пузыря больной ощущает горечь во рту, которая не проходит, а иногда и чувство сухости.
Если причиной билиарнозависимого панкреатита хронического течения стала желчнокаменная болезнь, может проявляться желтушность на кожных покровах.
Кроме того, при воспалительных процессах в пищеварительной системе у больного появляется слабость и усталость, часто может кружиться голова. При таких признаках лучше сразу же обратиться в больницу для выявления причин данного состояния.
Если в двенадцатиперстную кишку попадает желчь, это может повлиять на цвет мочи (становится более темной) и кала (светловатый со слизью).
Как справиться с возникшей патологией?
При появлении вышеописанной симптоматики необходимо сразу обратиться за врачебной помощью. Вначале лечащий специалист назначит обследование, которое будет заключаться в проведении:
- ультразвуковой диагностики поджелудочной железы и гепатобилиарной системы (исследуют протоки на наличие камней, исследуют состояние поджелудочной железы);
- КТ желчевыводящих протоков (наиболее достоверный способ выявления камней, в основном проводится с применением контраста);
- эндоскопическое УЗИ (считается довольно информативным методом для определения камней в протоках).
После обследования специалист сможет определиться с необходимым лечением.
 Эндоскопическое УЗИ позволяет наиболее полно оценить характер патологии и поставить точный диагноз
Эндоскопическое УЗИ позволяет наиболее полно оценить характер патологии и поставить точный диагноз
Наиболее продуктивно проходит лечение хронического билиарнозависимого панкреатита, которое проводится на ранних стадиях болезни. Для улучшения состояния пациента будет достаточно соблюдать диету и принимать назначенные лекарства.
Важно! Самым главным моментом является соблюдение специального питания, которое поможет справиться с болезнью и станет профилактикой дальнейшего развития панкреатита. В период обострения заболевания назначается голодание в течение трех дней, разрешается только питье (минеральная вода со щелочью без газа).
Когда начинают вводить пищу, следят за потреблением жиров и углеводов, количество которых должно быть минимальным в дневном рационе. Диета заключается в отказе от вредных продуктов, раздражающих органы пищеварения. Обычно специалист расписывает диетическое питание, которое полностью исключит употребление алкогольных напитков, острых, жареных и жирных блюд. В дневной рацион включают продукты, содержащие большое количество белка.
Порции должны быть небольшими, а питание частым — примерно 5-6 раз за день. Поначалу пищу готовят в виде пюре — так облегчается выработка желудочного сока и ферментов пищеварения.
 При панкреатите пациенту важно соблюдать диету
При панкреатите пациенту важно соблюдать диету
Если же пациент обращается в клинику с запущенным заболеванием, специалист после обследования может назначить хирургическое лечение. Чаще всего операции показаны больным с хроническим билиарным панкреатитом, возникшим вследствие образования камней в желчном пузыре.
Какие могут возникать осложнения хронического билиарнозависимого панкреатита
При своевременном обращении в больницу пациент сможет вскоре вернуться к привычному образу жизни.
Важно! А вот если не соблюдать диету и медикаментозное лечение, назначенное врачом, камни могут пройти в желчевыводящие пути, что значительно затруднит функционирование пищеварительной системы.
Поэтому болезненность начнет проявляться все чаще и более остро, в таком случае лечение должно проводиться в условиях стационара с применением хирургического вмешательства, но при этом появится необходимость придерживаться строгой диеты на протяжении всей жизни.
 В запущенном состоянии при отсутствии должного лечения могут возникнуть различные осложнения
В запущенном состоянии при отсутствии должного лечения могут возникнуть различные осложнения
Чтобы уберечь себя от возникновения билиарного панкреатита хронической формы, следует придерживаться здорового питания, исключить алкогольные напитки и при возникновении проблем в работе пищеварительного тракта сразу же обратиться за квалифицированной помощью.
Источник
