Хронический панкреатит факультетская терапия

8. Хронический панкреатит
Хронический панкреатит – прогрессирующее воспалительное заболевание, сопровождающееся склерозированием и деструкцией эндокринной ткани поджелудочной железы. Является следствием острого панкреатита. Развитию хронического панкреатита способствуют заболевания желчного пузыря; гемохроматоз (сочетание заболеваний печени с диабетом и недостаточной функцией поджелудочной железы; гиперпаратиреодизм; сосудистые поражения; обострение хронического панкреатита провоцируется погрешностями в диете, нарушением режима, бактериально-вирусными инфекциями.
Классификация
Классификация следующая.
I. Форма:
1) рецидивирующая;
2) с постоянным болевым синдромом;
3) латентная.
II. Период заболевания:
1) обострение;
2) ремиссия.
III. Клиническое течение:
1) тип: рецидивирующий;
2) тяжесть: легкая, среднетяжелая, тяжелая;
3) посиндромная характеристика: панкреато-печеночный, церебральный, ренальный синдромы.
IV. Стадия болезни: начальная, развернутых проявлений, заключительная.
V. Состояние функции поджелудочной железы: 1) состояние внешней секреции:
а) без проявлений внешнесекреторной недостаточности;
б) с явлениями экзогенной недостаточности;
2) состояние внутренней секреции:
а) без нарушений;
б) с нарушением (гипер– и гипофункция инсулярного аппарата). VI. Осложнения со стороны поджелудочной железы.
Клиника
Клинически проявляется приступообразными болями (ноющие, тупые или колющие), которые носят опоясывающий характер, иррадиируют в поясницу, левую руку. Аппетит снижен, тошнота, неустойчивый стул, вздутие живота, исхудание. В обострение дефанс мышц верхней части живота. Болезненность в точке Лито – Робсона, точке Дежардена. Положительные симптомы Шоффара, Грота. Симптомы интоксикации: раздражительность, иногда агрессия, эмоциональная лабильность, синева под глазами, конъюнктивиты, трещины в углах рта, явления гиповитаминоза.
Диагностика
В общем анализе крови нейтрофильный лейкоцитоз со сдвигом влево, лимфоцитоз, эозинофилия, тромбоцитопения.
В биохимическом анализе мочи – повышение амилазы, пептидазы. В биохимическом анализе крови – повышение амилазы, липазы, гипо– и диспротеинэмия. Копрограмма – стеаторея, креаторея, аминорея. На УЗИ – увеличение железы или ее отдела из-за отека или склероза.
Рентгенодиагностика – расширение дуги двенадцатиперстной кишки, расширение рельефа медиальной стенки.
Дифференциальный диагноз
Дифференциальный диагноз проводят с нефроишиазом, инвагинацией.
Данный текст является ознакомительным фрагментом.
Похожие главы из других книг:
45. Хронический панкреатит
Различают рецидивирующий и первичный хронический панкреатит. А. В. Смирнов, О. Б. Порембский, Д. И. Фрид (1972 г.) указывают, что для хронического панкреатита, не связанного с заболеваниями желчных путей, характерны:1) быстрое развитие эндокринных и
8. Хронический панкреатит
Хронический панкреатит – прогрессирующее воспалительное заболевание, сопровождающееся склерозированием и деструкцией эндокринной ткани поджелудочной железы. Является следствием острого панкреатита. Развитию хронического панкреатита
44. Хронический панкреатит
Хронический панкреатит – это прогрессирующее воспалительное заболевание, характеризующееся нарастающим склерозированием (замещением тканей железы соединительной тканью) и прогрессирующей очаговой, сегментной или диффузной деструкцией
25. Хронический панкреатит
Хронический панкреатит – прогрессирующее воспалительное заболевание, сопровождающееся склерозированием и деструкцией эндокринной ткани поджелудочной железы. Является следствием острого панкреатита. Развитию хронического панкреатита
Хронический панкреатит
Различают рецидивирующий и первичный хронический панкреатит. А. В. Смирнов, О. Б. Порембский, Д. И. Фрид (1972 г.) указывают, что для хронического панкреатита, не связанного с заболеваниями желчных путей, характерны:1) быстрое развитие эндокринных и
ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
Фосфор 6, 12 — назначается главным образом при хроническом панкреатите, вызванном поражением печени.Арсеникум альбум 6, 12 — показан при хроническом панкреатите, связанном с заболеванием кишечника или желчного пузыря.Меркуриус коррозивус 6, 12 — при
Хронический панкреатит
Iris х3, 3. Улучшает функцию поджелудочной железы, уменьшает чувство жжения, слюноотделение. Хорошо сочетать с Mercurius dulcis, Mercurius corrosivus, Belladonna.Colocynthis 3, 6. При болевых вариантах заболевания.Iodum 3, 6. Панкреатогенные поносы с похуданием.Podophyllum х2, х3, 3, 6. Понос в
Хронический панкреатит
В газете «Медицина Петербурга» я однажды столкнулся с рассказом известного хирурга, профессора В.А. Тарасова о причине этого страдания. Рассказ был столь доходчив, что позволю себе, пропустив научную терминологию, привести содержащиеся в нем
Хронический панкреатит
Хронический панкреатит – заболевание, характеризующееся развитием диффузного или сегментарного фиброза поджелудочной железы с возникновением в период обострения отека и локального некроза.Различают первичный и вторичный хронический
Хронический панкреатит
Необходимо знатьЭтиология и патогенез. Причины развития и варианты морфологических изменений поджелудочной железы.Диагностика. Классификация: клинические формы заболевания и его осложнения. Клиническая семиотика в зависимости от
Хронический панкреатит
100 г овсяной муки, постоянно помешивая, варите на маленьком огне в течение часа в 1,2 л воды. Снимите с огня, добавьте ложки поваренной соли, 2 ст. л. вишневого сиропа, 2 ст. л. молотых грецких орехов, все тщательно перемешайте.Разделите состав на 3 порции
Хронический панкреатит
Актуальность проблемы и распространенность заболеванияПанкреатит представляет собой тяжелое заболевание поджелудочной железы (ПЖ), в основе которого лежит внутриорганная активация продуцируемых железой пищеварительных ферментов и выраженное
Хронический панкреатит
Медленно прогрессирующее воспаление поджелудочной железы сопровождается нарушениями ее работы, периоды обострений сменяются ремиссиями. Исход заболевания – фиброз ткани поджелудочной железы или ее обызвествление. Может быть следствием
Хронический панкреатит
Хронический панкреатит – это повторяющиеся атаки острого панкреатита, которые приводят к прогрессирующему анатомическому и функциональному повреждению поджелудочной железы. При этом полного восстановления железы не происходит, так как после
Источник

Хронический панкреатит Кафедра факультетской терапии № 2 Профессор Т. В. Королева

Хронический панкреатит ( ХП)- полиэтиологическое необратимо прогрессирующее воспалительно-дегенеративное заболевание ПЖ, продолжительностью более 6 месяцев, возникающие вследствие внутриорганной самоактивации собственных ферментов, происходящей в условиях затрудненного оттока панкреатического секрета с возрастающей гипертензией в ее протоках и сопровождающееся развитием фокального деструктивного некроза ткани поджелудочной железы с последующим ее фиброзом, а также прогрессированием ее внешне и внутрисекреторных нарушений.

Этиология ХП: 1. Заболевания желчного пузыря, желчевыводящих путей и операции на них: n камни ( в наибольшей степени 23 -92% n спазм (дискинезия) n послеоперационные стриктуры желчных протоков n опухоли n воспаление

2. Дуоденальные факторы: n Оддит n Спазм или склероз сфинктера Одди n Опухоли в области БДС или вблизи от ППЖ n Стриктуры ППж n Рубцы и язвы вблизи БДС, пенетрация n Опухоль 12 п. к. n Нарушение моторики 12 п. к. n Дивертикулы 12 п. к. n Синдром приводящей петли ( ограниченный дуоденостаз после операции Бильрот II или гастростомии) n Рубцы или лимфоаденит в зоне дуоденального перехода.

3. Желудок ( язвенная болезнь, гастрит) n Увеличенный выброс полипептидных гормонов, регулирующих секрецию ПЖ. n Пенетрация 4. Злоупотребление алкоголем ( хр. алкоголизм) 5. Травма ПЖ

6. Нерациональное и несбалансированное питание, обменные нарушения: n Хр. Белковая недостаточность n Врожденная белковая дистрофия n Гемохроматоз n Гиперпаратиреоз n Гиперлипопротеидемия n Муковисцидоз 7. Некоторые инфекции: n Вирусный гепатит n Эпидемический паротит n Брюшной тиф n Сыпной тиф

8. Лекарственные средства: n Сульфониламиды n Антибиотики ( ряда тетрациклинов) n Салуретики n Антикоагулянты n НПВС n Стероидные гормоны n Ингибиторы холинэстеразы 9. Поражение сосудов ПЖ: n Атеросклероз n Сахарный диабет n СКВ n УП n Тромбоцитопеническая пурпура.

10. Гельминтозы. 11. Экзогенные интоксикации. n Свинец n Ртуть n Фосфор n Мышьяк.
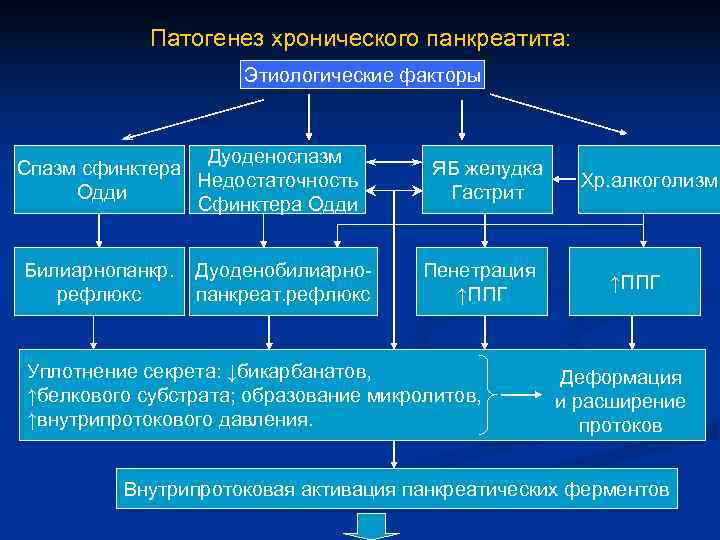
Патогенез хронического панкреатита: Этиологические факторы Дуоденоспазм Спазм сфинктера ЯБ желудка Недостаточность Хр. алкоголизм Одди Гастрит Сфинктера Одди Билиарнопанкр. Дуоденобилиарно- Пенетрация ↑ППГ рефлюкс панкреат. рефлюкс ↑ППГ Уплотнение секрета: ↓бикарбанатов, Деформация ↑белкового субстрата; образование микролитов, и расширение ↑внутрипротокового давления. протоков Внутрипротоковая активация панкреатических ферментов

Очаги панкреоноза (воспалительная деструкция ацинусов) 1. Воспалительная диффузно-очаговая инфильтрация ( аутоиммунная реакция замедленного типа) 2. Рубцовые изменения 3. Диффузный фиброз →дистрофия→атрофия 4. Обызвествление интерстиция 5. Псевдокисты.

Классификация по этиологии: По Гребеневу А. Л. : По Ивашкину В. Т. (соавт. ) Первичные ХП: 1. Билиарнозависимый 1. Токсические 2. Алкогольный 2. Алиментарные, 3. Дисметаболический обменные 4. Инфекционный 3. Инфекционные 5. Идиопатический 4. Хронические нарушения кровообращения в ПЖ. Вторичные ХП ( на фоне других заболеваний): 1. Хр. холециститы( особенно калькулезный) 2. ЯБ, дуодениты, ХГ, энтериты и другие заболевания ЖКТ.

Классификация по морфологии. По Гребеневу А. Л. : По Ивашкину В. Т. ( соавт. ) 1. отечная 1. интерстициально-отечный 2. фиброзная ( диффузная, 2. паренхиматозный или фиброзно-узловая) 3. фиброзно-склеротический 3. склеротическая 4. гиперпластический 4. псевдокистозная 5. кистозный 5. «кальцифицирующий»

Классификация по клиническим проявлениям: По Гребеневу А. Л. По Ивашкину В. Т. ( соавт. ) 1. Полисимптомная форма 1. болевая форма 2. Болевая форма 2. гипосекреторная форма 3. Псевдотуморозная форма 3. астеноневротическая 4. Диспепсическая форма 4. латентная форма 5. Латентная форма 5. сочетанная форма По стадиям: По характеру течения: 1. начальная 1. редко рецидивирующий ХП 2. среднетяжелая 2. часто рецидивирующий ХП 3. тяжелая 3. с постоянно присутствующей сим-кой По фазе: 1. обострение 2. ремиссия

По Логинову: Международная 1. хр. рецидивирующая форма классификация: 2. болевая форма 1. хр. обструктивный 3. псевдоопухолевая форма панкреатит 4. склерозирующая форма 2. хр. Кальцифицирующий ппанкреатит 5. безболевая форма 3. хр. воспалительный панкреатит

Примеры формулировки диагноза: 1. ( вторичный) Хр. Панкреатит, билиарнозависимый, болевая форма, редко рецидивирующего течения, средней тяжести, в фазе обострения, осложненный механической желтухой. 2. (первичный) Хр. Панкреатит, алкогольный, гипосекреторная форма ( диспепсическая), часто рецидивирующего течения, средней тяжести, в фазе обострения, осложненный портальной гипертензией.

Клиника ХП. n Болевой синдром n Синдром внешнесекреторной недостаточности n Синдром внутрисекреторной недостаточности n Синдром нарушенного всасывания n Синдром билиарной гипертензии n Панкреатокардиальный синдром n Общеклинический синдром

Характерные клинические признаки. 1. Точка Мейо-робсона 10. Симптои Грей-Турнера 2. Точка Кача 11. Симптом Холштеда 3. Точка Малле-Ги 12. Симптом Куллена 4. Точка Дежардена 13. Симптом Грюнвальда 5. Симптом Грота 14. Симптом Девиса 6. Симптом Стражеско 15. Симптом Керте 7. Симптом Мейо-Робсона 16. Симптом Курвуазье ( и при раке) 8. Симптом кача 17. Систолический шум в 9. Левый Френикус-симптом надчревной области 18. Болезненность в зоне Шаффара ( холедохопанкреатическая зона).

Осложнения. 1. Рубцовые стриктуры протока ПЖ и БДС. 2. Кисты, абсцессы, микрофистулы ( воспалительные изменения, обусловленные действием панкреатических энзимов – парапанкреатит, «ферментативный» холецистит, киста, абсцесс). 3. Кальцификаты. 4. Закупорка протока ПЖ и БДС 5. Обтурация общего желчного протока с развитием механической желтухи. 6. Тромбоз селезеночной вены. 7. Сахарный диабет. 8. Рак ПЖ ?

Классификация осложнений ( по Ивашкину В. П. ). 1. Нарушение желчеотделения. 2. Воспалительные изменения, обусловленные действием панкреатических энзимов – парапанкреатит, «ферментативный холецистит» , киста, абсцесс, выпотной плеврит, пневмонии, паранефрит. 3. Эндокринные нарушения: «панкреатический сахарный диабет» , гипогликемические состояния. 4. Портальная гипертензия.

Дифференциальный диагноз Проводится с : n Раком ПЖ; n Желчнокаменной болезнью; n ЯБ желудка и 12 п. к. ; n Хроническими заболеваниями кишечника; n Туберкулезом ПЖ; n Муковисцедозом; n Камнем Вирсунгова протока.

Диагностика ХП. 1. Клинический анализ крови и мочи. 2. Биохимический анализ крови. 3. Исследование дуоденального содержимого. 4. Оценка переваривающей способности секрета ПЖ ( по анализу кала) 5. Рентген: – Обзорная рентгенография; – Релаксационная рентгенография. 6. ЭРХПГ (для дифференциального диагноза + селективная ангиография + целиакография + КТ). 7. Радиоизотопное сканирование. 8. УЗИ. 9. КТ.

Лечение хронического панкреатита. 1. Голод, диета 1 Б «панкреатическая» диета, диета 5, 9. 2. Антисекреторные средства : n Н 2 – блокаторы: -цимитидин -низатидин ( аксид) -ранитидин -фамотидин; n Блокаторы протонной помпы : -омепрозол (омез); n Селективные блокаторы гастриновых рецепторов: -проглумид; n Селективные М 1 -холинолитики: -гастроцепин; n Антациды.

3. Противоболевая терапия: n Холинолитики: -атропин -метацин -платифиллин; n Спазмолитики: -но-шпа -папаверин -баралгин; n Ганглиоблокаторы: -ганглерон -кватерол; n Ненаркотические анальгетики; n «Коктейль» : -но-шпа или папверин-2 мл -платифиллин 2 мл -серно-кислая магнезия 5, 0 мл -баралгин 5, 0 мл; n Антигистаминные средства: – супрастин – димедрол -диазолин.

4. Противорвотные препараты: -реглан -церукал; 5. Детоксикация и восполнение жидкости ( при рвоте): – гемодез – физиологический раствор – 5% глюкоза; «коктейль» : – физиологический раствор 500 мл – баралгин 5 мл – сернокислая магнезия 5 мл – аскорбиновая кислота 5 мл – липоевая кислота 5 мл – новокаин 20 мл.

6. Диуретики ( при отечной форме): – фуросемид – урегит. 7. Антибиотики. 8. Антиферментативные препараты: – трасилол – гордокс – контрикал. 9. Ферменты: – фестал – панзинорм – мезим форте – креон – дигестал. 10. Витамины: В 2, В 6, В 12, А, Д, К, Е, кокарбоксилаза, никотиновая кислота, аскорбиновая кислота.

11. Анаболические препараты: – Ретаболин – Метандростенолон – Глютаминовая кислота. 12. Незаменимые аминокислоты: – Аминазол – Альвезин – Тауфон – КСI – Са-глюконат. 13. Липотропные средства. 14. Эуфиллин + Са-глюконат. 15. Диета 9, инсулин, препараты сульфонилмочевины. 16. Физиотерапия: – электрофорез с новокаином – магнитотерапия – оксигенотерапия – рефлексотерапия – ЛФК.
Источник
Глава 23
ЗАБОЛЕВАНИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
Хронический
панкреатит – это прогрессирующее заболевание поджелудочной железы,
преимущественно воспалительной природы, характеризующееся необратимыми
дегенеративными, деструктивными изменениями в структуре органа, которые
являются причиной рецидивирующего болевого синдрома и/или постоянного
снижения функции поджелудочной железы, в первую очередь –
пищеварительной.
Распространенность
Заболеваемость
хроническим панкреатитом составляет примерно 8-10 человек на 100 000
населения. В России распространенность хронического панкреатита у детей
составляет 9-25 случаев, у взрослых – 27,4-50 случаев на 100 000
населения. В развитых странах в последние годы хронический панкреатит
заметно «помолодел»: средний возраст с момента установления диагноза
снизился с 50 до 39 лет, среди заболевших на 30% увеличилась доля
женщин.
Летальность после
первичного установления диагноза хронический панкреатит составляет до
20% в течение первых 10 лет и более 50% – через 20 лет. Частота
выявления хронического панкреатита на аутопсии варьирует от 0,01 до
5,4%, в среднем 0,3-0,4%. 15-20% больных ХП погибают от осложнений,
связанных с атаками панкреатита, другие – вследствие вторичных нарушений
пищеварения и инфекционных осложнений.
Классификация
По Марсельско-Римской классификация хронического панкреатита выделяют следующие его морфологические варианты:
• обструктивный;
• кальцифицирующий;
• воспалительный (паренхиматозный);
• фиброзно-индуративный панкреатит.
Этиология и патогенез
Ведущими
провоцирующими факторами развития заболевания являются алкоголь и
курение. Общепринятой считается связь хронического панкреатита с
патологией системы желчевыводящих путей, желудка, двенадцатиперстной
кишки. Немаловажное значение в развитии хронического панкреатита играют
нарушение питания, особенно переедание, дефицит антиоксидантов в пище,
рацион питания бедный на белок и витамины, воздействие различных
медикаментов и химических факторов, ведущих к повреждению поджелудочной
железы (азатиоприн, эстрогены, тиазидные диуретики и др.). Отмечают
наследственную предрасположенность к заболеванию.
У
больных с хроническим калькулезным холециститом в 60-65% имеется
хронический панкреатит с явлениями пищеварительной недостаточности
поджелудочной железы, а у 70-80% пациентов и после удаления желчного
пузыря, особенно при несвоевременно сделанной операции, сохраняются
патология желчеотделения и признаки хронического панкреатита. Нарушение
желчеотделения препятствует нормальному поступлению желчи и сока
поджелудочной железы в двенадцатиперстную кишку, что не только приводит к
сохранению жалоб на боли в животе, но и не снимает угрозу
прогрессирования хронического панкреатита, нарушений пищеварения.
Клинические проявления
Клиническая
картина хронического панкреатита характеризуется двумя ведущими
синдромами: болевым и/или синдромом нарушенного пищеварения.
Рецидивирующий или постоянный болевой синдром в клинических проявлениях
хронического панкреатита является наиболее ярким признаком патологии
поджелудочной железы. Боль часто не имеет четкого места локализации,
возникая в верхнем или среднем отделе живота слева или посередине,
нередко отдает в спину, иногда приобретая опоясывающий характер.
В
некоторых случаях боль исходно ощущается больным в области спины. Более
чем у половины больных болевой синдром имеет высокую интенсивность,
сохраняется длительное время. Боли усиливаются через 30 мин после приема
пищи, у части пациентов появление боли может быть не связано с едой.
Диспепсический синдром характеризуется отрыжкой, изжогой, тошнотой.
Синдром
нарушенного пищеварения обусловлен экзокринной недостаточностью
поджелудочной железы и проявляется поносами, сте-атореей, метеоризмом,
отрыжкой, тошнотой, потерей аппетита, похуданием.
В настоящее время в клинической картине хронического панкреатита выделяют два периода:
• начальный период (обычно до 10 лет), характеризующийся чередованием периодов обострений и ремиссий;
• период внешнесекреторной недостаточности (чаще после 10 лет течения хронического панкреатита).
Существует осложненный вариант течения хронического панкреатита, который может возникнуть в любом периоде заболевания.
В
начальном периоде основным проявлением болезни является болевой
абдоминальный синдром разной интенсивности и локализации, ему
сопутствует обычно и диспепсический синдром.
Во
втором периоде на первое место в клинической картине заболевания
выходит синдром диспепсии, болевой синдром становится менее выраженным
или даже может отсутствовать. В дальнейшем появляются симптомы
прогрессирующей недостаточности питания из-за развивающегося синдрома
мальабсорбции, связанного с ферментативной недостаточностью
поджелудочной железы.
Лабораторные и инструментальные методы исследования
Общий анализ крови: возможны лейкоцитоз и увеличение СОЭ.
Биохимический
анализ крови: повышение содержания (активности) панкреатических
ферментов – липазы и амилазы (у части больных за счет уменьшения массы
ацинарных клеток уровень этих ферментов может быть нормальным),
трипсина, пептида активации трипсиноге-на, фосфолипазы,
холестеролэстеразы и эластазы.
Зондовые
методы изучения экзокринной функции поджелудочной железы: прямые
(стандартный секретин-панкреозиминовый тест); непрямые (тест Лунда).
Беззондовые
методы выявления внешнесекреторной недостаточности: тесты на активность
панкреатических ферментов, при которых в моче или выдыхаемом воздухе
определяют продукты гидролиза разных субстратов (NBT-PABA тест,
панкреато-лауриловый, йодолипо-ловый); тесты на недорасщепленные и
невсосавшиеся компоненты пищи в кале (копрограмма, содержание жира в
кале); оценка содержания панкреатических ферментов (эластазы,
химотрипсина) в кале.
Оценка инкреторной функции поджелудочной железы (определение содержания С-пептида в крови, проба Штауба-Трауготта и др.).
УЗИ: позволяет оценить размеры, структуру поджелудочной железы.
Дифференциальный диагноз проводят
с раком поджелудочной железы, язвенной болезнью, желчно-каменной
болезнью, хроническим холециститом, воспалительными заболеваниями тонкой
и толстой кишки, абдоминальным ишемическим синдромом.
Осложнения
• Абсцесс и псевдокисты поджелудочной железы.
• Механическая желтуха.
• Холангит.
• Дуоденостаз.
• Экссудативный плеврит.
• Сахарный диабет.
• Эрозивно-язвенное поражение желудка и двенадцатиперстной кишки.
• Рак поджелудочной железы.
• Тромбоз селезеночной вены.
• Тромбофлебит нижних конечностей.
• Панкреатический асцит.
• Анемия.
• Энцефалопатия.
• Синдром мальабсорбции с выраженной трофологической недостаточностью.
Лечение
Для
полноценной терапии хронического панкреатита в настоящее время
используются современное медикаментозное (консервативное) лечение,
эндоскопическое и хирургическое вмешательства. Основными принципами
консервативного лечения являются:
• купирование болевого абдоминального синдрома;
• создание функционального покоя поджелудочной железе;
• уменьшение секреторной активности ПЖ;
• коррекция экскреторной недостаточности ПЖ;
• коррекция углеводного обмена;
• коррекция синдрома мальабсорбции.
Снятие
боли является наиболее важной задачей в лечении больных хроническим
панкреатитом, и ее решение должны обеспечивать следующие основные
мероприятия:
• регистрация интенсивности и ритма боли, качества жизни;
• исключение алкоголя, назначение ненаркотических анальгетиков и спазмолитиков;
• лечебное
питание – диета с низким содержанием жира (при обострении процесса
тяжелой степени назначаются голод на 3-5 дней и парентеральное питание);
• полиферментные препараты в высокой дозе и оптимальном режиме приема + ингибиторы выработки HCl.
Для
устранения боли назначают препараты аналгезирующего действия и
спазмолитики: 50% раствор анальгина и 2% раствор папаверина в сочетании с
антигистаминными препаратами. В дальнейшем показан прием спазмолитиков
внутрь (мебеверин). При отсутствии обезболивающего эффекта в течение 3-4
ч возможно назначение нейролептиков (дроперидол с фентанилом). Для
снижения секреторной активности поджелудочной железы, инактивации
холецистокинин-рилизинг фактора, назначают ферментные препараты
панкреатина, не содержащие компонентов желчи (панкреатин, мезим-форте,
креон). Для эффективного купирования болевого синдрома, создания покоя
поджелудочной железе при обострении хронического панкреатита также
применяют антисекреторные средства (рабепразол).
Другой
важной составляющей консервативной терапии хронического панкреатита,
особенно во второй период течения болезни, является терапия синдрома
внешнесекреторной недостаточности, осуществляемая:
• переводом на энтеральное питание;
• применением современных микрокапсулированных ферментных препаратов в кишечно-растворимой оболочке (креон);
• продлением
приема ферментных препаратов до 8 нед с коррекцией дозы (при расширении
диеты дозу препарата целесообразно увеличить на несколько дней с
постепенным ее снижением);
• продлением приема ингибиторов протонной помпы;
• полным исключением алкоголя на 6 мес и более.
При
недостаточной эффективности консервативной терапии хронического
панкреатита, особенно его билиарнозависимой формы, показано
хирургическое и эндоскопическое лечение: обычно выполняются прямые
(панкреатодуоденальная, субтотальная либо дистальная резекция
поджелудочной железы; наложение цистовирсунгоэнтероанастомоза) или
санирующие вмешательства на желчном пузыре и протоках, а также на
двенадцатиперстной кишке и желудке. Кроме того, по показаниям могут
выполняться дренирующие вмешательства на фатеровом сосочке
(сфинк-теротомия, вирсунготомия) и дренирование кист под контролем УЗИ.
Профилактика
В настоящее время достаточно широко используются меры вторичной профилактики, играющие важную роль в борьбе с рецидивами
болезни
и ее прогрессированием. Вторичная профилактика начинается с
установления этиологической характеристики заболевания.
Били-арнозависимый панкреатит требует санации билиарной системы. Она
включает ряд мероприятий:
• строгое
соблюдение диеты для уменьшения вероятности спазма желчного пузыря с
последующей миграцией мелких камней и возможным развитием обструкции
вирсунгова протока разной продолжительности;
• проведение литолитической терапии (препараты урсодезоксихо-левой кислоты);
• проведение хирургической санации, включающей холецистэкто-мию, нередко выполняемую с папиллосфинктеротомией.
При хроническом алкогольном панкреатите основной мерой вторичной профилактики является алкогольная абстиненция.
В
целом, профилактика обострений обеспечивается полноценной
поддерживающей терапией, в первую очередь соблюдением диеты, исключением
алкоголя и курения, а также постоянным приемом адекватных доз
современных полиферментных средств.
Прогноз при
хроническом алкогольном панкреатите зависит в первую очередь от наличия
или отсутствия абстиненции. Так, при полном отказе от алкоголя
длительность жизни достигает 10 лет. Имеет значение и соблюдение
рекомендаций по поддерживающей терапии. При билиарнозависимом
панкреатите прогноз зависит от эффективности лечения основного
заболевания.
Источник
