Хронический панкреатит и гепатит в
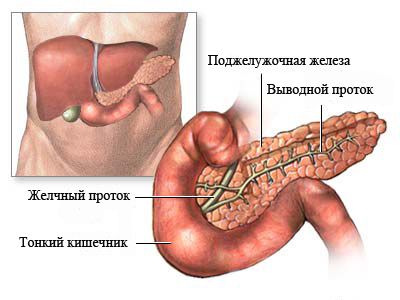
Многим людям, у которых есть проблемы с органами пищеварения, устанавливают сразу несколько патологий. Часто наблюдается гепатит при панкреатите, когда проблемы возникают в этих двух органах. Спровоцировать появление патологии могут вирусы (поражающие печень), интоксикационные процессы при других инфекциях, отравлениях, передозировках препаратов.
Взаимосвязь болезней
Не только причины, но и механизм развития заболеваний печени и поджелудочной железы похожи между собой. Сначала на клетки органа действуют повреждающие агенты, потом в ответ развивается процесс воспаления. Ткани отекают, а клеточные структуры подвергаются разрушению и замещению соединительной тканью.
Печень человека состоит из множества клеток, которые не имеют дифференциации. Они выполняют одновременно все функции – детоксикацию, аккумулирование ряда веществ и витаминов, участие практически во всех видах обмена. Поэтому компенсаторный потенциал печени велик, целые части ее берут на себя функцию поврежденных, и так может продолжаться длительное время. При своевременном лечении, соблюдении диеты и правильном образе жизни гепатоциты могут восстанавливаться.
При хроническом панкреатите возникает множество осложнений, в т. ч. язва, холецистит и гепатит. С другой стороны, заболевания печени могут становиться причиной панкреатита. На стадии хронизации патологических процессов становится невозможным выявление первичного заболевания. Все усилия врачей направляются на улучшение состояния больного с диагнозом гепатопанкреатит.

Что делать при приступе панкреатита
Приступ панкреатита требует оказания неотложной помощи. Он проявляется в виде опоясывающей боли, локализующейся в области подреберья, тошнотой, рвотой, напряжением мышц живота. При хроническом течении патологии боль соотносится с приемом пищи, особенно это касается жирного, жареного, острого. Ферментативная недостаточность органа приводит к вздутию живота, скоплению газов, поносу, отрыжке.
Во время приступа следует:
- полностью отказаться от приема любого вида пищи;
- соблюдать постельный режим;
- парентерально ввести анальгетик или спазмолитик;
- приложить холодный компресс на область проекции поджелудочной железы.
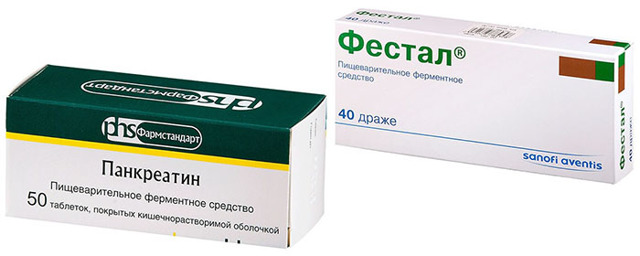 Голодание следует продолжать 3 дня, потом в рацион постепенно вводить жидкую и протертую пищу. Одновременно необходимо принимать ферменты (Фестал, Панкреатин). Потом диета становится менее жесткой, но требует постоянного соблюдения.
Голодание следует продолжать 3 дня, потом в рацион постепенно вводить жидкую и протертую пищу. Одновременно необходимо принимать ферменты (Фестал, Панкреатин). Потом диета становится менее жесткой, но требует постоянного соблюдения.
Острый панкреатит протекает активно, при этом происходит расплавление тканей, железа начинает переваривать сама себя. Такое опасное состояние требует немедленной помощи в условиях стационара и даже реанимации. Тяжелый приступ хронического заболевания также лечится только специалистами.
В том случае, когда развивается реактивный панкреатит на фоне гепатита, следует особое внимание уделить лечению проблем с печенью. Для этого применяются:
- гепатопротекторы (Карсил, Эссенциале);
- диета с исключением жирной и жареной пищи;
- на время обострения рекомендуется покой.
При сильных болях используются спазмолитические средства (Дротаверин, Спазмалгон), одновременно облегчается пищеварение путем назначения препарата Креон, который имеет в составе необходимые ферменты.
Диета при панкреатите и гепатите
Важной составляющей частью лечения заболеваний органов пищеварения является правильно подобранная диета. Важно устранить все вредные блюда и ввести в рацион как можно больше важных веществ.

Полезные продукты
При гепатите и панкреатите можно употреблять следующие продукты:
- диетическое мясо и нежирную рыбу;
- несладкое печенье без добавления крема;
- подсушенный хлеб с добавлением отрубей;
- молоко и кисломолочные продукты с низким содержанием жира;
- сыр нетвердых и неострых сортов;
- молочные и овощные супы;
- овощи и фрукты (есть исключения);
- крупы, картофель в умеренных количествах;
- яйца (1 раз в неделю), белок можно ежедневно.

Принимать пищу следует мелкими порциями, между завтраком, обедом и ужином необходимо перекусывать овощами, не слишком сладкими или кислыми фруктами, травяным чаем с галетным печеньем, можно выпить обезжиренный кефир или йогурт.
Запрещенные продукты
Нельзя при воспалении печени и поражении поджелудочной железы использовать в меню следующее:
- алкоголь, газированные напитки, какао и кофе;
- сдобу и свежие хлебобулочные изделия из высшего сорта муки;
- холодный суп (окрошку, свекольник), а также первое блюдо на мясном или грибном бульоне;
- копчения, соления, маринады, консервацию;
- жирное мясо, рыбу и молочные продукты.

Рацион при острой и хронической форме панкреатита
Поражение поджелудочной железы во время острого приступа или обострения хронического панкреатита требует полного отказа от пищи на 2-4 дня, в зависимости от тяжести протекания. В это время можно только пить минеральную воду без газа (Боржоми, Славяновская, Смирновская, Ессентуки №20), некрепкий отвар шиповника или слабозаваренный чай.
После этого пациенту разрешается перейти на питание с максимальным механическим и термическим щажением. Калорийность пищи снижена, запрещено употреблять любые продукты, которые могут вызвать усиление секреторной функции желудка и поджелудочной железы. Разрешается прием жидких блюд и сладостей (мед, сахар, сок из фруктов, отвар черной смородины).
По мере снижения острых проявлений в рацион постепенно добавляются другие продукты. Человек переходит на диету №5. Диффузные изменения поджелудочной железы в результате воспаления не проходят, поэтому ограничение в питании следует соблюдать пожизненно.
Особенности беременности и родов
Течение беременности с одновременным наличием гепатита и панкреатита имеет свои особенности. В первые месяцы часто развивается токсикоз, который протекает гораздо тяжелее, чем у здоровых женщин. Наблюдаются тошнота и многократная рвота, усиливающиеся во время приема жирной пищи. Происходит снижение аппетита и массы тела. Состояние несколько стабилизируется во втором и третьем триместрах, и если нет осложнений, то такой женщине не запрещено рожать.
При обострении воспаления врачи часто пропускают заболевание, т. к. оно напоминает токсикоз. Поэтому важно при малейшем ухудшении состояния сразу обращаться к врачу. Для этого требуется дополнительная консультация гастроэнтеролога или терапевта, прохождение анализов (кал, биохимический анализ крови).
Беременным требуется соблюдать диету и проходить лечение, также как и другим пациентам. Но в этом случае следует учитывать, что некоторые препараты могут повлиять на развитие плода.
Если во время вынашивания плода развивается острая форма панкреатита, то в этом случае врачи рекомендуют прерывание до срока в 12 недель. Кесарево сечение делается только в случае крайней необходимости, при условии исключения инфекционного осложнения. Роды лучше всего проводить естественным путем.
В том случае, когда у беременной наблюдается панкреатит на фоне гепатита, вызванного вирусом, то ведение беременности зависит от разновидности патологии печени. Некоторые виды инфекционного заболевания могут представлять опасность для жизни и здоровья как матери, так и будущего ребенка.
Наиболее тяжело протекают вирусные гепатиты B, С, E и D. На их фоне может развиваться печеночная недостаточность, внутриутробная гибель плода, смерть матери в результате интоксикации или кровотечения в процессе родов.
Источник
Этот сайт сделан экспертами: токсикологами, наркологами, гепатологами. Строго научно. Проверено экспериментально.

Автор этой статьи, эксперт: гастроэнтеролог Даниэла Сергеевна Пургина
Вкратце: Чаще всего панкреатит развивается у тех, кто злоупотребляет алкоголем или страдает желчнокаменной болезнью. Острый панкреатит — опасное состояние, которое лечат в стационаре. В лечении хронической формы главное — строгая диета.

Эту статью редактировала врач-гастроэнтеролог Даниэла Сергеевна Пургина.
Панкреатит — это воспаление поджелудочной железы (из-за воздействия на неё собственных ферментов), которое влечёт за собой разрушение паренхимы органа. В зависимости от течения заболевания, выделяют острый и хронический панкреатит.
В соответствии с 10 пересмотром международной классификации болезней (МКБ-10), острому панкреатиту был присвоен код К85, в то время как хронические формы панкреатита в зависимости от этиологии записываются под кодами К86.0 и К86.1. Острый и хронический панкреатит имеют некоторые различия в механизме возникновения, течении и схеме лечения болезни, хотя между ними и много общего.
Из-за чего может начаться болезнь
Самые распространённые причины развития этого заболевания, которые составляют до 80% всех случаев воспаления поджелудочной железы:
- Злоупотребление алкоголем. Алкогольный панкреатит является первичным и чаще встречается у мужчин. Для алкогольного панкреатита больше характерно острое течение.
- Желчнокаменная болезнь. Это вторичный панкреатит (т. е. первопричина кроется в другом органе, в данном случае — в желчном пузыре), его ещё называют реактивным. Такая разновидность чаще встречается у женщин. В большинстве случаев такой панкреатит имеет хронический характер течения.

Панкреатит может быть первичным или вторичным, когда изначальная проблема кроется в соседнем органе (например, в желчном пузыре).
Другими, менее распространёнными причинами являются:
- заболевание других органов желудочно-кишечного тракта;
- длительный приём таких лекарственных средств, как стероиды, азатиоприн, фуросемид, вальпроевая кислота, эналаприл, карбамазепин и другие;
- метаболические причины: гиперкальциемия (повышение концентрации кальция в крови), увеличение триглицеридов 1 и 5 типа в крови;
- попадание в организм токсинов (органофосфаты, яд скорпиона после его укуса);
- инфекционные заболевания: вирусы Коксаки, Эпштейна-Барра, цитомегаловирус, вирусные гепатиты, микоплазма и другие возбудители;
- травмы, в том числе полученные во время операций;
- неопластические процессы, то есть возникновение опухолей;
- наследственная предрасположенность;
- аутоиммунные процессы.
Эксперт сайта Похмелье.рф, врач-гастроэнтеролог Даниэла Пургина развеивает распространённые мифы о панкреатите.
Типичное заблуждение, что панкреатит бывает только у тех, кто злоупотребляет спиртным. На самом деле это не так. Причин для возникновения панкреатита достаточно много. Часто встречается так называемый идиопатический панкреатит: когда мы не можем установить причину воспаления.
И второе типичное заблуждение — что любые изменения структуры поджелудочной железы означают хронический панкреатит. Это неверно. Без наличия симптомов панкреатита эти изменения совершенно ничего не означают. Мы не лечим анализы и результаты обследований, а лечим пациента, у которого имеются жалобы.
Стоит отметить, что в зависимости от формы заболевания механизм его развития будет иметь свои особенности, из-за чего симптоматика в каждом случае будет отличаться.
Чем опасен острый панкреатит
Ключевой момент развития острой патологии — протоковая гипертензия (повышенное давление в протоках, по которым происходит отток сока поджелудочной в двенадцатиперстную кишку), которая развивается из-за нарушения оттока поджелудочного сока. Все органы в брюшной полости находятся очень близко друг к другу и взаимосвязаны своими функциями, поэтому причиной проблем с поджелудочной нередко бывают патологии желчного пузыря и печени.
- Когда нарушен отток поджелудочного сока, тогда ферменты, которые в нём содержатся, начинают активно разрушать клетки железы.
- Приём алкоголя провоцирует образование белковых пробок в протоках поджелудочной, из-за чего нарушается отток сока, что приводит к повреждению органа.
- Спазм сфинктера Одди, который может возникать из-за различных причин, также приводит к нарушению оттока сока поджелудочной.
Одним из грозных осложнений является ферментативный перитонит, когда ферменты поджелудочной железы попадают в брюшную полость и повреждают близлежащие органы.
Совет заболевшему от врача-гастроэнтеролога Даниэлы Пургиной, эксперта сайта Похмелье.рф.
Соблюдайте необходимые рекомендации. Панкреатит — серьёзное заболевание, которое может привести к летальному исходу. Необходимо соблюдение диеты в период обострения, отказ от алкоголя, приём всех необходимых препаратов в нужных дозировках.
Как проявляет себя острый панкреатит
Для острого панкреатита характерна сильно выраженная симптоматика, которую объединили в триаду Мондора:
- Боль. Сильнейшая боль может носить приступообразный или постоянный характер. Она локализуется в эпигастральной области (верхняя часть живота), иногда отдаёт в спину. Однако если присоединяется перитонит (воспаляется брюшина), то боль может быть разлитого характера.
- Метеоризм. Вздутие живота и расстройства стула возникают из-за нарушения переваривания пищи.
- Рвота. Особенность в том, что она не приносит облегчения. В рвотных массах обнаруживается содержимое желудка с примесью желчи.
Кроме основных симптомов, может наблюдаться отсутствие аппетита, изжога, сухость во рту, повышение температуры тела, понижение артериального давления. Также для острого панкреатита характерно изменение цвета кожных покровов: бледность и синюшность, а также может присоединиться желтушный оттенок (если панкреатит был вызван желчнокаменной болезнью).
Как врач определяет диагноз
Помимо сбора жалоб и осмотра, для подтверждения диагноза требуются дополнительные методы исследования. Лабораторная диагностика включает:
- общий анализ крови и мочи;
- анализ на ферменты крови (амилаза, липаза);
- определение С-реактивного белка и других маркёров воспаления;
- показатели работы гепатобилиарной системы (билирубин, щелочная фосфатаза, АСТ, АЛТ);
- анализ кала;
- определение эластазы в кале.
Из лучевой диагностики используют УЗИ, компьютерную и магнитно-резонансную томографию, дополнительно врач может назначить РХПГ (ретроградную холангиопанкреатографию): эндоскопию двенадцатиперстной кишки с введением рентгеноконтрастного вещества.
Что делать?
Терапия острого панкреатита должна проводиться строго в условиях стационара.
Консервативное лечение должно быть разносторонним, направленным на купирование развивающейся патологии и её симптомов:
- Проводится ограничение работы желудочно-кишечной системы с помощью строгого голодания, назогастральной декомпрессии желудка (вводят зонд и выводят всё лишнее) и назначения препаратов, тормозящих работу ЖКТ.
- Параллельно проводится мониторинг насыщения крови кислородом, а также восстановление объёма циркулирующей крови и её электролитов (в том числе и кальций крови).
- Также лечение включает купирование болевого синдрома с помощью анальгетиков, спазмолитиков, а в тяжёлых случаях — кортикостероидов.
Антибактериальная терапия показана на всех стадиях развития острого панкреатита. Дополнительно осуществляется парентеральное питание (пищу вводят через капельницу, чтобы не задействовать работу жкт) и витаминотерапия.
Если необходимо, то проводят хирургическое лечение:
- удаление некротизированных тканей;
- резекция поджелудочной железы;
- а в случае развития патологии на фоне желчнокаменной болезни — холецистэктомия (удаление желчного пузыря).
Как взаимосвязаны панкреатит и вирусный гепатит
Как мы уже писали выше, воспаление поджелудочной железы может начаться из-за инфекционного заболевания, в том числе из-за вирусного гепатита B или C. Механизм воздействия может быть разным:
- Вирус, разрушающий соседний орган (печень), может заодно и напрямую поразить ткань поджелудочной железы.
- Вирусные частицы могут воздействовать опосредованно, через иммунную систему.
- Вирус портит желчевыводящие пути, нарушается отток поджелудочного сока, железа отекает и перестаёт нормально функционировать.
- Гепатит вызывает геморрагический синдром (склонность к кровоточивости), и в ткани поджелудочной железы формируются гематомы. Кроме того, все перечисленные факторы могут действовать одновременно.
Это тяжёлое и достаточно частое, хотя и на первый взгляд незаметное осложнение вирусного гепатита: дело в том, что симптомы панкреатита маскируются более яркими симптомами гепатита. Ситуация опасна тем, что нездоровье поджелудочной также нуждается в своевременном лечении.
Вот почему врачу следует обратить внимание на признаки, характерные для сочетанной формы болезни:
- Признаки, характерные для геморрагического синдрома (склонность к кровоточивости): сыпь на коже, кровотечения из носа и дёсен.
- При лабораторной диагностике обнаруживается нарушение толерантности к глюкозе, изменения показателей инсулина и С-пептида.
Лечение такого типа панкреатита должно включать противовирусные препараты, коррекцию ферментативной дисфункции железы, а также стандартную терапию.
Чем отличается хронический панкреатит
Особенность хронического панкреатита заключается в том, что он продолжает прогрессировать, даже когда его изначальная причина уже устранена. При этом ткань поджелудочной железы постепенно замещается соединительной, из-за чего снижается выработка ферментов. В итоге ферментативная недостаточность приводит к нарушению работы пищеварительной системы.
Как проявляется заболевание
Основной симптом хронического панкреатита — болевой синдром различной степени выраженности, который на начальных стадиях определяется в эпигастральной области (верхняя часть живота) и может отдавать в спину. Боль возникает примерно через полчаса после еды. В зависимости от локализации процесса, боль может быть в левом подреберье, в околопупочной области или же носить опоясывающий характер.
Также для хронического панкреатита характерны:
- Расстройства стула, метеоризм, потеря аппетита.
- Из-за нарушения всасывания питательных веществ человек худеет, со временем возникает дефицит витаминов в организме.
- В тяжёлых случаях развивается анемия, потеря жидкости и микроэлементов.
Что помогает врачу поставить диагноз
Кроме сбора жалоб и общего осмотра, диагностика должна включать физикальное обследование и лабораторные анализы. Лабораторная диагностика включает следующие анализы:
- общий анализ крови и мочи;
- уровень амилазы и липазы в крови;
- тест на стимуляцию пептидного гормона секретина;
- тест на толерантность к глюкозе;
- выявление эластазы-1 в кале.
Из инструментальных методов исследования выделяют следующие:
- рентгенография органов брюшной полости;
- УЗИ;
- компьютерная томография и магнитно-резонансная томография;
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография);
- эндоскопическое ультразвуковое исследование.
Как лечиться?
Самым главным фактором в лечении болезней поджелудочной железы остаётся щадящая диета.
Случай из практики врача-гастроэнтеролога Даниэлы Пургиной, эксперта сайта Похмелье.рф.
О важности соблюдения диеты: у меня были несколько пациенток примерно одного возраста, которые наблюдались по поводу хронического панкреатита. Обострения у них возникали после погрешностей в питании, и восстанавливаться каждый раз приходилось около 1–2 месяцев. Но они никак не могли побороть свои пищевые привычки, поэтому мы регулярно встречались с ними раз в несколько месяцев, снимали воспаление, потом проходило какое-то время — и они снова появлялись у меня в кабинете.
В медикаментозную терапию включено:
- обезболивание с помощью анальгетиков, спазмолитиков, нейролептиков и холинолитиков;
- антисекреторные препараты;
- заместительная терапия препаратами панкреатина;
- симптоматическое лечение заболеваний, возникших на фоне панкреатита (например, сахарный диабет).
Хирургическое лечение показано:
- Если человек страдает от постоянных, непрекращающихся болей.
- Если в органе есть новообразования, такие как псевдокисты, аневризмы и фистулы поджелудочной железы.
Эксперт сайта Похмелье.рф, врач-гастроэнтеролог Даниэла Пургина предупреждает пациентов от типичной ошибки.
Нельзя самостоятельно менять назначенные ферменты в виде гранул панкреатина в капсулах на простой таблетированный панкреатин. Во-первых, разница в дозировке: при недостаточности ферментов поджелудочной железы необходим приём 25–40 тысяч единиц липазы на основной приём пищи. В обычном таблетированном панкреатине содержится 3500 единиц липазы; и чтоб восполнить недостаток, надо съесть, как минимум, 7 таблеток панкреатина за раз. Во-вторых, ферменты в виде гранул лучше перемешиваются с пищей, чем ферменты в виде таблетки.
Особенности билиарного панкреатита
Это разновидность вторичного панкреатита, который развивается в результате неполадок в другом органе: когда камни в желчном пузыре мешают ему работать, а также попадают в общий желчный проток, повышается давление в протоках, что мешает оттоку секрета поджелудочной железы.

Желчнокаменная болезнь может привести к панкреатиту.
Воспаление поджелудочной железы развивается примерно у 30% больных ЖКБ. Это очень тяжёлое и опасное для жизни осложнение:
- В течение первых пяти лет наблюдается диффузное изменение ткани поджелудочной.
- Затем присоединяется всё более прогрессирующая фиброзная перестройка ткани.
- Начинается перестройка общего желчного протока и всей окружающей протоковой системы.
На развитие патологии влияют такие факторы, как билиарный рефлюкс, изменения морфологии желчных путей и двенадцатиперстной кишки, а также инфекционные процессы в билиарной системе. Клиническая картина мало чем отличается от симптомов классического панкреатита, за исключением горечи во рту за счёт обратного заброса желчи (рефлюкс).
При диагностике билиарного панкреатита печёночные пробы будут выражены больше, чем при обычном воспалении поджелудочной железы, в при УЗД обычно выявляют осадок в желчном пузыре (сладж).
Если дело в камнях, то от билиарного панкреатита избавляются одновременно с желчнокаменной болезнью: при помощи удаления желчного пузыря. Однако для начала можно попробовать вывести желчные камни с помощью урсодезоксихолевой кислоты и эндоскопического удаление камней из протоков.
Билиарнозависимый панкреатит
Бывает, что одновременно идёт воспаление желчного пузыря и поджелудочной железы. Это происходит из-за того, что органы расположены близко друг к другу и их функции тесно взаимосвязаны.
- В большинстве случаев воспалительный процесс начинается в желчном пузыре, способствуя внутрипротоковой гипертензии и забросу желчи в поджелудочный проток.
- И лишь в 15% причиной патологии становится панкреатит, вследствие чего ферменты попадают в желчный пузырь, провоцируя его воспаление.
Клиническая картина билиарнозависимого панкреатита включает симптомы воспаления обоих органов. К ним относится:
- тошнота;
- рвота желчью, не приносящая облегчения;
- боль в эпигастрии и подреберье;
- нарушения стула, такие как понос и обесцвеченный кал;
- дополнительно к симптомам может присоединиться желтушность склер и кожных покровов.
Диагностика билиарнозависимого панкреатита включает все методы обследования поджелудочной железы, при этом на УЗИ будут выявлены признаки патологии билиарного тракта и поджелудочной железы.
Лечение билиарнозависимого панкреатита зависит от его типа:
- Острая патология требует госпитализации в обязательном порядке с проведением всех мероприятий, которые требуются для лечения острого панкреатита.
- Хронический вариант требует соблюдения диеты, а также консервативной терапии с использованием анальгетиков, спазмолитиков, антибиотиков и ингибиторов протеаз.
При необходимости проводят хирургическое лечение: холецистэктомию и восстановление проходимости желчевыводящих путей.
Вы можете задать вопрос врачу-гепатологу в комментариях. Спрашивайте, не стесняйтесь!
Статья опубликована: 2019-11-27
Статья обновлялась в последний раз: 19.09.2020
Не нашли то, что искали?
Автор-эксперт: гастроэнтеролог Даниэла Сергеевна Пургина
Бесплатный путеводитель по знаниям
Подпишитесь на рассылку. Мы будем вам рассказывать, как пить и закусывать, чтобы не навредить здоровью. Лучшие советы от экспертов сайта, который читают больше 200 000 человек каждый месяц. Прекращайте портить здоровье и присоединяйтесь!
Источник
