Хронический панкреатит клиническая картина
24 января 20191472,9 тыс.
Хронический панкреатит (pancreatitis, лат.) – прогрессирующее воспалительное заболевание поджелудочной железы (pancreas, лат.), характеризующееся образованием множественных очагов деструкции в ткани органа, протекающее со снижением его пищеварительной функцией и симптомами внешне- и внутрисекреторной недостаточности.
Хронический панкреатит ежегодно делает инвалидами 0,5% населения России. Больные – люди в возрасте от 45 до 65 лет. Однако в последние годы отмечается тенденция к снижению возраста первичного установления диагноза. Такое «омоложение» заболевания поднимает большой интерес к данной патологии. Pancreatitis опасен своими осложнениями, лечение которых затруднительно. В течение первых 10 лет от осложнений погибает 20% больных, в течение 20 лет – больше половины. Вовремя установленный диагноз и своевременно начатое лечение поможет не только снизить летальность и инвалидизацию, но избежать тяжёлых осложнений, в отдельных случаях добиться стойкой ремиссии, предотвратить обострение.
Классификация
Попытки классифицировать панкреатит предпринимали сотни врачей. В результате до сих пор нет единого мнения о том, какая же классификация верна. Существуют десятки вариантов, вот некоторые из них.
| По стадии заболевания: | Морфологические варианты: | По форме течения: |
| Стадия обострения. | Обструктивный. | Отёчный. |
| Стадия ремиссии. | Кальцифицирующий. | Жировой панкреонекроз. |
| Воспалительный (паренхиматозный). | Геморрагический панкреонекроз. | |
| Фиброзно-индуративный. | Гнойный (инфицированный панкреонекроз). |
Этиология
Хронический панкреатит у взрослых людей развивается двумя путями:
- На фоне инфекционных заболеваний билиарной системы и желудочно-кишечного тракта (инфекция заносится гематогенным путём).
- На фоне длительного злоупотребления спиртными напитками и курения (прямое токсическое влияние).
Холецистопанкреатит
Развивается вторично, то есть на фоне хронических инфекционных заболеваний желчного пузыря и двенадцатиперстной кишки. В этиологии немаловажную роль играют нарушения питания (переедание, чрезмерное употребление жирной, жареной пищи, неправильное употребление витаминов и медикаментозных препаратов).
Чаще всего панкреатит развивается на фоне желчнокаменной болезни, когда в протоках образуются конкременты, мешающие нормальной циркуляции секрета поджелудочной железы. В результате этого развивается внутрипротоковая гипертензия и застой желчи, что ведёт к её обратному забрасыванию. Агрессивные вещества, содержащиеся в желчи и панкреатическом соке, токсически воздействуют на ткань органа, приводя к хроническому асептическому воспалению и отёку. Возникает первая стадия заболевания. При дальнейшем прогрессировании присоединяется инфекция, образуются гнойные очаги, болезнь принимает тяжёлое течение с характерными клиническими симптомами обострения.
Воспаление может развиться и на фоне холецистита (воспаление желчного пузыря) или хронического гастродуоденита. В этом случае отмечается стремительное течение болезни.
Алкогольный хронический панкреатит
Развивается после длительного употребления алкогольных и спиртных напитков в анамнезе. Здесь воспаление возникает на фоне хронической интоксикации организма. Алкоголь токсически воздействует на ткань железы (повышая её секреторную активность), слизистую оболочку желудка и печень. Всё это в условиях непрерывного воздействия приводит к постепенному угнетению всех функций органа из-за омертвения отдельных клеточных элементов. На их месте образуется фиброзная ткань, участок железы воспаляется. Постепенно процесс охватывает орган целиком, приводя к хроническому панкреатиту с возникновением клинических симптомов.
Важно! Pancreatitis развивается не только на фоне длительного злоупотребления алкоголем. Известны случаи, когда острый воспалительный процесс возникал после однократного приёма больших доз спиртных напитков. На фоне проводимого лечения острый процесс стихал и переходил в хронический.
Симптомы
Болевые симптомы
Особенно характерны для фазы обострения. Боли постоянные или рецидивирующие, колющего характера. Локализоваться могут по всему животу либо в эпигастральной области (правом или левом подреберье). Иррадиируют боли в лопатку, поясницу, вниз живота. Отличительный признак панкреатита у взрослых – опоясывающий характер болей. Зачастую только по этому симптому удаётся дифференцировать диагноз. Они как обруч сжимают верхнюю часть живота. Симптом усиливается после приёма обильной пищи либо после жирных блюд, но могут и не иметь связи с приёмом пищи.
В фазу обострения хронического процесса боли нестерпимые, не купируются приёмом анальгетиков. Больной не может найти себе покоя, принимает вынужденное положение (лежа на боку с приведёнными к телу ногами). Обострение возникает на фоне нарушений диеты или после длительного нервно-психического перенапряжения.
Диспепсические нарушения
На первый план при хроническом панкреатите выходит рвота и метеоризм. Рвота в фазу обострения возникает перед возникновением болей либо на высоте болевого синдрома. Отличительная особенность симптомов – рвота не приносит облегчения состояния, как при других патологиях.
Метеоризм, отрыжка горьким, горький привкус во рту – все это связано с трудностями пищеварения, которые возникают из-за снижения ферментативной функции поджелудочной железы при хроническом pancreatitis. Помимо этого наблюдается жидкий стул с увеличенным содержанием в нём жиров, потеря аппетита, снижение веса.
Общесоматические симптомы
Слабость, вялость, усталость. Повышение температуры тела, которое особенно отмечается при обострении заболевания, незначительное. При билиарнозависимом панкреатите может наблюдаться желтушное окрашивание склер, слизистых оболочек и кожи.
Важно! Подъём температуры до 39°-40° С говорит о присоединении инфекционных осложнений. Если в сочетании с этим симптомом больной находится в критическом состоянии (состоянии шока, коллапса, бред, галлюцинации и другие нарушения деятельности центральной нервной системы, поверхностное частое дыхание, слабый нитевидный пульс), то его нужно срочно госпитализировать в отделение интенсивной терапии и последующего лечения.
Диагностика
Для подтверждения диагноза врач собирает жалобы, анализирует симптомы, проводит осмотр и назначает следующие анализы:
- Общий анализ крови для подтверждения воспалительного процесса. В пользу панкреатита говорит увеличение количества лейкоцитов, С-реактивного белка, ускорение скорости оседания эритроцитов.
- Биохимический анализ крови, где определяют уровень амилазы, щелочной фосфатазы, АсАТ, АлАТ. Также обращают внимание на количество билирубина, фибриногена и общего белка. Основной признак обострения воспалительного процесса – пятикратное увеличение уровня амилазы в крови.
- Биохимический анализ мочи для определения уровня амилазы (диастазы).
- Ультразвуковое исследование, которое позволит не только визуализировать поджелудочную железу, но и другие органы брюшной полости (желчный пузырь и его протоки, печень, селезёнку).
- В случае если вопрос стоит о хирургическом вмешательстве, то назначается диагностическое МРТ, МСКТ или лапароскопия. Эти обследования позволяют судить о степени деструктивного процесса.
Медикаментозное лечение
В фазе ремиссии
Больной должен соблюдать только основные принципы щадящей диеты. Медикаментозное лечение в эту фазу не назначается. Диета должна стать своеобразным образом жизни для пациента. Если пациент строго придерживался правил, то правильное питание может вывести заболевание в период стойкой ремиссии, либо «оттянуть» следующее обострение, тем самым остановив дальнейшее разрушение ткани железы.
У взрослых людей при хроническом панкреатите питание должно быть пятиразовым в одно и то же время. В рацион включается больше белковой пищи, жирные, жареные, острые блюда исключаются, так как они увеличивают нагрузку на поджелудочную железу. Также исключаются газированные и спиртные напитки, кофе, квас. Пациенту рекомендуют полностью отказаться от курения.
На завтрак употребляют основную часть углеводных продуктов. Это различные каши на молоке, картофельное пюре с отварным мясом.
Обед должен состоять из двух блюд: первое и второе. Первое блюдо – суп. Его готовят на нежирном мясном или овощном бульоне. На второе отваривают или готовят на пару нежирное мясо или рыбу. В качестве гарнира подойдут овощи, которые также отваривают или готовят на пару.
Ужин состоит из кисломолочных продуктов, творожных запеканок, нежирных сортов рыбы. Он должен быть очень лёгким и легко усваиваемым.
В качестве второго завтрака и полдника отлично подойдёт печёные груши и яблоки, пудинги, запеканки, овощи. Из напитков употребляют чаи, компоты, отвары трав, кисели. За день можно употребить кусочек подсушенного несвежего хлеба и десертную ложку сахара. В качестве подсластителя используют мед, но в небольшом количестве. От употребления свежего молока лучше отказаться, так как оно затруднительно для пищеварения.
В фазе обострения
В первые дни острой симптоматики показан полный голод, затем щадящая диета. Диету сочетают с медикаментозным лечением.
Для лечения боли больному назначаются анальгетики. Препараты первой линии – нестероидные противовоспалительные препараты. Они одномоментно снимают воспаление и боль, не вызывая при этом привыкания. В тяжёлых случаях в качестве альтернативы в лечении могут быть использованы наркотические анальгетики и блокада нервных стволов и сплетения. Если болевой симптом вызван закупоркой протока камнем, то назначаются спазмолитики (но-шпа, папаверин, платифиллин).
Кроме этого, в лечение добавляют глюкокортикостероиды и антигистаминные препараты. Они подавляют иммунный ответ организма, что в итоге приводит к снижению аутоагрессии против своих же клеток поджелудочной железы.
Для профилактики инфекционных осложнений при обострении активно применяются антибиотики широкого спектра действия (цефалоспорины III поколения). С целью восстановления объёма циркулирующей крови и выведения воспалительных токсинов, назначаются инфузионные вливания в больших объёмах. В тяжёлых случаях инфузионную терапию заменяет форсированный диурез.
В случае тяжёлого состояния пациента, он срочно госпитализируется в отделение интенсивной терапии, где проводят реанимационные мероприятия по лечению и восстановлению деятельности жизненно важных органов и систем организма. После стабилизации состояния пациента, решается вопрос об оперативном вмешательстве.
Хирургическое лечение
Операция проводится строго по показаниям. Зачастую это является жизнесберегающим мероприятием.
В плановом порядке оперируются вторичные pancreatitis, которые возникли на фоне заболеваний билиарной системы. В этом случае лечится основное заболевание: холецистит либо желчнокаменную болезнь. После восстановительного периода симптомы исчезают, а заболевание переходит в стойкую ремиссию. Операции, проводимые при хроническом билиарнозависимом панкреатите:
- Холецистэктомия (лапароскопическим или лапаротомным доступом).
- Малоинвазивные вмешательства по поводу лечения и удаления конкрементов желчного пузыря. В условиях отсутствия оптической техники или при камнях больших размеров данное оперативное вмешательство проводится открытым лапаротомным доступом.
Экстренное оперативное вмешательство проводится при обширном панкреонекрозе, или при возникновении осложнений. В этом случае показания к операции следующие:
- Тотальный или субтотальный панкреонекроз.
- Подтверждённое данными КТ или МРТ наличие кист, абсцессов, псевдокист в ткани органа.
- Наличие сообщений (свищей) поджелудочной железы с соседними органами или с внешней средой.
- Подтверждённый данными КТ, МРТ и биопсией тканей рак поджелудочной железы.
После проведённого лечения пациенту назначается пожизненная заместительная ферментная терапия (Панкреатин и его аналоги), а также инсулинотерапия.
Образ жизни и режим питания
Обострение заболевания не имеет какой-либо периодичности и сезонности. Оно зависит от того, соблюдает ли пациент принципы диеты. Весь режим дня больного должен быть построен таким образом, чтобы он смог соблюдать основное время приёмов пищи, при этом готовить блюда согласно своему рациону питания. Отказ от жирных продуктов питания и блюд, увеличивающих нагрузку на железу, помогает устранить симптомы хронического панкреатита и его обострения.
Для скорейшего выздоровления, предотвращения очередного обострения и лечения в стационаре пациент должен полностью отказать от употребления алкоголя и курения сигарет, особенно если ему поставлен диагноз хронического алкогольного панкреатита. Раз в полгода проходите консультацию у своего лечащего врача, чтобы наблюдать в динамике за процессами, происходящими в поджелудочной железе. Эти простые советы помогут вам справиться с таким непростым недугом или предотвратить очередную госпитализацию в стационар.
Видео: Хронический панкреатит у взрослых
Источник
Хронический панкреатит является прогрессирующим заболеванием и характеризуется нарастающим замещением тканей поджелудочной железы соединительной тканью (склероз) и прогрессирующей очаговой, сегментарной или диффузной деструкцией экзокринной ткани.
Это заболевание встречается довольно часто, однако распознавание его представляет значительные трудности. Объясняется это тем, что хронический панкреатит не имеет характерной клинической картины, в результате чего он часто протекает под видом других заболеваний органов брюшной полости (язвы желудка или двенадцатиперстной кишки, гастрита, холецистита, гепатита и др.).
Классификация хронического панкреатита. Принято различать следующие формы хронического панкреатита:
- Рецидивирующий панкреатит. Эта форма встречается у большинства больных, перенесших острое воспаление поджелудочной железы. Суть ее заключается в периодически повторяющихся атаках острого панкреатита.
- Болевой панкреатит. Для этой формы панкреатита характерным является наличие постоянных, различной силы болей, локализующихся в эпигастрии и иррадиирующих в поясничную область и в левое подреберье. Боли часто сопровождаются диспепсическими расстройствами (тошнотой, рвотой).
- Псевдотуморозная (желтушная) форма хронического панкреатита характеризуется развитием значительного уплотнения ткани головки поджелудочной железы, что приводит к сдавлению желчного протока и возникновению механической желтухи. Основными признаками этой формы панкреатита являются небольшие болевые ощущения в области правого подреберья и эпигастральной области, похудание, диспепсические расстройства, медленно нарастающая желтушность кожи и склер.
- Склерозирующая (индуративная) форма хронического панкреатита развивается при желчнокаменной болезни, заболеваниях большого дуоденального сосочка, хроническом алкоголизме и протекает с нарушением внешней и внутренней секреторной функции поджелудочной железы.
- Калькулезная форма (панкреатолитиаз, калькулезный панкреатит) характеризуется образованием конкрементов в паренхиме поджелудочной железы или в ее протоковой системе. Проявления калькулезного панкреатита похожи на клиническую картину рецидивирующего панкреатита.
- Кистозная форма. При этой форме панкреатита в ткани поджелудочной железы образуются кисты. Принято различать истинные и ложные кисты поджелудочной железы.
Истинными называются кисты, внутренняя поверхность которых выстлана эпителием. Они развиваются при закупорке выводных протоков желез, а также в результате отшнуровывания отдельных долек и мелких ходов при хроническом панкреатите. К истинным кистам относятся цистаденомы и врожденные кисты поджелудочной железы.
Ложными называются кисты, капсула которых внутри не выстлана эпителием. Эти кисты встречаются чаще истинных и возникают на месте некроза ткани поджелудочной железы, развивающегося при остром воспалении ткани железы, а также после ее травматического повреждения. Величина таких кист различна — от небольших размеров до размеров головы взрослого человека. В полости кисты содержится желтого или шоколадного цвета жидкость, в которой обнаруживаются панкреатические ферменты.
Этиология хронического панкреатита.
По этиологическим факторам принято выделять первичные и вторичные панкреатиты. Для первичных хронических панкреатитов характерно развитие хронического воспалительного процесса первично в самой поджелудочной железе. Причиной развития первичного хронического панкреатита в большинстве случаев является длительное употребление алкоголя — алкоголизм.
Нарушение кровообращения в ткани поджелудочной железы приводит к развитию ишемического хронического панкреатита. Обычно такой панкреатит возникает у пожилых людей, страдающих атеросклерозом и гипертонической болезнью. Такой панкреатит принято называть идиопатическим. Приблизительно у 3,5% больных с гиперпаратиреодизмом встречается хронический панкреатит. В его патогенезе имеет значение увеличение содержания кальция и белка в панкреатическом соке.
Вторичные панкреатиты являются следствием патологических процессов, развивающихся в органах, находящихся в непосредственной близости к поджелудочной железе или функционально связанных с ней. К этим патологическим процессам относятся:
- желчнокаменная болезнь (калькулезный холецистит, холедохолитиаз);
- стеноз, воспаление (оддит), полиноз большого дуоденального сосочка;
- парапаниллярные дивертикулы;
- пенетрирующая язва желудка или двенадцатиперстной кишки.
Клиническая картина хронического панкреатита. Основными симптомами хронического панкреатита являются боли, диспепсические расстройства, похудание, нарушение функции кишечника. Боли характеризуются различной интенсивностью, локализуются в верхней половине живота, иррадиируют в поясничную область, нередко носят опоясывающий характер. Они обычно возникают после погрешностей в диете (обильной жирной или острой пищи, приема алкоголя).
Диспепсические расстройства проявляются ухудшением аппетита, появлением тошноты, отрыжки, метеоризма, нарушением функции кишечника (понос или запор). Стул у больных с хроническим панкреатитом может быть обильным, водянистым, с гнилостным запахом и содержать большое количество жира. Диспепсические расстройства обычно обусловлены недостаточностью экскреторной функции поджелудочной железы и плохим перевариванием жиров, белков и углеводов.
При осмотре больных с хроническим панкреатитом обращает на себя внимание их внешний вид. Часто выявляются похудание, сероватый или желтушный цвет кожи, осунувшиеся черты лица.
Пальпация живота больного с хроническим панкреатитом выявляет болезненность в эпигастральной области, а также атрофию мышц в области проекции поджелудочной железы (симптом Groth). Пальпация зоны расположения поджелудочной железы может установить наличие плотного поперечно расположенного тяжа. При образовании кисты поджелудочной железы в эпигастральной области пальпируется опухолевидное образование овальной формы, эластической консистенции, умеренно болезненное.
Диагностику хронического панкреатита условно можно разделить на 3 этапа:
- выявление этиологических факторов, при которых может развиться хронический панкреатит;
- обнаружение панкреатической недостаточности с помощью лабораторных методов исследования;
- установление морфологических изменений в поджелудочной железе.
Первый этап обусловлен тем, что хронический панкреатит чаще всего возникает как следствие патологического процесса, развивающегося в желчевыводящей системе, в желудке или двенадцатиперстной кишке. Поэтому у больных с желчнокаменной болезнью и ее осложнениями, а также у больных с язвенной болезнью желудка и двенадцатиперстной кишки, с парапапиллярными дивертикулами, дуоденитом и оддитом надо предполагать возможное наличие хронического панкреатита. О хроническом панкреатите следует думать в случаях, когда у пациентов имел место острый панкреатит или в анамнезе была травма живота (кистозные формы панкреатита).
Второй этап диагностики хронического панкреатита связан с лабораторными методами исследования, которые позволяют установить изменения, обусловленные нарушением внешней и внутренней функции поджелудочной железы.
Исследование внешней секреции поджелудочной железы производится путем определения ферментов поджелудочной железы в крови, моче и дуоденальном содержимом. Кроме этого исследуется кал на переваривание и всасывание жира и белка в кишечнике.
При хроническом панкреатите содержание ферментов поджелудочной железы (амилазы, липазы) в крови обычно нормальное или пониженное. Наиболее показательно для хронического панкреатита увеличение в крови трипсина.
Исследование панкреатических ферментов в дуоденальном содержимом наиболее точно можно определить с помощью стимулятора секреторной функции поджелудочной железы (соляной кислоты или секретина). У больных с хроническим панкреатитом выделение количества ферментов в дуоденальном содержимом часто бывает снижено. В связи с недостаточностью выделения ферментов в кишечнике нарушается процесс переваривания белков, жиров и углеводов. Это проявляется стеатореей (наличием большого количества непереваренного жира в кале), а также креатореей (наличием в кале непереваренных мышечных волокон).
Исследование внутренней секреции поджелудочной железы проводится путем определения количества сахара в крови и моче. При хроническом панкреатите отмечается нарушение углеводного обмена, проявляющееся увеличением сахара в крови и моче (инсулинозависимый диабет).
Третий этап предусматривает использование специальных методов исследования, которые дают возможность определить морфологическое состояние поджелудочной железы. Среди этих методов выделяют: рентгенологический, ультразвуковую томографию, радиоизотопный (сцинтиграфию).
Рентгенологический метод исследования поджелудочной железы включает в себя следующие методики:

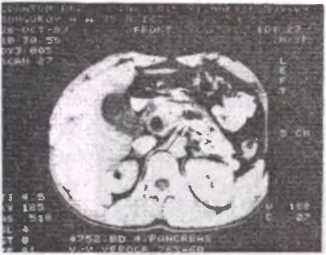
Рис. 53. Компьютерная томограмма при калькулезном панкреатите (стрелка указывает на обызвествленный участок железы)
- Обзорное рентгенографическое исследование брюшной полости, которое позволяет обнаружить очаги обызвествления, а также камни в поджелудочной железе.
- Рентгеноконтрастное исследование желудка и двенадцатиперстной кишки дает возможность обнаружить изменение контуров желудка и двенадцатиперстной кишки после введения в них бариевой взвеси (расширение разворота дуги двенадцатиперстной кишки, вызванное увеличением головки поджелудочной железы; оттеснение задней стенки желудка при исследовании его в боковой проекции по Дену за счет увеличения тела железы — расширение позади-желудочного пространства). Рентгеноконтрастное исследование двенадцатиперстной кишки лучше проводить в условиях искусственной гипотонии.
- Компьютерная томография позволяет определить не только размеры и форму поджелудочной железы, но и обнаружить изменения плотности органа (рис.53).
- Рентгенография поджелудочной железы после контрастирования панкреатического протока (эндоскопическая ретроградная панкреатикография) дает возможность выявить изменение ширины панкреатического протока и обнаружить наличие в нем конкрементов.
- Рентгенография контрастированных кровеносных сосудов поджелудочной железы (селективная ангиография по Seldinger и спленопортография) позволяет увидеть изменение сосудистой системы поджелудочной железы, что указывает на наличие патологического процесса в ней (рис.54).
- Фистулография (введение контрастного раствора в панкреатический свищ).
- Ультразвуковая томография является наиболее доступным, неинвазивным и достаточно информативным методом исследования поджелудочной железы. Она выявляет размеры органа, характер структурных изменений его ткани, наличие в ткани железы патологических образований (кист) и дает возможность видеть ширину панкреатического протока (рис.55).
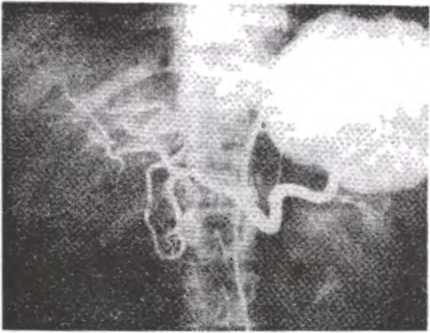
Рис. 54. Целиакограмма (артериальная фаза) при хроническом панкреатите, кисте тела и хвоста поджелудочной железы
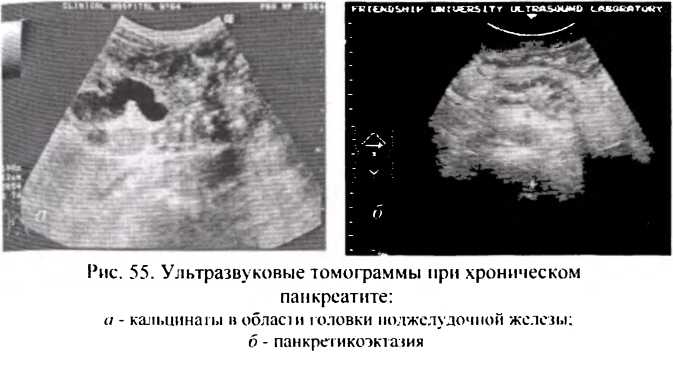
Ультразвуковые томограммы при хроническом панкреатите
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Страниц: 1 2
Источник
