Исследования при реактивном панкреатите
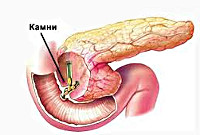
Реактивный панкреатит – острый асептический воспалительный процесс в поджелудочной железе, возникший на фоне патологии пищеварительного тракта и других внутренних органов, характеризующийся быстрым регрессом симптоматики после начала лечения. В клинической картине преобладают опоясывающая боль в животе, тошнота, рвота, изжога, повышенный метеоризм, лихорадка и явления интоксикации. В диагностике большое значение имеют анамнестические данные и физикальное обследование, рентгенологические и ультразвуковое исследования, ЭГДС. Лечение консервативное, включает назначение диеты, спазмолитиков и анальгетиков, ферментных препаратов.
Общие сведения
Реактивный панкреатит является своеобразной реакцией поджелудочной железы на заболевания пищеварительного тракта, погрешности в диете, отравления, аллергии и т. д. В 30-50% случаев причиной повышенной реактивности ПЖ является желчнокаменная болезнь, чаще поражающая женщин – именно поэтому реактивным панкреатитом страдает преимущественно женская часть населения. Кроме того, к вторичному поражению поджелудочной железы может приводить разнообразная патология печени, желудка, кишечника, системные заболевания, отравления и интоксикации. Нередко повышенная реактивность поджелудочной железы отмечается у детей на фоне хронических гастродуоденитов. Отличительной чертой данной формы панкреатита является быстрое появление симптомов после воздействия провоцирующего фактора и такой же быстрый их регресс после начала лечения и соблюдения диеты.

Реактивный панкреатит
Причины
Причины реактивного панкреатита могут быть самыми разнообразными: заболевания пищеварительного тракта (вирусные гепатиты, желчнокаменная болезнь, калькулезный холецистит, обострение хронического гастрита, цирроз печени, дискинезия желчевыводящих путей, кишечные инфекции), травмы живота, злоупотребление спиртными напитками, погрешности в питании, прием некоторых медикаментов, системные и инфекционные заболевания, отравления бытовыми и промышленными ядами, грибами и др. Большой проблемой для хирургов является развитие ятрогенного реактивного панкреатита после эндоскопических вмешательств на желчевыводящих путях (ЭРХПГ).
В основе патогенеза лежит преждевременная активация ферментов поджелудочной железы с повреждением ее паренхимы. Наиболее частой причиной, приводящей к застою панкреатического сока в главном протоке ПЖ, является холелитиаз. При желчнокаменной болезни мелкие конкременты (менее 4 мм), попадая в общий желчный проток и дуоденальный сосочек, вызывают их раздражение и спазм. С течением времени постоянное спазмирование холедоха и сфинктера Одди приводит к развитию стриктур и стеноза общего желчного протока. Это может закончиться обтурацией указанных структур более крупными желчными камнями и возникновением застоя панкреатических соков в общем панкреатическом протоке. Гипертензия в протоках поджелудочной железы рано или поздно приводит к повреждению ее ацинусов; ацинарные клетки становятся уязвимыми для протеолитического воздействия собственных ферментов.
Если на фоне холелитиаза у пациента имеется хронический гастродуоденит, язвенная болезнь желудка и ДПК – риск развития реактивного панкреатита многократно возрастает. Хронический воспалительный процесс в двенадцатиперстной кишке может приводить к возникновению папиллита и ретроградному забросу кишечного сока в протоки поджелудочной железы. В результате возможна преждевременная активация ферментов поджелудочной железы в ее тканях. Собственные панкреатические ферменты начинают разрушать паренхиму железы, активируются провоспалительные биохимические процессы, а продукты распада в большом количестве попадают в кровоток, приводя к значительному отеку поджелудочной железы и явлениям интоксикации.
Симптомы реактивного панкреатита
Клиническая картина реактивного панкреатита обычно развивается в течение нескольких часов после воздействия провоцирующего этиологического фактора. К симптомам основного заболевания присоединяются признаки поражения поджелудочной железы. Пациента беспокоит сильная опоясывающая боль (в верхних отделах живота и подреберьях, иррадиирует в спину и лопатки), усиливающаяся после приема пищи. Боль при реактивном панкреатите выражена не так сильно, как при других формах острого воспалительного процесса в ПЖ. Отмечаются жалобы на метеоризм, изжогу, отрыжку. Болевой синдром сопровождается диспепсическими явлениями: тошнотой, переходящей в рвоту с примесью слизи и желчи. Так как рвота приводит к повышению внутрибрюшного и внутрипротокового давления, боль в животе после рвоты может усиливаться.
Если пациент вовремя не обратился к гастроэнтерологу и не начал лечение на ранних стадиях реактивного панкреатита, состояние может значительно ухудшиться за счет массивного попадания протеолитических ферментов в кровоток: нарастают явления интоксикации, температура повышается до фебрильных цифр, кожные покровы становятся бледными и холодными, беспокоит тахикардия и артериальная гипотензия. Пациенты с тяжелым течением реактивного панкреатита требуют госпитализации в отделение гастроэнтерологии.
Диагностика
При появлении первых признаков реактивного панкреатита проводится ряд клинических и биохимических анализов: общего анализа крови и мочи, коагулограммы, уровня ферментов поджелудочной железы в крови и моче, эластазы крови, общего белка и кальция. Обычно отмечается повышение уровня амилазы и ингибитора трипсина в крови и моче при нормальных уровнях липазы и трипсина. Возможно повышение уровня эластазы крови в первые несколько суток заболевания.
На развитие реактивного панкреатита указывает обострение хронической патологии пищеварительного тракта в анамнезе, наличие других этиологических факторов у пациента. В процессе физикального осмотра обращает на себя внимание тахикардия, артериальная гипотензия, бледность кожи и слизистых. Пальпация живота болезненная в верхних отделах, определяется положительный симптом Мейо-Робсона (болезненность в левом реберно-позвоночном углу). Живот обычно поддут, но мягкий, симптомы раздражения брюшины отрицательные.
УЗИ органов брюшной полости, особенно прицельное исследование поджелудочной железы и желчных путей является наиболее безопасным и достаточно информативным методом диагностики реактивного панкреатита. Данный метод позволяет выявить конкременты в общем желчном протоке, отек и увеличение размеров ПЖ. Для уточнения диагноза и более детальной визуализации патологического очага может потребоваться проведение обзорной рентгенографии органов брюшной полости, компьютерной томографии (золотой стандарт диагностики панкреатитов) и МСКТ органов брюшной полости. Эндоскопическая РХПГ и холедохоскопия при реактивном панкреатите должны проводиться только по строгим показаниям (доказанная обтурация холедоха конкрементом); заменить эти исследования с успехом может магнитно-резонансная томография поджелудочной железы и желчевыводящих путей, которая позволит визуализировать конкременты, определить их размеры и локализацию.
Ангиография чревного ствола при реактивном панкреатите указывает на повышенную васкуляризацию ткани поджелудочной железы. Эзофагогастродуоденоскопия в остром периоде реактивного панкреатита показана всем пациентам, так как позволяет не только диагностировать сопутствующую патологию, но и при необходимости провести эндоскопическое восстановление проходимости дуоденального сосочка. Лапароскопия требуется только при тяжелом течении реактивного панкреатита, при диагностических затруднениях.
Лечение реактивного панкреатита
Лечение реактивного панкреатита направлено на купирование отека и воспаления поджелудочной железы, снятие интоксикации, восстановление нормальной секреции панкреатических соков. Успешная терапия реактивного панкреатита невозможна без устранения этиологического фактора, поэтому большое внимание уделяется лечению основного заболевания.
В остром периоде реактивного панкреатита показано полное лечебное голодание в течение одних-двух суток. В этот промежуток времени разрешается употреблять только воду и настои противовоспалительных трав. При легком течении реактивного панкреатита голодание может и не понадобиться, в этом случае назначают диету, богатую углеводами, с ограничением белка и жиров. Целью диеты является создание покоя для поджелудочной железы, снижение выработки панкреатических ферментов. Для этого нужно питаться дробно, пища должна быть измельчена, поступать в желудок маленькими порциями. С целью дезинтоксикации рекомендуется употреблять много жидкости.
Из лекарственных препаратов назначают ферменты поджелудочной железы (панкреатин), обезболивающие препараты (при легком течении реактивного панкреатита – нестероидные противовоспалительные, при тяжелом их дополняют наркотическими анальгетиками), спазмолитики (дротаверин, платифиллин), средства для снижения метеоризма. Для снятия боли при реактивном панкреатите нельзя использовать морфин, так как он провоцирует спазм большого дуоденального сосочка и усиливает протоковую гипертензию.
Если развитие реактивного панкреатита обусловлено холелитиазом или патологией сфинктера Одди, возможно использование эндоскопических процедур для его устранения: эндоскопического удаления конкрементов главного панкреатического протока и холедоха во время ЭРХПГ, папиллотомии.
Прогноз и профилактика
Прогноз при неосложненном течении реактивного панкреатита благоприятный, обычно после начала лечения все симптомы быстро регрессируют. Профилактика данной патологии заключается в своевременной диагностике и лечении заболеваний, которые могут привести к развитию реактивного панкреатита, а также в соблюдении принципов рационального питания, отказе от вредных привычек (курения, злоупотребления спиртными напитками).
Источник
Панкреатит – чрезвычайно распространенное заболевание. К нему располагают многочисленные особенности современной жизни: нарушения в питании, еда всухомятку, употребление полуфабрикатов и фастфуда, курение и бесконтрольный прием медикаментов. Для того чтобы с самого начала распознать заболевание и приступить к лечебным мероприятиям, пациенту необходимо пройти обследование – в том числе, сдать определенные анализы при панкреатите. От результатов этих анализов будет зависеть, имеется ли необходимость в лечении, и какие именно препараты требуются.
Как определить панкреатит по анализам?
Диагностировать панкреатит не так уж просто – в особенности, если болезнь только зародилась. Поэтому врач должен использовать весь возможный арсенал диагностических средств, и в том числе лабораторные анализы при панкреатите.
Какие анализы сдают при панкреатите?
- Общеклинический анализ крови – помогает найти признаки имеющегося воспалительного процесса (в частности, превышенное количество лейкоцитов, ускоренная СОЭ и пр.).
- Биохимия крови – позволяет увидеть повышенное содержание таких ферментных веществ, как амилаза, трипсин, липаза.
- Анализ крови на уровень глюкозы – указывает на нарушения в секреции инсулина поджелудочной железой.
- Анализ мочевой жидкости – позволяет найти амилазу, что является косвенным признаком острой формы панкреатита.
- Копрограмма – исследование каловых масс, позволяющее обнаружить недостаточно переваренные компоненты пищи, что свидетельствует о нарушенном процессе ферментной выработки.
Конечно же, только лишь лабораторных анализов недостаточно, чтобы поставить диагноз панкреатита. Как правило, необходимо получить результаты инструментальной диагностики. Поэтому врач безоговорочно назначит и другие диагностические процедуры, например, УЗИ, гастроскопию, ретроградную холангиопанкреатографию, компьютерную томографию, а также различные функциональные тесты.
Анализы при панкреатите: показания к проведению
Диагностику работоспособности поджелудочной железы нужно проводить с применением комплексного подхода. Ведь врачу необходимо определить и функциональность, и состояние тканей органа. Поджелудочная железа – это миниатюрный, но очень сложный элемент в человеческом организме, от которого зависит, насколько качественно будут происходить пищеварительные процессы, в каких количествах будут вырабатываться ферменты, как пища будет усваиваться организмом. Кроме прочего, железистый орган играет важную роль и в поддержании общих обменно-метаболических и гормональных процессов.
Поджелудочная железа считается уникальным органом. При повреждении одной области железы другие нормальные ткани замещают функцию поврежденных и начинают работать «за двоих», поэтому даже при наличии проблемы в органе человек может не ощущать существенных нарушений пищеварения. Однако бывает и наоборот: поражается совсем незначительный участок ткани железы, а у больного уже появляются серьезные проблемы с полной клинической картиной панкреатита. Как раз по этой причине важно обследовать поджелудочную железу как можно тщательнее.
Клиническая картина острого и хронического панкреатита не отличается спецификой. Поэтому доктору зачастую становится сложно установить верный диагноз без назначения дополнительных исследований. Поэтому анализы подчас играют основополагающую роль в постановке диагноза.
У медицинского специалиста стоит сложная задача: не только определить наличие панкреатита, но и выяснить форму заболевания – хроническая или острая. Признаки острого панкреатита могут совпадать с симптоматикой, которая наблюдается при обострении хронической формы заболевания, поэтому анализы при панкреатите назначают примерно одинаковые, чтобы внимательно изучить все изменения, произошедшие внутри организма.
Анализы при остром панкреатите берут как можно раньше, чтобы своевременно приступить к лечению. Немаловажно адекватно приготовиться к диагностике, чтобы результаты анализов были предельно достоверными:
- следует воздерживаться от употребления алкогольных жидкостей, крепкого чая и кофе;
- следует исключить любой прием пищи (анализы крови берутся натощак, после 8-часового перерыва в еде);
- следует исключить физические нагрузки до момента сдачи крови для анализа;
- перед сдачей анализа мочи необходимо тщательно помыться, чтобы выделяемое из половых органов не попало в мочу.
Необходимо учесть, что на результаты многих анализов могут повлиять такие лекарственные препараты, как витамин C, парацетамол, антибиотики.
Анализы при хроническом панкреатите обязательно должны включать в себя исследование крови. Этот анализ позволит узнать, имеются ли внутри организма какие-либо воспалительные процессы вообще, даже если это не воспалительная реакция в поджелудочной железе. При хроническом панкреатите, кроме стандартных анализов, доктор может направить больного для проведения разных лабораторных тестов:
- Анализ на иммунореактивный трипсин – назначается относительно редко, так как его эффективность при панкреатите составляет не более 40%. Данный вид исследования входит в перечень диагностических процедур, которые применяют при холецистите или недостаточной почечной функции.
- Анализ уровня ингибиторов трипсина в крови помогает определить масштаб деструктивных процессов в поджелудочной железе.
- Анализ мочи на содержание в ней трипсиногена – используется все реже из-за немалой себестоимости, однако может стопроцентно указать на наличие панкреатита.
Анализы при обострении панкреатита, как правило, те же, что и при остром приступе этого заболевания. Чтобы не упускать время, доктор первоочередно назначает анализ оценки ферментного уровня в крови:
- на протяжении первых суток – уровень панкреатической амилазы;
- далее – уровень эластазы и липазы.
Анализы при панкреатите и холецистите, в первую очередь, предполагают определение диастазы. Нормальным показателем на один миллилитр крови является 40-160 ед., а в миллилитре мочевой жидкости – 32-64 ед. Анализ берут на пустой желудок. В острой фазе заболевания диастаза повышается больше чем в 4-5 раз. При хроническом течении заболевания дополнительно определяется анемия в крови, а в мочевой жидкости – билирубин и α-амилаза.
В остром периоде, либо при обострении хронического холецистопанкреатита обнаруживается лейкоцитоз (смещение формулы влево), ускоренная СОЭ. Анализ мочи демонстрирует наличие билирубина и желчных пигментов, повышение уробилина. Биохимический анализ указывает на высокое содержание билирубина, фибриногена и гапроглобина.
Хронический процесс сопровождается резким снижением количества В и Т-лимфоцитов и уменьшением содержания иммуноглобулина А.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Анализ крови при панкреатите
Общеклинический анализ крови при панкреатите имеет только вспомогательное значение, помогая доктору подтвердить, что внутри организма имеется воспалительный процесс. Кроме воспаления, анализ крови способен выявить анемию.
Показатели анализа крови при панкреатите отличаются соответствующими изменениями:
- Снижается содержание гемоглобина и эритроцитов – например, при длительном хроническом течении панкреатита, а также при осложнениях, связанных с кровоточивостью воспалительного очага.
- Повышается лейкоцитарный уровень, причем существенно – в результате сильно выраженного воспаления.
- Ускоряется оседание эритроцитов, что считается дополнительным признаком наличия воспаления.
- Повышается гематокрит – в случае, если имеется расстройство баланса воды и электролитов.
 [11], [12], [13], [14], [15], [16], [17], [18], [19]
[11], [12], [13], [14], [15], [16], [17], [18], [19]
Норма анализов при панкреатите
Показатель | Норма анализов | При наличии панкреатита |
Лейкоциты | 4-8,5×109 | Выше нормальных значений |
Скорость оседания эритроцитов | 2-15 мм в час | Выше нормальных значений |
Антиген подж. железы | Не обнаруживается | При остром течении – обнаруживается, при хроническом – не обнаруживается |
Сахар | 3,5-5,9 ммоль/литр | Выше нормы |
Уровень холестерина | 3,0-6,0 ммоль/литр | Ниже нормы |
Содержание глобулинов | От 7 до 13% | Ниже нормальных значений |
Амилаза в крови | От 28 до 100 Ед/литр | Выше нормы |
Панкреатическая α-амилаза в моче | До 5,83 мкат/литр | Выше нормы |
Кал | Оттенок сероватый, консистенция неоднородная, с непереваренными частицами | |
Физиологическая норма амилазы в моче | От 1 до 17 Ед/час | Выше нормальных значений |
Биохимический анализ при панкреатите
Биохимия крови – это, пожалуй, главный анализ крови при панкреатите. Именно этот вид исследования помогает выяснить степень функциональности органов.
Что показывает биохимический анализ, если у пациента имеется панкреатит?
- Увеличивается содержание амилазы – фермента железы, расщепляющего крахмал.
- Увеличивается содержание других ферментов, таких как липаза, эластаза, трипсин, фосфолипаза.
- Повышается сахар крови, как результат гипосекреции инсулина.
- Увеличивается содержание билирубина – такое происходит, если увеличенная вследствие воспаления железа мешает работе органов желчевыделения.
- Уменьшается общее содержание протеинов – в результате белково-энергетической недостаточности.
- Увеличивается содержание трансаминаз (не во всех случаях).
Биохимию при панкреатите делают первоочередно, до проведения прочих анализов и исследований, как только больной поступает для лечения в стационар.
При деструктивных процессах в поджелудочной железе важнейшим считается определение содержания сывороточной эластазы. Уровень такого фермента повышается на фоне увеличения поражения органа. При обширных некротических очагах уровень эластазы особенно высокий.
 [20], [21], [22], [23], [24], [25], [26], [27], [28], [29], [30]
[20], [21], [22], [23], [24], [25], [26], [27], [28], [29], [30]
Анализ мочи при панкреатите
Анализ мочи при панкреатите может быть более информативным, чем это кажется на первый взгляд. Мочевую жидкость для анализа собирают с утра, а также ещё в течение суток (при необходимости). При этом делают не общий анализ мочи (который не особенно информативен при панкреатите), а анализ диастазы мочевой жидкости.
Диастаза продуцируется в поджелудочной железе и несет ответственность за процессы расщепления сложной углеводной пищи. Нормальным значением считается 64 ед. или меньше, однако при панкреатите уровень диастазы способен увеличиваться до нескольких тысяч ед. Если панкреатит протекает в хронической форме, то диастаза может понижаться, что указывает на недостаточную функцию органа.
Диастаза мочи должна определяться сразу же после сбора жидкости, так как ферментный состав мочи быстро изменяется.
Анализ кала при панкреатите
Анализ кала поможет определить недостаточную функцию поджелудочной железы.
Так как при панкреатите можно наблюдать недостаточность ферментной секреции, то процесс переработки пищевых масс в кишечнике становится проблематичным. В большей степени это относится к перевариванию жирной пищи.
Во-первых, внешне уже можно отличить кал при нарушенном пищеварении от кала при здоровом состоянии желудочно-кишечного тракта. Например, для панкреатита характерны такие особенности каловых масс:
- кашеобразная консистенция;
- наличие частиц жиров;
- наличие непереваренной пищи;
- резкий неприятный запах;
- светлый цвет, ближе к серому оттенку.
Перечисленные особенности являются следствием гнилостных процессов, которые затрагивают, в первую очередь, частицы белковой пищи. Кроме этого, сами пациенты отмечают, что стул участился, вплоть до появления поноса. Особенно это становится заметным после употребления трудноперевариваемых продуктов: жареной и жирной пищи, сладостей, копченостей.
Анализы при панкреатите не всегда включают в себя исследование кала, однако такую диагностику назначают, если врачу необходима дополнительная информация о состоянии пищеварительной системы.
 [31], [32], [33], [34], [35], [36], [37], [38], [39], [40], [41], [42], [43], [44]
[31], [32], [33], [34], [35], [36], [37], [38], [39], [40], [41], [42], [43], [44]
Источник
